Ревматоидный артрит у детей код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ювенильный ревматоидный артрит.
Ювенильный ревматоидный артрит
Описание
Ювенильный ревматоидный артрит — хроническое воспалительное заболевание суставов у детей до 16 лет с неизвестной этиологией и сложным патогенезом, характеризующееся неуклонно прогрессирующим течением и сопровождающееся у некоторых больных вовлечением внутренних органов, нередко заканчивающееся инвалидизацией.
Среди ревматических заболеваний детского возраста ювенильный ревматоидный артрит занимает по распространённости первое место. Заболевание наблюдают в различных регионах земного шара с частотой от 0,05 до 0,6% в популяции. Первичная заболеваемость также колеблется в значительных пределах, составляя от 6 до 19 случаев на 100 000 детского населения.
Симптомы
Линическая картина ювенильного ревматоидного артрита разнообразна. Начало заболевания может быть острым или подострым. При остром начале обычно повышается температура тела, появляется болезненность, а затем отёк в одном или нескольких суставах, чаще симметричных. Однако симметричность поражений иногда становится очевидной не сразу, а в течение нескольких дней или недель от начала болезни. Поражаются, как правило, крупные суставы — коленные, голеностопные, лучезапястные, но иногда с самого начала болезни страдают мелкие суставы рук и ног (плюснефаланговые, межфаланговые). Типично для ювенильного ревматоидного артрита поражение суставов шейного отдела позвоночника. Все суставы резко болезненны, отёчны, в редких случаях кожа вокруг них гиперемирована. Температура тела постепенно повышается и может достигать 38-39 °С. При этом нередко на коже туловища и конечностей появляется полиморфная аллергическая сыпь, увеличиваются периферические лимфатические узлы, печень и селезёнка. В общем анализе крови выявляют анемию, часто нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ до 40-60 мм/ч, повышение концентрации Ig, преимущественно IgG.
Острое начало болезни обычно свойственно тяжёлым формам — генерализованной суставной или суставно-висцеральной (системной) форме болезни с часто рецидивирующим течением и неблагоприятным прогнозом. Эту форму чаще наблюдают у детей дошкольного и младшего школьного возраста, но она может возникать и у подростков.
Подострое начало болезни характеризуется менее яркой симптоматикой. Артрит, как правило, начинается с одного сустава — коленного или голеностопного. Сустав распухает, нарушается его функция, иногда даже без выраженной болезненности. У ребёнка изменяется походка, а дети до 2 лет перестают ходить. Наблюдают так называемую утреннюю скованность в суставах, выражающуюся в том, что больной после ночного сна чувствует некоторое время затруднение при движениях в суставах и самообслуживании. Он с трудом встаёт, походка его замедленна. Утренняя скованность может продолжаться от нескольких минут до 1 ч и более. Процесс в течение длительного времени может ограничиваться одним суставом (ревматоидный моноартрит). Такая форма заболевания, особенно у девочек дошкольного возраста, нередко сопровождается ревматоидным поражением глаз — ревматоидным увеитом, односторонним или двусторонним. При ревматоидном увейте затронуты все оболочки глаза, вследствие чего резко падает острота зрения вплоть до полной его потери, причём иногда в течение полугода. В редких случаях развитие ревматоидного увеита может предшествовать суставному процессу, что чрезвычайно затрудняет своевременную диагностику.
Подострое начало болезни может протекать и с вовлечением в процесс нескольких суставов — чаще 2-4. Такую форму болезни называют олигоартикулярной. Боли в суставах могут быть умеренными, как и экссудативные изменения. В процесс могут вовлекаться, например, два голеностопных и один коленный сустав, и наоборот. Температура тела не повышается, полиаденит умеренный. Эта форма ювенильного ревматоидного артрита протекает более доброкачественно, с менее частыми обострениями.
В последующем, при прогрессировании болезни, возможны две основные формы — преимущественно суставная и суставно-висцеральная в соотношении 65-70% и 35-30% соответственно.
Суставно-висцеральная форма.
Суставно-висцеральная (системная форма) включает пять признаков: упорная высокая лихорадка, полиморфная аллергическая сыпь, лимфаденопатия, гепатолиенальный синдром, артралгии/артрит. Эта форма ювенильного ревматоидного артрита имеет два основных варианта — синдром Стилла, чаще развивающийся у детей дошкольного возраста, и синдром Виселера-Фанкони, обычно наблюдаемый у школьников.
Длительно рецидивирующее течение ювенильного ревматоидного артрита может осложниться вторичным амилоидозом, чему способствует постоянная циркуляция в кровеносном русле иммунных комплексов. Амилоид откладывается в стенках сосудов, в почках, печени, миокарде, кишечнике, что приводит к нарушению их функций. Чаще всего амилоидоз поражает почки, о чём свидетельствует стойкая протеинурия с развитием в последующем хронической почечной недостаточностью.
Суставная форма.
При суставной форме прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением подвижности в них. До 25% детей становятся инвалидами.

Ювенильный ревматоидный артрит
Диагностика
Диагностика ювенильного ревматоидного артрита часто представляет трудности, особенно на ранних этапах болезни.
Причины
Этиология ювенильного ревматоидного артрита до настоящего времени неизвестна. Среди его причин рассматривают совокупность различных факторов внешней среды (вирусная и бактериальная инфекции, травма сустава, переохлаждение организма, инсоляция, введение белковых препаратов и ). В основе неадекватной ответной реакции у больных ювенильным ревматоидным артритом лежит их «сверхчувствительность к различным факторам внешней среды», в результате чего формируется сложный иммунный ответ, приводящий к развитию прогрессирующего заболевания. Определённую роль играет и семейно-наследственная предрасположенность к ревматическим заболеваниям. Исследования последних десятилетий выявили связь ювенильного ревматоидного артрита с наличием у больных DR-локуса HLA с преобладанием DR4 у пациентов с системными формами болезни и DR5 — с преимущественно суставным вариантом болезни.
Лечение
Лечение при ювенильном ревматоидном артрите необходимо проводить комплексно и поэтапно. В активный период болезни больные нуждаются в стационарном лечении, в неактивный — в амбулаторном наблюдении и санаторно-курортном лечении. Значительную часть времени больные лечатся в амбулаторных условиях в связи с длительностью болезни. В поликлинике дети продолжают получать сочетанную терапию, включающую медикаментозное лечение, ЛФК, курсы массажа и физиотерапии. Только длительное и непрерывное лечение под контролем врача и медицинской сестры может дать положительный эффект.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Ревматоидный артрит — хроническое заболевание, при котором воспаляется синовиальная мембрана, из-за чего суставы теряют подвижность и опухают. Постепенно воспаление разрушает концы кости и покрывающий суставные поверхности хрящ. Нарушаются структура и функции связок, придающих суставу прочность, и он начинает деформироваться.
Чаще всего болезнь поражает несколько суставов и обычно начинается на одном из мелких — кисти или стопы. Как правило, заболевание развивается симметрично. В воспалительный процесс могут быть вовлечены глаза, легкие, сердце и кровеносные сосуды. Болезнь обычно развивается медленно, но клинически проявляется резко.
Ревматоидный артрит — аутоиммунное заболевание, т.е. синовиальную мембрану, а в ряде случаев и другие части тела повреждают свои же антитела.
Группы риска
Чаще болеют женщины старше 60 лет, мужчины — в 3 раза реже. Заболевание может быть наследственным. Образ жизни значения не имеет.
Общие симптомы
- слабость;
- бледность кожи;
- одышка при любом напряжении;
- плохой аппетит.
Общие симптомы частично обусловлены анемией, а она возникает потому, что уменьшается количество костного мозга, в котором образуются кровяные клетки.
Характерные особенности
- суставы теряют подвижность, болят и опухают;
- на участках, испытывающих давление (например на локтях), появляются характерные узелки.
Поскольку заболевание одновременно приносит боли и лишает подвижности, у пациентов часто начинается депрессия. У женщин, страдающих ревматоидным артритом, состояние может улучшиться во время беременности, но после рождения ребенка приступы возобновляются.
С течением болезни из-за малой подвижности уменьшается плотность костей, соединяющихся в суставе, они становятся хрупкими и легко ломаются. В тяжелых случаях развивается остеопороз всего скелета.
Кроме того, может развиться бурсит, т.е. воспаление суставной сумки. Опухшие ткани запястья сдавливают срединный нерв, отчего возникают онемение, покалывание и боли в пальцах кисти. Если воспалятся стенки артерий, снабжающих кровью пальцы, развивается синдром Рейно, при котором, особенно на холоде, начинают болеть и белеть пальцы. Реже увеличивается селезенка и лимфатические узлы. Может воспалиться сердечная сумка — перикард. В некоторых случаях воспаляются белки глаз.
Для ревматоидного артрита характерно, что приступы протяженностью от нескольких недель до нескольких месяцев сменяются сравнительно бессимптомными периодами. Сходная, но с характерными особенностями форма артрита наблюдается у детей (см. ювенильный ревматоидный артрит).
Диагностика
Обычно основана на анамнезе и результатах общего осмотра больного. Чтобы подтвердить присутствие антител (т.н. ревматоидного фактора) и установить тяжесть воспаления, проводят анализы крови. Разрушение костей и хрящей оценивают по рентгеновским снимкам пораженных суставов.
Медицинская помощь
Ревматоидный артрит неизлечим. Задача врача — взять симптомы заболевания под контроль и не дать болезни прогрессировать, чтобы суставы не разрушались дальше. Есть множество лекарств, выбор которых зависит от тяжести и стадии развития болезни, возраста больного и общего состояния его здоровья.
При наличии только легких симптомов, будут назначены нестероидные противовоспалительные средства. Однако в начале болезни врач может выписать и более сильные препараты, изменяющие ее течение. Они должны ограничить необратимое разрушение суставов, но их придется принимать несколько месяцев, прежде чем наступит улучшение. Сначала назначают сульфасалазин или хлорохин. Если симптомы не проходят, выписывают соединения золота, пеницилламин, метотрексат или циклоспорин. Также могут применяться и новые лекарства, направленные против фактора некроза опухоли. Поскольку для всех этих препаратов характерны тяжелые побочные эффекты, больной должен находиться под постоянным наблюдением.
При анемии, которая часто сопровождает ревматоидный артрит, для улучшения состояния назначают гормон эритропоэтин, который увеличивает образование эритроцитов.
Чтобы уменьшить нагрузку на особенно болезненный сустав и предотвратить деформацию, скорее всего, будет рекомендовано носить лонгеты или корсеты. Чтобы укрепить мышцы и не потерять подвижность суставов, подойдут щадящие, но регулярные физические упражнения. Для этого же проводят физиотерапию и/или трудотерапию. Чтобы снять боль, назначают гидротерапию, а также горячие или холодные грелки. При очень сильных болях врач может сделать внутрисуставную инъекцию кортикостероидов. Если сустав разрушен очень сильно, проводят хирургическую имплантацию, заменяя его на протез.
Меры предосторожности
Большинство людей с ревматоидным артритом способны вести нормальный образ жизни, но для того чтобы устранять симптомы, необходим пожизненный прием лекарств. Примерно у 1 из 10 больных из-за постоянных приступов заболевания развивается тяжелая инвалидность. Для того чтобы отслеживать развитие болезни и реакцию на лечение, нужно регулярно сдавать кровь на анализ. Иногда приступы постепенно ослабевают, и болезнь себя исчерпывает, но в этих случаях могут остаться некоторые необратимые изменения.
Источник
Ревматоидный артрит является хроническим системным заболеванием соединительной ткани с преимущественным поражением периферических (синовиальных) суставов по типу деструктивно–эрозивного полиартрита. Серонегативный ревматоидный артрит имеет код по МКБ № М05.8, ревматоидный артрит серонегативный – М06.0. Вероятный ревматоидный артрит в МКБ определён с кодом М05.9, М06.4, М06.9. Ревматологи Юсуповской больницы с помощью новейших методов исследования устанавливают точный диагноз, своевременно назначают адекватное лечение.
Чтобы избежать лишних обследований, придерживаются следующей тактики:
- Уточняют истинную локализацию поражения (сустав или околосуставные структуры);
- Определяют характер поражения (преобладание воспалительного или дегенеративного процесса);
- Выясняют распространённость поражения (локальное, ограниченное или генерализованное);
- Проводят дифференциальную диагностику.
Эти диагностические задачи врачи решают, прежде чем остановиться на диагнозе ревматоидный артрит. Во время лечения пациенты находятся в палатах с европейским уровнем комфорта. Они обеспечены диетическим питанием и индивидуальными средствами личной гигиены. Тяжёлые случаи ревматоидного артрита обсуждают на заседании Экспертного Совета. В его работе принимают участие кандидаты и доктора медицинских наук, врачи высшей категории. Ведущие специалисты коллегиально вырабатывают тактику ведения пациентов.
Причины и механизмы развития ревматоидного артрита
По каким причинам развивается ревматоидный артрит, учёные до сих пор не установили. Заболевание настолько распространено, что ему выделили отдельную главу в МКБ. Считается, что ревматоидный артрит вызывают следующие факторы:
- Отягощённая наследственность – склонность к аутоиммунным заболеваниям в семье, наличие определённого класса антител гистосовместимости;
- Перенесенные инфекционные заболевания (корь, паротит, респираторно-синцитиальная инфекция, гепатит В, вирусы герпеса всех типов, (цитомегаловирус), ретровирусы, Эпштейн-Барр);
- Переохлаждение, интоксикация, стрессы, гормональные сбои, некоторые лекарственные препараты.
Сосуды синовиальной оболочки реагируют на появление неизвестного антигена и переработку его макрофагами. Повышается проницаемость сосудов, за пределы сосудистого русла выходят активированные форменные элементы (Т–лимфоциты). Это сопровождается повышенной цитокининов – веществ межклеточного взаимодействия. При ревматоидном артрите вырабатывается много цитокинов с провоспалительным, деструктивным действием:
- Фактор некроза опухоли–a (ФНО–a;
- Интерлейкин–1 (ИЛ–1);
- Интерлейкин–6 (ИЛ–6);
- Интерферон–g (ИФ–g).
Продукция цитокинов обеспечивает направленное движение и привлечение в подсиновиальную ткань новых форменных элементов, которые образуют смешанные Т–В–клеточные лимфоцитарные инфильтраты. В–лимфоциты через трансформацию в плазматические клетки обеспечивают синтез антител к собственному агрегированному g–глобулину. Нейтрофилы фагоцирируют ревматоидные факторы артрита, которые попали в синовиальную жидкость. Их могут поглощать макрофаги.
Процессы клеточного взаимодействия и фагоцитоза в прилегающих структурах, синовиальной жидкости сопровождаются разрушением клеток. Происходит выброс большого количества биологически активных веществ – цитокинов, простагландинов, металлопротеиназ. Они поддерживают воспаление и деструкцию суставных тканей.
В конечном итоге происходит разрастание синовиальной ткани, капиллярной сети и образование коллагена. Уменьшается полость сустава. Образующаяся грануляционная ткань разрушает хрящ и «врастает» в субхондральную кость, разрушая её. Это рентгенологически проявляется костными эрозиями. Замещение нормальных составных частей сустава новообразованной соединительнотканной структурой приводит к его деформации и нарушению функции.
Диагностика ревматоидного артрита
Американская коллегия ревматологов приняла следующие диагностические критерии ревматоидного артрита:
- Утренняя скованность в суставах, которая длится час до исчезновения или существенного улучшения;
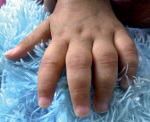
- Артрит трёх или более суставных зон. Врач должен констатировать наличие припухлости в трёх из семи суставных зон – проксимальных межфаланговых суставах кистей, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставах;
- Артрит суставов кисти, который проявляется припухлостью в одной из трёх суставных зон кистей (проксимальных межфаланговых, пястно-фаланговых, лучезапястных суставах);
- Симметричный артрит (не обязательна абсолютная симметричность в межфаланговых суставах);
- Ревматоидные узелки, расположенные под кожей на разгибательной поверхности локтевых, межфаланговых суставов кистей. Они имеют плотно–эластичную консистенцию, иногда бывают спаянными с надкостницей, могут увеличиваться или уменьшаться и даже исчезать в течение заболевания в зависимости от активности патологического процесса;
- Обнаружение в сыворотке крови ревматоидного фактора;
- Наличие рентгенологических признаков в виде явной декальцификации кости – костных эрозий на прямых рентгенограммах лучезапястных суставов и кистей.
Для того чтобы поставить диагноз «ревматоидный артрит необходимо наличие четырёх критериев. Если используются первые 4 критерии, их продолжительность должна быть не менее шести недель. На ранней стадии установить диагноз ревматоидного артрита не просто. На протяжении нескольких месяцев врачи лишь подозревать наличие болезни, фактически имея дело «недифференцированным артритом» (код по МКБ10 № M13.1). Под термином «ранний ревматоидный артрит» подразумевается, что длительность процесса не превышает 12 месяцев.
У пациента, который предъявляет жалобы на боли в суставах, позволяют заподозрить ревматоидный артрит, согласно критериям Европейской антиревматической лиги, следующие симптомы:
- Наличие трёх или более припухших суставов;
- Симметричное поражение плюснефаланговых и пястно-фаланговых суставов (определяется по положительному тесту «бокового сжатия»);
- Утренняя скованность, которая по продолжительности превышает 30 минут.
Эти клинические признаки более весомые, если протекают на фоне увеличения скорости оседания эритроцитов.
Инструментальная диагностика ревматоидного артрита
Инструментальные методы исследования не входят в критерии диагноза ревматоидного артрита, но широко применяются со следующей целью:
- Для выявления ранних структурных повреждений, которые позволяют уточнить диагноз в случаях, когда оценка согласно критериям, не даёт однозначных результатов;
- Для верификации диагноза на поздней стадии заболевания, когда активность воспалительного процесса может самопроизвольно снизиться и преобладают явления деструкции костно-хрящевой ткани;
- Для мониторинга ответа на терапию;
- Для оценки темпов прогрессирования структурных повреждений;
- Для верификации структурных нарушений перед ортопедохирургическим лечением и ортезированием.
Для подтверждения диагноза, установления стадии и оценки прогрессирования деструкции в Юсуповской больнице выполняют обзорные рентгенограммы кистей и дистальных отделов стоп. Рентгенографию крупных суставов в качестве рутинного метода не используют и проводят только при наличии конкретных показаний (подозрения на аваскулярный некроз). Рентгенографию органов грудной клетки делают всем больным для выявления ревматоидного поражения органов дыхания и сопутствующих поражений лёгких. Компьютерную томографию лёгких назначают в случае наличия клинического подозрения на связанное с ревматоидным артритом диффузное или очаговое поражение лёгких, заболевание органов грудной клетки, которое может быть причиной поражения суставов, сопутствующую патологию, которая может повлиять на выбор терапии.
Магнитно-резонансная томография является более чувствительным методом выявления синовита в дебюте ревматоидного артрита, чем стандартная рентгенография суставов. Выполняется ультразвуковое исследование суставов кисти и крупных суставов. По его результатам врачи оценивают следующие показатели:
- Утолщение синовиальной оболочки;
- Наличие выпота в суставе;
- Нарушение контура суставной поверхности (соответствует эрозии);
- Изменения в околосуставных тканях (теносиновит).
При энергетическом допплеровском исследовании локализация, распространённость и интенсивность сигнала позволяют судить о выраженности пролиферативного воспаления.
Лечение больных ревматоидным артритом
Основной целью медикаментозной терапии ревматоидного артрита является достижение ремиссии или низкой активности, снижение риска коморбидных заболеваний, которые связаны между собой единым механизмом развития. Лечение пациентов, страдающих ревматоидным артритом, в Юсуповской больнице проводят врачи-ревматологи. К лечебному процессу привлекают специалистов других медицинских специальностей (ортопедов, физиотерапевтов, кардиологов, невропатологов, психологов). Лечение основывается на тесном взаимодействии врача и пациента. Больному рекомендуют избегать факторов, которые могут провоцировать обострение болезни (интеркуррентных инфекций, стресса), стремиться к поддержанию нормальной массы тела, отказаться от курения.
Ревматологи Юсуповской больницы проводят терапию ревматоидного артрита препаратами, зарегистрированными в РФ. Используют 3 группы лекарственных средств:
- Нестероидные противовоспалительные препараты (НПВП);
- Базисные препараты;
- Глюкокортикоиды.
Классические НПВП, являющиеся неселективными ингибиторами ЦОГ–2. Наряду с противовоспалительным действием они обладают выраженными побочными эффектами. Часто развиваются эрозивным процессам в пищеварительном тракте и желудочное кровотечение. При их применении может нарушаться водно–солевой обмен, развиваться артериальная гипертензия. Это проявляется рефрактерностью терапии сопутствующей артериальной гипертонической болезни и сердечной недостаточности.
Средствами выбора являются селективные ингибиторы ЦОГ–2. Но у пациентов, которые ранее перенесли инфаркт или инсульт, они могут вызвать образование тромбов. Они обладают бронхообструктивным действием. Это обстоятельство может привести к развитию «аспириновой» астмы.
Препаратом «первой линии» лечения ревматоидного артрита является метотрексат. Это эффективный препарат с доказанной безопасностью. Пациентам, которые впервые начали лечение, более эффективной и безопасной является монотерапия метотрексатом, чем комбинированное лечение. При наличии противопоказаний или плохой переносимости метотрексата назначают лефлуномид, сульфасалазин. Если эффективность и переносимость таблеток метотрексата недостаточная, назначают подкожно инъекционную форму препарата. На фоне лечения метотрексатом пациенты обязательно принимают не менее 5 мг фолиевой кислоты в неделю. Пациентам с ранним ревматоидным артритом, у которых имеют место факторы риска неблагоприятного прогноза, высокая активность заболевания, резистентным к монотерапии метотрексатом, проводят комбинированную терапию этим препаратом и другими стандартными базовыми препаратами (сульфасалазином, лефлуномидом и гидроксихлорохином).
Лечение низкими или средними дозами глюкокортикоидов в комбинации с базовыми препаратами применяют для купирования обострения до развития эффекта базовых лекарственных средств. По показаниям проводят монотерапию кортикостероидными гормонами. При применении глюкокортикоидов врачи Юсуповской больницы проводят тщательный мониторинг возможных побочных эффектов гормональных препаратов.
В тяжёлых случаях ревматоидного артрита проводят интенсивную терапию. Это может быть «классическая» пульс–терапия, которая заключается во внутривенном введении метилпреднизолона в течение трёх дней и циклофосфамида (или метотрексата). В Юсуповской больнице пациентам с ревматоидным артритом проводят плазмаферез. Процедуру сочетают с введением метилпреднизолона и метотрексата.
Для лечения ревматоидного артрита используют генно-инженерные биологические препараты (ГИБП). К ним относятся инфликсимаб, адалимумаб, этанерцепт, анти- В клеточный препарат – ритуксимаб, блокатор ко-стимуляции Т – лимфоцитов абатацепт и блокатор рецепторов интерлейкина 6 тоцилизумаб. ГИБП применяют при недостаточной эффективности терапии адекватными дозами стандартными лекарственными средствами в течение трёх месяцев и более.
В качестве препаратов для «биологической терапии» используют следующие средства:
- Моноклональные антитела;
- Растворимые рецепторы;
- Антагонисты рецепторов.
В РФ зарегистрирован инфликсимаб. Он представляет собой химерические моноклональные антитела к фактору некроза опухоли–α. Чтобы пройти обследование и адекватную терапию ревматоидного артрита (код по МКБ зависит от вида патологии), звоните по телефону контакт центра Юсуповской больницы и записывайтесь на приём к ревматологу в удобное вам время.
Автор

Доктор медицинских наук, профессор, врач высшей квалификационной категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Наши специалисты
.jpeg)
Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.

Ревматолог, кандидат медицинских наук

Ревматолог, врач высшей категории
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник

