Ретиношизис код мкб 10
Рубрика МКБ-10: H33.1
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H30-H36 Болезни сосудистой оболочки и сетчатки / H33 Отслойка и разрывы сетчатки
Определение и общие сведения[править]
Ретиношизис
Ретиношизис — патологический процесс, объединяющий заболевания, в основе которых лежит расслоение (расщепление) сетчатки.
Эпидемиология
Частота первичного ретиношизиса — 0,4-5,0%. Популяционная частота Х-хромосомного ретиношизиса — 1:10 000.
Классификация
Различают первичный, вторичный и наследственный ретиношизис.
• Первичный, или приобретённый, ретиношизис может быть миопическим (выявляется у молодых людей с миопической рефракцией), пресенильным (развивается в возрасте 50-60 лет) и сенильным (развивается в возрасте 60-70 лет).
• Вторичный ретиношизис может развиться при любом длительно существующем патологическом процессе в глазу (факоматоз, травма, РН, воспалительные процессы в глазу, отслойка сетчатки и др.).
• В группе наследственного ретиношизиса выделяют три основные формы: Х-хромосомный рецессивный ретиношизис, болезнь Фавре-Гольдмана и болезнь Вагнера.
Этиология и патогенез[править]
Патогенез
• При первичном ретиношизисе расслоение сетчатки происходит между наружным (плексиформным) и внутренним (ядерным) слоями.
• При наследственном ретиношизисе, помимо расщепления сетчатки между слоем нервных волокон и внутренней пограничной мембраной, нарушены функции мюллеровской нейроглии.
Клинические проявления[править]
Первичный ретиношизис
В начальной стадии на крайней периферии сетчатки выявляется резко выраженная кистовидная дистрофия, сетчатка утрачивает свою прозрачность и приобретает сероватый оттенок. По мере развития патологического процесса ретиношизис может прогрессировать как по площади, так и по высоте.
• Прогрессирование ретиношизиса по площади:
— распространение по периферии (начинается, как правило, с нижненаружного квадранта, постепенно захватывает циркулярно всю периферию);
— прогрессирование от наружной и нижней половины по направлению к центральной зоне глазного дна.
• Прогрессирование ретиношизиса по высоте:
— начальная стадия — плоский ретиношизис (на периферии, чаще в нижненаружном квадранте, выявляется зона сетчатки сероватого цвета, ход сосудов не изменён);
— выраженная стадия (ретиношизис увеличивается по высоте, сосуды начинают взбираться на приподнятую сетчатку, появляются вторичные дистрофические изменения в виде отложения блестящих точек по типу инееподобной дистрофии, пигментные глыбки, атрофические очажки), при выраженной стадии могут формироваться два вида разрывов: разрывы внутренней стенки меньших размеров и правильной округлой формы и разрывы наружной стенки больших размеров и чаще неправильной формы,
— буллёзная стадия (кисты сетчатки) — локальное или обширное проминирующее прозрачное образование с чёткими границами. Отслойка сетчатки развивается при формировании разрывов обоих стенок или при гигантских разрывах наружной стенки ретиношизиса.
Наследственный ретиношизис
Ювенильный Х-хромосомный рецессивный ретиношизис наблюдается только у лиц мужского пола с гиперметропической рефракцией и включает три обязательных признака: фовеолярный ретиношизис, периферический ретиношизис и изменения СТ. Оба глаза поражаются всегда, однако в разных глазах могут быть разные стадии патологического процесса.
• Начальная стадия. В макулярной зоне выявляется фовеолярный ретиношизис по типу «спиц в колесе», на периферии появляется патологический рефлекс — серебристо-золотистые зоны по типу «битого металла», в СТ — плёнчатые помутнения: сосудистые или бессосудистые мембраны (вуали).
• Выраженная стадия. Периферический ретиношизис в нижней половине глазного дна увеличивается по высоте и площади, распространяясь к центральной зоне, формируя разрывы в стенке разных размеров . Появляются древовидные структуры, представляющие собой аномальные сосуды с проницаемой стенкой, источник кровотечения в СТ, в полость ретиношизиса или преретинально. Кроме кровоизлияний древовидные структуры вызывают отложения твёрдого экссудата, расположенные непосредственно вокруг них или по всему глазному дну. Витреальные мембраны могут прикрепляться к сетчатке, сосуду или к ДЗН и при выраженной тракции вызвать формирование разрыва сетчатки, кровотечение или частичную атрофию зрительного нерва (соответственно).
• Терминальная стадия. Развитие регматогенной или тракционной отслойки сетчатки с грубыми вторичными дистрофическими изменениями или массивной экссудативной отслойки сетчатки с грубым отложением твёрдого экссудата по всему глазному дну.
Ретиношизис и ретинальные кисты: Диагностика[править]
Анамнез
При сборе анамнеза необходимо учитывать:
• жалобы пациента на фотопсии, выпадение поля зрения;
• наличие отслойки сетчатки на парном глазу.
Физикальное обследование
Определение остроты зрения. Острота зрения у больных с Х-хромосомным ретиношизисом составляет 0,15-0,2. При остальных формах ретиношизиса острота зрения с коррекцией высокая. Определение поля зрения. Наблюдается выпадение поля зрения, соответствующее зоне ретиношизиса. При Х-хромосомном ретиношизисе, помимо выпадения периферического поля зрения, выявляется относительная центральная скотома. При болезни Фавре-Гольдмана изменение поля зрения соответствует выраженности тапеторетинальной абиотрофии.
Инструментальные исследования
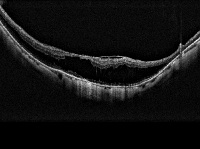
ОКТ (Оптическая когерентная томография) позволяет выявить особенности фовеолярного ретиношизиса при Х-хромосомном ретиношизисе.
ЭРГ при первичном ретиношизисе в пределах нормы, при Х-хромосомном — снижение b-волны (субнормальная ЭРГ), при болезни Вагнера — субнормальная ЭРГ; при болезни ФавреГольдмана ЭРГ отсутствует.
Эхографическое исследование определяет высоту выстояния ретиношизиса.
Дифференциальный диагноз[править]
Дифференциальную диагностику проводят с:
• отслойкой сетчатки;
• самоприлегшей отслойкой сетчатки;
• дистрофией Штаргардта;
• РН (Ретинопатия недоношенных);
• ангиитом.
Ретиношизис и ретинальные кисты: Лечение[править]
Лазерная коагуляция — основной метод лечения. При развитии отслойки сетчатки показана витрэктомия в качестве самостоятельного метода лечения или в сочетании со склеропластическими операциями. При показаниях — эндолазерокоагуляция сетчатки, интравитреальное введение заменителей Ст.
Медикаментозное лечение
• Таурин (4% раствор), по 2 капли 4 раза утром и вечером с интервалом 15 мин в течение 2 нед, повтор курса лечения каждые 2 мес.
• Оковит с лютеином и зеаксантином (таблетки 0,47 г) по 1 таблетке 2 раза в день в течение 2 мес.
• Пентоксифиллин (таблетки 0,1 г) по 1 таблетке 3 раза в день в течение 2 мес (противопоказан при Х-хромосомном ретиношизисе с наличием древовидных структур).
• Ницерголин (таблетки 0,01 г) по 1 таблетке 3 раза в день в течение 2 мес.
• Триметазидин (таблетки 0,02 г) по 1 таблетке 2 раза в день в течение 2 мес.
Хирургическое лечение
Лазерная коагуляция сетчатки
• Показания к операции:
— выраженная стадия первичного ретиношизиса с выпадением поля зрения;
— кисты сетчатки;
— прогрессирующее течение;
— формирование разрывов в стенке ретиношизиса;
— выраженная стадия Х-хромосомного ретиношизиса (древовидные структуры, периферический ретиношизис, места прикрепления витреальных шварт к сетчатке).
• Противопоказания к операции:
а) общие:
— высокое некомпенсированное АД;
— некомпенсированный СД;
— острые инфекционные заболевания;
— тяжёлое соматическое состояние;
б) местные:
— недостаточная прозрачность преломляющих сред глаза, препятствующая проведению лазерной коагуляции;
— некомпенсированное повышенное ВГД;
— острые инфекционные заболевания глаз.
• Методика лазерной коагуляции сетчатки при ретиношизисе. ◊ Метод лазерной коагуляции основан на воздействии на
нейроэпителий, пигментный эпителий и частично сосудистую оболочку глаза, причём в зоне воздействия световая энергия переходит в тепловую и вызывает слипчивое воспаление с дальнейшим формированием коагулята.
— Выбор мощности лазерного излучения определяют для каждого пациента индивидуально в зависимости от пигментации глазного дна. Для этого вблизи зоны воздействия ставят пробный коагулят низкой мощности. Получив едва видимый коагулят беловатого цвета (коагулят I степени по L’Esperence), постепенно прибавляют мощность, а в некоторых случаях и экспозицию, добиваются получения чёткого коагулята белого цвета (коагулят II степени по L’Esperence). После этого проводят непосредственно лазерную коагуляцию сетчатки. Обычно мощность луча составляет 100-300 мВт, экспозиция — 0,1-0,15 с, площадь коагулята — 200-500 мкм, интервал между ними равен 1,0-1,5 диаметра самого коагулята.
— При выраженной стадии коагуляты наносят в 1-2 ряда в шахматном порядке вдоль границ ретиношизиса.
— При буллёзной форме (кисты сетчатки) лазерную коагуляцию проводят в два этапа под контролем эхографии. Перед лазерной коагуляцией проводят эхографию глаза для определения высоты кисты сетчатки (в миллиметрах), после чего наносят коагуляты вдоль границы кисты в 3 ряда в шахматном порядке при диаметре коагулята 200 мкм. После их пигментации вторым этапом ставят коагуляты по поверхности кисты с диаметром коагулята 300 или 500 мкм. При непосредственной коагуляции кисты требуется большая мощность (до 400-600 мВт) и экспозиция (до 0,2 с). Через 3 мес проводят эхографический контроль высоты кисты сетчатки. При её уменьшении повторный сеанс лазерной коагуляции не проводят, так как киста может спадаться после первого сеанса в течение 11-12 мес. Через очередные 3 мес вновь эхографически определяют высоту кисты. Если киста сетчатки продолжает уменьшаться, лазерную коагуляцию не проводят, если киста сетчатки осталась прежних размеров (спадение кисты прекратилось), то повторно проводят лазерную коагуляцию поверхности кисты. Таким образом, при минимальной лазерной коагуляции получают максимальный эффект и предотвращают развитие осложнений операции.
При Х-хромосомном ретиношизисе лазерную коагуляцию сетчатки проводят:
— вдоль границ периферического ретиношизиса в 2-3 ряда в шахматном порядке при размере коагулята 200 мкм;
— вокруг мест прикрепления витреальных шварт к сетчатке на расстоянии 0,5-1,0 размера диска от места прикрепления для предотвращения усиления тракции;
— вокруг зон древовидных структур.
Примерные сроки нетрудоспособности
Две недели после проведения последнего сеанса лазерной коагуляции.
Дальнейшее ведение
Больные должны находиться на диспансерном учёте у окулиста для осмотра глазного дна каждые 3-6 мес. Длительность диспансеризации зависит от стадии и выраженности процесса.
Информация для пациента
Контрольные обследования у окулиста каждые 3-6 мес. Противопоказаны тяжёлые физические нагрузки.
Прогноз
При проведении правильного и своевременного лечения прогноз заболевания благоприятный. При отсутствии лечения возможно развитие отслойки сетчатки.
Профилактика[править]
Диспансерный осмотр больных для выявления ранних признаков заболевания и своевременного проведения лазерной коагуляции сетчатки.
Прочее[править]
Болезнь Вагнера
Аутосомно-доминантное заболевание, представляющее собой сочетание периферического ретиношизиса с выраженными изменениями СТ. Мужчины и женщины болеют одинаково часто. Как правило, выявляется миопия высокой степени. Плёнчатые образования в СТ могут быть локальными и располагаться в одном квадранте, а могут быть обширными и располагаться в четырёх квадрантах, перекрывая всё глазное дно. Очень часто выявляется юношеская глаукома.
Болезнь Фавре-Гольдмана
Аутосомно-рецессивное заболевание, характеризующееся сочетанием периферического ретиношизиса с тапеторетинальной абиотрофией. Мужчины и женщины болеют одинаково часто. Как правило, выявляется миопия средней и высокой степени. В ранние сроки (обычно в возрасте 30-35 лет) развивается осложнённая чашеобразная катаракта, требующая хирургического вмешательства.
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] / Аветисов С. Э., Егоров Е. А., Мошетова Л. К., Нероев В. В., Тахчиди Х. П. — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970428924.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 октября 2017;
проверки требует 1 правка.
Ретиношизис — глазное заболевание, характеризующееся аномальным расщеплением нейросенсорных слоев сетчатки, как правило, в наружном плексиформном слое. Наиболее распространенные формы являются бессимптомными, некоторые редкие формы приводят к потере зрения в соответствующем поле.[3]
Классификация[править | править код]
- Наследственный
- X хромосомный ретиношизис несовершеннолетних
- Семейный фовеальный ретиношизис
- Тракциональный
- Экссудативный
- Вторичный к ямке оптического диска
- Дегенеративный
- Типичный
- Сетчатый
Дегенеративный ретиношизис[править | править код]
Этот тип ретиношизиса очень широко распространён у 7 процентов нормальных людей. Этиология неизвестна. Его можно легко спутать с отслоением сетчатки неспециалисту-наблюдателю и в сложных случаях даже у специалиста могут быть затруднения с их дифференциацией. Такая дифференциация имеет важное значение, так как отслоение сетчатки почти всегда требует лечения, а ретиношизис сам по себе не требует лечения и редко приводит к отслоению сетчатки (и, следовательно, потере зрения). Пытаются лечить случаи неосложненного ретиношизиса обработкой лазерной ретинопексией или криопексией в попытке остановить его прогрессирование в сторону макулы. Такие процедуры не только неэффективны, но несут риск ненужных осложнений. Нет задокументированного в литературе случая самго дегенеративного ретиношизиса (кроме случайной ситуации с отслоением сетчатки, осложняющей ретиношизис), в котором расщепление сетчатки прогрессировало бы через ямки. Не существует клинических утилит для дифференциации между типичным и ретикулярным ретиношизисом. Неизвестно, является ли дегенеративный ретиношизис генетически наследственным заболеванием. Всегда существует потеря зрения в области расщепления, так как сенсорная часть сетчатки отделена от ганглийного слоя. Но, поскольку потеря на периферии, это проходит незамеченным. Расщепление в макулярной области, где ретинопексия может использоваться должным образом, очень редко.
Наследственный ретиношизис[править | править код]
Считается, что эта форма ретиношизиса случается гораздо реже и затрагивает одного из 5000 — 25 000 лиц, в первую очередь молодых мужчин. Schisis происходит от греческого слова, означающего расщепление , описывает расщепления слоев сетчатки друг от друга. Тем не менее, schisis является фрагментом слова, а термин ретиношизис следует использовать, как термин iridoschisis при описании расщепления радужной оболочки. Если ретиношизис включает в себя макулу, то теряется центральная площадь с высоким разрешением зрения, используемая для просмотра деталей, и это одна из форм макулярной болезни . Хотя это может быть описано некоторыми как «вырождение», термин дегенерация желтого пятна должен быть зарезервирован для конкретного заболевания «возрастная макулярная дегенерация».
Ретиношизис может быть вызван генетическим дефектом Х-хромосомы, влияющим на зрение людей, которые наследуют заболевание от их здоровых матерей-носителей. Генетическая форма этого заболевания обычно начинается в детстве и называется Х-хромосомным ретиношизисом несовершеннолетних (XLR,) или врожденным ретиношизисом. Пострадавшие мужчины, как правило, определяются в начальной школе, но иногда идентифицируются будучи маленькими детьми.
Очень немногие пострадавшие лица расплачиваются полной слепотой от ретиношизиса, но некоторые больные имеют ограниченную возможность чтения и являются «законно признанными слепыми». Острота зрения может снизиться до значения, менее чем 20/200 в обоих глазах. Лица, пострадавшие от XLRs находятся в группе повышенного риска отслоения сетчатки и кровоизлияния в глаз, среди других потенциальных осложнений.
Ретиношизис приводит к потере зрения в центре зрительного поля через формирование крошечных кист в сетчатке, часто образуя модель «спицы колеса», которая может быть очень тонкой. Кисты, как правило, можно обнаружить только квалифицированному врачу. В некоторых случаях очки не помогут в улучшении зрения, поскольку сама нервная ткань повреждена этими кистами.
Национальный институт глаз (NEI) Национального института здоровья (NIH) в настоящее время проводит клинические и генетические исследования с Х-хромосомным ретиношизисом несовершеннолетних.[4] Это исследование в настоящее время набирает пациентов. Лучшее понимание того, почему и как развивается XLR, может привести к улучшению лечения. Мужчины с диагнозом Х-хромосомным ретиношизисом несовершеннолетних и женщины, которые подозреваются как носители могут участвовать в этом. В дополнение к предоставлению медицинской истории и представлению медицинских записей, участники должны сдать кровь в NEI для выполнения генетического анализа. Это совершенно бесплатное исследование.
Тракциональный ретиношизис[править | править код]
Этот вид может присутствовать в условиях, вызывающих тракцию в сетчатке, особенно в макуле. Это может произойти в случаях: а) синдрома витреомакулярной тракции; б) пролиферативной диабетической ретинопатии с витреоретинальной тракцией; в) атипичных случаях предшествующего макулярного отверстия.
Экссудативный ретиношизис[править | править код]
Ретиношизис с участием центральной части сетчатки, вторичный к ямке оптического диска, ошибочно принимался за серозное отслоение сетчатки, пока правильно не был описан Lincoff, как ретиношизис. Значительная потеря зрения может произойти и после периода наблюдения за спонтанной ремиссией; лечение временной околососковой лазерной коагуляцией, затем витроэктомией и инъекцией газа с последующим лежанием пациента лицом вниз является очень эффективным лечением этого заболевания.
Примечания[править | править код]
Ссылки[править | править код]
- GeneReview/NCBI/NIH/UW entry on X-Linked Juvenile Retinoschisis
- University of Michigan Kellogg Eye Center — Retinoschisis
- MRCOpth retina cases — Retinoschisis
- Foundation for Fighting Blindness — Retinoschisis
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Ретиношизис.

Ретиношизис
Описание
Ретиношизис представляет собой патологическое изменение сетчатки, при котором наблюдается разделение ретинальных слоев на наружный (хориоидальный) и внутренний (витреальный). Основной причиной развития считается нарушение кровообращения в сетчатке. Клинические проявления на ранних стадиях ретиношизиса отсутствуют, симптомы возникают только при развитии осложнений в виде снижения остроты зрения, сужения полей зрения. Для диагностики применяют визиометрию, тонометрию, офтальмоскопию. Из дополнительных методов используют УЗИ глаза, электроретинографию, флюоресцентную ангиографию, оптическую когерентную томографию. Лечение может быть консервативным, лазерным или хирургическим.
Дополнительные факты
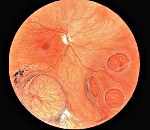
Ретиношизис – это дегенеративное изменение сетчатки, сопровождающееся ее кистозным перерождением, складчатостью, разрывами, отслойкой сетчатки и изменениями в стекловидном теле. Термин ретиношизис был предложен в 1935 году. Патология возникает в результате пороков развития или дистрофических изменений в ретинальной оболочке. Частота заболеваемости в России у людей в возрасте после 40 лет колеблется от 4 до 12%. Ретиношизис встречается примерно у 5% населения Европы старше 30 лет. Наследственная форма проявляется в возрасте до 10 лет. Важность проблемы диагностики и лечения ретиношизиса определяется тем, что в большинстве случаев жалобы у пациентов отсутствуют, заболевание диагностируется случайно или после возникновения осложнений. Патология распространена повсеместно.
Ретиношизис
Причины
В отечественной этиологической классификации Мадьяров с соавторами выделяют три формы ретиношизиса:
• Дегенеративный ретиношизис. Является приобретённой формой заболевания. Возникает в возрасте после 40 лет вследствие дистрофических изменений в сетчатой оболочке глаза. Встречается в двух формах – типичный и ретикулярный (отличается большим размером кист в ретине).
• Наследственный ретиношизис. Развивается в результате генетических нарушений. Может быть сцепленным с Х-хромосомой, передаваться по аутосомно-доминантному или рецессивному типу. Иногда является одним из симптомов генетически обусловленных патологий, таких как болезнь Гольдмана-Фавре или Вагнера.
• Вторичный ретиношизис. Возникает при сосудистых заболеваниях глаз (диабетическая ретинопатия, тромбоз центральной вены сетчатки), воспалительных процессах (хронические формы увеита, иридоциклита), травмах органа зрения, онкологических заболеваниях сосудистой оболочки, в результате воздействия некоторых лекарственных препаратов.
В основе патогенеза ретиношизиса лежит нарушение кровообращения в макулярной области и на периферии сетчатки. Нарушения в сетчатке проявляются в виде кистозной дегенерации. Слияние образовавшихся кист способствует образованию больших полостей внутри сетчатки, расслаивающих ретину на всем ее протяжении. Зона расслоения может оставаться целой, но может и разрываться в одном или даже обоих листках. Это приводит к развитию отслойки сетчатки и гибели ретинальных структур.
Классификация
Согласно клинической классификации Багдасаровой в практической офтальмологии различают три стадии ретиношизиса:
• I стадия. Происходит расщепление сетчатки на ограниченном участке, элевация сосудов и образование интраретинальной жидкости вокруг них.
• II стадия. Наблюдается прогрессирование расщепления ретинальной оболочки без четкой границы между ретиношизисом и непораженной сетчаткой. Отмечается образование микрокист в слоях сетчатой оболочки.
• III стадия. Ретиношизис занимает несколько квадрантов с наличием обширных кист. Возникают разрывы полостей под сетчатую оболочку. Патологический процесс может переходить в отграниченную отслойку ретины.
Симптомы
Дегенеративный ретиношизис обычно протекает бессимптомно. Патология выявляется случайно во время профилактических осмотров у врача-офтальмолога. Проявляется поражением на уровне наружного плексиформного слоя ретинальной оболочки. Первичные изменения возникают на крайней нижневисочной периферии и характеризуются образованием обширных участков с мелкокистозной дистрофией в слоях ретины. При распространении процесса на макулу или при развитии отслойки сетчатки появляются жалобы на снижение остроты зрения, сужение полей зрения, искажение предметов, появление вспышек перед глазами.
Наследственный ретиношизис чаще диагностируется в возрасте 7-9 лет. Макулярная область поражается в первую очередь, в результате появляются жалобы на снижение центрального зрения (трудности при чтении, письме, просмотре телевизора). Повреждение локализуется на уровне клеток Мюллера, в результате чего слой нервных волокон отслаивается от остальной части сетчатой оболочки. Периферические нарушения в сетчатой оболочке при ретиношизисе чаще всего локализуются в нижневисочном квадранте, проявляются развитием гигантских овальных кист с последующим формированием отслойки. Поражение двустороннее.
Диагностика
Для диагностики ретиношизиса используют базовые методы обследования: визиометрию, тонометрию, офтальмоскопию с использованием щелевой лампы и линзы Гольдмана. Для уточнения диагноза дополнительно назначают УЗИ глазного яблока, электроретинографию (для определения функционального состояния сетчатки), флюоресцентную ангиографию (для диагностики патологии в макуле, при врожденном ретиношизисе). Компьютерная периметрия помогает установить наличие дефектов в поле зрения. Оптическая когерентная томография является ведущим методом при данной патологии. Позволяет точно выявить изменения в макулярной области сетчатки, определить наличие кист и отслоек на периферии.
Дифференциальная диагностика
Дифференциальную диагностику проводят с отслойкой сетчатой оболочки, дистрофией Штатгарда и васкулитом сетчатки.
Лечение
Для лечения применяют консервативные, лазерные и хирургические методики. Консервативная терапия направлена на улучшение микроциркуляции и обменных процессов в сетчатке глаза, назначается для профилактики развития вторичного ретиношизиса. Включает в себя применение витаминных комплексов, антиоксидантную и ноотропную терапию. Способы введения лекарственных веществ – внутривенный или внутримышечный. Курсы лечения рекомендуется проводить 2 раза в год.
Лазерное лечение направлено на прекращение прогрессирования уже возникшего ретиношизиса. Применяют барьерную или поступательную лазерную коагуляцию сетчатки. Коагуляты наносятся в виде окружностей по границе со здоровыми участками глазного дна. Хирургическое лечение необходимо при наличии выявленной отслойки сетчатки. Выполняют пломбирование склеры различными методиками.
Прогноз
Прогноз для зрительных функций при дегенеративной форме ретиношизиса всегда сомнительный, при наследственной – неблагоприятный. Исход при вторичной форме заболевания зависит от основной патологии.
Профилактика
Профилактика ретиношизиса заключается в регулярном посещении врача-офтальмолога, особенно после 40 лет. При наличии миопии высокой степени необходимо максимально исключить тяжелые физические нагрузки, стрессовые ситуации на работе и дома. При открытоугольной глаукоме необходимо регулярно применять назначенные капли и контролировать ВГД каждые 3 месяца. При повышении артериального давления рекомендуется принимать лекарственные препараты для его коррекции. Следует избегать травм глаза и головы. Регулярное посещение врача-офтальмолога и точное соблюдение его рекомендаций существенно снижает риск осложнений при ретиношизисе и способствует длительной стабилизации заболевания.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
