Ренальная анемия мкб код
Рубрика МКБ-10: D63.8*
МКБ-10 / D50-D89 КЛАСС III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм / D60-D64 Апластические и другие анемии / D63* Анемия при хронических болезнях, классифицированных в других рубриках
Определение и общие сведения[править]
Анемия при хронических болезнях — заболевание, сопровождающее болезни соединительной ткани, сепсис, остеомиелит, туберкулёз и др. Анемию при хронических болезнях почти не учитывают как самостоятельное заболевание; сведений о её распространённости нет. При ряде хронических заболеваний частота встречаемости достигает 100%.
Анемия при хронической почечной недостаточности
Развитие анемии при ХПН (Хронической почечной недостаточности) обусловлено нарушением выработки эритропоэтина (ЭПО) в почках.
Этиология и патогенез[править]
ЭПО — гликопротеид с молекулярной массой 40-60 кД, продуцируется интерстициальными клетками коры почек. Образовавшийся эндогенный эритропоэтин не накапливается в клетках, а сразу секретируется в кровь. Обладая сравнительно небольшой молекулярной массой, он фильтруется в клубочках и подвергается деградации в ткани почек. Не отличающийся по строению и биологической активности эндогенный ЭПО секретируется также гепатоцитами, интерстициальными клетками печени, макрофагами, однако суммарная доля этих внепочечных источников эндогенного ЭПО в норме не превышает 10-15% общей продукции. Скорость образования эндогенного ЭПО обратно пропорциональна кислородотранспортной функции крови, уровню гипоксии, анемии.
Тяжесть анемии коррелирует со степенью нарушения функции почек. В патогенезе анемии играют роль дефицит железа и повышенный уровень воспалительных цитокинов. Анемия является предиктором развития гипертрофии левого желудочка, ассоциируется с ухудшением качества жизни, ростом кардиоваскулярных осложнений и увеличением частоты госпитализаций. Повышение нагрузки на сердце за счет тахикардии и увеличения ударного объема, обусловленные анемией, вызывают почечную вазоконстрикцию и задержку жидкости. Таким образом, возникает порочный круг, в котором застойная сердечная недостаточность, заболевание почек и анемия взаимно усугубляют друг друга.
Клинические проявления[править]
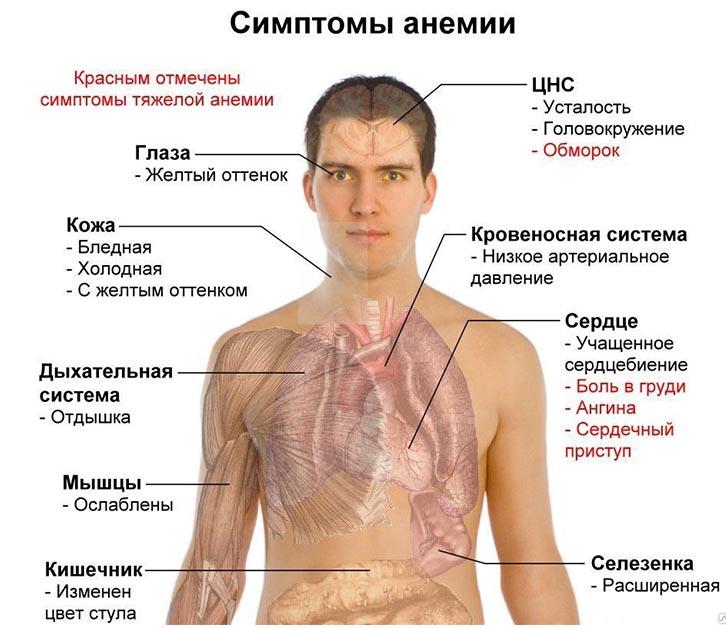
Клиническая картина складывается из симптомов, характерных для анемии: слабости, головокружения, одышки и сердцебиения при физической нагрузке, повышенной утомляемости, нарушения успеваемости в школе. У детей раннего возраста развиваются гипотрофия, отставание в росте, раздражительность.
Анемия при других хронических болезнях, классифицированных в других рубриках: Диагностика[править]
Диагностическим триггером для начала гематологического обследования является выявление заболевания почек. У всех пациентов с заболеваниями почек необходимо определение уровня эритроцитов, ретикулоцитов, гемоглобина, гематокрита, эритроцитных индексов, минимальный лабораторный скрининг включает определение уровня сывороточного железа, ОЖСС (общая железосвязывающая способность сыворотки), ферритина, креатинина, мочевины, трансаминаз.
Снижение продукции эндогенного ЭПО наблюдается во всех случаях анемии на фоне ХПН (Хроническая почечная недостаточность), поэтому определение уровня сывороточного ЭПО не является обязательным.
Анемия диагностируется с учетом возрастных норм. Анемия при ХПН (Хроническая почечная недостаточность) является нормохромной, нормоцитарной. Показатели обмена железа (железо сыворотки, ОЖСС, процент насыщения трансферрина) могут быть в пределах нормы, снижены или повышены. При интерпретации уровня ферритина следует помнить, что данный показатель повышается при воспалительном процессе.
Дифференциальный диагноз[править]
Проводится при выявлении рефрактерности к лечению эритропоэз-стимулирующим препаратом (ЭСП). Если у больного ХПН (Хроническая почечная недостаточность) со сниженным ответом отсутствуют признаки дефицита железа, необходимо искать другие причины сниженного ответа на ЭСП. Среди них неадекватный режим программного гемодиализа, бактериальные инфекции, системные заболевания соединительной ткани, хронические кровотечения, тяжелый уремический гиперпаратиреоз, хроническая интоксикация алюминием, онкологические заболевания, влияние лекарств (ингибиторы АПФ, антагонисты рецепторов А-II, цитостатики, блокаторы Н2-рецепторов, теофиллин, витамин А). Индикатором текущего активного воспалительного процесса является повышение уровня С-реактивного белка (СРБ) крови более 50 мг/мл. Крайне редким, но грозным осложнением, ведущим к резистентности к ЭСП (эритропоэз-стимулирующим препаратам) и усугублению исходной анемии, является появление нейтрализующих АТ (антител) к ЭСП (эритропоэз-стимулирующим препаратам).
Анемия при других хронических болезнях, классифицированных в других рубриках: Лечение[править]
• Уровень ферритина следует использовать для оценки наличия дефицита железа у больных с хроническими заболеваниями почек.
• Поскольку ферритин является острофазным белком, диагностическое значение следует оценивать отлично от пациентов, не страдающих хроническим заболеванием почек.
• Железодефицитная анемия диагностируется у пациентов с уровнем ферритина ниже 100 нг/мл.
• У пациентов с уровнем ферритина выше 100 нг/мл следует диагностировать функциональный дефицит железа, если процент гипохромных эритроцитов выше 6% или насыщение трансферрина ниже 20%.
• Даже при нормальных исходных показателях обмена железа на фоне лечения ЭСП может развиваться функциональный дефицит железа, связанный с повышенным потреблением железа эритроидными клетками костного мозга. Функциональный дефицит железа приводит к снижению эффективности ЭСП. Поэтому ориентиром при назначении препаратов железа являются не нормы показателей обмена железа, а целевые значения показателей обмена железа.
• Целевые уровни показателей обмена железа на фоне терапии ЭСП: ферритин 200-500 мкг/л, процент насыщения трансферрина 30-40%, количество гипохромных эритроцитов менее 6%. Показатели обмена железа следует регулярно контролировать. При уровне ферритина выше 500 нг/мл безопасность и эффективность назначения препаратов железа не подтверждена, и при приближении уровня ферритина к данному уровню дозировка препаратов железа должна быть пересмотрена.
• Следует обеспечить насыщение трансферрина выше 20% и уровень ферритина выше 100 нг/мл. При более низких показателях у пациентов на преддиализном этапе проводится лечение препаратами железа до начала введения ЭСП. У пациентов, находящихся на диализе, введение препаратов железа проводится одновременно с терапией ЭСА.
• Для достижения целевых показателей препараты железа назначаются внутривенно пациентам на гемодиализе, внутрь или внутривенно остальным. Препараты железа используются в стандартных дозах, определяемых безопасностью и переносимостью.
• Лабораторный контроль показателей обмена железа проводится с интервалом от 1 до 3 мес в зависимости от клинических показаний.
• Поддерживающая доза составляет для внутривенных препаратов железа (декстран железа, сахарат железа) 1 мг элементарного железа на 1 кг веса в неделю.
• Выбор целевого уровня гемоглобина и уровня, при котором начинается терапия ЭСП, у каждого пациента является индивидуальным и определяется многими клиническими факторами. Следует взвесить потенциальную пользу (в том числе улучшение качества жизни, отсутствие необходимости в трансфузиях) и потенциальный вред лечения. Начинать терапию ЭСП следует при снижении уровня гемоглобина ниже 100 г/л. Как правило, целевой уровень гемоглобина выбирается с учетом возрастных норм в пределах 100-110 г/л у детей в возрасте до 2 лет и 110-120 г/л у подростков и юношей. Следует избегать повышения уровня гемоглобина выше 120 г/л. Более высокий уровень гемоглобина может ассоциироваться с ухудшением почечного и кардиоваскулярного прогноза.
• Доза ЭСП должна подбираться с учетом исходного уровня гемоглобина, целевого гемоглобина, скорости повышения уровня гемоглобина и клинических обстоятельств. Ориентировочная начальная доза ЭСП короткого действия (рчЭПО) составляет 50-100 Ед/кг 2 раза в неделю. Препарат вводится внутривенно у пациентов на гемодиализе. У остальных пациентов (преддиализная стадия, перитонеальный диализ) следует вводить ЭСА подкожно. Для дарбэпоэтина альфа начальная доза при п/к или в/в введении препарата составляет 0,45 мкг/кг массы тела один раз в неделю. У пациентов, не получающих диализ, может применяться начальная доза, равная 0,75 мкг/кг, п/к один раз в 2 нед.
• Целевая скорость повышения уровня гемоглобина составляет 10 г/л за первые 2 нед. Если увеличение уровня гемоглобина происходит недостаточно быстро (менее 10 г/л за 4-недельный период), следует увеличить дозу препарата примерно на 25%. Увеличение дозы должно проводиться не чаще одного раза в 4 нед. У маленьких детей, по сравнению с взрослыми, повышение уровня гемоглобина может начинаться позднее. Поэтому увеличение дозы ЭСА проводится, если уровень гемоглобина не повышается на 20 г/л за 8 нед или уровень гемоглобина недостаточен для того, чтобы предотвратить гемотрансфузии.
• При переводе с рчЭПО на дарбэпоэтин альфа используется коэффициент пересчета, равный 240 (недельная доза рчЭПО в международных единицах делится на 240, и получается разовая недельная доза дарбопоэтина альфа в мкг).
• Повышение уровня гемоглобина не должно превышать 10 г/л за любой 2-недельный период.
• Снижение дозы проводится при приближении уровня гемоглобина к 120 г/л (110 г/л у детей до 2 лет) или при скорости роста уровня гемоглобина выше чем 10 г/л за 2 нед.
• Пациенты с сердечно-сосудистыми нарушениями должны наблюдаться особенно тщательно. Артериальная гипертензия не является противопоказанием к терапии ЭСП. Если в процессе лечения анемии отмечается повышение уровня АД, следует проводить адекватную гипотензивную терапию.
• Побочное действие ЭСП. В период повышения уровня гемоглобина может наблюдаться усугубление артериальной гипертензии. У пациентов с ХПН (Хроническая почечная недостаточность) может наблюдаться гиперкалиемия. Редко наблюдаются головная боль, боли в суставах, гриппоподобный синдром, повышение уровня тромбоцитов в крови, аллергические реакции. При подкожном введении отмечаются боли в области инъекции. У детей до 3 лет противопоказано использование лекарственных форм, содержащих бензиловый спирт в качестве консерванта из-за возможного токсического эффекта.
• Информирование пациента: следует обсудить с пациентом (родителями) возможную пользу и риск относительно высокого или низкого уровня гемоглобина и принять решение о целевом уровне гемоглобина с учетом их мнения.
• Мониторинг: контроль показателей крови проводится один раз в неделю при подборе дозы ЭСП и переводе с рчЭПО на дарбопоэтин, затем один раз в 2 нед.
Профилактика[править]
Прочее[править]
Источники (ссылки ):[править]
Клинические рекомендации. Детская гематология [Электронный ресурс] / под ред. А.Г. Румянцева, А.А. Масчана, Е.В. Жуковской — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970434758.html
Педиатрия [Электронный ресурс] / Под ред. А.А. Баранова — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970410851.html
Действующие вещества[править]
- Дарбэпоэтин альфа
- Эпоэтин альфа
- Эпоэтин бета
- Эпоэтин бета (метоксиполиэтиленгликоль)
- Эпоэтин тета
Источник
Содержание
- Описание
- Классификация
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Анемия.
Анемия
Описание
Термин «анемия» без детализации не определяет конкретного заболевания, то есть анемию следует считать одним из симптомов различных патологических состояний. Следует различать гидремию и анемию, при гидремии число форменных элементов и гемоглобина остается прежним, но увеличивается объём жидкой части крови.
Классификация
Сама по себе любая анемия не является заболеванием, но может встречается как синдром при целом ряде заболеваний, которые могут быть либо связаны с первичным поражением системы крови, либо не зависеть от него. В большинстве случаев встречается у женщин. В связи с этим строгая нозологическая классификация анемий невозможна. Для классификации анемий принято использовать принцип практической целесообразности. Для этого наиболее удобно делить анемии по единому классификационному признаку — цветовому показателю.
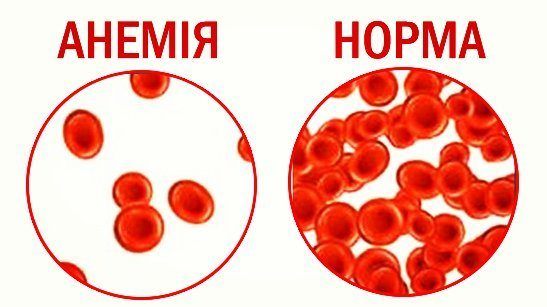
Снижение концентрации гемоглобина в крови часто происходит при одновременном уменьшении количества эритроцитов и изменении их качественного состава. Любая анемия приводит к снижению дыхательной функции крови и развитию кислородного голодания тканей, что чаще всего выражается такими симптомами как бледность кожных покровов, повышенная утомляемость, слабость, головные боли, головокружение, учащенное сердцебиение, одышка и другими.
При рутинном исследовании мазка периферической крови морфолог указывает на отклонение размера эритроцитов в меньшую сторону (микроцитоз) или в большую сторону (макроцитоз), но такая оценка, если она производится без специальных приспособлений — микрометров, — не может быть свободна от субъективизма. Достоинством автоматического анализа крови является стандартизация показателя — СКО. Недостатком является относительно дорогое и сложное оборудование, требующее соответствующего сервисного обслуживания, что зачастую невозможно в условиях российского здравоохранения на периферии.
Замена цветового показателя на показатель СКО не нарушает привычной классификации анемий, построенной на основании цветового показателя.

Анемия
Симптомы
Нередко анемия протекает без выраженных проявлений и часто остаётся незамеченной, во многих случаях становясь случайной лабораторной находкой у людей, не предъявляющих специфических жалоб.
Как правило, страдающие анемией отмечают проявления, обусловленные развитием анемической гипоксии. При лёгких формах это может быть слабость, быстрая утомляемость, общее недомогание, а также снижение концентрации внимания. Люди с более выраженной анемией могут жаловаться на одышку при незначительной или умеренной нагрузке, сердцебиения, головную боль, шум в ушах, могут также встречаться нарушения сна, аппетита, полового влечения. При очень сильной анемии, или при наличии сопутствующей патологии, возможно развитие сердечной недостаточности.
Часто встречаемым диагностически важным симптомом умеренной или выраженной анемии является бледность (кожных покровов, видимых слизистых и ногтевых лож). Также ценное значение имеют такие симптомы, как развитие хейлоза и койлонихии, усиление сердечного толчка и появление функционального систолического шума. Проявления острых и тяжёлых анемий всегда более выражены, чем хронических и средней тяжести.
Кроме общих симптомов, непосредственно связанных с гипоксией, у анемий могут быть и другие проявления в зависимости от их этиологии и патогенеза. Например, развитие нарушений чувствительности при B12-дефицитной анемии, желтуха — при гемолитической анемии и пр.
При злокачественной анемии неизбежна ахлоргидрия.
Причины
Анемии при хронических воспалениях:
При инфекциях:
Туберкулёз.
Бактериальный эндокардит.
Бронхоэктатическая болезнь.
Абсцесс лёгкого.
Бруцеллёз.
Пиелонефрит.
Остеомиелит.
Микозы.
При коллагенозах:
Системная красная волчанка.
Ревматоидный артрит.
Узелковый полиартериит.
Болезнь Хортона.
Мегалобластные анемии:
Пернициозная анемия.
Лечение
В основном при лечении анемии используют витамин В12 и препараты железа. Также при низком уровне гемоглобина могут быть применены переливания эритроцитарной массы. В целом тактика лечения зависит от типа анемии и тяжести состояния больного.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Анемия у детей.
Анемия у детей
Описание
Анемия у детей. Гематологический синдром, характеризующийся снижением концентрации гемоглобина и количества эритроцитов в единице объема крови. При различных формах анемии у детей отмечаются общая слабость, быстрая утомляемость, бледность кожи и слизистых, головокружение, сердцебиение. Анемия у детей диагностируется по клиническим и лабораторным данным (общий анализ крови, определение билирубина, сывороточного железа, общей железосвязывающей способности сыворотки, исследование пунктата костного мозга ). Общие принципы лечения анемии у детей включают организацию рационального питания, своевременное введение прикормов, витаминотерапию, прием препаратов железа, ФТЛ (гимнастика, массаж, УФО), по показаниям — проведение гемотрансфузий.
Дополнительные факты
Анемия у детей (малокровие) – патологическое состояние, сопровождающееся снижением уровня гемоглобина и эритроцитов в крови ребенка. Анемия у детей – чрезвычайно распространенное заболевание в педиатрии. Около 40% случаев анемии диагностируется у детей в возрасте до 3-х лет; 30% — в пубертатном периоде; остальные – в различные возрастные периоды развития ребенка.
Частое возникновение анемии у детей обусловлено их интенсивным ростом, активностью процесса эритропоэза, прогрессивным увеличением числа форменных элементов и ОЦК. Вместе с тем, аппарат кроветворения у детей функционально незрел и весьма уязвим перед лицом различных воздействий. Нормальное протекание кроветворения у детей требует большого количества железа, белка, витаминов и микроэлементов, поэтому любые погрешности вскармливания, инфекции, токсические воздействия на костный мозг способны вызвать развитие анемии у ребенка. Особенно чувствительными в этом плане оказываются дети второго полугодия жизни, у которых истощены неонатальные резервы железа. Длительно существующая анемия у детей сопровождается развитием гипоксии, глубокими тканевыми и органными изменениями. Дети с анемией отстают в физическом и умственном развитии от здоровых сверстников, чаще страдают интеркуррентными заболеваниями, склонны к развитию хронических патологических процессов и различного рода осложнений.

Анемия у детей
Причины
Факторы, способствующие развитию анемии у детей, делятся на антенатальные, интранатальные и постнатальные.
Антенатальные факторы действуют в течение внутриутробного развития. Для нормального протекания процессов кроветворения у ребенка за период беременности его организм должен получить от матери и накопить достаточное количество железа (около 300 мг). Наиболее интенсивная передача железа от беременной и его депонирование у плода происходит на 28—32 неделях гестации. Нарушение нормального течения беременности в этот период (гестоз, фетоплацентарная недостаточность, угроза самопроизвольного прерывания беременности, преждевременная отслойка плаценты, кровотечение, инфекционные заболевания матери, обострение хронических процессов) приводит к нарушению обмена железом и его недостаточному накоплению в организме ребенка.
Анемия у детей возникает в том случае, если женщина также страдала анемией при беременности. Преждевременные роды приводят к тому, что анемия выявляется у всех недоношенных детей с рождения или приблизительно с 3-го месяца жизни. Развитию анемии у новорожденных детей способствует многоплодная беременность.
Интранатальные факторы анемии у детей связаны, главным образом, с кровопотерей во время родов. Кровопотеря возможна в случае преждевременной отслойки плаценты в период родов, ранней или поздней перевязки пуповины, истечения крови из пуповинного остатка при его ненадлежащей обработке, применения травмирующих акушерских пособий.
Постнатальные факторы анемии у детей включаются после рождения и могут быть эндогенными или экзогенными. Причинами эндогенной анемии у детей могут служить повреждение эритроцитов вследствие гемолитической болезни новорожденных, аномалии синтеза гемоглобина, первичная конституциональная недостаточность костного мозга.
Экзогенные анемии у детей наиболее часто обусловлены алиментарными причинами. В данном случае анемия развивается преимущественно у детей первого года жизни, находящихся на однообразном молочном вскармливании. Анемия у детей раннего возраста может возникать при недостаточном содержании железа в грудном молоке; раннем и необоснованном переводе ребенка на искусственное или смешанное вскармливание; использовании неадаптированных смесей, коровьего или козьего молока для кормления; позднем введении в рацион ребенка прикормов. В более высоком поступлении железа в организм нуждаются недоношенные дети и дети, рожденные с повышенной массой тела. Поэтому несоответствие между поступлением и расходом железа также может послужить причиной анемии у детей первого года жизни.
Анемии у детей могут возникать вследствие регулярных кровопотерь: при частных носовых кровотечениях, болезнях крови (гемофилии, болезни Виллебранда), меноррагии, желудочно-кишечных кровотечениях, после оперативных вмешательств. У детей с пищевыми аллергиями, экссудативным диатезом, нейродермитом отмечается повышенная потеря железа через эпителий кожных покровов, поэтому такие дети составляют группу риска по развитию железодефицитной анемии.
Кроме потери железа, к развитию анемии у детей может приводить нарушение его всасывания и обмена. Такие расстройства обычно встречаются при синдроме мальабсорбции (гипотрофии, рахите, лактазной недостаточности, целиакии, кишечной форме муковисцидоза и тд ) Анемия у детей может являться следствием любого инфекционного или хронического соматического заболевания (туберкулеза, бактериального эндокардита, бронхоэктатической болезни, пиелонефрита и тд ), лейкозов, микозов, глистной инвазии, коллагенозов (СКВ, ревматоидного артрита и тд ).
В развитии анемии у детей определенное значение имеет дефицит витаминов группы B, микроэлементов (магния, меди, кобальта), неблагоприятные гигиенические условия, истощение запасов эндогенного железа, наступающее у грудного ребенка к 5-6 мес.
Классификация
В соответствии с этиопатогенезом выделяют следующие группы анемий:
I. Постгеморрагические анемии у детей, обусловленные с острой или хронической кровопотерей.
II. Анемии у детей, обусловленные нарушением гемопоэза:
• железодифицитные (гипохромные).
• наследственные и приобретенные железонасыщенные (сидероахрестические — связаны с дефектами синтеза порфиринов).
• мегалобластные (В12–дефицитные и фолиеводефицитные).
• наследственные и приобретенные дизэритропоэтические.
• наследственные и приобретенные гипопластические и апластические (связаны с угнетением кроветворения).
III. Наследственные и приобретенные гемолитические анемии у детей, обусловленные повышенным разрушением эритроцитов и преобладанием процесса кроворазрушения над процессом кровообразования (мембранопатии, ферментопатии, гемоглобинопатии, аутоиммунные анемии, гемолитическая болезнь новорожденных и тд ).
Симптомы
Норма гемоглобина крови у детей до 6 лет составляет 125–135 г/л; об анемии у ребенка говорят в том случае, если этот показатель опускается ниже 110 г/л (у детей до 5 лет) и ниже 120 г/л (у детей старше 5 лет).
Видимые изменения при анемии у детей наблюдаются со стороны кожи и ее придатков: кожные покровы становятся бледными, сухими, шелушащимися; ногти деформируются и становятся ломкими; волосы теряют здоровый блеск. Характерным признаком анемии у детей является симптом Филатова – бледность мочек ушей при осмотре в проходящем свете. При тяжелых формах анемии у детей появляются трещины на ладонях и подошвах, в уголках рта; развивается афтозный стоматит, глоссит. Дети с анемией ослаблены, астеничны, часто болеют ОРВИ, бронхитами и пневмониями, острыми кишечными инфекциями.
Со стороны нервной системы, испытывающей гипоксию, отмечается вялость, плаксивость, быстрая истощаемость, головокружения, поверхностный сон, энурез. Выявляется снижение мышечного тонуса, ребенок плохо переносит физические нагрузки, быстро утомляется. У детей первого года жизни отмечается гипотрофия, происходит регресс психомоторного развития.
При анемии у детей выявляются нарушения функции сердечно-сосудистой системы в виде артериальной гипотонии, ортостатических коллапсов, обмороков, тахикардии, систолического шума.
Вялость. Запор. Запор у детей. Заторможенность. Метеоризм. Плаксивость. Понос (диарея). Привкус крови во рту. Рвота. Ретикулоцитоз.
Диагностика
Основу диагностики анемии у детей составляют лабораторные исследования. В общем анализе крови при анемии у детей выявляется снижение гемоглобина (Hb менее 120-110 г/л), снижение Er (12/л), снижение ЦП сывороточного железа, насыщения трансферрина железом, концентрации ферритина в сыворотке, билирубина, витаминов. В некоторых случаях требуется проведение пункции и исследования костного мозга.
В процессе диагностики определяется форма и степень тяжести анемии у детей. Последняя оценивается по содержанию эритроцитов и гемоглобина:
• анемия легкой степени – Hb 110-90 г/л, Er — до 3,5х1012/л;
• анемия средней степени — Hb 90-70 г/л, Er — до 2,5х1012/л;
• анемия тяжелой степени — Hb менее 70г/л, Er — менее 2,5х1012/л.
По показаниям дети с анемией могут нуждаться в консультациях узких специалистов (детского гастроэнтеролога, детского ревматолога, детского нефролога, детского гинеколога и тд ), обследовании ЖКТ (ЭГДС, УЗИ брюшной полости) и почек (УЗИ почек).
Лечение
При анемии у детей требуется организация правильного режима дня и сбалансированного питания ребенка, проведение лекарственной терапии и общеукрепляющих мероприятий. Детям рекомендуется достаточное пребывание на свежем воздухе, дополнительный сон; назначается гимнастика и массаж, УФО.
Детям с анемией, находящимся на грудном вскармливании, следует своевременно вводить прикормы (соки, яичный желток, овощи, мясное пюре). Одновременно необходимо скорректировать рацион кормящей женщины, добавить прием поливитаминов и препаратов железа. Детям, получающим искусственное вскармливание, назначаются адаптированные молочные смеси, обогащенные железом. Диета детей старшего возраста должна содержать печень, говядину, бобовые, зелень, морепродукты, фруктовые и овощные соки.
Медикаментозная терапия анемии у детей включает назначение препаратов железа и поливитаминных препаратов до полной нормализации клинико-лабораторных показателей (в среднем 6-10 недель). В тяжелых случаях может потребоваться проведение гемотрансфузии.
Прогноз
Прогноз железодефицитных анемий у детей обычно благоприятный. При своевременной диагностике, правильной организации питания, лечении анемии и сопутствующих заболеваний наступает полное выздоровление. Тяжелая анемия у детей может явиться основанием для переноса сроков вакцинации.
Профилактика
Антенатальный этап профилактики анемии у детей включает полноценное питание беременной, достаточное пребывание на свежем воздухе, прием минерально-витаминных комплексов, содержащих железо. Постнатальное предупреждение анемии у детей сводится к естественному вскармливанию, введению прикормов в рекомендуемые сроки, профилактике заболеваний раннего возраста, организации хорошего ухода и оптимального режима для ребенка, проведению превентивных лечебно-профилактических курсов в группах риска.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
