Рекомендаций по острому коронарному синдрому


Острый коронарный синдром (ОКС) — тяжелое состояние, обусловленное нарушением коронарного кровообращения и ишемией миокарда. Когда кровоснабжение сердечной мышцы полностью прекращается, наступает гипоксия, являющаяся непосредственной причиной инфаркта и летального исхода. Этот смертельно опасный патологический процесс в простонародье называют предынфарктным состоянием или сердечным приступом. ОКС — обобщающее понятие, включающее ряд процессов, равных по происхождению и похожих по течению, но отличающихся прогнозом и вероятностью излечения.
Заболевания сердечно-сосудистой системы, в основе которых лежит синдром коронарной недостаточности, обозначают термином ОКС. Так врачи-клиницисты называют болезни сердца, при которых ухудшается его кровоснабжение: инфаркт миокарда и нестабильную стенокардию. Эти недуги имеют схожие начальные проявления, патофизиологические механизмы и некоторые принципы лечения. Именно поэтому понятие «острый коронарный синдром» было введено в медицинскую практику. Его используют при постановки предварительного диагноза, когда до конца не выяснены все характеристики имеющегося у больного патологического процесса.
Острый коронарный синдром имеет код по МКБ-10 — 124.9 и наименование «Острая ишемическая болезнь сердца неуточненная». Причинами патологии чаще всего являются: тромбозы и тромбоэмболии, обусловленные надрывом атеросклеротической бляшки или эрозией эндотелия коронарной артерии. Существует особая форма синдрома, имеющая аллергическое происхождение. Она связана с избыточной продукцией медиаторов воспаления тучными клетками. Симптомами синдрома являются: одышка, нарушение сердечного ритма, давящая боль в груди, возникающая в покое или при незначительном физическом напряжении. Самым опасным признаком ОКС считается внезапная остановка сердца. Такой диагноз обычно ставится в реанимационном отделении.

Коронарная болезнь протекает с явно выраженными периодами обострения и ремиссии. ИБС обостряется под воздействием провоцирующих факторов. При этом развивается ее легкая форма – нестабильная стенокардия или тяжелая форма – инфаркт миокарда. В первом случае острая ишемия сердечной мышцы не приводит к некрозу. Из-за сужения или закупорки коронарных артерий происходят трофические изменения, которые развиваются постепенно, медленно, ступенчато. После воздействия триггерного фактора возникает приступ ОКС. При инфаркте миокарда наступает необратимая клеточная смерть. Эта патология намного опасней — она сопровождается сильными болями в груди, нарушением дыхания и сознания, лавинообразной гибелью кардиомиоцитов. Деструкция значительных участков проявляется максимально выраженной симптоматикой. При стенокардии отсутствуют ЭКГ-признаки некроза миокарда и специфические биохимические маркеры в крови. Возможен переход одной клинической формы ИБС в другую.

Характерная клиника синдрома позволяет быстро поставить диагноз и помочь больному. Чтобы спасти ему жизнь, следует знать алгоритм оказания неотложной медицинской помощи и суметь выполнить все необходимые мероприятия до приезда квалифицированных специалистов. Экстренное лечение ОКС поможет избежать развития серьезных осложнений и смертельного исхода. Оно оказывается эффективным только при условии ранней диагностики. Общетерапевтические мероприятия, назначаемые больным, зависят от клинических проявлений, выраженности патологических изменений и общего самочувствия пациента.
В настоящее время острый коронарный синдром является актуальной медицинской проблемой. Это связано с высокой частотой его возникновения и необходимостью проведения профилактических мероприятий. Разработка и внедрение новой медицинской стратегии позволяет спасти жизнь больным с ОКС.
Этиология
К развитию острого коронарного синдрома приводят различные провоцирующие факторы и патологические процессы.
Атеросклероз венечных артерий — основная причина болезни. Жироподобные вещества, формирующие бляшку, сужают сосуды и затрудняют ток крови через суженное место. Сердце перестает полноценно качать кровь, богатую кислородом. Это приводит к боли в груди и инфаркту. На ранних стадиях процесса липидные структуры хорошо растворимы. По мере развития патологии они кальцифицируются и становятся твердыми как камень. Избавиться от таких образований можно только хирургических путем.

Когда поверхность атеросклеротической бляшки разрывается, на месте повреждения образуется тромб, просвет сосуда суживается, нарушается его проходимость. Эти морфологические элементы недуга уменьшают коронарный кровоток и нарушают кровоснабжение миокарда. Кровь перестает циркулировать нормально, интенсивность работы сердца повышается, чтобы компенсировать сопротивление. У больных поднимается давление и учащается пульс. Если ток крови полностью прекращается из-за бляшки или тромба, перекрывающих сосудистый просвет, развивается необратимый процесс – инфаркт миокарда, возникает генерализованная сосудистая дисфункция.
В настоящее время отсутствует единая теория происхождения острого коронарного синдрома. С помощью статистических и экспериментальных данных ученым удалось выявить основные факторы, которые чаще всего приводят к развитию коронарных заболеваний.

Факторы, запускающие атеросклеротический процесс и предрасполагающие к развитию синдрома:
- Стрессовое воздействие, психоэмоциональное перенапряжение, нервное потрясение,
- Стойкий спазм сосудов различного происхождения,
- Послеоперационные осложнения,
- Эмболия коронарных артерий,
- Воспаление сосудистой стенки,
- Врожденные аномалии сердечных структур,
- Избыточный вес,
- Курение,
- Употребление наркотиков,
- Отсутствие физической активности,
- Нарушение баланса жиров в крови,
- Алкоголизм,
- Генетическая предрасположенность к сердечно-сосудистым патологиям,
- Повышенная свертываемость крови,
- Высокое артериальное давление,
- Сахарный диабет,
- Аутоиммунные или инфекционные васкулиты,
- Общее переохлаждение организма,
- Прием некоторых медикаментов,
- Возраст старше 55 лет.

Существуют вторичные провоцирующие факторы, приводящие к развитию ОКС и не связанные с ишемией сердечной мышцы. Это неатеросклеротические причины недуга, способные вызвать инфаркт миокарда. К ним относятся:
- Травматическое повреждение,
- Длительная инсоляция,
- Гиперфункция щитовидной железы,
- Артерииты.
Патогенез
ОКС — смертельно опасное состояние, требующее оказания неотложной медицинской помощи и проведения экстренных реанимационных мероприятий. Заболевание, вызванное первичным поражением коронарных артерий или вторичным их изменением, протекает в различных клинических формах, имеющих сходные диагностические и терапевтические особенности. Малейшее промедление или неправильные действия первой помощи могут привести к летальному исходу.

Патогенетические звенья ОКС:
- Воздействие этиологических факторов,
- Тромбоз венечных сосудов,
- Выделение из тромбоцитов биологически активных веществ — тромбоксана, гистамина,
- Спазм артерий,
- Падение интенсивности кровотока в сердце,
- Ухудшение кровоснабжения миокарда,
- Скопление токсинов, угнетающих сократительную способность,
- Гиперпродукция адреналина и ионов кальция,
- Стойкое сужение коронарных сосудов,
- Блокировка противосвертывающей системы,
- Выброс в кровь ферментов, разрушающих клетки в зоне некроза,
- Образование рубца в сердечной мышце,
- Нарушение сократительной функции сердца,
- Не способность камер сердца адекватно функционировать,
- Падение сатурации кислорода,
- Слабое питание головного мозга, отдаленных органов и систем.
Степень перекрытия сосудов сердца бляшкой или тромбом во многом определяет механизм развития синдрома:
- Частичное сужение просвета – периодические приступы стенокардии,
- Полная окклюзия — появление дистрофических очагов в миокарде, быстро трансформирующихся в некроз,
- Внезапные ишемические изменения — фибрилляция желудочков и смертельный исход.

Суть патологии независимо от типа и формы процесса – нарушение питания сердечной мышцы, обусловленное стенозом или закупоркой коронарных артерий. Основная причина, запускающая сложный каскад патогенетических реакций – атеросклероз, врожденные или приобретенные пороки. Острый коронарный синдром с течением времени может привести к гибели больного. Восстановление требует срочных мер.
Симптоматика
Боль в груди или кардиалгия — основной клинический признак ОКС. Этот симптом возникает первым, носит приступообразный характер и иррадиирует в плечо или руку. При стенокардии боль сжимающая, жгучая, давящая, непродолжительная, а при инфаркте она интенсивная, колющая и режущая, приводящая к болевому шоку и требующая немедленной госпитализации. Боль настолько выражена, что не дает шевелиться и нормально дышать. Лица с ОКС не могут найти удобного положения, мечутся и боятся умереть.

Ангинозная боль часто связана с предшествующим физическим или эмоциональным перенапряжением. При инфаркте она длится больше часа и приносит больному сильнейшие страдания. При стенокардии приступ продолжается десять минут и повторяется периодически. Боль практически не купируется нитроглицерином. Для ее снятия используют наркотические анальгетики.
Симптомы, сопровождающие боль в груди и не являющиеся обязательными:
- Холодный пот,
- Колебания артериального давления,
- Эйфория и двигательное перевозбуждение,
- Беспокойство и тревога,
- Помрачение сознания,
- Паника и страх,
- Предобморочное или синкопальное состояние,
- Бледность кожи,
- Цианоз носогубного треугольника,
- Одышка, удушье,
- Кашель,
- Тошнота и рвота,
- Изжога,
- Абдоминальная боль,
- Головокружение,
- Беспричинная слабость.
Представленные моменты — основа коронарного синдрома. Проявления болезни не могут быть одинаковыми у всех людей. Их сочетание позволяет опытным специалистам быстро и правильно поставить предварительный диагноз. Симптоматика может отличаться в зависимости от пола и возраста больного, степени нарушения кровообращения и индивидуальных особенностей организма, а также наличия сопутствующих заболеваний. Подобная клиническая картина должна насторожить больного и заставить его обратиться к врачу. Следует очень серьезно относиться к симптомам ОКС, поскольку это состояние является жизнеугрожающим.
Постановка диагноза
Больных с подозрением на ОКС осматривают, анализируют их жалобы, проводят аускультацию и перкуссию сердца, измеряют артериальное давление и пульс.
Электрокардиографическое исследование – главный диагностический метод ОКС. ЭКГ необходимо сделать как можно раньше после появления кардиалгии. Данная методика представляет собой запись электрической активности сердца с помощью электродов, прикрепленных к коже. Сначала электрические импульсы в виде зубцов отображаются на мониторе, а затем распечатываются на бумаге. При поражении миокарда нарушается его проводящая функция. ЭКГ показывает, в какой форме протекает ОКС — стенокардии или инфаркта.

Как только состояние больного станет удовлетворительным, можно переходить к полной программе диагностики, включающей:
- Суточное мониторирование по Холтеру – измерение артериального давления и пульса на протяжении 24 часов.
- Общий анализ крови, кровь на гормоны — общее обследование организма.
- Клиническое исследование мочи — определение функционального состояния почек.
- БАК — выявление уровня холестерина, глюкозы, а также ферментов, которые при развитии инфаркта миокарда выходят из поврежденных кардиомиоцитов в кровь.
- Коагулограмма – оценка функционального состояния свертывающей системы крови.
- Эхокардиография — ультразвуковое исследование сердца, позволяющее обнаружить очаги поражения. Ультразвуковые волны направляются от датчика прибора к сердцу, а затем возвращаются обратно. Полученные сигналы обрабатываются компьютером, и на экране монитора формируется видеоизображение.
- Рентгенографическое исследование органов грудной полости — определение размеров и формы сердца и крупных кровеносных сосудов.
- Коронароангиография — инвазивное исследование, выявляющее место и степень сужения или окклюзии коронарных артерий. В сосуды сердца вводят длинный катетер через крупные артерии рук или ног. Сосудистое русло заполняют жидким контрастным веществом и делают серию рентгеновских снимков, на которых четко видны зоны сужений. Во время процедуры через катетер врач может устранить сужение с помощью крошечных баллончиков. Их вводят в пораженных сосуд и раздувают. При этом расширяется сужение и устраняется окклюзия. Для предотвращения повторного спазма в артерию устанавливают стент – сетчатый трубчатый каркас.
- Сцинтиграфия – выявление нарушений коронарного кровотока. Радиоактивные вещества вводят в кровь, а специальные камеры отслеживают их захват миокардом. Так, где кровоток затруднен, проходит меньше радиоактивного вещества. На полученном изображение такие зоны имеют вид темных пятен.
- Компьютерная томография с контрастом проводится в диагностических сложных случаях, когда другие методы не могут определить причину ангинозной боли. Перед исследованием пациенту внутривенно вводят контрастное вещество, а затем КТ-сканер делает серию снимков, из которых компьютер формирует объемное изображение сердца. КТ позволяет врачам оценить состояние артерий и обнаружить в них сужения или закупорки.
- Велоэргометрия – нагрузочная проба, которая выполняется после снятия острых признаков сердечной патологии. Данная методика позволяет определить реакцию сердца и сосудов на физическое напряжение.
- Пульсоксиметрия — определение уровня кислорода в крови.

ОКС на ЭКГ
Все диагностические мероприятия проводятся под постоянным контролем врача-кардиолога. Если состояние больного тяжелое, его не обследуют комплексно, а ограничиваются лишь данными визуального осмотра, показателями пульса и давления, результатами ЭКГ. После стабилизации самочувствия пациента переходят к диагностическим мероприятиям.
Лечебные процедуры
Острый коронарный синдром — серьезное патологическое состояние, требующее оказания неотложной медицинской помощи, направленной на стабилизацию состояния пациента, сохранение жизни и профилактику дальнейшего прогрессирования ишемии и некроза миокарда.
До приезда скорой больному необходимо измерить артериальное давление и пульс, открыть окно для притока свежего воздуха, усадить его и дать «Нитроглицерин». В настоящее время существуют быстродействующие средства для снятия ангинозной боли — спреи «Нитроминт», «Нитросорбид». Достаточно одного впрыскивания под язык, чтобы наступило облегчение. За больным наблюдают, исключив все возможные факторы риска.
Стационарное лечение считается радикальным. Его подбирают в индивидуальном порядке, в зависимости от степени тяжести патологии. Больным назначают строгий постельный режим, кислородные ингаляции, лекарственные средства. Большое значение имеет диетотерапия. Пациентам следует отказаться от продуктов животного происхождения, жирных, острых и соленых блюд.

Схема медикаментозного лечения больного с ОКС:
- Наркотические или ненаркотические обезболивающие – «Морфин», «Фентанил», «Промедол»,
- Бета-блокаторы – «Атенолол», «Пропранолол», «Метопролол»,
- Антагонисты кальция – «Нифедипин», «Амлодипин», «Верапамил»,
- Нитраты – «Нитроглицерин», «Эринит», «Нитроминт»,
- Дезагреганты – «Плавикс», «Аспирин-Кардио», «Кардиомагнил»,
- Статины – «Аторис»,»Симвастатин», «Кардиостатин»,
- Фибринолитики – «Урокиназа», «Фибринолизин»,
- Кардиопротекторы – «Милдронат», «Рибоксин», «Предуктал».
При отсутствии эффекта от консервативной терапии больным проводят операции:
- Стентирование коронарных артерий – расширение просвета сосуда с помощью баллона и установка стента в суженный сосуд,
- Аортокоронарное шунтирование — замена пораженных участков кровеносных сосудов специальными шунтами, создание альтернативного маршрута для кровотока в обход патологически измененных артерий, восстановление коронарного кровообращения.

Существуют рецепты народной медицины, улучшающие трофику сердечной мышцы. К ним относятся: отвары крапивы или синеголовника, настой золототысячника или овсяных зерен.
Специалисты дают больным клинические рекомендации, позволяющие организму быстрее восстановиться после болезни и предупредить рецидив синдрома:
- Исключить психоэмоциональное перенапряжение,
- Ограничить физическую активность,
- Ежедневно гулять на свежем воздухе,
- Правильно питаться,
- Не пить и не курить,
- Вести здоровый образ жизни,
- Нормализовать массу тела,
- Контролировать уровень артериального давления, холестерина и сахара в крови.
Прогноз
Прогноз при ОКС неоднозначный. Он зависит от воздействия провоцирующих факторов, общего состояния организма, возраста, имеющихся сопутствующих заболеваний и структурно-функциональных нарушений кардиоваскулярной системы.
- Прогноз при нестабильной стенокардии определяется местом локализации очага поражения: сужение проксимальных отделов артерий заканчивается летально, а дистальных – более благоприятно. При развитии левожелудочковой недостаточности прогноз усложняется.
- Инфаркт миокарда с подъемом сегмента ST имеет доброкачественное течение. При отсутствии данного ЭКГ-признака важное значение имеет площадь поражения – чем она больше, тем тяжелее состояние больного.
Острый коронарный синдром — опасная патология, способная при несоблюдении врачебных предписаний привести к серьезным осложнениям: аритмии, стойкой дисфункции сердца, перикардиту, разрыву расширенной аорты, остановке сердца, инсульту, кардиогенному шоку, летальному исходу. Даже при своевременном и адекватном лечении сохраняется высокий риск развития осложнений. Чтобы этого избежать, необходимо следить за своим здоровьем, регулярно посещать кардиолога и неукоснительно соблюдать все его рекомендации.
Видео: лекция по острому коронарному синдрому
Видео: врач о остром коронарном синдроме
Источник
Острый коронарный синдром является состоянием, представляющим опасность для жизни человека, а потому требующим скорейшего вмешательства специалистов – кардиологов и реаниматологов.
 Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Рассмотрим ОКС, клинические рекомендации по его диагностике, лечению и профилактике.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Общая информация
Острый коронарный синдром включает в себя следующие понятия:
- острый инфаркт миокарда;
- инфаркт миокарда с подъемом сегмента ST ЭКГ (ИМпST);
- инфаркт миокарда без подъема сегмента ST ЭКГ (ИМбпST);
- инфаркт миокарда, диагностированный по изменениям ферментов, по другим биомаркерам или по поздним ЭКГ-признакам;
- нестабильная стенокардия.
Понятие острого коронарного синдрома было введено во врачебную практику, когда стало очевидно, что вопрос об использовании некоторых терапевтических методик (например, тромболизиса) должен решаться немедленно, иногда еще до установления диагноза «инфаркт миокарда».
Выявлено, что характер и срочность вмешательства для восстановления коронарной перфузии зависит от положения сегмента ST по отношению к изоэлектрической линии на ЭКГ – при его подъеме методом выбора восстановления коронарного кровотока является коронарная ангиопластика, однако при невозможности ее проведения в соответствующие сроки показана тромболитическая терапия.
Восстановление коронарного кровотока при ОКС с подъемом сегмента ST должно проводиться немедленно.
Подъем сегмента ST обычно является следствием трансмуральной ишемии миокарда и возникает при полной закупорке одной из магистральных коронарных артерий. В этих случаях обычно развивается инфаркт миокарда, обозначаемый как ИМпST.
Следовательно, острый коронарный синдром с подъемом сегмента ST на ЭКГ – следствие окклюзирующего тромбоза коронарных артерий.
Тромб образуется на месте разрыва так называемой нестабильной атеросклеротической бляшки, имеющей большое липидное ядро и истонченную покрышку, богатой воспалительными элементами.
Однако окклюзирующий тромб может возникнуть и на дефекте эндотелия (эрозии) коронарной артерии над бляшкой. Чаще всего окклюзия возникает в месте гемодинамически незначимого стеноза коронарной артерии.
В коронарных артериях пациентов с ОКС обычно находят несколько нестабильных бляшек, в том числе и с надрывами.
Поскольку у таких больных очень высок риск повторной закупорки сосудов сердца, терапевтическая тактика должна сочетать в себе локальные воздействия в области бляшек и общие лечебные мероприятия, направленные на снижение риска развития тромбоза.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Классификация
Острый коронарный синдром с подъемом сегмента ST диагностируют у лиц с ангинозным приступом или ощущением дискомфорта в груди и стойким (не менее 20 мин) подъемом сегмента ST или впервые возникшей блокадой левой ножки пучка Гиса на ЭКГ.
Обычно в тех случаях, когда у больных заболевание начинается как ОКС с подъемом сегмента ST, позже возникают признаки некроза миокарда.
Это означает, что у человека развился инфаркт миокарда — гибель клеток сердечной мышцы в результате ишемии.
Таким образом, термин «острый коронарный синдром» используется, когда диагностических сведений для того, чтобы установить у больного наличие или отсутствие очагов ИМ, недостаточно.
ОКС – это, скорее, рабочий диагноз, употребляемый в первые часы и сутки заболевания, тогда как понятия «инфаркт миокарда» и «нестабильная стенокардия» (коронарный синдром, не закончившийся возникновением признаком некроза сердечной мышцы) используются в качестве окончательного диагноза.
Если признаки некроза сердечной мышцы выявляются у пациента с ОКС, у которого на начальных ЭКГ отмечены стойкие подъемы сегмента ST, это состояние обозначается как ИМпST.
Далее в зависимости от электрокардиографической картины, пиковой активности ферментов или сведений, полученных при помощи использования методов регистрации движения сердечной стенки, инфаркт миокарда может оказаться:
- крупноочаговым;
- мелкоочаговым;
- с зубцами Q (характерен трансмуральный некроз, охватывающий всю толщу стенки левого желудочка);
- без зубцов Q (характерно поражение субэндокардиальных слоев стенки сердца), и т.д.
Обычно некроз при ИМ с зубцами Q имеет гораздо большую площадь поражения, чем ИМ без зубцов Q. В связи с этим первый часто трактуют как крупноочаговый, а второй – как мелкоочаговый.
Однако это не совсем корректно, так как при патоморфологическом исследовании часто обнаруживается, что размер некроза при обоих формах ИМ примерно одинаков.
Четких различий по размерам между мелкоочаговым и крупноочаговым инфарктом миокарда не установлено.
Зубцы Q чаще появляются при ОКС с понижением сегмента ST, особенно при естественном течении болезни.
Из вышесказанного можно сделать вывод, что ОКС по своим электрокардиографическим показателям и морфологическим исходам весьма разнообразен.
Изменения на первых ЭКГ не дают достаточно оснований для постановки окончательного диагноза, однако позволяют дать ответ на принципиально важный вопрос: показано ли в этом случае неотложное начало терапии, направленной на восстановление коронарной перфузии?
Диагностика
Диагностика острого коронарного синдрома, исходя из клинических рекомендаций по ОКС 2019 года, должна производиться с опорой на следующие сведения:
- данные анамнеза;
- факторы риска ишемии сердца;
- особенности острых проявлений патологии;
- характер изменений на ЭКГ;
- данные о локальной сократительной функции желудочков.
Также диагностика проводится с учетом особенностей болевого синдрома:
- ощущается чувство давление и сжатия за грудиной;
- ощущения похожи на таковые при приступе стенокардии, но отличаются от них по интенсивности и длительности;
- боль — сживающая, жгучая, давящая, иногда больной описывает ее как некий дискомфорт;
- ощущения не купируются полностью приемом нитроглицерина, а в ряде случаев – и инъекциями наркотических анальгетиков;
- боль разнится по интенсивности – от слабой и почти незаметной до мучительной;
- боль накатывает волнами и длится от нескольких минут до нескольких часов;
- иногда отдает в левую руку, челюсть, спину, плечо, эпигастральную область.
Атипичные варианты инфаркта миокарда с понижением сегмента ST:
- астматический;
- абдоминальный;
- аритмический;
- цереброваскулярный;
- безболевой.
Больных с ОКС доставляют в кардиологическое отделение стационара. Здесь обязательно выполняется ЭКГ, с помощью которой уточняются следующие данные:
- размер сердечной камеры (увеличение позволяет уточнить место поражения)
- изменения в работе клапанов (инфаркт левого желудочка приводит к нарушению деятельности митрального клапана, а инфаркт правого желудочка нарушает работу трикуспидального клапана);
- завихрения кровотока (неравномерные сокращения сердечной мышцы приводят к нарушению гемодинамики);
- выбухание сердечной стенки (возникает на фоне повышения внутреннего давления при обширном инфаркте);
- расширение нижней полой вены (возникает при инфаркте левого желудочка из-за ослабления деятельности правых отделов сердца и застаивания крови в венозной системе).
В первые часы в крови повышается концентрация биологических маркеров некроза миокарда. К ним относятся:
- тропонин Т;
- тропонин I;
- миоглобин;
- креатинфосфокиназа;
- изоферменты КФК;
- аспартатаминотрансфераза;
- лактатдегидрогеназа;
- КФК-МВ.
Для постановки точного диагноза, согласно клиническим рекомендациям по острому коронарному синдрому, достаточно обнаружения повышенного уровня двух-трех маркеров в сочетании с клинической картиной.
✔ Медицинские услуги для диагностики ОС, перечень мероприятий скачайте в Системе Консилиум
 Скачать документ
Скачать документ
Дифференциальный диагноз
Нужно помнить, что боль в груди может быть вызвана не только ишемической болезнью и острым коронарным синдромом, но и целым рядом других патологий.
Болевые ощущения могут иметь легочную, сосудистую, желудочно-кишечную или ортопедическую природу.

Скорая помощь при ОКС
Доврачебная помощь при остром коронарном синдроме включает в себя следующие мероприятия:
- прекращение действия провоцирующего фактора (физической нагрузки);
- принять нитроглицерин сублингвально (в форме таблеток или спрея);
- если через 5 минут симптоматика не утихла – принять нитроглицерин повторно;
- если через 5 минут после повторного приема боль не исчезает и не ослабевает – срочно вызвать бригаду СМП и снова принять нитроглицерин.
В третьем приеме нитроглицерина нет необходимости только в том случае, если для купирования боли у конкретного пациента обычно требуется прием нескольких доз препарата и при условии, что интенсивность и продолжительность болевых ощущений не изменилась.
Для обезболивания ОКС в условиях стационара и бригадами СМП обычно используется морфин. Его свойства:
- уменьшение тревожности, чувства страха, нервного возбуждения;
- снижение симпатической активности;
- увеличение тонуса блуждающего нерва;
- уменьшение работы дыхательной мускулатуры;
- расширение периферических сосудов (особенно важно при отеке легких).
Лечение
Летальность в случае ОКС при отсутствии своевременной медицинской помощи составляет 50%. По этой причине все лица с подозрением на этот диагноз подлежат немедленной транспортировке в кардиологическое отделение.
Особое значение имеют действия, предпринимаемые медицинским персоналом после первого контакта с больным, и сроки, в которые они производятся.
Ведение пациентов с ОКС включает в себя:
- оценку клинической картины по признакам схожести с острым коронарным синдромом;
- сбор анамнеза имеющихся хронических заболеваний и факторов риска, которые могут склонить решение в пользу наличия или отсутствия ОКС;
- оценку предшествующего лечения;
- оценку срока, прошедшего с момента начала заболевания, периодичности болевых приступов, длительности последнего приступа, результатов попыток его самостоятельного купирования;
- объективный осмотр;
- регистрация ЭКГ, интерпретация полученных данных.
Проведение всех вышеперечисленных манипуляций должно уложиться в 10 минут, по истечении которых пациент с болью в груди должен быть отнесен к одной из следующих групп:
- ОКС с подъемом сегмента ST;
- ОКС без подъема сегмента ST;
- маловероятный ОКС (при очевидных некардиальных причинах болевого синдрома).
От того, в какую группу вошел больной, зависят дальнейшие действия медицинского персонала лечебного учреждения.
Все пациенты с острым коронарным синдромом срочно доставляются в специализированные отделения кардиологической реанимации стационаров, в которых имеется возможность круглосуточного проведения коронарографии и ЧКВ.
Исключение — пациенты с ОКСбпST, входящие в группу низкого или промежуточного риска. Они могут госпитализироваться в отделения интенсивной терапии стационаров, не имеющих возможности проведения коронароангиографии.
Лечение инфаркта миокарда и нестабильной стенокардии нацелено на:
- устранение болевого синдрома;
- уменьшение выраженности ишемии;
- профилактику повторной окклюзии коронарных артерий;
- ограничение объема пораженной сердечной мышцы;
- уменьшение выраженности ремоделирования миокарда;
- терапию осложнений;
- улучшение прогноза.
✔ Немедикаментозные методы профилактики, лечения и медреабилитации пациентам с ОС, таблица в Системе Консилиум
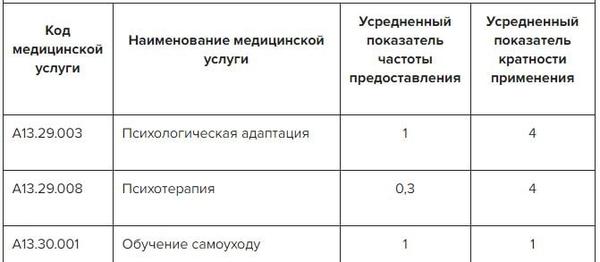 Скачать документ
Скачать документ
Реабилитация
Восстановление после инфаркта миокарда включает в себя три этапа:
- Стационарный (начинается в палате интенсивной терапии и продолжается в общей палате профильного отделения клиники или кардиоцентра).
- Ранний реабилитационный (проводится в стационарном реабилитационном отделении кардиологического стационара или центра реабилитации).
- Амбулаторно-поликлинический (больной определяется как субъект с постинфарктным кардиосклерозом, нуждающийся в выполнении комплекса реабилитационных мероприятий и длительной вторичной профилактики).
В первые несколько месяцев после выписки из больницы все реабилитационные мероприятия выполняются под контролем врача, затем – под самоконтролем в домашних условиях.
Сроки пребывания в кардиологическом стационаре определены стандартами оказания медпомощи и клиническими рекомендациями по острому коронарному синдрому 2019 года. Они составляют:
- до 3 суток – в блоке или палате интенсивной терапии;
- до 7–9 суток — после перевода из палаты ИТ.
Перевод больного в общую палату возможен через сутки после полной стабилизации состояния.
Материал проверен экспертами Актион Медицина
Источник
