Рекомендации лечения острого коронарного синдрома

Под термином «острый коронарный синдром» подразумевается очень опасное для жизни неотложное состояние. В этом случае кровоток по одной из артерий, питающих сердце, уменьшается настолько, что больший или меньший участок миокарда или перестает нормально выполнять свою функцию, или вовсе гибнет. Диагноз правомочен только в течение первых суток развития этого состояния, пока врачи дифференцируют – у человека так проявилась нестабильная стенокардия или это – начало инфаркта миокарда. В это же время (пока проводится диагностика) кардиологи предпринимают все возможные меры, чтобы восстановить проходимость поврежденной артерии.
Острый коронарный синдром требует оказания неотложной помощи. Если речь идет об инфаркте миокарда, то только в течение первых (от появления начальных симптомов) 90 минут возможно еще ввести препарат, который растворит тромб в питающей сердце артерии. После 90 минут врачи могут только всячески помогать организму уменьшать площадь отмирающего участка, поддерживать основные жизненные функции и стараться избежать осложнений. Поэтому развившаяся внезапно боль в сердце, когда она не проходит в течение нескольких минут отдыха, даже если этот симптом появился впервые, требует немедленного вызова «Скорой помощи». Не бойтесь показаться паникером и обратиться за медицинской помощью, ведь с каждой минутой необратимые изменения в миокарде накапливаются.
Далее мы рассмотрим, на какие симптомы, кроме боли в сердце, нужно обратить внимание, что нужно сделать до приезда «Скорой». Расскажем мы и о том, у кого больше шансов развития острого коронарного синдрома.
Немного подробнее о терминологии
В настоящее время под острым коронарным синдромом подразумевают два состояния, проявляющиеся сходными симптомами:
Нестабильную стенокардию
Нестабильная стенокардия – состояние, при котором на фоне физической нагрузки или покоя появляется боль за грудиной, имеющая давящий, жгучий или сжимающий характер. Такая боль отдает в челюсть, левую руку, левую лопатку. Может она проявляться и болями в животе, тошнотой.
О нестабильной стенокардии говорят, когда эти симптомы или:
- только возникли (то есть раньше человек выполнял нагрузки без сердечных болей, одышки или неприятных ощущений в животе);
- начали возникать при меньшей нагрузке;
- стали сильнее или длятся дольше;
- начали появляться в покое.
В основе нестабильной стенокардии – сужение или спазм просвета большей или меньшей артерии, питающей, соответственно, больший или меньший участок миокарда. Причем это сужение должно быть более 50% от диаметра артерии в этом участке, или препятствие на пути крови (это почти всегда атеросклеротическая бляшка) не является фиксированным, а колеблется с током крови, то больше, то меньше перекрывая артерию.
Инфаркт миокарда
 Инфаркт миокарда – без подъема сегмента ST или с подъемом этого сегмента (это возможно определить только по ЭКГ). Он возникает, когда перекрыто более 70% диаметра артерии, а также в случае, когда «отлетевшие» бляшка, тромб или капли жира закупорили артерию в том или ином месте.
Инфаркт миокарда – без подъема сегмента ST или с подъемом этого сегмента (это возможно определить только по ЭКГ). Он возникает, когда перекрыто более 70% диаметра артерии, а также в случае, когда «отлетевшие» бляшка, тромб или капли жира закупорили артерию в том или ином месте.
Острый коронарный синдром без подъема сегмента ST – это или нестабильная стенокардия, или инфаркт без подъема этого сегмента. На этапе до госпитализации в кардиологический стационар эти 2 состояния не дифференцируют – для этого нет необходимых условий и аппаратуры. Если же на кардиограмме виден подъем сегмента ST, можно поставить диагноз «Острый инфаркт миокарда».
От того, каким будет вид заболевания – с подъемом ST или без него – и зависит лечение острого коронарного синдрома.
Если на ЭКГ уже сразу видно образование глубокого («инфарктного») зубца Q, ставится диагноз «Q-инфаркт миокарда», а не острый коронарный синдром. Это говорит о том, что поражена крупная ветвь коронарной артерии, и очаг отмирающего миокарда довольно велик (крупноочаговый инфаркт миокарда). Такое заболевание возникает при полной закупорке крупной ветви коронарной артерии плотной тромботической массой.
Когда нужно подозревать острый коронарный синдром
Тревогу нужно бить, если вы или ваш родственник предъявляет следующие жалобы:
- Боль за грудиной, распространение которой показывают кулаком, а не пальцем (то есть болит большой участок). Боль жгучая, пекущая, сильная. Не обязательно определяется слева, но может локализоваться посредине или с правой стороны грудины. Отдает в левую сторону тела: половину нижней челюсти, руку, плечо, шею, спину. Ее интенсивность не меняется в зависимости от положения тела, но могут (это характерно для синдрома с подъемом сегмента ST) наблюдаться несколько приступов такой боли, между которыми имеется несколько практически безболезненных «промежутков».
Она не снимается нитроглицерином или подобными препаратами. К боли присоединяется страх, на теле выступает пот, может быть тошнота или рвота. - Одышка, которая зачастую сопровождается ощущением нехватки воздуха. Если этот симптом развивается как признак отека легких, то нарастает удушье, появляется кашель, может откашливаться розовая пенистая мокрота.
- Нарушения ритма, которые ощущаются как перебои в работе сердца, дискомфорт в грудной клетке, резкие толчки сердца о ребра, паузы между сердечными сокращениями. В результате таких неритмичных сокращений в худшем случае весьма быстро наступает потеря сознания, в лучшем – развивается головная боль, головокружение.
- Боль может ощущаться в верхних отделах живота и сопровождаться послаблением стула, тошнотой, рвотой, которая не приносит облегчения. Она также сопровождается страхом, иногда – ощущением учащенного сердцебиения, неритмичным сокращением сердца, одышкой.
- В некоторых случаях острый коронарный синдром может начинаться с потери сознания.
- Есть вариант течения острого коронарного синдрома, проявляющийся головокружениями, рвотой, тошнотой, в редких случаях – очаговой симптоматикой (асимметрией лица, параличами, парезами, нарушением глотания и так далее).
Насторожить также должны усилившиеся или участившиеся боли за грудиной, по поводу которых человек знает, что так проявляется его стенокардия, усилившаяся одышка и усталость. Через несколько дней или недель после этого у 2/3 людей развивается острый коронарный синдром.
Особо высокий риск развития острого кардиального синдрома у таких людей:
- курильщиков;
- лиц с лишним весом;
- злоупотребляющих алкоголем;
- любителей соленых блюд;
- ведущих малоподвижный образ жизни;
- кофеманов;
- имеющих нарушение липидного обмена (например, высокий уровень холестерина, ЛПНП или ЛПОНП в анализе крови на липидограмму);
- с установленным диагнозом атеросклероза;
- при установленном диагнозе нестабильной стенокардии;
- если в одной из венечных (которые питают сердце) артерий определена атеросклеротические бляшки;
- которые уже перенесли инфаркт миокарда;
- любителей есть шоколад.
Первая помощь
Оказание помощи нужно начинать еще дома. При этом первым действием должен быть вызов «Скорой помощи». Далее алгоритм следующий:
- Нужно уложить человека на кровать, на спину, но при этом голова и плечи должны быть приподняты, составляя с туловищем угол 30-40 градусов.
- Одежду и пояс нужно расстегнуть, чтобы дыхание человека ничего не стесняло.
- Если нет признаков отека легких, дайте человеку 2-3 таблетки аспирина («Аспекарда», «Аспетера», «Кардиомагнила», «Аспирина-Кардио») или «Клопидогреля» (то есть 160-325 мг аспирина). Их нужно разжевать. Так увеличивается вероятность растворения тромба, который (сам по себе, или наслоившись на атеросклеротическую бляшку) перекрыл просвет одной из артерий, питающей сердце.
- Откройте форточки или окна (если нужно, человека при этом нужно укрыть): так к больному будет поступать больше кислорода.
- Если артериальное давление более 90/60 мм рт.ст., дайте человеку 1 таблетку нитроглицерина под язык (этот препарат расширяет сосуды, питающие сердце). Повторно давать нитроглицерин можно давать еще 2 раза, с интервалом 5-10 минут. Даже если после 1-3-кратного приема человеку стало лучше, боль прошла, отказываться от госпитализации нельзя ни в коем случае!
- Если до этого человек принимал препараты из группы бета-блокаторов («Анаприлин», «Метопролол», «Атенолол», «Корвитол», «Бисопролол»), после аспирина ему нужно дать 1 таблетку этого препарата. Он будет снижать потребность миокарда в кислороде, давая ему возможность восстановиться. Обратите внимание! Бета-блокатор можно давать, если артериальное давление больше 110/70 мм рт.ст., а пульс чаще 60 ударов в минуту.
- Если человек принимает антиаритмические препараты (например, «Аритмил» или «Кордарон»), и он чувствует нарушение ритма, нужно принять эту таблетку. Параллельно сам больной должен начинать глубоко и сильно кашлять до приезда «Скорой».
- Все время до приезда «Скорой» нужно находиться рядом с человеком, наблюдая за его состоянием. Если больной в сознании и испытывает чувство страха, паники, его нужно успокаивать, но не отпаивать валерианой-пустырником (может понадобиться реанимация, и полный желудок может только помешать), а успокаивать словами.
- При судорогах находящийся рядом человек должен помочь обеспечить проходимость дыхательных путей. Для этого необходимо, взяв за углы нижней челюсти и область под подбородком, подвинуть нижнюю челюсть так, чтобы нижние зубы оказались впереди верхних. Из такого положения можно делать искусственное дыхание рот в нос, если самостоятельное дыхание пропало.
- Если человек перестал дышать, проверьте пульс на шее (с двух сторон от кадыка), и если пульса нет, приступайте к выполнению реанимационных мероприятий: 30 надавливаний прямыми руками на нижнюю часть грудины (чтобы кость смещалась вниз), после чего – 2 вдоха в нос или рот. Нижнюю челюсть при этом нужно держать за область под подбородком так, чтобы нижние зубы находились впереди верхних.
- Найдите пленки ЭКГ и препараты, которые принимает больной, чтоб показать их медицинским работникам. Это понадобится им не в первую очередь, но будет нужно.
Что должны делать врачи «Скорой помощи»
Медицинская помощь при остром коронарном синдроме начинается с одновременных действий:
- обеспечения жизненно важных функций. Для этого подается кислород: если дыхание самостоятельное, то через носовые канюли, если дыхание отсутствует, то проводят интубацию трахеи и искусственную вентиляцию. Если артериальное давление критически низкое, начинают вводить в вену особые препараты, которые будут его повышать;
- параллельной регистрации электрокардиограммы. По ней смотрят, есть подъем ST или нет. Если подъем есть, то, если нет возможности быстрой доставки больного в специализированный кардиологический стационар (при условии достаточной укомплектованности выехавшей бригады), могут начинать проводить тромболизис (растворение тромба) в условиях вне стационара. При отсутствии подъема ST, когда вероятность, что закупоривший артерию тромб «свежий», который можно растворить, больного везут в кардиологический или многопрофильный стационар, где есть отделение реанимации.
- устранения болевого синдрома. Для этого вводят наркотические или ненаркотические обезболивающие препараты;
- параллельно, с помощью экспресс-тестов (полоски, куда капается капля крови, и они показывают, отрицательный результат или положительный) определяется уровень тропонинов – маркеров некроза миокарда. В норме уровень тропонинов должен быть отрицательным.
- если нет признаков кровотечения, под кожу вводят антикоагулянты: «Клексан», «Гепарин», «Фраксипарин» или другие;
- при необходимости внутривенно капельно вводят «Нитроглицерин» или «Изокет»;
- может быть также начато введение внутривенных бета-блокаторов, уменьшающих потребность миокарда в кислороде.
Обратите внимание! Транспортировать больного в машину и из нее можно только в лежачем положении.
Даже отсутствие изменений на ЭКГ на фоне жалоб, характерных для острого коронарного синдрома, является показанием госпитализации в кардиологический стационар или отделение интенсивной терапии больницы, в которой есть кардиологическое отделение.
Лечение в стационаре
Рекомендации при остром коронарном синдроме касаются одновременно и дообследования, и проведения лечения:
- На фоне продолжения терапии, нужной для поддержания жизненно важных функций, повторно снимают ЭКГ в 10 отведениях.
- Повторно, уже (желательно) количественным методом, определяют уровни тропонинов и других ферментов (MB-креатинфосфокиназы, АСТ, миоглобина), являющихся дополнительными маркерами гибели миокарда.
- При подъеме сегмента ST, если нет противопоказаний, проводится процедура тромболизиса.
Противопоказаниями к тромболизису являются такие состояния:- внутреннее кровотечение;
- черепно-мозговая травма, перенесенная менее 3 месяцев назад;
- «верхнее» давление выше 180 мм рт.ст. или «нижнее» — выше 110 мм рт.ст.;
- подозрение на расслоение аорты;
- перенесенный инсульт или опухоль мозга;
- если человек давно уже принимает препараты-антикоагулянты (разжижающие кровь);
- если была травма или любая (даже лазерная коррекция) операция в ближайшие 6 недель;
- беременность;
- обострение язвенной болезнью;
- геморрагические болезни глаз;
- последняя стадия рака любой локализации, тяжелые степени недостаточности печени или почек.
- При отсутствии подъема сегмента ST или его снижении, а также при инверсии зубцов T или вновь возникшей блокаде левой ножки пучка Гиса вопрос о необходимости тромболизиса решается индивидуально – по шкале GRACE. Она учитывает возраст больного, частоту его сердечных сокращений, уровень артериального давления, наличия хронической сердечной недостаточности. В расчет берется также и то, была ли остановка сердца до поступления, повышен ли ST, высокие ли тропонины. В зависимости от риска по этой шкале кардиологи решают, есть ли показания для проведения терапии, растворяющей тромб.
- Маркеры повреждения миокарда определяют каждые 6-8 часов в первые сутки независимо от того, проводилась ли тромболитическая терапия или нет: по ним судят о динамике процесса.
- Обязательно определяются и другие показатели работы организма: уровни глюкозы, электролитов, мочевины и креатинина, состояние липидного обмена. Выполняется рентгенография органов грудной полости для оценки состояния легких и (косвенно) сердца. Проводится и УЗИ сердца с допплерографией – чтобы оценить кровоснабжение сердца и его текущее состояние, дать прогноз развитиям таких осложнений, как аневризма сердца.
- Строгий постельный режим – в первые 7 суток, если коронарный синдром закончился развитием инфаркта миокарда. Если был установлен диагноз нестабильной стенокардии, человеку разрешают вставать раньше – на 3-4 сутки болезни.
- После перенесенного острого коронарного синдрома человеку назначают несколько препаратов для постоянного приема. Это ингибиторы ангиотензин-превращающего фермента («Эналаприл», «Лизиноприл»), статины, кроворазжижающие средства («Прасугрель», «Клопидогрель», «Аспирин-кардио»).
- При необходимости, для профилактики внезапной смерти, устанавливают искусственный водитель ритма (кардиостимулятор).
- Через некоторое время (в зависимости от состояния больного и характера изменений на ЭКГ), если нет противопоказаний, проводится такое исследование, как коронарография. Это рентгенологический метод, когда через катетер, проводимый через бедренные сосуды в аорту, вводят контрастное вещество. Оно попадает в коронарные артерии и окрашивает их, поэтому врачам четко видно, какую проходимость имеет каждый отрезок сосудистого пути. Если на каком-то участке есть значительное сужение, возможно проведение дополнительных процедур, восстанавливающих первоначальный диаметр сосуда.
Прогноз
Общая смертность при остром коронарном синдроме составляет 20-40%, при этом большинство пациентов погибает еще до того, как будут доставлены в больницу (многие – от такой смертельной аритмии как фибрилляция желудочков). О том, что у человека имеется высокий риск смерти, можно сказать по таким признакам:
- человеку больше 60 лет;
- у него снизилось артериальное давление;
- развилось учащение сердцебиения;
- развилась острая сердечная недостаточность выше 1 класса по Kilip, то есть имеются или только влажные хрипы в легких, или уже повысилось давление в легочной артерии, или развился отек легких, или развилось шоковое состояние с падением артериального давления, уменьшением количества отделяемой мочи, нарушением сознания;
- человек страдает сахарным диабетом;
- инфаркт развился по передней стенке;
- человек уже переносил инфаркт миокарда.
Источник
Острый коронарный синдром является состоянием, представляющим опасность для жизни человека, а потому требующим скорейшего вмешательства специалистов – кардиологов и реаниматологов.
 Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Рассмотрим ОКС, клинические рекомендации по его диагностике, лечению и профилактике.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Общая информация
Острый коронарный синдром включает в себя следующие понятия:
- острый инфаркт миокарда;
- инфаркт миокарда с подъемом сегмента ST ЭКГ (ИМпST);
- инфаркт миокарда без подъема сегмента ST ЭКГ (ИМбпST);
- инфаркт миокарда, диагностированный по изменениям ферментов, по другим биомаркерам или по поздним ЭКГ-признакам;
- нестабильная стенокардия.
Понятие острого коронарного синдрома было введено во врачебную практику, когда стало очевидно, что вопрос об использовании некоторых терапевтических методик (например, тромболизиса) должен решаться немедленно, иногда еще до установления диагноза «инфаркт миокарда».
Выявлено, что характер и срочность вмешательства для восстановления коронарной перфузии зависит от положения сегмента ST по отношению к изоэлектрической линии на ЭКГ – при его подъеме методом выбора восстановления коронарного кровотока является коронарная ангиопластика, однако при невозможности ее проведения в соответствующие сроки показана тромболитическая терапия.
Восстановление коронарного кровотока при ОКС с подъемом сегмента ST должно проводиться немедленно.
Подъем сегмента ST обычно является следствием трансмуральной ишемии миокарда и возникает при полной закупорке одной из магистральных коронарных артерий. В этих случаях обычно развивается инфаркт миокарда, обозначаемый как ИМпST.
Следовательно, острый коронарный синдром с подъемом сегмента ST на ЭКГ – следствие окклюзирующего тромбоза коронарных артерий.
Тромб образуется на месте разрыва так называемой нестабильной атеросклеротической бляшки, имеющей большое липидное ядро и истонченную покрышку, богатой воспалительными элементами.
Однако окклюзирующий тромб может возникнуть и на дефекте эндотелия (эрозии) коронарной артерии над бляшкой. Чаще всего окклюзия возникает в месте гемодинамически незначимого стеноза коронарной артерии.
В коронарных артериях пациентов с ОКС обычно находят несколько нестабильных бляшек, в том числе и с надрывами.
Поскольку у таких больных очень высок риск повторной закупорки сосудов сердца, терапевтическая тактика должна сочетать в себе локальные воздействия в области бляшек и общие лечебные мероприятия, направленные на снижение риска развития тромбоза.
Классификация
Острый коронарный синдром с подъемом сегмента ST диагностируют у лиц с ангинозным приступом или ощущением дискомфорта в груди и стойким (не менее 20 мин) подъемом сегмента ST или впервые возникшей блокадой левой ножки пучка Гиса на ЭКГ.
Обычно в тех случаях, когда у больных заболевание начинается как ОКС с подъемом сегмента ST, позже возникают признаки некроза миокарда.
Это означает, что у человека развился инфаркт миокарда — гибель клеток сердечной мышцы в результате ишемии.
Таким образом, термин «острый коронарный синдром» используется, когда диагностических сведений для того, чтобы установить у больного наличие или отсутствие очагов ИМ, недостаточно.
ОКС – это, скорее, рабочий диагноз, употребляемый в первые часы и сутки заболевания, тогда как понятия «инфаркт миокарда» и «нестабильная стенокардия» (коронарный синдром, не закончившийся возникновением признаком некроза сердечной мышцы) используются в качестве окончательного диагноза.
Если признаки некроза сердечной мышцы выявляются у пациента с ОКС, у которого на начальных ЭКГ отмечены стойкие подъемы сегмента ST, это состояние обозначается как ИМпST.
Далее в зависимости от электрокардиографической картины, пиковой активности ферментов или сведений, полученных при помощи использования методов регистрации движения сердечной стенки, инфаркт миокарда может оказаться:
- крупноочаговым;
- мелкоочаговым;
- с зубцами Q (характерен трансмуральный некроз, охватывающий всю толщу стенки левого желудочка);
- без зубцов Q (характерно поражение субэндокардиальных слоев стенки сердца), и т.д.
Обычно некроз при ИМ с зубцами Q имеет гораздо большую площадь поражения, чем ИМ без зубцов Q. В связи с этим первый часто трактуют как крупноочаговый, а второй – как мелкоочаговый.
Однако это не совсем корректно, так как при патоморфологическом исследовании часто обнаруживается, что размер некроза при обоих формах ИМ примерно одинаков.
Четких различий по размерам между мелкоочаговым и крупноочаговым инфарктом миокарда не установлено.
Зубцы Q чаще появляются при ОКС с понижением сегмента ST, особенно при естественном течении болезни.
Из вышесказанного можно сделать вывод, что ОКС по своим электрокардиографическим показателям и морфологическим исходам весьма разнообразен.
Изменения на первых ЭКГ не дают достаточно оснований для постановки окончательного диагноза, однако позволяют дать ответ на принципиально важный вопрос: показано ли в этом случае неотложное начало терапии, направленной на восстановление коронарной перфузии?
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
Диагностика острого коронарного синдрома, исходя из клинических рекомендаций по ОКС 2019 года, должна производиться с опорой на следующие сведения:
- данные анамнеза;
- факторы риска ишемии сердца;
- особенности острых проявлений патологии;
- характер изменений на ЭКГ;
- данные о локальной сократительной функции желудочков.
Также диагностика проводится с учетом особенностей болевого синдрома:
- ощущается чувство давление и сжатия за грудиной;
- ощущения похожи на таковые при приступе стенокардии, но отличаются от них по интенсивности и длительности;
- боль — сживающая, жгучая, давящая, иногда больной описывает ее как некий дискомфорт;
- ощущения не купируются полностью приемом нитроглицерина, а в ряде случаев – и инъекциями наркотических анальгетиков;
- боль разнится по интенсивности – от слабой и почти незаметной до мучительной;
- боль накатывает волнами и длится от нескольких минут до нескольких часов;
- иногда отдает в левую руку, челюсть, спину, плечо, эпигастральную область.
Атипичные варианты инфаркта миокарда с понижением сегмента ST:
- астматический;
- абдоминальный;
- аритмический;
- цереброваскулярный;
- безболевой.
Больных с ОКС доставляют в кардиологическое отделение стационара. Здесь обязательно выполняется ЭКГ, с помощью которой уточняются следующие данные:
- размер сердечной камеры (увеличение позволяет уточнить место поражения)
- изменения в работе клапанов (инфаркт левого желудочка приводит к нарушению деятельности митрального клапана, а инфаркт правого желудочка нарушает работу трикуспидального клапана);
- завихрения кровотока (неравномерные сокращения сердечной мышцы приводят к нарушению гемодинамики);
- выбухание сердечной стенки (возникает на фоне повышения внутреннего давления при обширном инфаркте);
- расширение нижней полой вены (возникает при инфаркте левого желудочка из-за ослабления деятельности правых отделов сердца и застаивания крови в венозной системе).
В первые часы в крови повышается концентрация биологических маркеров некроза миокарда. К ним относятся:
- тропонин Т;
- тропонин I;
- миоглобин;
- креатинфосфокиназа;
- изоферменты КФК;
- аспартатаминотрансфераза;
- лактатдегидрогеназа;
- КФК-МВ.
Для постановки точного диагноза, согласно клиническим рекомендациям по острому коронарному синдрому, достаточно обнаружения повышенного уровня двух-трех маркеров в сочетании с клинической картиной.
✔ Медицинские услуги для диагностики ОС, перечень мероприятий скачайте в Системе Консилиум
 Скачать документ
Скачать документ
Дифференциальный диагноз
Нужно помнить, что боль в груди может быть вызвана не только ишемической болезнью и острым коронарным синдромом, но и целым рядом других патологий.
Болевые ощущения могут иметь легочную, сосудистую, желудочно-кишечную или ортопедическую природу.

Скорая помощь при ОКС
Доврачебная помощь при остром коронарном синдроме включает в себя следующие мероприятия:
- прекращение действия провоцирующего фактора (физической нагрузки);
- принять нитроглицерин сублингвально (в форме таблеток или спрея);
- если через 5 минут симптоматика не утихла – принять нитроглицерин повторно;
- если через 5 минут после повторного приема боль не исчезает и не ослабевает – срочно вызвать бригаду СМП и снова принять нитроглицерин.
В третьем приеме нитроглицерина нет необходимости только в том случае, если для купирования боли у конкретного пациента обычно требуется прием нескольких доз препарата и при условии, что интенсивность и продолжительность болевых ощущений не изменилась.
Для обезболивания ОКС в условиях стационара и бригадами СМП обычно используется морфин. Его свойства:
- уменьшение тревожности, чувства страха, нервного возбуждения;
- снижение симпатической активности;
- увеличение тонуса блуждающего нерва;
- уменьшение работы дыхательной мускулатуры;
- расширение периферических сосудов (особенно важно при отеке легких).
Лечение
Летальность в случае ОКС при отсутствии своевременной медицинской помощи составляет 50%. По этой причине все лица с подозрением на этот диагноз подлежат немедленной транспортировке в кардиологическое отделение.
Особое значение имеют действия, предпринимаемые медицинским персоналом после первого контакта с больным, и сроки, в которые они производятся.
Ведение пациентов с ОКС включает в себя:
- оценку клинической картины по признакам схожести с острым коронарным синдромом;
- сбор анамнеза имеющихся хронических заболеваний и факторов риска, которые могут склонить решение в пользу наличия или отсутствия ОКС;
- оценку предшествующего лечения;
- оценку срока, прошедшего с момента начала заболевания, периодичности болевых приступов, длительности последнего приступа, результатов попыток его самостоятельного купирования;
- объективный осмотр;
- регистрация ЭКГ, интерпретация полученных данных.
Проведение всех вышеперечисленных манипуляций должно уложиться в 10 минут, по истечении которых пациент с болью в груди должен быть отнесен к одной из следующих групп:
- ОКС с подъемом сегмента ST;
- ОКС без подъема сегмента ST;
- маловероятный ОКС (при очевидных некардиальных причинах болевого синдрома).
От того, в какую группу вошел больной, зависят дальнейшие действия медицинского персонала лечебного учреждения.
Все пациенты с острым коронарным синдромом срочно доставляются в специализированные отделения кардиологической реанимации стационаров, в которых имеется возможность круглосуточного проведения коронарографии и ЧКВ.
Исключение — пациенты с ОКСбпST, входящие в группу низкого или промежуточного риска. Они могут госпитализироваться в отделения интенсивной терапии стационаров, не имеющих возможности проведения коронароангиографии.
Лечение инфаркта миокарда и нестабильной стенокардии нацелено на:
- устранение болевого синдрома;
- уменьшение выраженности ишемии;
- профилактику повторной окклюзии коронарных артерий;
- ограничение объема пораженной сердечной мышцы;
- уменьшение выраженности ремоделирования миокарда;
- терапию осложнений;
- улучшение прогноза.
✔ Немедикаментозные методы профилактики, лечения и медреабилитации пациентам с ОС, таблица в Системе Консилиум
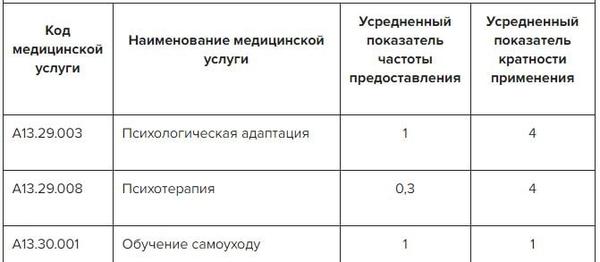 Скачать документ
Скачать документ
Реабилитация
Восстановление после инфаркта миокарда включает в себя три этапа:
- Стационарный (начинается в палате интенсивной терапии и продолжается в общей палате профильного отделения клиники или кардиоцентра).
- Ранний реабилитационный (проводится в стационарном реабилитационном отделении кардиологического стационара или центра реабилитации).
- Амбулаторно-поликлинический (больной определяется как субъект с постинфарктным кардиосклерозом, нуждающийся в выполнении комплекса реабилитационных мероприятий и длительной вторичной профилактики).
В первые несколько месяцев после выписки из больницы все реабилитационные мероприятия выполняются под контролем врача, затем – под самоконтролем в домашних условиях.
Сроки пребывания в кардиологическом стационаре определены стандартами оказания медпомощи и клиническими рекомендациями по острому коронарному синдрому 2019 года. Они составляют:
- до 3 суток – в блоке или палате интенсивной терапии;
- до 7–9 суток — после перевода из палаты ИТ.
Перевод больного в общую палату возможен через сутки после полной стабилизации состояния.
Материал проверен экспертами Актион Медицина
Источник
