Рейно код мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром Рейно.

Синдром Рейно
Описание
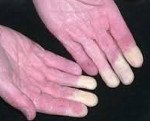
Синдром Рейно — пароксизмальное вазоспастическое расстройство артериального кровоснабжения кистей и (или) стоп, возникающее чаще под воздействием холода или волнений.
Симптомы
• Поражаются преимущественно II-V пальцы кистей стоп, реже нос, уши, подбородок.
• Во время приступа — парестезии, кожа мертвенно-бледная, пальцы холодные.
• По окончании приступа — болезненность, чувство жара и распирания, кожа гиперемирована.
• Постепенно развиваются трофические изменения (уплощение или втяжение подушечек пальцев, снижение тургора кожи, плохо заживающие язвы).
• В межприступный период кисти холодные, цианотичные, влажные.
• Возможно наличие внутренних эквивалентов в сосудах сердца, легких, почек, мозга, с поражением этих органов, особенно при системной склеродермии.
Диагностические критерии:
• Эпизоды двусторонних изменений цвета кожи, обусловленные холодом или эмоциями.
• Сохраненная пульсация на периферических артериях.
• Симметричность поражения.
• Отсутствие гангрены.
• Отсутствие признаков системного заболевания.
• Продолжительность заболевания не менее 2 лет.
Озноб.
Синдром Рейно
Причины
Развивается при ряде заболеваний:
• диффузные заболевания соединительной ткани, в первую очередь системная склеродермия;
• ревматоидный артрит;
• системные заболевания сосудов (артериальная гипертензия, васкулиты, узелковый периартериит);
• заболевания нервной системы (симпатических нервных узлов);
• болезни крови, парапротеинемия, полицитемия, криоглобулинемия;
• эндокринные заболевания (токсический зоб);
• диэнцефальные расстройства;
• регионарная компрессия сосудисто-нервного пучка (добавочные шейные ребра, поражение шейного отдела позвоночника, синдром передней лестничной мышцы);
• воздействие профессиональных факторов (вибрация, охлаждение).
Лечение
Лечение синдрома Рейно — сложная задача, решение которой зависит от возможности устранения причинных факторов и эффективного воздействия на ведущие механизмы развития сосудистых нарушений.
Всем больным с синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими сосудистый спазм в быту и на производстве. Иногда достаточно изменить условия труда (исключить вибрацию и ) или место жительства (более теплый климат), чтобы проявления синдрома Рейно значительно уменьшились или исчезли.
Среди сосудорасширяющих препаратов эффективными средствами терапии синдрома Рейно являются антагонисты кальция. Нифедипин (коринфар, кордафен и ) назначают по 30-60 мг/сут. Для лечения синдрома Рейно можно использовать и другие блокаторы входа кальция: верапамил, дилтиазем, никардипин.
При прогрессирующем синдроме Рейно рекомендуется применение вазапростана (простагландин Еl, альпростадил). Вазапростан вводится внутривенно капельно в дозе 20-40 мкг альпростадила в 250 мл физиологического раствора в течение 2-3 часов через день или ежедневно, на курс 10-20 вливаний. Первоначальное действие вазапростана может проявиться уже после 2-3 вливания, но более стойкий эффект отмечается после окончания курса лечения и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и болей. Положительное действие вазапростана обычно сохраняется в течение 4-6 месяцев, рекомендуется проводить повторные курсы лечения (2 раза в год).
Особое место в лечении сосудистых поражений занимают ингибиторы ангиотензинпревращающего фермента (АПФ), в частности каптоприл. Каптоприл назначается в дозе 25 мг 3 раза в день, рекомендуется длительное (6-12 месяцев) применение с индивидуальным подбором поддерживающих доз.
В лечении синдрома Рейно также используется кетансерин — селективный блокатор HS2-серотониновых рецепторов; назначается по 20-60 мг/сут, обычно хорошо переносится, может быть рекомендован пожилым больным.
Большое значение в лечении синдрома Рейно имеют препараты, улучшающие свойства крови, снижающие вязкость: дипиридамол по 75 мг и более в сутки; пентоксифиллин (трентал, агапурин) в дозе 800-1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и ) — внутривенно капельно по 200-400 мл, на курс 10 вливаний.
При лечении синдрома Рейно следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Лекарственную терапию синдрома Рейно рекомендуется сочетать с применением других методов лечения (гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Болезнь Рейно представляет собой ангиотрофоневропатию неясной этиологии, обусловленную вегетативно-сосудистыми расстройствами центрального генеза, которые также проявляются приступообразными сосудистыми реакциями, как правило, спровоцированными охлаждением или психоэмоциональным стрессом. Развитие заболевание также зависит от состояния вегетативной нервной системы, наличия эндокринных нарушений. Женщины болеют чаще мужчин в 4-5 раз. Первые признаки возникают в молодом возрасте (15-20 лет). Старше 40 лет дебют заболевания, как правило, не встречается.
Впервые болезнь Рейно было описана в 1862 году французским врачом A. Reuynand. Следует отличать от синдрома Рейно, который чаще всего связан с туннельными невропатическими заболеваниями. Также отдельно выделяют феномен Рейно, развивающийся при наличии окклюзии подключичной или плечевой артерии с одной стороны.
Информация для врачей. По МКБ 10 болезнь Рейно кодируется под шифром I73.0. Необходимо указать частоту приступов, выраженность трофических расстройств. Синдром и феномен Рейно кодируются в рубриках своих основных заболеваний.
Причины
Главную роль в развитии заболевания носит предрасположенность к нему, в том числе наследственная. Из заболеваний и факторов риска, несущих предрасположенность к развитию болезни Рейно следует выделить следующие состояния:
- Эпизоды гипотермии конечностей, травматизация пальцев.
- Эндокринологические нарушения.
- Психоэмоциональная перегрузка.
- Вибрационная болезнь, труд, связанный с вирацией.
- Ревматологическая патология.
- Мигрень.
Симптомы
Классически выделяют трехфазные приступы при болезни Рейно:
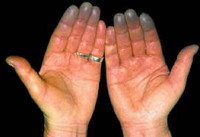
- Первая фаза характеризуется развитием спазма артерий пальцев кистей, реже стоп, крайне редко губ, ушей, носа. При этом возникает выраженная бледность кожи, её похолодание. Из-за наличия ишемии тканей пациенты отмечают наличие выраженной боли, онемения.
- Вторая фаза характеризуется исчезновением бледности и развитием синюшности (венозный застой). Боль становится жгучей, распирающей. Нередко усиливается.
- В третью фазу развивается отечность и покраснение тканей. Боль постепенно проходит, однако развиваются парестезии, которые могут также приводить к дискомфорту.
Длительность приступа обычно составляет несколько минут, но иногда затягивается до десятков минут или даже часов. Однако при длительных приступах фазы не всегда четко разделены, симптомы одной фазы накладываются на другую, иногда проявляются все вместе.
По различным признакам принято выделять три стадии заболевания:
- — В первую стадию клиническая картина выражена не сильно. Приступы обычно представляют собой лишь первую фазу, при которых развивается похолодание, онемение, боль. Длительность и частота приступов, как правило, малы.
- — Во вторую стадию болезни Рейно приступ развивается уже в две фазы, со временем признаки второй фазы могут сохраняться в малой степени и в межприступный период.
- — Третья же стадия представляет собой развернутые приступы, при которых выражены все три фазы. Также развиваются стойкие трофические изменения тканей, страдают, прежде всего. пальцы, особенно их фаланги. Возможен даже некроз кожи и подлежащих тканей. В конечном итоге развивается склеродактилия – обезображивающая деформация пальцев.
Встречается доброкачественная и злокачественная формы. При злокачественной форме все проявления прогрессируют очень быстро и приводят к инвалидизации человека.
Диагностика
Можно выделить 5 диагностических критериев, позволяющих определить болезнь Рейно:
- Продолжительность заболевания не менее 2 лет.
- Отсутствие других заболеваний, которые могут приводить к появлению синдрома Рейно.
- Строгая симметрия проявлений на конечностях.
- Отсутствие признаков микробной гангрены кожи.
- Развитие приступов под влиянием эмоционального перенапряжения, а также переохлаждения.
Лечение
Лечение болезни Рейно имеет лишь симптоматический характер. Интенсивность определяется стадией заболевания. При 2-3 стадии можно использовать ганглиоблокаторы, анальгетики, вазодилятаторы. Также можно проводить физиолечение, в том числе магнитные поля.
При развитии неврастенических, ипохондрических расстройств показаны седативные препараты, психотерапия, антидепрессанты. Иногда прибегают к плазмаферезу, который может оказать некоторое облегчающее действие.
Среди хирургических методов можно отметить симпатэктомию. Однако улучшение в результате операции чаще всего носит временный характер.
Алексей Борисов (врач-невролог)
Практикующий невролог, отоневролог (специалист по вопросам головокружения).
Окончил Иркутский государственный медицинский университет.
Заведует кабинетом головокружения.
Регулярно проходит курсы повышения квалификации, участвует и выступает с докладами на образовательных конференциях, в том числе с международным участием.
Имеет большое количество печатных научных публикаций.
Подробнее обо мне
Источник
В этот класс включены симптомы, признаки и отклонения от нормы, выявленные при клинических или других исследованиях, а также неточно обозначенные состояния, в отношении которых не указан какой-либо диагноз, классифицированный в других рубриках.
Признаки и симптомы, на основании которых удается поставить достаточно определенный диагноз, классифицированы в рубриках других классов. Рубрики настоящего класса, как правило, включают не столь точно обозначенные состояния и симптомы, которые в равной степени могут относиться к двум или более болезням либо к двум или более системам организма, при отсутствие необходимого исследования, позволяющего установить окончательный диагноз. Практически все состояния, входящие в рубрики этого класса, можно определить как «неуточненные», «без других указаний», «неизвестной этиологии» или «преходящие». Для того, чтобы установить, относятся те или иные симптомы и признаки к данному классу или к другим разделам классификации, следует использовать Алфавитный указатель. Оставшиеся подрубрики со знаком .8 обычно предусмотрены для для прочих сообщаемых симптомов, которые не могут быть отнесены к другим разделам классификации.
К состояниям, признакам и симптомам, включенным в рубрику R00-R99, относятся:
- а) случаи, при которых более точная диагностика была невозможна даже после изучения всех имеющихся фактических данных;
- б) случаи появления преходящих симптомов или признаков, причины которых невозможно было установить;
- в) случаи постановки предварительного диагноза, который невозможно было подтвердить из-за неявки больного для дальнейшего обследования или лечения;
- г) случаи направления больного в другое учреждение для обследования или лечения до постановки окончательного диагноза;
- д) случаи, когда более точный диагноз не был установлен по какой-либо иной причине;
- е) некоторые симптомы, по которым представлена дополнительная информация, сама по себе не имеющая ценности для оказания медицинской помощи.
Исключены:
- отклонения от нормы, выявленные при антенатальном обследовании матери (O28.-)
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
Этот класс содержит следующие блоки:
- R00-R09 Симптомы и признаки, относящиеся к системам кровообращения и дыхания
- R10-R19 Симптомы и признаки, относящиеся к системам пищеварения и брюшной полости
- R20-R23 Симптомы и признаки, относящиеся к коже и подкожной клетчатке
- R25-R29 Симптомы и признаки, относящиеся к нервной и костно-мышечной системам
- R30-R39 Симптомы и признаки, относящиеся к мочевой системе
- R40-R46 Симптомы и признаки, относящиеся к познавательной способности, восприятию, эмоциональному состоянию и поведению
- R47-R49 Симптомы и признаки, относящиеся к речи и голосу
- R50-R69 Общие симптомы и признаки
- R70-R79 Отклонения от нормы, выявленные при исследовании крови, при отсутствии диагноза
- R80-R82 Отклонения от нормы, выявленные при исследовании мочи, при отсутствии диагноза
- R83-R89 Отклонения от нормы, выявленные при исследовании других жидкостей, субстанций и тканей организма, при отсутствии диагноза
- R90-R94 Отклонения от нормы, выявленные при диагностических исследованиях с получением изображений и функциональных исследованиях, при отсутствии диагноза
- R95-R99 Неточно обозначенные и неизвестные причины смерти
Симптомы и признаки, относящиеся к системам кровообращения и дыхания
R10-R19
Симптомы и признаки, относящиеся к системе пищеварения и брюшной полости
Исключены:
- желудочно-кишечное кровотечение (K92.0-K92.2)
- у новорожденного (P54.0-P54.3)
- кишечная непроходимость (K56.-)
- у новорожденного (P76.-)
- пилороспазм (K31.3)
- врожденный или младенческий (Q40.0)
- симптомы и признаки, относящиеся к мочевой системе (R30-R39)
- симптомы, относящиеся к половым органам:
- женским (N94.-)
- мужским (N48-N50)
R20-R23
Симптомы и признаки, относящиеся к коже и подкожной клетчатке
R25-R29
Симптомы и признаки, относящиеся к нервной и костно-мышечной системам
R30-R39
Симптомы и признаки, относящиеся к мочевой системе
R40-R46
Симптомы и признаки, относящиеся к познавательной способности, восприятию, эмоциональному состоянию и поведению
Исключены: симптомы и признаки, являющиеся частью клинической картины психического расстройства (F00-F99)
R47-R49
Симптомы и признаки, относящиеся к речи и голосу
R50-R69
Общие симптомы и признаки
R70-R79
Отклонения от нормы, выявленные при исследовании крови, при отсутствии установленного диагноза
Исключены:
- отклонения от нормы (при):
- антенатальном обследовании матери (O28.-)
- коагуляции (D65-D68)
- липидов (E78.-)
- тромбоцитов (D69.-)
- лейкоцитов, классифицированных в других рубриках (D70-D72)
- отклонения от нормы, выявленные при диагностических исследованиях крови, классифицированные в других рубриках — см. Алфавитный указатель
- геморрагические и гематологические нарушения у плода и новорожденного (P50-P61)
R80-R82
Отклонения от нормы, выявленные при исследовании мочи, при отсутствии установленного диагноза
Исключены:
- отклонения от нормы, выявленные при антенатальном обследовании матери (O28.-)
- отклонения от нормы, выявленные при диагностических исследованиях мочи, классифицированные в других рубриках — см. Алфавитный указатель
- специфические показатели, указывающие на нарушение:
- обмена аминокислот (E70-E72)
- обмена углеводов (E73-E74)
R83-R89
Отклонения от нормы, выявленные при исследовании других жидкостей, субстанций и тканей организма, при отсутствии установленного диагноза
Исключены:
- отклонения от нормы, выявленные при:
- антенатальном обследовании матери (O28.-)
- исследовании:
- крови, при отсутствии установленного диагноза (R70-R79)
- мочи, при отсутствии установленного диагноза (R80-R82)
- отклонения от нормы, выявленные при диагностических исследованиях, классифицированные в других рубриках — см. Алфавитный указатель.
Ниже приводится классификация по четвертому знаку, использованная в рубриках (R83-R89):
- .0 Анормальное содержание ферментов
- .1 Анормальное содержание гормонов
- .2 Анормальное содержание других лекарственных средств, медикаментов и биологических веществ
- .3 Анормальное содержание веществ, поступивших в организм главным образом с немедицинской целью
- .4 Отклонения от нормы, выявленные при иммунологических исследованиях
- .5 Отклонения от нормы, выявленные при микробиологических исследованиях
Положительные результаты культуральных исследований - .6 Отклонения от нормы, выявленные при цитологических исследованиях
Отклонения от нормы, выявленные при исследовании мазка по Папаниколау - .7 Отклонения от нормы, выявленные при гистологических исследованиях
- .8 Другие отклонения от нормы
Отклонения от нормы, выявленные при исследованиях хромосом - .9 Неуточненные отклонения от нормы
R90-R94
Отклонения от нормы, выявленные при получении диагностических изображений и проведении исследований, при отсутствии установленного диагноза
Включены: неспецифические отклонения от нормы, выявленные (при):
- компьютерной осевой томографии [КОТ-сканирование]
- магнитно-резонансном исследовании [MRI] [NMR] [МРИ]
- позитронной эмиссионной томографии (PET)
- термографии
- ультразвуковом [эхограмма] исследовании
- рентгенологическом исследовании
Исключены:
- отклонения от нормы, выявленные при антенатальном обследовании матери (O28.-)
- отклонения от нормы, выявленные при диагностических исследованиях, классифицированные в других рубриках — см. Алфавитный указатель
R95-R99
Неточно обозначенные и неизвестные причины смерти
Исключены:
- смерть плода по неизвестной причине (P95)
- акушерская смерть БДУ (O95)
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Шегрена.
Болезнь Шегрена
Описание
Болезнь Шегрена (первичный синдром Шегрена) — системное аутоиммунное заболевание, характеризующиеся хроническим воспалением экзокринных желез, секретирующих преимущественно IgA, прежде всего слюнных и слезных, с постепеннным развитием их секреторной недостаточности в сочетании с различными системными проявлениями. Описана шведским офтальмологом Шегреном в 1933 г.
Наряду с болезнью выделяют синдром Шегрена (вторичный синдром Шегрена) — поражение слезных желез с развитием сухого кератоконъюнктивита и слюнных желез с развитием хронического сиалоаденита и ксеростомии при аутоиммунных заболеваниях — ревматоидном артрите, системной красной волчанке, системной склеродермии, хроническом активном гепатите, первичном билиарном циррозе печени, аутоиммунном тиреоидите и.
Болезнь и синдром Шегрена встречаются у женщин в 20-25 раз чаще, чем у мужчин, обычно в возрасте 20-50 лет.
Симптомы
1.
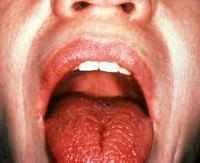
Поражение слезных желез, роговицы, конъюнктивы, ксерофтальмия в виде сухого кератоконъюнктивита, что проявляется ощущением инородного тела в глазу, светобоязнью, жжением в глазах, покраснением глаз, отсутствием слез, эрозиями и помутнением роговицы.
2.
Поражение слюнных желез — паротит со снижением секреции слюны, сухость во рту (ксеростомия). Околоушные, поднижнечелюстные железы увеличиваются, слюны мало, она густая, развивается хейлит, глоссит, кариес зубов, стоматит.
3.
Поражение других экзокринных желез со снижением функции, что проявляется сухостью кожи, влагалища, пищевода, носа, глотки, трахеитами, бронхитами, дисфагией, ринитами, гастритом с секреторной недостаточностью, вплоть до ахилии, хроническим панкреатитом со снижением внешнесекреторной функции.
4.
Полиартралгии или развитие полиартрита по типу ревматоидного артрита.
5.
Системные проявления: лихорадка, лимфаденопатия, васкулиты, миозиты, увеличение печени, селезенки, поражение почек, синдром Рейно.
Клиника болезни Шегрена зависит от варианта течения. При хроническом течении превалируют признаки поражения экзокринных желез, при подостром — дополнительно в процесс вовлекаются почки, легкие, развиваются некротизирующий васкулит, поражение нервной системы (периферическая полинейропатия, невриты, цереброваскулиты), реже развивается гепатоспленомегалия.
На коже голеней, стоп, бедер, живота, туловища могут быть высыпания по типу геморрагического васкулита, в основе которого лежит повышение содержания в крови и отложение в стенках капилляров у- или криоглобулинов Сыпь сопровождается зудом и болезненным жжением. Теморрагический васкулит, обусловленный преимущественно криоглобулинами, сопровождается появлением пузырьков и пустул с геморрагическим содержимым, имеется четкая связь высыпаний с переохлаждением.
Может вовлекаться в патологический процесс щитовидная железа (гипертрофическая форма аутоиммунного тиреоидита с последующим развитием гипотиреоза).
Лимфоцитопения. Нейтрофилез. Потливость. Снижение потоотделения. Сухость во рту. Увеличение СОЭ. Увеличение лимфоузлов.
Болезнь Шегрена
Причины
Причины заболевания неизвестны. Предполагается роль наследственного фактора, у больных часто обнаруживаются антигены HLA B8, DW3, DW2. Не исключается роль вирусной инфекции, в частности ретровирусов, которые вызывают экспрессию HLA DR-антигена и транслокацию аутоантигенов на мембраны эпителиальных клеток с последующей активацией В-лимфоцитов на фоне недостаточности Т-супрессоров (Jacobsson).
Основным патогенетическим фактором является развитие аутоиммунных реакций с появлением антител к ткани протоков слюнных, слезных и других экзокринных желез (поджелудочной железы, париетальным клеткам желудка). Аутоиммунный характер заболевания подтверждается обширной лимфоидной инфильтрацией пораженных слезных и слюнных желез, а также обнаружением не только органоспецифических (к слезным и слюнным железам), но и органонеспецифических аутоантител (РФ, антиядерных антител, антител к антигенам SA/Ro и SS-B/La). Лимфоидные инфильтраты при болезни Шегрена продуцируют большое количество интерлейкина-2, интерлейкина-6 и интерлейкина-10, способствующих развитию аутоиммунных реакций. При генерализованном течении заболевания (у 30% больных) в процесс вовлекаются мышцы (миозит), почки (интерстициальный нефрит), сосуды (продуктивно-деструктивный васкулит).
Лечение
Лечение болезни Шегрена должно быть комплексным и направленным как на подавление иммунных нарушений в организме, так и на клинически манифестируемые поражения отдельных органов и систем. Ведущая роль в лечении принадлежит врачу-ревматологу, который осуществляет комплексную терапию совместно с окулистом, стоматологом, а при необходимости и с другими специалистами.
В качестве профилактических мер применяется диспансерное наблюдение у ревматолога с привлечением для совместной терапии стоматолога, окулиста, гинеколога и Необходимы постоянный прием поддерживающих доз лекарственных средств, малых доз гормонов (5 мг), цитостатиков (хлорбутин, циклофосфан) и курсовое профилактическое лечение симптоматическими средствами с целью достижения состояния клинической ремиссии.
Важна санация очагов хронической инфекции (хронический тонзиллит, синуситы, кариозные зубы, стоматит). Рекомендуется избегать переохлаждений, простудных заболеваний и нервно-психического перенапряжения. Первичная профилактика болезни Шегрена не разработана.
В период обострения заболевания рекомендуется ограничение речевых нагрузок из-за ксеростомии (сухости во рту). Для уменьшения светобоязни, распространенной у больных первичным синдромом Шегрена, рекомендуется ношение очков с затемненными стеклами (в яркие солнечные дни).
Медикаментозная терапия при болезни Шегрена основана на кортикостероидных гормонах и цитостатиках.
Большое значение имеет местная терапия стоматологических и офтальмологических проявлений болезни Шегрена. В результате уменьшения количества слюны и ее защитных свойств проявления ксеростомии у большинства больных усугубляются сопутствующим кандидозом полости рта. Для борьбы с кандидозом применяется орошение полости рта 2 % раствором двууглекислой соды, смазывание нистатиновой мазью, назначается нистатин по 500 000 ЕД 4-6 раз в день (или леворин, дифлкжан). Таблетки противогрибковых антибиотиков не нужно глотать, а следует рассасывать во рту. При возникновении герпетического поражения слизистой применяется оксолиновая или метилурациловая мази, ацикловир.
Для лечения паренхиматозного паротита можно использовать компрессы из 30% раствора димексида. Они накладываются ежедневно на область околоушных и подчелюстных слюнных желез на 30-40 мин.
Существенное значение имеет также своевременное лечение кариозных зубов и протезирование полости рта.
Местная терапия офтальмологических проявлений болезни Шегрена направлена на преодоление гиполакримии, улучшение регенерации эпителия роговицы и конъюнктивы, профилактику вторичной инфекции. В качестве искусственных слез используется 0,5 % раствор метилцеллюлозы. Его закапывают от 3 до 12 раз в день в зависимости от тяжести поражений. Для борьбы с инфекцией применяются растворы альбуцида, левомицетина, фурацилина.
При болезни Шегрена противопоказаны атропинсодержащие и антигистаминные препараты, способные уменьшить секреторную функцию экзокринных желез.
Немедикаментозное лечение. Лечебная диета.
Назначается физиологически полноценная диета с достаточным количеством витаминов. Рекомендуется 5-6-разовое питание. Показано использование жевательной резинки.
Санаторно-курортное лечение при болезни Шегрена- желудочно-кишечного профиля.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
