Разрыв мышцы живота код по мкб 10

Содержание
- Описание
- Дополнительные факты
- Факторы риска
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диф. диагностика
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Диастаз прямых мышц живота.

Диастаз прямых мышц живота
Описание
Диастаз прямой кишки. Это расширение межмышечного апоневроза, соединяющего продольные поверхностные пучки мышц брюшного пресса. Это проявляется выпячиванием по средней линии живота, болями в эпигастральной и пупочной областях, диспепсическими расстройствами, метеоризмом, запорами, недержанием мочи при физической нагрузке. Диагноз: пальпация, УЗИ брюшной стенки, рентгенография брюшной полости. Для лечения используются коррекция нагрузок и физической активности, диета, лечебная физкультура, массаж, кинезиологическая запись, эндоскопическая и классическая абдоминопластика.
Дополнительные факты
Растяжение сухожилия мышц заднего прохода, расположенного по средней линии живота, наблюдается у 1% населения. Физиологическая абдоминальная диастаза наблюдается у младенцев и у 66-100% беременных в третьем триместре. Постоянно выраженная мышечная дивергенция более восприимчива к женщинам с тонким телосложением, которые пережили более одного ребенка, мужчин среднего и старшего возраста, страдающих абдоминальным ожирением. В связи с эпидемическим характером распространения ВИЧ-инфекции в последние годы возросло число случаев, вызванных вторичной дистрофией мышечных волокон и соединительной ткани.
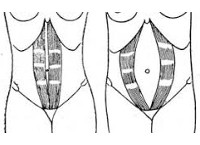
Диастаз прямых мышц живота
Факторы риска
К числу факторов, способствующих дивергенции мышц живота, относятся ожирение, быстрая потеря веса, значительные физические усилия, запоры, хронические респираторные заболевания с тошнотворным кашлем, которые играют важную роль в развитии патологий у пациентов мужского пола. В группу риска также входят пациенты с врожденной дисплазией соединительной ткани; Диастаз часто связан с наследственными коллагенопатиями — грыжами из разных мест, варикозным расширением вен, миопией, сколиозом, плоскостопием с вальгусной деформацией, частыми подвывихами лодыжек, геморроем.
Причины
Причины диастаза.
Начало заболевания способствует длительному повышению внутрибрюшного давления в сочетании с нарушением структуры волокон, образующих мембрану среднего сухожилия передней брюшной стенки. По мнению специалистов в области пластической и абдоминальной хирургии, наиболее распространенными причинами расхождения мышц прямой кишки являются: Рост матки приводит к значительному растяжению брюшной стенки и повышению брюшного давления. Ситуация усугубляется расслабляющим эффектом релаксина, который подавляет синтез коллагеновых волокон и стимулирует их разрушение, что делает соединительную ткань более эластичной. Мышечный диастаз более выражен при многоплодной беременности, многогранном, большом плоде, предыдущих кесаревых сечениях и раннем начале физической подготовки после родов.
• Несостоятельность структур сухожилий мышц. Недостаточное развитие мышечных волокон в брюшной стенке вызывает физиологическое расхождение пучков мышц прямой кишки у новорожденных. Детский брюшной диастаз чаще всего наблюдается у недоношенных детей. Расширение белой линии из-за изменений в дистрофической ткани у взрослых женщин и мужчин встречается редко; однако в некоторых условиях их риск увеличивается, например, до 3% ВИЧ-инфицированных пациентов страдают от диастаза.
Диастаз прямых мышц живота
Патогенез
Отправной точкой для развития расслабления мышц живота в прямой кишке является длительное растяжение брюшной стенки из-за роста матки, большое количество висцерального жира и расстройства пищеварения, когда новорожденные используют вздутие живота. Под действием разрывающей силы мышцы прямой кишки расходятся, и белая линия, соединяющая их, растягивается.
Обостряющим фактором является ослабление внутримышечного сухожилия вследствие недостаточности волокон при коллагенопатиях, разрыхление соединительной ткани под влиянием релаксина, незрелость сухожилийно-брюшных мышечных структур у недоношенных детей или их дегенерация в конечных стадиях различных патологических процессов. В физиологических условиях апоневротическая мембрана сокращается независимо, когда соединительная ткань и мышцы младенцев укрепляются, а брюшная полость постепенно уменьшается в послеродовом периоде и при плавной потере веса.
Расхождение между поверхностными поверхностными мышцами в младенчестве обычно исчезает в возрасте 6-12 месяцев, однако процесс восстановления может быть несколько задержан у слабых детей и может не полностью завершиться с синдромом Дауна. У женщины, которая родила ребенка, диастола обычно проходит самопроизвольно в течение 2-12 месяцев после естественного родоразрешения.
Восстановление размеров внутримышечного мышечного апоневроза может быть нарушено во время ранних интенсивных тренировок для восстановления физической формы, потому что сокращение мышц прямой кишки при прессе с одновременным увеличением брюшного давления фиксирует белую линию в расширенном состоянии. Сходный эффект оказывает тяжелая физическая работа, расстройства, при которых пресс для живота (запор, кашель) усиливается в течение короткого времени. Постоянство диастолы во время быстрой потери веса происходит из-за более медленного сокращения волокон сухожилия, которые не успевают догнать меньший живот.
Классификация
Систематизация брюшных диастазных форм проводится с учетом локализации растяжения и расстояния между внутренними краями мышц прямой кишки. Такой подход позволяет определить тактику ведения пациента и объем операции (при необходимости). Пластические и абдоминальные хирурги выделяют следующие типы и степени удлинения белой линии:
• Для локализации диастаза. Назначают над-пупочные, суб-пупочные, смешанные варианты (с одновременным расхождением мышц прямой кишки выше и ниже пупка). Растяжение апоневроза в эпигастральной области чаще всего диагностируется у мужчин, в мезогастральной и гипогастральной областях — у женщин после родов.
• По степени выраженности диастаза. При несоответствии степени I расстояние между краями мышц живота прямой кишки составляет от 2 до 5 см, при степени от 5 до 7 см и степени III — более 7 см, тем более выражено растяжение, чем сложнее клинические симптомы, тем сложнее предлагаемая операция.
Классификация вариантов заболеваний, используемых в пластической хирургии, учитывает состояние прямой и других групп мышц живота. Следовательно, выделяются диастазы типа А — классические послеродовые, В — с расслаблением нижней части и боковых отделов брюшной полости, С — простирающиеся до реберной дуги и до мечевидного отростка, D — в сочетании с отсутствием размеров.
Симптомы
Клиническая картина заболевания напрямую зависит от степени растяжения сухожильной фасции. На начальном этапе единственным проявлением диастаза является эстетический дефект в виде выпуклости живота вдоль белой линии. При напряжении пресса вы можете увидеть «канавку», разделяющую края прямых мышц. Отклонение может сопровождаться дискомфортом, умеренными болями в эпигастрии, пупочной области при физических нагрузках, болями в пояснице, затруднением ходьбы.
При прогрессировании заболевания отмечаются нарушения моторики кишечника (метеоризм, запоры), тошнота. У 66% женщин с послеродовым растяжением фасции наблюдается дисфункция мышц тазовой диафрагмы, что клинически проявляется недержанием мочи при кашле, чихании. При тяжелом диастазе можно обнаружить признаки атрофии мышц брюшного пресса, венозного застоя в сосудах нижних конечностей.
Запор. Кашель. Метеоризм. Тошнота.
Возможные осложнения
При значительном расхождении по краям мышц прямой кишки (7 см и более) у пациентов часто образуются грыжи пупочного кольца и белая линия живота, что обусловлено наличием дефектов апоневроза и выходом из Органы брюшной полости вместе с брюшиной под кожей. Частым осложнением заболевания является спланхноптоз — опущение внутренних органов из-за ослабленных мышц брюшного пресса, которое клинически проявляется хроническим запором вплоть до развития непроходимости кишечника, тошноты, тахикардии, головокружения. При нарушении координации работы мышц возникает чрезмерная нагрузка на позвоночник, что может привести к постоянным болям в спине, нарушению осанки.
Диф. диагностика
Дифференциальная диагностика диастаза проводится при врожденных пороках развития соединительной ткани, грыжах белой линии и пупочного кольца, хронических заболеваниях пищеварительного тракта (гастриты, энтероколиты), заболеваниях мочеполовой системы. Помимо осмотра абдоминального и пластического хирурга, пациенту рекомендуется проконсультироваться у гастроэнтеролога, уролога, гинеколога, у младенцев — у неонатолога или педиатра.
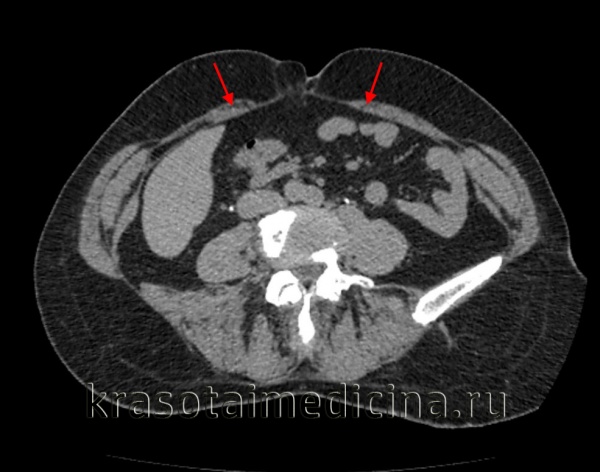
КТ ОБП. Расхождение мышц прямой кишки (красные стрелки) у пожилой женщины.
Диагностика
Диагностика.
Диагноз несложный, так как диастаз прямой кишки всегда сопровождается характерной клинической картиной. Диагностический поиск тяжелой стадии заболевания направлен на выявление возможных осложнений и нарушений в функционировании внутренних органов. План обследования пациента включает следующие физические и инструментальные методы: С помощью теста можно определить наличие диастаз: пациента просят лечь на спину, согнуть ноги в коленях и напрячь брюшной пресс. В этом случае врач может пальпировать выступающие ребра по краям прямой мышцы и оценить ширину расхождения. Метод недостаточно эффективен у пациентов с избыточным весом из-за затруднений при пальпации.
• УЗИ брюшной стенки. Сонография — это недорогое неинвазивное исследование, которое визуализирует растяжение и истончение белой линии, связанное с увеличением расстояния между мышцами прямой кишки. Используя ультразвуковой метод, можно определить наличие таких осложнений, как грыжи передней брюшной стенки или выпадение органов брюшной полости. Рентгенографическое исследование ОБП позволяет оценить размеры и относительное положение внутренних органов. У 84% пациентов имеется гастроптоз различной степени тяжести. Способ также помогает дифференцировать диастаз с другими патологическими состояниями, сопровождающимися сходной клинической картиной.
При стандартных лабораторных исследованиях (клинический анализ крови, мочи, копрограмма) при простом расхождении мышц прямой кишки отклонений от нормы не обнаружено. Для полной оценки состояния внутренних органов, пациентам с осложнениями заболевания могут быть рекомендованы применение КТ, МСКТ брюшной полости, измерение кислотности желудочного сока, УЗИ органов малого таза.
Лечение
Тактика ведения больного определяется продолжительностью апоневротического расширения, его степенью и типом. При развитии диастаза на фоне желудочно-кишечных, бронхолегочных и других заболеваний лечение основной патологии обязательно назначается. В младенчестве используется выжидательный подход, при котором решение быстро укрепить брюшную стенку через 6 месяцев при наличии сопутствующих грыж и через 12 месяцев при сохранении диастаза и тяжелых клинических симптомов.
Период наблюдения за женщиной после родов обычно составляет не менее года, тогда как растяжение апоневроза мышц живота до 2,0-2,5 см считается физиологическим, которое длится в течение первых 6-8 недель после родов. Показано, что женщины с несоответствием мышц брюшного пресса носят повязку в течение 2-4 месяцев после родов, отказываются использовать стропы, корректируют свое питание для обеспечения нормальных движений кишечника и поддерживают желудок во время кашля и чихания. В качестве вспомогательного метода может использоваться кинезиологическая запись на ленту.
Консервативный подход со специальным комплексом лечебной физкультуры и массажа приемлем при диастазах первой степени. Пациенту рекомендуется соблюдать диету для поддержания нормальной массы тела, исключая подъем веса более 5-6 кг, упражнения для упражнений и положение колена и локтя, в том числе штангу и отжимания, отвлекающие факторы, скручивание и поворот назад.
Оперативное лечение диастаза проводится при расхождении мышц живота на 2-3 градуса, при этом возникает пупочная грыжа. У женщин операция проводится не ранее, чем через год после родов, так как нет планов новой беременности и мышцы живота находятся в хорошем состоянии. Учитывая степень и тип растяжения, состояние окружающих тканей, используются различные виды операций:
• Эндоскопическая подтяжка живота. Во время операции может быть установлен сетчатый аллотрансплантат, срезы краев прямой мышцы зашиты, а потенциально слабые участки апоневроза усилены грыжевой сеткой. Возможна одновременная герниопластика. Преимущество малоинвазивной хирургии заключается в минимальном косметическом дефекте, однако этот метод не применим при необходимости удаления лишней ткани.
• Пластическая хирургия диастаза через разрез. Традиционное ушивание диастаза рекомендуется при наличии вялых и удлиненных участков кожи, которые, как ожидается, будут удалены во время операции. Во время герниопластики на влагалище прямой мышцы могут накладываться узловые швы, можно удалить избыточный апоневроз со швами оставшихся краев и зашить полипропиленовую сетку. При значительных отложениях подкожного жира выполняется подтяжка живота.
Прогноз
При диагностике и лечении ранних стадий диастаз у большинства пациентов наступает полное выздоровление без хирургического вмешательства. Прогноз для заболевания благоприятный. В запущенных случаях могут развиться опасные осложнения (грыжа), требующие срочной операции.
Профилактика
Чтобы избежать растяжения фасции, необходимо систематически выполнять упражнения для укрепления мышц живота, избегать подъема веса, нормализовать работу кишечника, увеличивать содержание клетчатки в рационе и контролировать массу тела. Согласно исследованиям, беременные женщины, выполняющие специальный комплекс упражнений для мышц живота, на 35% снижают риск развития послеродового диастаза.
Список литературы
1. Хирургия грыж брюшной стенки/ Воскресенский Н. В. , Горелик С. Л. — 1965.
2. Патогенез и лечение вентральных грыж и диастаза прямых мышц живота: Автореферат диссертации/ Загиров У. З. — 1995.
3. Сравнительные аспекты методов устранения диастаза прямых мышц живота/ Топчиев М. А. , Бондарев В. А. , Эльдеров С. Ш. // Астраханский медицинский журнал. — 2010.
4. Пути улучшения результатов хирургического лечения пупочных грыж в сочетании с диастазом прямых мышц живота/ Лечиев И. У. — 2013.
Источник
Диастаз прямых мышц живота представляет собой увеличенное расстояние между правой и левой брюшной мышцей, относительно нормы.
Они соединяются между собой белой линией. Эта линия, еще ее называют сухожильный апоневроз, представляет собой светлую пластину, сформированную из плотных коллагеновых волокон.
Растяжение этой промежуточной ткани сопровождается осложнениями косметического и медицинского характера. Почему возникает проблема и как с ней бороться, читайте далее.
ДИАСТАЗ ПРЯМЫХ МЫШЦ ЖИВОТА (ОБЩЕЕ ОПИСАНИЕ)
Диастаз прямых мышц живота ― что это такое? Эта проблема образуется при расхождении вертикальных мышц передней брюшной стенки, которые расположены между лонной костью и ребрами.
Сухожильная мембрана, которая соединяет эти продольные мускулатуры расположена по центру живота. И при диастазе она истончается, ослабляется и перестает нормально удерживать брюшные мышцы в правильном анатомическом положении.
В результате они расходятся в стороны. Сравнить норму и отклонение при диастазе прямых мышц живота можно на фото:
Согласно мкб 10-го пересмотра код по диастазу прямых мышц живота ― М62.0, т. е. расхождение мышцы.
Проблема носит не только косметический характер, но и нарушает функции мышц, а именно, снижает способность мускулатуры сдерживать внутрибрюшное давление.
При значительном отклонении от нормы формируются грыжи белой линии, происходит выпячивание пупка; внутренние органы живота выпирают под кожу и становятся уязвимыми к механическому воздействию.
Также нередко возникает спланхноптоз ― состояние, при котором внутренние органы опускаются из-за ослабления мышечной ткани.
В результате пациента беспокоят различные диспепсические расстройства (вздутие, запоры, тошнота), возникает учащенное сердцебиение, головокружение.
Дестабилизация работы мышц повышает нагрузку на позвоночник, из-за этого возникают частые боли в спине, искривление осанки и пр.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ПРОБЛЕМЫ (5 ГРУПП РИСКА)
Основная причина патологии ― продолжительное внутрибрюшное давление и слабость соединительной и мышечной ткани в области живота.
Очень часто диастаз прямых мышц живота возникает после родов. В период гестации брюшные мышцы испытывают постоянное и обширное давление, особенно после 30 недели.
Проблема возникает у каждой второй беременной женщины, а чаще у тех, кто находится в группе риска:
- многоплодная беременность;
- ожирение;
- крупный плод;
- многоводие;
- дряблость брюшной стенки.
КАК СПРАВИТЬСЯ С ПРОБЛЕМОЙ
Лечение диастаза прямых мышц живота у мужчин или женщин зависит от первопричины проблемы.
Если она вызвана какими-либо патологиями в работе внутренних органов (дыхательной, пищеварительной систем), то терапия, в первую, очередь, направлена на устранение этиологического фактора. И только после этого ― на эстетическую коррекцию.
В послеродовом периоде следует выполнять специальные упражнения. С их помощью можно добиться существенных эстетических результатов без оперативного вмешательства.
ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВО
Что касается диастаза, вызванного беременностью, то лечение проблемы хирургическим путем рекомендуют начинать не раньше, чем через год, поскольку у большинства женщин за этот период проблема проходит самостоятельно, и мышцы принимают нормальное анатомическое положение.
Но если патология остается и физическая активность безрезультатна, то исправить ее можно только при помощи пластической хирургии.
Как правило она назначается на 2 и 3 степени патологии, когда расхождение 5 и более см. Операция для устранения диастаза прямых мышц живота может выполняться несколькими способами.
Подписывайтесь на наш Youtube и Телеграм канал @Plastichno
Источник
- множественные переломы таза;
- перелом обеих лобковых костей;
- разрыв лобкового симфиза;
- перелом Мальгеня;
- вывих таза;
- латеральный двойной перелом тазового кольца.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Код по МКБ-10 – S32. Переломы вертлюжной впадины выделяют раздельно и делят на две группы (без смещения и со смещением).
Анатомическое строение таза
Базу таза составляет парные подвздошные, седалищные, лобковые кости, а также крестец и копчик. В детском возрасте они в принципиальной мере состоят из хрящевой ткани, которая в период полового созревания заменяется костной. В полости таза находиться много органов мочеполовой, пищеварительной системы. Также в определенной полости находятся также большие кровеносные сосуды – подвздошные артерии и вены. Впереди тазовые кости соединяются с помощью симфиза, а сзаду они образуют крестцово-подвздошные суставы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Подтверждено, что чем дольше пациент находится в кровати, тем выше риск развития тромботических осложнений. Из немедикаментозных методов профилактики тромбозов следует отметить раннюю мобилизацию больного.
Исцеление открытого перелома
Им также назначается курс антибиотикотерапии (в большей степени употребляются цефалоспорины третьего поколения – цефтриаксон, цефотаксим, цефтазидин). В аспектах больницы такие пациенты в течение первых часов идут на неотложное хирургическое вмешательство, чтоб восстановить целостность тазового кольца, а также закрыть раневую поверхность. Исцеление перелома костей таза начинают с остановки наружного кровотечения, и наложения стерильной повязки. В послеоперационном периоде проводится кропотливый туалет и уход за раной.
- транспортные происшествия (более часто при наезде крупногабаритного автомобиля на пешехода, при столкновении кара со статическими преградами);
- падения с высоты (пробы суицида, несчастные случаи при работе на высоте);
- дегенеративные конфигурации костной ткани (остеохондроз);
- гормональные нарушения, в особенности в женщин постклимактерического возраста;
- врожденные нарушения формирования опорно-двигательного аппарата;
- падения на улице или на лестничной площадке.
В общей структуре травматологической патологии перелом таза не находится на первых позициях, но встречается довольно часто.
Перелом костей таза: предпосылки, симптомы, 1-ая помощь и исцеление
Ниже описаны виды перелома таза, правила оказания первой и спец мед помощи. Перелом костей таза – одно из более тяжелых повреждений опорно-двигательного аппарата, которое может сопровождаться кровоизлиянием, травматическим шоком. К огорчению, сохраняется на определенном уровне и смертность. Чрезвычайно часто оно требует неотложного оперативного вмешательства и долгого периода восстановления.

Физиотерапия
Употребляют последующие способы: Физиотерапия в период восстановления способствует наиболее быстрой регенерации тканей, улучшению микроциркуляции, понижению выраженности болевого синдрома, уменьшению отека тканей. Но, ее роль в реабилитации ниже, нежели ЛФК.
-
 задержка мочи;
задержка мочи; - жгущая боль в нижней трети животика над лобком;
- нарушение дефекации;
- выделение крови из мочеиспускательного канала;
- нарушение периферической чувствительности;
- чувство ползания мурашек по коже.
При важной кровопотере могут показаться признаки геморрагического шока:
Под контролем спеца проводится комплекс лечебной гимнастики. В поздний восстановительный период делается упор на восстановление движений конечностей и укрепление мускул таза. Пациенту разрешают занятия отдельными видами спорта (плаванием, гимнастикой) и упражнение в спортзале под контролем тренера. Также нужно полноценное питание с витаминами. Также назначаются сеансы массажа.
- седалищной или верхней ветки лобковой кости – поза «лягушки» с разведенными в сторону ногами;
- в области лобкового сочленения – ноги напротив согнуты и сведены;
- при заднебоковом – пациент лежит на здоровом боку, нога на стороне повреждения фактически не используется.
- Общая симптоматика
Также встречаются признаки повреждения остальных органов и систем:
- общий анализ крови;
- определение группы крови и резус-фактора (для возможного переливания эритроцитарной массы);
- общий анализ мочи;
- рентгенологическое исследование таза в пары проекциях;
- компьютерную томографию малого таза – при способности.
Обычная урография практически не используется. При подозрении на повреждение мочевого пузыря или уретры проводят диагностическую катетеризацию.
-
 геморрагический шок;
геморрагический шок; - инфицирование раны при открытом переломе;
- сепсис;
- перитонит при повреждении мочевого пузыря или пищеварительного тракта.
В предстоящем в некоторых пациентов может быть развитие:
Проводятся исследования эффективности новейших препаратов – ривароксабана, дагибатрана и эпиксабана. В предстоящем пожилых пациентов переводят на таблетированный антикоагулянт – варфарин.
- Перелом костей таза: местные симптомы
На 1-ый план слету после травмы выходят последующие признаки перелома костей таза:
- пациента нужно переложить на твердые носилки в положение «лягушки»;
- под колени кладут валики из одежды или подручных средств высотой 20-30 см;
- ведется кропотливый мониторинг жизненных показателей.
Лечение переломов таза
Двойной вертикальный перелом
Считается одним из более опасных. Принципиально на первом этапе стабилизировать гемодинамику, потому больному вливают большие объемы инфузионных растворов, а также при необходимости – препаратов крови. При наличии доказательств повреждения внутренних органов, громоздкого внутреннего кровоизлияния больного быстро отравляют на оперативное вмешательство. Пациент как можно быстрее госпитализируется в отделение интенсивной терапии. Слету пациенту вставляют центральный венозный и мочевой катетеры.
Предпосылки
К развитию перелома костей таза приводят последующие причины:
- нарушение сознания (ступор, сонливость или кома);
- понижение показателей артериального давления (гипотензия);
- бледнота кожных покровов;
- учащенное сердцебиение и дыхание;
- возникновение холодного пота на коже, психогенной возбужденности.
Диагностика
Пациенту в 1-ые часы после попадания в больницу проводят последующие исследования: Еще сложнее выявить наличие активного кровотечения и повреждения органов мочеполовой и пищеварительной систем. Постановка диагноза перелома таза не вызывает особенных сложностей.
Классификация переломов таза
Современная классификация выделяет две огромные группы повреждений – переломы тазового кольца и переломы вертлюжной впадины.
- выраженная болезненность в месте травмы, которая усиливается при попытке движения ногами, смены положения тела, часто отдает в область промежности;
- деформация таза;
- развитие гематомы огромного размера;
- отек окружающих тканей, который развивается за несколько часов опосля происшествия;
- укорочение нижней конечности со стороны повреждения;
- при легком нажатии в области предполагаемого перелома можно почувствовать крепитацию – хруст и подвижность костной ткани.
Для разных переломов костей таза характерны обязанные позы, в которых пациент чувствует как можно меньше боли:
Вероятные отягощения
При переломе таза в ранешний период возможны следующие осложнения:
- введение нестероидных противовоспалительных препаратов (ибупрофена, диклофенака, анальгина, кеторолака, метамизола);
- введение наркотических анальгетиков при особенной выраженности болевого синдрома (морфина);
- проведение эпидуральной анестезии (введение анестетика в особое пространство вокруг позвоночника).
Восстановительный период
При переломах без смещения пациент находится в определенной позе («лягушки» или остальных) 4-8 недель. Но гораздо более длительное время занимает полное восстановление многофункциональных возможностей. Зависимо от тяжести перелома он продолжается от 2 месяцев до 2 лет. С помощью реконструктивных операций этот период можно существенно сократить.
-
 электрофорез с новокаином или лидокаином;
электрофорез с новокаином или лидокаином; - магнитотерапию для ускорения процесса срастания отдельных отломков;
- УВЧ-терапию (действие частотного электромагнитного поля);
- интерференционных токов.
Профилактика тромбозов
Потому после остановки кровотечения и стабилизации общего состояния пациенту назначают антикоагулянты – препараты для разжижения крови. Более широко используется в госпитальных условиях эноксапарин или надропарин, которые вводятся подкожно. Более опасным осложнением в процессе восстановления является тромбоэмболия легочной артерии. Употребляется профилактическая доза препаратов.
-
 Класс А – переломы, которые захватывают лишь определенный сегмент, не проходят полностью через кольцо и не имеют смещений (переломы копчика, крыла подвздошной кости, изолированные переломы лонной или седалищной кости, поперечные переломы крестца).
Класс А – переломы, которые захватывают лишь определенный сегмент, не проходят полностью через кольцо и не имеют смещений (переломы копчика, крыла подвздошной кости, изолированные переломы лонной или седалищной кости, поперечные переломы крестца). - Класс В – переломы, которые проходят полностью через тазовое кольцо, но не имеют смещений в вертикальной плоскости (ротационно-нестабильные)
- вывих или расхождение лонного соединения;
- вертикальный перелом крестца;
- переломы тела подвздошной или веток лобковой кости без смещения.
Считаются более опасными Класс С – переломы тазового кольца, которые приводят к нарушению его стабильности. 3.
Содержание статьи:
Предпосылки травмы
Классификация
Симптомы, 1-ая помощь
Как лечится
Переломы тазового кольца принято делить на три класса, зависимо от их сложности и последствий:
Сопутствующие повреждения при переломе таза
При переломе костей таза нередко встречается повреждение органов и анатомических структур, которые конкретно с ним граничат:
Физиологическое значение таза – обеспечение функции нижних конечностей, которые с помощью тазобедренных суставов крепятся к нему.
Оказание первой помощи
-ая доврачебная помощь при переломе костей таза непременно включает следующее:
- Уложить пострадавшего на твердую горизонтальную плоскость в положение «лягушки» (при подозрении на перелом лобковой или седалищной кости), на здоровый бок (при заднебоковом переломе) или в стабильную позу, в которой он как можно меньше мучается от боли.
- Транспортировать больного в ближайшее мед учреждение с травматологическим отделением в горизонтальном положении.
-
 При наличии наружного кровоизлияния – попробовать его остановить плотным наложением незапятанной повязки.
При наличии наружного кровоизлияния – попробовать его остановить плотным наложением незапятанной повязки. - Дать выпить 2-3 таблетки парацетамола или ибупрофена до приезда скорой помощи для маленького снижения выраженности болевого синдрома.
Транспортировка больного выполняется последующим образом:
Хирургические вмешательства
Различают последующие показания для проведения хирургического вмешательства:
Обезболивание
Для снятия выраженного болевого синдрома в 1-ый момент необходимо уложить пациента в особое щадящее положение. До приезда скорой можно отдать выпить 2 таблетки ибупрофена или парацетамола.
-
 разрыв мочевого пузыря или уретры;
разрыв мочевого пузыря или уретры; - нарушение целостности толстого или узкого кишечника;
- разрыв седалищного нерва с нарушением иннервации нижних конечностей, чувством фантомной боли и парестезий;
- компрессия или повреждение позвоночных нервишек;
- кровоизлияния из подвздошных артерий или вен.
Клиническая картина
Симптоматика при переломах костей таза включает как наличие местных признаков повреждения, так и общих симптомов, которые возникают как реакция на потерю значительного объема крови, повреждение остальных анатомических структур.
Исходы перелома таза
Потому возможны следующие последствия перелома костей таза: Финал исцеления перелома таза зависит от множества событий, из которых необходимо выделить характер травмы, размер кровопотери, наличие септических осложнений, возраст, сопутствующие патологии, избранную стратегию исцеления, эффективность оперативного вмешательства и адекватность реабилитационных мероприятий.
-
 нарушение целостности тазового кольца (проводится внутренний остеосинтез);
нарушение целостности тазового кольца (проводится внутренний остеосинтез); - повреждение органов мочеполовой или пищеварительной системы (с ролью урологов или медиков);
- подозрение на активное внутреннее кровотечение;
- наличие открытого перелома таза.
Наилучшие результаты операции по реконструкции костей таза демонстрируют в первые 4 недели после травмы.
- тромбоэмболии легочной артерии (ТЭЛА);
- неверного сращение костей таза;
- хронического артрита в крестцово-подвздошном суставе.
Принципы реабилитации
План реабилитации должен составить квалифицированный реабилитолог для определенного пациента. Они ориентированы на профилактику застойных явлений, разработку отдельных мускул ног и тазовой области. Реабилитационные мероприятия начинают очень рано, как только лечащий врач решит, что состояние пациента довольно хорошее.
В аспектах стационара обезболивание проводят последующим образом:
- полное восстановление;
- развитие обретенного артрита;
- неверное срастание костей таза (противопоказание к природным родам);
- полное срастание костей таза с многофункциональной недостаточностью конечностей (инвалидность);
- летальный финал.
Реконструкция тазового кольца проводится лишь после устранения непосредственной угрозы жизни. Реабилитация нездоровых длится более 4 месяцев.
Источник
