Рассеянный склероз код мкб
Тактика лечения
Предотвратить или отсрочить наступление инвалидности, улучшить повседневную активность, уменьшить выраженность спастичности, предотвратить развитие осложнений (контрактуры, пролежни), улучшить качество жизни.
Немедикаментозное лечение: нет.
Лекарственных препаратов, позволяющих излечить РС, нет. Главной задачей при терапии PC является достижение стойкой ремиссии, следует помнить, что от своевременно поставленного диагноза в значительной мере зависит эффективность лечения заболевания. Лучших результатов можно достичь при комбинации лекарственного лечения, реабилитации и соответствующего образа лечения.
Весь комплекс лечебных средств при РС можно подразделить на две основные группы — патогенетические и симптоматические.
Патогенетическое лечение направлено на предупреждение деструкции ткани мозга активированными клетками иммунной системы. Большинство средств этой группы — иммунотропные препараты которые влияют на иммунорегуляцию, состояние гематоэнцефалического барьера. К ним относятся: иммуносупрессоры — глюкокортикоиды (метилпреднизолон). Иммуномодуляторы — интерферон бета-1б или его аналоги (наиболее эффективны, позволяют уменьшить число рецидивов и предотвращают образование новых очагов). Рекомендуемая доза 0,25 мг (8 млн МЕ), которая содержится в 1 мл приготовленного раствора, вводят подкожно, через день.
Статистически достоверные результаты базовых исследований позволили Американской ассоциации неврологии дать интерферону бета-1б самый высокий уровень рекомендаций — рекомендации типа А для лечения рецидивирующе-ремиттирующего и вторично-прогрессирующего PC.
Лечение должно быть продолжительным, патологический процесс при PC остается чувствительным к терапии бета-интерфероном длительное время. Раннее начало лечения препаратами бета-интерферона уменьшает накопление неврологического дефицита и отодвигает наступление инвалидизации.
Пациенты с обострением РС (включая неврит зрительного нерва) должны получать высокие дозы кортикостероидов. Курс должен быть начат как можно раньше: метилпреднизолон в/в по 1 г в сутки, в течение 3 — 5 дней с последующим переходом на прием внутрь преднизолона.
В первую неделю больной принимает преднизолон в дозе 1 мг/кг в сутки, а затем проводят быстрое снижение дозы вплоть до полной отмены в течение 1-2 недель.
Необходимо избегать частого применения (более 3 раз в год) или продолжительного приема кортикостероидов (более чем 3 недели). Если рецидив вызван вирусной или бактериальной инфекцией, нельзя назначать глюкокортикоиды.
Симптоматическое лечение:
1. Следует уделять внимание поддержанию общего самочувствия, рекомендуют препараты, улучшающие микроциркуляцию крови – декстраны на курс лечения 2-3 раза от 200 до 400 мл; ноотропы (винпоцетин 10 мг, по 1 табл. 3 раза, курс лечения 1 месяц; комплекс пептидов, полученных из головного мозга свиньи, в дозе от 50,0 до 100,0 мл внутривенно на курс лечения от 5 до 10 инъекций).
2. Спастичность мышц не всегда вредна, она может в определенной степени облегчать передвижение при слабости мышц нижних конечностей. При лечении спастичности мышц назначаются препараты баклофен (начальная дозировка – 5 мг 2-3 раза в сутки; обычная дозировка – от 20 до 30 мг/сут.) или толперизон от 50 до 150 мг/сутки.
3. При нарушении функций мочевого пузыря необходимо назначать адекватное лечение по данным урологического осмотра. Нарушение функций мочевого пузыря может приводить к развитию инфекции мочевыводящих путей. Некоторым больным показаны периодические катетеризации, а также промывание мочевого пузыря растворами асептиков и антисептиков. Для контроля частоты мочеиспускания назначается десмопрессин 100- 400 мкг перорально или 10-40 мкг интраназально один раз в сутки. При недержании мочи показан оксибутинин от 5 до 15 мг/сутки.
4. При запорах необходимо при помощи слабительных или очистительных клизм добиваться регулярного стула.
5. При диагностике депрессии необходимо назначить антидепрессанты (флувоксамин 50 мг — 100 мг; флуоксетин 20 мг).
Показания к госпитализации:
1. Для обследования при подозрении на РС.
2. Прогредиентное течение.
Профилактические мероприятия: консультации и реабилитационные мероприятия необходимо проводить через определенные промежутки времени.
Дальнейшее ведение, принципы диспансеризации
При назначении лечения и реабилитационных мероприятий на приеме у врача желательно присутствовать членам семьи больного.
Перечень основных медикаментов:
1. *Метилпреднизолон 4 мг, табл., порошок для приготовления инъекционного раствора 40 мг, 125 мг, 250 мг, 500 мг
2. *Бетаферон 8 млн МЕ подкожно, через день (интерферон бета-1б, стерильный лиофилизированный порошок).
Перечень дополнительных медикаментов:
1. *Баклофен 10 мг, 25 мг, табл.
2. *Толперизон 50 мг драже, 150 мг раствор для инъекций 100 мг
3. *Декстран 60, раствор для инфузий во флаконе 200 мл, 400 мл
4. Оксибутинина гидрохлорид 5 мг, табл.
5. *Флувоксамин 50 мг, табл.
6. *Флуоксетин 10 мг, 20 мг, капс.
7. *Комплекс пептидов, полученных из головного мозга свиньи, раствор для инъекций 5, 10 и 20 мл
8. *Винпоцетин 10 мг, табл.
9. *Пиридоксин гидрохлорид 200 мг табл.
10. *Тиамин гидрохлорид 100 мг табл.
11. *Цианкоболамин 200 мкг табл.
12. *Токоферол ацетат, масляный раствор в ампулах по 1 мл 5%; 10%, в капсулах 50%
13. *Аскорбиновая кислота, раствор для инъекций в ампуле 5%, 10% 2 мл, 5 мл
Индикаторы эффективности лечения: улучшение повседневной активности, уменьшение выраженности спастичности, предотвращение развития осложнений (контрактуры, пролежни), улучшение качества жизни.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Источник
Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Патогенез
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Бляшечный склероз, Множественный склероз, Пятнистый склерозрассеянный склерозирующий периаксиальный энцефаломиелит.
Названия
Название: Рассеянный склероз.

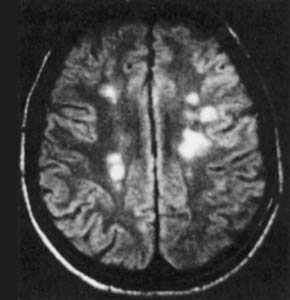
МРТ головного мозга при рассеянном склерозе
Синонимы диагноза
Бляшечный склероз, Множественный склероз, Пятнистый склерозрассеянный склерозирующий периаксиальный энцефаломиелит.
Описание
Рассеянный склероз. Неврологическая патология с прогредиентным течением, вызванная демиелинизацией проводящих путей с последующим формированием склеротических бляшек в очагах деструкции миелина. Среди симптомов рассеянного склероза преобладают двигательные нарушения, расстройства чувствительности, неврит зрительного нерва, нарушения функции тазовых органов, нейропсихические изменения. Диагноз подтверждается с помощью МРТ головного мозга, электрофизиологических исследований, неврологического и офтальмологического обследования. Медикаментозная патогенетическая терапия рассеянного склероза проводится глюкокортикоидами, иммуномодуляторами, иммунодепрессантами.
Поражение миелина при рассеянном склерозе
Дополнительные факты
Рассеянный склероз — хроническое прогрессирующее заболевание, характеризующееся множественными очагами поражения в центральной и в меньшей степени периферической нервной системе. Понятию «рассеянный склероз» в неврологии также соответствуют: бляшечный склероз, множественный склероз, пятнистый склероз, рассеянный склерозирующий периаксиальный энцефаломиелит.
Дебют заболевания обычно приходится на молодой, активный возраст (20-45 лет). В большинстве случаев рассеянный склероз развивается у лиц, занятых в интеллектуальной сфере. Рассеянным склерозом чаще страдают жители стран с умеренным климатом, где показатель заболеваемости может достигать 50-100 случаев на 100 тыс. Населения.
Патогенез
Развитие рассеянного склероза, относящегося к мультифокальным заболеваниям, обусловлено взаимодействием факторов внешней среды (географических, экологических, вирусов и иных микроорганизмов) и наследственной предрасположенности, которая реализуется полигенной системой, определяющей особенности иммунного ответа и метаболизма. Ведущую роль в патогенезе рассеянного склероза играют иммунопатологические реакции. Одно из первых событий в патогенезе этого заболевания — активация анергичных аутореактивных по отношению к антигенам миелина CD4+ Т-клеток на периферии (вне ЦНС). Во время этого процесса происходит взаимодействие рецептора Т-клетки и антигена, связанного с молекулами II класса главного комплекса гистосовестимости на антиген-презентующих клетках, в качестве которых выступают дендритные клетки. При этом антигеном может быть персистирующий инфекционный агент.
Причины
В результате Т-клетки пролиферируют и дифференцируются преимущественно в Т-хелперы типа 1, которые продуцируют провоспалительные цитокины, что способствует активации других иммунных клеток. На следующем этапе Т-хелперы мигрируют через гематоэнцефалитичекий барьер. В ЦНС происходит реактивация Т-клеток антиген-презентирующими клетками (микроглия, макрофаги). Развивается воспалительная реакция, вызванная повышением уровня провоспалительных цитокинов. Проницаемость гематоэнцефалитического барьера усиливается. Нарушается В-клеточная толерантность с возрастанием титров антител к различным структурам олигодендроглии и миелина. Повышается уровень активных форм кислорода, активность системы комплемента. В результате этих событий развивается демиелинизация с повреждением нервного волокна уже на ранних стадиях патологического процесса, гибель олигодендроглиоцитов и формирование бляшки.
Классификация
В настоящее время рассеянный склероз классифицируют по типу течения заболевания. Выделяют основные и редкие варианты развития болезни. К первым относятся: ремитирующее течение, вторично-прогрессирующее (с обострениями или без таковых), первично-прогрессирующие.
Ремитирующее течение рассеянного склероза наиболее типично (до 90% случаев). Выделяют период появления первых симптомов или существенного усиления существующих длительностью не менее суток (экзацербация) и период их регресса (ремиссия). Первая ремиссия чаще бывает более длительной относительно последующих, поэтому этот период обозначают как этап стабилизации.
Вторично-прогрессирующее течение рассеянного склероза наступает после ремитирующего течения, длительность которого индивидуальна для каждого пациента. Наступает стадия хронического прогрессирования с периодами обострения и стабилизации. Нарастание неврологического дефицита обусловлено прогрессирующей дегенерацией аксонов и снижением компенсаторных возможностей мозга.
При первично-прогрессирующем течении рассеянного склероза (12-15% случаев) отмечается неуклонное нарастание признаков поражения нервной системы без обострений и ремиссий на протяжении всей болезни. Такое течение заболевание обусловлено преимущественно нейродегенеративным характером развития патологического процесса. Спинальная форма рассеянного склероза встречается крайне редко, с возможным дебютом до 16 лет или после 50 лет.
Симптомы
Клиническая картина рассеянного склероза отличается чрезвычайным полиморфизмом, особенно в дебюте заболевания, которое может быть и поли-, и моносимптомным. Часто заболевание начинается со слабости в ногах, реже с чувствительных и зрительных нарушений. Расстройства чувствительности проявляются чувством онемения в различных частях тела, парестезиями, радикулярными болями, симптомом Лермитта, а зрительные — оптическим невритом с выраженным снижением зрения, которое позднее, как правило, восстанавливается. В некоторых случаях рассеянный склероз дебютирует с шаткой походки, головокружения, рвоты, нистагма. Иногда в начале заболевания может быть нарушена функция тазовых органов в виде задержек или частых позывов на мочеиспускание. Для ранних этапов рассеянного склероза типична дробность появления отдельных симптомов.
С развитием рассеянного склероза в клинической картине чаще всего выявляют разной степени выраженности симптомы поражения пирамидных, мозжечковых и чувствительных путей, отдельных ЧН и нарушение функций тазовых органов. Выраженность отдельных симптомов может варьироваться не только в течение нескольких дней, но даже часов. Среди типичных клинических проявлений рассеянного склероза ведущее место занимают парезы. Особенно часто наблюдают нижний спастический парапарез, реже — тетрапарез. Выраженность спастичности зависит от позы пациента. Так, в положении лежа гипертонус мышц менее интенсивен, чем в вертикальной позе, что особенно заметно при ходьбе.
Признаки, обусловленные поражением мозжечка и его связей — динамическая и статическая атаксия, дисметрия, асинергия, интенционное дрожание, мегалография, скандированная речь. При поражении зубчато-красноядерных путей интенционный тремор принимает характер гиперкинеза, резко усиливающегося при перенаправлении движения, а в тяжелых случаях распространяется на голову и туловище. У большинства пациентов вызываются стопные патологические рефлексы сгибательного и разгибательного типов, в редких случаях кистевые патологические рефлексы, клонус стоп и надколенников. В 30% случаев выявляются рефлексы орального автоматизма. Нередко наблюдается патология ЧН в виде оптического неврита и межъядерной офтальмоплегии.
Отличительной особенностью рассеянного склероза является т. Н. Синдром «диссоциации», который отражает несоответствие между симптомами поражения одной или нескольких систем. Например, существенное снижение зрения в отсутствие изменений глазного дна при наличии оптического неврита или, наоборот, существенные изменения глазного дна, изменение полей зрения и наличие скотомы при нормальной остроте зрения. В ряде случаев на поздних стадиях заболевания выявляют вовлечение в процесс периферической нервной системы в виде радикулопатии и полиневропатии. Среди нейропсихологических нарушений наиболее часто встречаются аффективные нарушения (эйфория, депрессивный синдром), своеобразное органическое слабоумие, неврозоподобные состояния (истерические и истероформные реакции, астенический синдром).
Запор. Лимфоцитопения. Нарушение обоняния. Ночная потливость у мужчин. Обострение обоняния. Плаксивость. Потливость. Рвота. Слабость мышц (парез). Тремор. Тремор головы. Шум в ушах. Эйфория.
Диагностика
Существуют определенные критерии диагностирования рассеянного склероза:
• наличие признаков многоочагового поражения ЦНС (преимущественно белого вещества головного и спинного мозга).
• постепенное появление различных симптомов болезни.
• нестойкость некоторых симптомов.
• ремитирующее или прогрессирующее течение заболевания.
• данные дополнительных исследований.
Лабораторные и инструментальные методы диагностики используют для выявления субклинических очагов поражения, а также для оценки активности патологического процесса. Основным методом, подтверждающим диагноз «рассеянный склероз», является МРТ головного мозга, которая позволяет выявить наличие и топографическое распределение предполагаемых очагов демиелинизации. Вовлечение в процесс на субклиническом уровне соответствующих афферентных систем проводят исследования ССВП, ЗВП и слуховых вызванных потенциалов. Для регистрации клинически выраженных нарушений статики, а также слуха и нистагма проводят соответственно стабилографию и аудиометрию. На ранних стадиях рассеянного склероза для идентификации нарушений, типичных для оптического неврита, обязательно проводят офтальмологическое исследование.
Дифференциальная диагностика
Рассеянный склероз необходимо дифференцировать прежде всего от заболеваний, сопровождающихся многоочаговым поражением ЦНС — коллагенозов и системных васкулитов (синдром Шегрена и болезнь Бехчета, системная красная волчанка, узелковый периартериит, гранулематоз Вегенера) и инфекционных заболеваний с первичным мультисистемным поражением (ВИЧ-инфекция, бруцеллез, сифилис). Следует помнить, что для всех вышеуказанных заболеваний типично сочетание с патологией иных органов и систем. Кроме того, при рассеянном склерозе проводят дифференциальную диагностику с заболеваниями нервной системы — болезнь Вильсона, различные типы атаксий, семейный спастический паралич, которые отличаются от рассеянного склероза вялым прогрессированием или длительной стабилизацией патологического процесса.
Лечение
Пациентам с рассеянным склерозом следует постоянно находиться под постоянным наблюдением невролога. Цели лечение при рассеянном склерозе включают: купирование и профилактику обострений, замедление прогрессирования патологического процесса.
Для купирования обострений рассеянного склероза чаще всего используют пульс-терапию метилпреднизолоном в течение 4-7 дней. При малой эффективности данной пульс-терапии после ее завершения назначают метилпреднизолон перорально через день с постепенным снижением дозы в течение месяца. Перед началом лечения необходимо исключить противопоказания к использованию глюкокортикоидов, а в процессе лечения добавить и сопроводительную терапию (препараты калия, гастропротекторы). В случае обострения возможно проведение плазмофереза (от 3 до 5 сеансов) с последующим введением метилпреднизолона.
Важнейшим направлением патогенетической терапии рассеянного склероза является модулирование течения заболевания с целью предупреждения обострений, стабилизировать состояние пациента и по возможности предотвратить трансформацию ремитирующего течения заболевания в прогрессирующее. Составляющие патогенетической терапии рассеянного склероза — иммуносупрессанты и иммуномодуляторы — имеют единое название «ПИТРС» (препараты, изменяющие течение рассеянного склероза). Используют иммуномодуляторы, содержащие интерферон бета (интерферон бета-1а для п/к и в/м введения) и глатирамера ацетат. Данные препараты изменяют иммунный баланс в направлении противовоспалительного ответа.
Препараты второй линии — иммуносупрессанты — блокируют многие иммунные реакции и препятствуют проникновению лимфоцитов через гематоэнцефалитический барьер. Клиническую эффективность иммуномодуляторов оценивают не реже одного раза в З месяца. Показано ежегодное проведение МРТ. При использовании интерферонов бета необходимо регулярное проведение анализов крови (тромбоциты, лейкоциты) и функциональных проб печени (АЛТ, АСТ, билирубин). Из группы иммунодепрессантов, помимо натализумаба и митоксантрона, в ряде случаев используют циклоспорин, азатиоприн.
Целью симптоматической терапии является купирование и ослабление основных проявлений рассеянного склероза. Для купирования хронической усталости применяют антидепрессанты (флуоксетин), амантадин и средства, стимулирующие ЦНС. При постуральном треморе применяют неселективные бета-адреноблокаторы (пропранолол) и барбитураты (фенобарбитал, примидон), при интенционном треморе — карбамазепин, клоназепам, при треморе покоя — препараты леводопы. Для купирования параксизмальных симптомов используют карбамазепин или иные антиконвульсанты и барбитураты.
Депрессия хорошо поддается лечению амитриптилином (трициклический антидепрессант). Однако следует помнить о способности амитриптилина к задержке мочеиспускания. Тазовые нарушения при рассеянном склерозе обусловлены изменение характера мочеиспускания. При недержании мочи используют антихолинергические препараты, антагонисты кальциевых каналов. В случае нарушения опорожнения мочевого пузыря применяют миорелаксанты, стимуляторы сократительной активности детрузора мочевого пузыря, холинергические средства и интермиттирующую катетеризацию.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
