Рак верхнечелюстной пазухи код по мкб
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
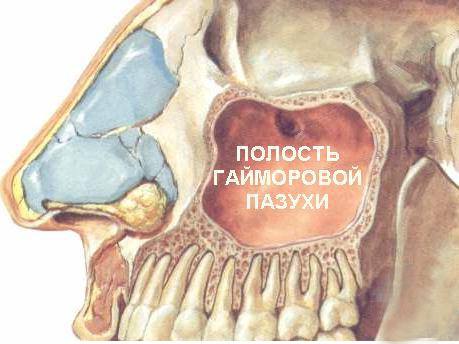
Рак гайморовой пазухи.

Анатомическое расположение гайморовой пазухи
Описание
Поражение злокачественного характера стенок гайморовой пазухи.
Симптомы
Симптоматика опухолей гайморовой пазухи в значительной степени определяется их локализацией в том или ином сегменте верхней челюсти. Установлено, что опухоли передненижней локализации отличаются менее злокачественным течением, чем опухоли верхнезадней локализации. Равным образом различны клиническая картина и течение опухолей, расположенных во внутренних или наружных сегментах гайморовой пазухи.
Распространение опухоли гайморовой пазухи в полость носа чаще всего происходит через естественное отверстие в среднем носовом ходу. При риноскопическом исследовании в таких случаях определяется выступ розоватого цвета с неровной поверхностью, легко кровоточащий при исследовании зондом. Следующим этапом является решетчатый лабиринт, откуда через ситовидную пластинку опухоль может проникнуть в полость черепа, вызывая соответствующую симптоматику. При поражении задних клеток решетчатого лабиринта происходит распространение опухоли в носоглотку или в основные пазухи.
Прорастание опухоли в глазницу сквозь верхнюю стенку гайморовой пазухи или со стороны решетчатого лабиринта сопровождается такими различными офтальмологическими и неврологическими симптомами, как паралич глазодвигательного нерва, полная офтальмоплегия и атрофия зрительного нерва. Наряду с этим нередко наблюдается выпячивание глазного яблока.
Болевые ощущения, являющиеся одним из сравнительно ранних признаков злокачественных опухолей, особенно четко выражены при поражении гайморовых пазух. Многие больные, у которых намечается распространение опухоли в сторону глазницы, жалуются на мучительные вечерние и ночные головные боли.
При локализации опухоли на дне гайморовой пазухи возможно прорастание в твердое небо и альвеолярный отросток. В таких случаях иногда при пальпации определяется податливость твердого неба и размягчение альвеолярного отростка, а также расшатывание зубов верхней челюсти. В результате разрушения лицевой стенки гайморовой пазухи происходит распространение опухолевого процесса на мягкие ткани щеки.
Опухоль гайморовой пазухи может через заднюю стенку проникнуть в крылонебную ямку, поражая расположенный в этой области верхнечелюстной нерв. Это может послужить причиной развития тяжелых невралгических болей по ходу ветвей верхнечелюстного нерва. Наряду с мучительными болевыми ощущениями иногда наблюдается расстройство чувствительности кожи щеки и верхней губы.
Злокачественные опухоли верхнечелюстной пазухи длительное время протекают бессимптомно или маскируются клиникой хронического синусита. При дальнейшем развитии опухоли клинические проявления определяются ее исходной локализацией (передненижневнутренний, верхнезадневнутренний, верхнезадненаружный, передненижненаружный сегменты пазухи) и направлением роста.
Для новообразований, располагающихся в передненижне-внутреннем сегменте, характерно одностороннее нарушение носового дыхания, слизистые, слизисто-гнойные или кровянистые выделения. Опухоль распространяется в полость носа, на альвеолярный отросток, твердое небо, при разрушении передней стенки пазухи инфильтрирует мягкие ткани щеки.
Клиническое течение опухоли, исходящей из верхнезадне-внутреннего сегмента, характеризуется затрудненностью носового дыхания, слизисто-гнойными и кровянистыми выделениями из носа. Дальнейший рост опухоли приводит к деформациям в области медиального угла глаза и его смещению вверх (при разрушении нижней стенки орбиты) и кнаружи (при разрушении внутренней стенки орбиты и распространении в решетчатый лабиринт).
Опухоль, исходящая из верхнезадненаружного сегмента, вызывает выраженные боли в области II ветви тройничного нерва. При прорастании в жевательную мускулатуру и крылонебную ямку развиваются явления контрактуры жевательных мышц.
Новообразования передненижненаружного сегмента вызывают боли, расшатывание зубов, деформацию альвеолярного отростка верхней челюсти в задних отделах. При разрушении задней стенки опухоль прорастает в височно-нижнечелюстной сустав, жевательную мускулатуру, крылонебную ямку и вызывает выраженное сведение челюстей.
Различают следующие стадии рака гайморовых пазух.
Рак in situ (иногда называется рак 0 стадии) – при этом раковые клетки обнаруживаются лишь на ограниченном участке слизистой оболочки, не проникая глубже собственной пластинки слизистой.
Рак I стадии. Опухоль обнаруживается в области только слизистой оболочки полости носа или околоносовых пазух. Рак при этом не переходит на другие отделы.
Рак II стадии. При этом опухоль переходит на кости, окружающие околоносовые пазухи или на кости носа и нёба, но не затрагивает кости задней стенки пазухи или основания черепа.
Рак III стадии. При раке на данной стадии опухоль обнаруживается в любом из перечисленных мест:
• Задняя костная стенка пазухи.
• Ткани под кожей.
• Глазница.
• Основание черепа.
• Решетчатые пазухи.
При этом на стороне поражения может отмечаться увеличенный лимфоузел в области шеи до 3.
Рак IV стадии. Эта стадия рака делится в свою очередь на 3 подстадии:
• Стадия А. Отмечается увеличенный лимфоузел в области шеи от 3 до 6 см, либо поражены несколько лимфоузлов шеи в любой ее области. При этом опухоль обнаруживается в следующих областях:
O Задняя костная стенка пазухи.
O Ткани под кожей.
O Глазница.
O Основание черепа.
O Решетчатые пазухи.
• Стадия В. Oпухоль прорастает в следующие области:
O Позади глаза.
O В головной мозг.
O В среднюю часть черепа.
O В нервы, выходящие из черепа.
O Верхнюю часть глотки позади носа.
O В основание черепа.
O Либо на шее отмечается лимфоузел больше 6.
• Стадия С. Опухоль может быть в любой области пазухи или около нее, при этом имеются метастазы в отдаленных органах, например, в легких.
Диагностика
Диагностика злокачественных новообразований гайморовой пазухи включает: тщательный сбор анамнеза, внешний осмотр и пальпацию, ороскопию, переднюю и заднюю риноскопию, фарингоскопию, пальцевое исследование носоглотки, фиброскопию носоглотки, рентгенологическое исследование, морфологическое исследование пунктата из пазухи или кусочка ткани из опухоли носа.
Большое значение в уточнении диагноза имеет рентгенологическое исследование (рентгенография костей лицевого черепа в полуаксиальной, носоподбородочной и косой проекциях, в том числе с использованием контрастных веществ, томография, компьютерная томография). В ряде случаев заключительным этапом постановки диагноза может быть диагностическая гайморотомия с биопсией, поскольку рентгенологический метод при отсутствии клинических признаков злокачественной опухоли не имеет решающего значения. В клинический минимум обследования необходимо включать рентгенографию органов грудной клетки и ультразвуковое исследование органов брюшной полости.
Лечение
Лечение злокачественных опухолей гайморовых пазух комбинированное. Хирургический и лучевой методы могут использоваться при ограниченных экзофитных опухолях полости носа с четкими границами.
На первом этапе комбинированного лечения осуществляется дистанционная гамма-терапия в суммарной очаговой дозе 40-45 Гр. Облучение проводят преимущественно с двух полей — переднего и бокового, размеры которых определяются в зависимости от распространения и направления роста опухоли. При облучении решетчатого лабиринта используют три поля (переднее и два боковых). В объем облучаемых тканей включаются заглоточные лимфатические узлы. Подчелюстные и шейные лимфатические узлы облучают при подтвержденном метастатическом поражении. Через 3-4 нед после завершения лучевой терапии выполняется операция.
Рак верхнечелюстной пазухи является показанием к полному удалению челюсти (предпочтительно электрохирургическому) или расширенным операциям с доступом по Муру. Электрохирургический метод заключается в поэтапном проваривании удаляемых тканей с помощью биполярных электродов. Удаляют сваренные фрагменты пораженной верхней челюсти вместе с медиальной стенкой верхнечелюстной пазухи, носовыми раковинами, а затем передние, средние и задние клетки решетчатого лабиринта. При разрушении костных стенок орбиты выполняют экзентерацию. Ограниченное прорастание опухоли в полость черепа является показанием к краниофациальной резекции. В связи с уродующими последствиями хирургических вмешательств в план лечения необходимо включать экзопротезирование или пластическое замещение послеоперационных дефектов.
Послеоперационное облучение (дистанционная гамма-терапия, контактная, внутритканевая лучевая терапия) показано при отсутствии уверенности в радикальности оперативного вмешательства или наличии резидуальной опухоли.
Хирургические вмешательства на регионарном лимфатическом аппарате (шейная фасциально-футлярная лимфаденэктомия, операция Крайла) выполняют при клинически определяемых метастазах в рамках комбинированного лечения. Профилактическую лимфаденэктомию не производят.
Больным, у которых нельзя выполнить радикальное комбинированное лечение из-за распространенности процесса либо из-за общих противопоказаний, проводят химиолучевое лечение или дистанционную лучевую гамма-терапию но радикальной программе в дозе 70 Гр с обязательным уменьшением объема облучения после подведения дозы 40-50 Гр. Химиолучевое лечение является также методом выбора терапии низкодифференциро-ванных опухолей полости носа и придаточных пазух.
Лекарственное лечение применяют в качестве неоадъювантной химиотерапии либо с паллиативными целями в рамках химиолучевого лечения. Могут быть использованы следующие препараты и их комбинации: 5-фторурацил, адриамицин, метотрексат, цисплатин, блеомицин, в том числе в виде регионарной артериальной химиотерапии.
Рецидивы опухолей гайморовых пазух возникают обычно в течение первого года после операции. Лечение их сводится к облучению (с учетом ранее подведенной дозы) или комбинированной терапии в различных вариантах.
Профилактика
Профилактика заключается в своевременном лечении предраковых заболеваний, отказе от курения, улучшении условий труда на вредных производствах.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: C31.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C30-C39 Злокачественные новообразования органов дыхания и грудной клетки / C31 Злокачественное новообразование придаточных пазух
Определение и общие сведения[править]
Эпидемиология
Рак и саркома околоносовых пазух встречаются сравнительно редко (1-3% злокачественных опухолей всех локализаций). Чаще других околоносовых пазух злокачественными опухолями поражаются верхнечелюстная, затем решетчатые пазухи, затем лобные и клиновидные пазухи.
Рак — наиболее часто встречаемая эпителиальная злокачественная опухоль околоносовых пазух. Преобладают раки с ороговением, реже
аденокарциномы. Саркомы бывают представлены круглоклеточной, веретеноклеточной формой, а также фибро-, хондро- и ангиосаркомой.
Опухоли околоносовых пазух относительно быстро прорастают в соседние органы и ткани: в основание черепа, крылонёбную ямку, глазницу, полость рта. Метастазирование обычно наступает поздно, вначале в затылочные и подчелюстные лимфатические узлы, а затем в шейные, определяемые пальпаторно.
Этиология и патогенез[править]
Клинические проявления[править]
Симптоматика нарастает постепенно. Больных беспокоят постепенно усиливающееся затруднение дыхания через одну половину носа, головная боль различной интенсивности, чувство тяжести в определенной половине лица. Выделения из носа первоначально слизистые, затем с примесью крови, позже могут быть носовые кровотечения, заложенность уха, оталгия. Опухоль в полости носа бугристая, иногда полиповидная. Прорастание опухоли через решетчатую пазуху в глазницу вызывает экзофтальм и смещение глазного яблока. Как правило, опухоли верхнечелюстной пазухи бывают первичными, т.е. опухолевый процесс вследствие метастазирования в пазуху встречается исключительно редко.
Метастазирование при злокачественных опухолях верхнечелюстной пазухи наступает в поздние сроки, и опухоль долго остается лишь местным процессом. Чаще метастазирование происходит в регионарные лимфатические узлы, расположенные в заглоточном пространстве. В поздние сроки метастазы обнаруживают и в шейных узлах.
Как и при опухолях другой локализации, новообразования верхнечелюстной пазухи подразделяют на четыре стадии:
• I — опухоль только в пределах верхнечелюстной пазухи, метастазов нет;
• II — опухоль переходит на костные стенки пазухи, имеется их деструкция, но опухоль за пределы пазухи не выходит, метастазы в заглоточных узлах, но клинически их могут не определять;
• III — опухоль вышла за пределы стенок пазухи — проникла в орбиту, полость носа, разрушила твердое нёбо, метастазы в подчелюстные узлы и узлы шеи;
• IV — опухоль распространяется на мягкие ткани лица, скуловую область, крылонёбную ямку, имеются регионарные и отдаленные метастазы.
Длительное время опухолевый процесс в верхнечелюстной пазухе остается практически бессимптомным, и это затрудняет обнаружение
злокачественной опухоли в ранние сроки. Однако если целенаправленно изучать и обследовать больного, то можно обнаружить косвенные признаки развивающейся опухоли в верхнечелюстной пазухе.
От локализации опухоли на стенках пазухи зависит и симптоматика заболевания. Так, при локализации раковой опухоли на нижней стенке, вблизи стенки, отделяющей пазуху от полости носа, могут возникать болевые ощущения в зубах верхней челюсти, расцениваемые как стоматогенные, тем более, если они сочетаются с кариозными зубами. Опухоли, располагающиеся на верхней, задней и передней стенке верхнечелюстной пазухи, нередко вызывают невралгию нижнеглазничного нерва. Кроме боли, испытываемой больными, в случаях расположения опухоли на нижней стенке пазухи и прорастания ее в альвеолярный отросток, может быть определена податливость твердого нёба при его ощупывании, размягчение самого альвеолярного отростка, а также расшатанность зубов на стороне поражения.
Одним из настораживающих симптомов, позволяющих заподозрить опухоль верхнечелюстной пазухи, бывает головная боль, боль в орбите, усиливающаяся ночью. В тех случаях, когда опухоль подходит к медиальной стенке пазухи вследствие развивающейся инфильтрации мягких тканей, происходят сужение носовых ходов и ухудшение дыхания на одной стороне носа. Прорастающая из верхнечелюстной пазухи злокачественная раковая опухоль может занимать тот или иной объем в полости носа, сопровождаться носовыми кровотечениями, воспалительными процессами слизистой оболочки носа
Верхнечелюстной пазухи: Диагностика[править]
Решающее значение в постановке диагноза опухоли верхнечелюстной пазухи, ее распространенности принадлежит рентгенологическому методу, КТ. Подтверждение диагноза и уточнение характера опухоли дает гистологическое исследование. В тех случаях, когда опухоль проникает в полость носа, материал получить не сложно, если же опухоль не выходит за пределы пазухи, производят пункцию. Наличие в пунктате атипичных клеток, а также выделение из просвета иглы крови подтверждают диагноз злокачественной опухоли.
Дифференциальный диагноз[править]
Верхнечелюстной пазухи: Лечение[править]
Лечение комбинированное: хирургическое, лучевое, химиотерапев-тическое.
Цель хирургического вмешательства при опухоли верхнечелюстной пазухи — удалить опухоль. В ряде случаев объем операции может быть обширным, поскольку приходится затрагивать и соседние с пазухой области — орбиту, верхнюю челюсть.
Волее благоприятна локализация опухоли в области нижней стенки пазухи. В этих случаях развитие опухоли, ее распространение в соседние районы менее интенсивно, а хирургическое лечение может быть проведено наиболее радикально. В случаях, когда приходится производить удаление содержимого орбиты, резекцию верхней челюсти, в послеоперационном периоде больным изготавливают специальные протезы, прикрывающие образовавшийся дефект в тканях и устраняющие косметические дефекты лица.
Профилактика[править]
Прочее[править]
Прогноз
Прогноз всегда очень серьезен и во многом зависит от ранней диагностики заболевания, расположения опухоли на той или иной стенке, возможности радикального хирургического вмешательства.
Источники (ссылки)[править]
Оториноларингология [Электронный ресурс] / В.В. Вишняков — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970430132.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рак полости носа и околоносовых пазух.
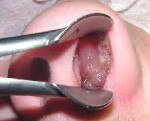
Рак полости носа и околоносовых пазух
Описание
Рак полости носа и околоносовых пазух. Злокачественные опухоли, поражающие носовую полость, верхнечелюстные, лобные, решетчатую или клиновидную придаточные пазухи. Проявляется ощущением давления, затруднением носового дыхания, выделениями из носа и носовыми кровотечениями. В ряде случаев отмечаются онемение и ощущение мурашек на коже лица, экзофтальм, лицевые деформации и выпадение зубов. Диагноз рака околоносовых пазух и носовой полости устанавливается с учетом анамнеза, данных внешнего осмотра, риноскопии, рентгенографии, КТ, МРТ и результатов биопсии. Лечение оперативное в сочетании с предоперационной радиотерапией и химиотерапией.
Дополнительные факты
Рак полости носа и околоносовых пазух – новообразования эпителиального происхождения, локализующиеся в носовой полости и придаточных синусах. Составляют 1,5% от общего количества онкологических заболеваний. Обычно поражают людей старше 40 лет. Мужчины болеют чаще женщин. Рак околоносовых пазух в 75% случаев возникает в зоне верхнечелюстного синуса, в 10-15% — в носовой полости и основной (решетчатой) пазухе, в 1-2% — в зоне клиновидного и лобного синусов. Рак полости носа и придаточных синусов распространяется на близлежащие ткани, включая костные структуры, метастазирует в регионарные лимфоузлы, но очень редко дает отдаленные метастазы. Лечение осуществляют специалисты в сфере онкологии, отоларингологии и челюстно-лицевой хирургии.
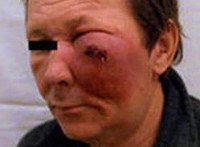
Рак полости носа и околоносовых пазух
Причины
Причина рака полости носа пока не выяснена, но установлены три группы факторов, способствующих развитию данной патологии: профессиональные вредности, хронические воспалительные процессы и вредные привычки. Риск развития рака околоносовых пазух и носовой полости повышается при постоянном контакте с вредными веществами, вдыхаемыми в процессе выполнения профессиональных обязанностей. Наибольшая вероятность возникновения онкологических поражений наблюдается у пациентов, занимающихся деревообработкой, обработкой кожи и производством никеля. Особенно значим контакт с химическими соединениями, используемыми при производстве мебели. По статистике, у краснодеревщиков рак полости носа и придаточных пазух становится причиной гибели в 6,6 раз чаще, чем в среднем по популяции.
Большую роль в развитии рака околоносовых пазух и полости носа играет курение. Некоторые специалисты в числе факторов риска указывают употребление алкоголя. Вероятность развития этой группы заболеваний увеличивается при хроническом рините, риносинусите, гайморите (воспалении надчелюстных пазух), фронтите (воспалении лобных пазух), сфеноидите (воспалении клиновидной пазухи) и этмоидите (воспалении решетчатого лабиринта). Имеет значение национальность пациентов – рак околоносовых пазух и носовой полости чаще выявляется у жителей Китая и Средней Азии.
Классификация
В связи с особенностями локализации выделяют пять видов данной патологии: рак полости носа и четыре типа рака околоносовых пазух: верхнечелюстной, фронтальной, основной и решетчатой. С учетом особенностей гистологического строения различают семь разновидностей опухоли: плоскоклеточный, переходноклеточный, мукоэпидермоидный, аденокистозный и недифференцированный рак, аденокарцинома и прочие виды рака.
При определении прогноза и тактики лечения используют сложную классификацию TNM, в которой отражены особенности каждой стадии рака околоносовых пазух (прорастание тканей, уровень поражения тех или иных близлежащих органов) с учетом локализации. В клинической практике нередко пользуются упрощенной классификацией:
• 1 стадия. Рак полости носа и околоносовых пазух не распространяется на костные структуры, регионарные лимфоузлы не задействованы.
• 2 стадия. Новообразование распространяется на костные стенки, но не выходит за пределы пазухи, лимфоузлы интактны.
• 3 стадия. Рак околоносовых пазух и носовой полости разрушает кость и прорастает в соседние полости, есть метастазы в регионарных лимфоузлах.
• 4 стадия. Опухоль прорастает скуловые кости, нижнюю челюсть и кожу лица. Регионарные лимфоузлы теряют подвижность, спаиваются с окружающими тканями с образованием инфильтратов или распадом.
Из-за редкого отдаленного метастазирования в этой классификации не отражен вариант рака околоносовых пазух с гематогенными метастазами.
Симптомы
Симптомы этой группы болезней отличаются большим разнообразием. Картина заболевания определяется локализацией, размером и видом новообразования. На начальных стадиях обычно наблюдается бессимптомное течение или скудные проявления, напоминающие хронический ринит либо синусит. Пациенты с раком околоносовых пазух предъявляют жалобы на боль в зоне придаточных пазух, головную боль, заложенность носа и носовые выделения. Некоторые больные отмечают снижение обоняния. Иногда первым признаком болезни становится увеличение регионарных лимфоузлов.
Остальные проявления обусловлены локализацией рака полости носа и околоносовых пазух и повреждением близлежащих анатомических структур. При опухолях внутренних отделов гайморовой пазухи наблюдаются боль в верхней челюсти, отдающая в ухо либо висок, сильная головная боль, выделения и кровотечения из соответствующей половины носа. При новообразованиях в задненаружном отделе верхнечелюстного синуса возможны затруднения при приеме пищи, вызванные прорастанием рака околоносовой пазухи в жевательные мышцы.
Заложенность носа. Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость. Увеличение СОЭ.
Диагностика
Диагноз рака околоносовых пазух и полости носа основывается на жалобах, данных анамнеза, результатах осмотра и дополнительных исследований. При сборе анамнеза отоларинголог выясняет наличие вредных привычек, профессиональных вредностей и хронических воспалительных заболеваний. При внешнем осмотре врач обращает внимание на деформации лица, состояние век, наличие одностороннего экзофтальма, возможность свободных движений нижней челюстью.
Рак полости носа обнаруживаются при проведении риноскопии. Фарингоскопия позволяет выявлять вторичные изменения, обусловленные прорастанием рака околоносовых пазух в ротовую полость и полость носоглотки. Наряду с фарингоскопией осуществляют фиброскопию, в процессе которой специалист изучает поверхность носоглотки и берет с измененного участка образец ткани для гистологического исследования. При расположении опухоли в придаточном синусе врач выполняет пункцию с забором материала.
Всех пациентов с подозрением на рак полости носа и придаточных пазух направляют на обзорную рентгенографию соответствующей области. При возможности проводят рентгенографию с использованием контрастного вещества, КТ и МРТ. При подозрении на прорастание рака околоносовых пазух в полость черепа назначают рентгенографию черепа. В некоторых случаях осуществляют диагностическую гайморотомию. Для выявления гематогенных метастазов выполняют рентгенографию грудной клетки и УЗИ брюшной полости.
Лечение
Лечебная тактика при раке околоносовых пазух и носовой полости определяется индивидуально с учетом локализации, размера, гистологического типа и распространенности новообразования. Как правило, используют комбинированную терапию, включающую в себя хирургическое вмешательство, химиотерапию и радиотерапию. В предоперационном периоде пациентам с раком полости носа и околоносовых синусов назначают дистанционную телегамматерапию и химиотерапию. Операцию проводят через 3 недели после окончания химио- и радиотерапии.
Объем хирургического вмешательства зависит от вовлечения различных органов и анатомических структур. В ряде случаев при раке околоносовых пазух приходится выполнять экзентерацию глазницы, удаление верхней челюсти и другие травматичные операции. При прорастании новообразования в полость черепа к участию в оперативном лечении привлекают нейрохирурга. В послеоперационном периоде назначают антибиотики и сосудосуживающие средства, проводят радио- и химиотерапию. При серьезных косметических дефектах осуществляют пластические операции в отдаленном периоде. При распространенном и рецидивирующем раке полости носа и синусов лечение консервативное.
Прогноз
Прогноз при раке околоносовых пазух и носовой полости в первую очередь зависит от стадии заболевания. На 1-2 стадии средняя пятилетняя выживаемость после хирургического удаления новообразования составляет 75%. Применение комбинированной терапии позволяет повысить этот показатель до 83-84%. На 3-4 стадиях выживаемость резко снижается. При метастазах в регионарных лимфатических узлах до 5 лет с момента постановки диагноза удается дожить всего 37% пациентов, получавших комбинированную терапию. При использовании только лучевой терапии или только оперативного вмешательства пятилетняя выживаемость на этой стадии по различным данным колеблется от 18 до 35%. Трехлетняя выживаемость на 4 стадии составляет чуть более 30%.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
