Рак большого сальника код по мкб
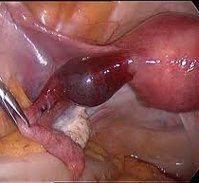
Различают первичные и вторичные (метастатические) опухоли брюшины.
Первичные доброкачественные и злокачественные опухоли (эндотелиома, псаммома) брюшины и сальника встречаются редко. Среди доброкачественных опухолей наблюдается фиброма, ангиома, лимфангиома, нейрофиброма и липома (чаще сальника). Среди злокачественных опухолей относительно чаще встречаются вторичные метастатические опухоли. Первичная злокачественная опухоль брюшины (эндотелиома, мезотелиома) наблюдается очень редко и диагностируется только при биопсии или на секционном столе. В этой группе обычно описывают и псевдомиксомы (скопление слизистых масс в толще брюшины).
Первичные раки брюшины отличаются от раков других органов прежде всего тем, что они диффузно распространяются по поверхности брюшины и не прорастают в органы. Прогноз обычно плохой, если опухоль не ограничивается одним сальником. В подавляющем большинстве случаев злокачественные опухоли брюшины бывают вторичными в результате прорастания из органов брюшной полости.
Метастатические (из яичника, желудка) раки имеют вид узелков, рассеянных на большой поверхности (карциноматоз). В животе при этом обычно наблюдается прозрачный, нередко кровянистый выпот. Клинически карциноматоз брюшины проявляется неприятными болевыми ощущениями в животе. При сращениях могут наблюдаться явления НК. Большое скопление жидкости в животе внешне проявляется увеличением живота, тупыми болями. Как правило, диагноз устанавливается только во время лапаротомии.
Различают ограниченное поражение брюшины (псевдомиксома) — скопление слизистых масс в брюшной полости, диффузное обсеменение ее псевдомиксомных разрастаний (псевдомиксоматоз брюшины) и псевдомиксоглобулез (накопление на брюшине слизевых масс).
Псевдомиксома носит имплантационный характер. Она образуется из первичного источника в яичнике или из 40. Слизь, попавшая на поверхность брюшины, прорастает соединительной тканью или инкапсулируется, в результате чего образуются множественные кисты. Часто таким процессом поражается также сальник. Разорвавшиеся кисты продолжают продуцировать слизь, в результате чего увеличивается объем живота.
В большинстве случаев правильный диагноз ставится только во время операции. При разрыве озлокачествленной слизистой кисты вместе со слизью на брюшину попадают жизнеспособные эпителиальные клетки, которые имплантируются в нее и становятся источником образования слизи. Псевдомиксомы по клиническому течению часто являются злокачественными.
Другие первичные опухоли в брюшине исходят или из брыжейки, сальника, клетчатки в корне брыжейки, или из самого брюшинного листка. Для кист большого сальника характерно: поверхностное расположение опухоли, большая подвижность, отсутствие нарушений функции какого-либо органа брюшной полости и так называемый «симптом дрожания» [С.Д. Терновский и соавт., 1959]. Правильный диагноз до операции невозможно установить.
Среди кист встречаются лимфангиомы, энтерокистомы и значительно реже дермоидные и тератоидные кисты.
Злокачественными являются первичные аденокарциномы брюшины. Менее злокачественны в брюшине первичные саркомы.
Клиника и диагностика. Заболевание может протекать с симптомами хронического аппендицита или опухоли желудка. Нередко единственным признаком является увеличение живота. Диагноз ставится на основании наличия в животе тупости, не смещающейся при перемене положения тела, что позволяет предположить слизистый характер жидкости. Для диагностики широко применяется лапароскопия, РИ с использованием пневмоперитонеума. Но окончательный диагноз дает лишь биопсия операционного материала.
Лечение хирургическое. Доброкачественные опухоли удаляют в пределах здоровых тканей. При карциноматозе брюшины оперативное лечение невозможно. При локализованных формах мезотелиомы радикальное удаление опухоли дает излечение больного. При диффузных формах оперативное лечение не показано.
Прогноз при карциноматозе брюшины неблагоприятный. При доброкачественном течении заболевания после операции можно рассчитывать на выздоровление, при злокачественном — операция не предотвращает дальнейшее накопление слизи.
Перейти к списку условных сокращений
Р.А. Григорян
Опубликовал Константин Моканов
Источник
Злокачественные новообразования первичные, неточно обозначенные и неуточненных локализаций
Рубрики C76-C80 включают злокачественные новообразования с неточно обозначенной первичной локализацией или те, которые определены как «диссеминированные», «рассеянные» или «распространенные» без указаний на первичную локализацию. В обоих случаях первичная локализация рассматривается как неизвестная.
Функциональная активность
К классу II отнесены как новообразования независимо от наличия или отсутствия у них функциональной активности. Если необходимо уточнить функциональную активность, ассоциирующуюся с тем или иным новообразованием, можно использовать добавочный код из класса IV. Например, катехоламинпродуцирующая злокачественная феохромоцитома надпочечников кодируется рубрикой C74 с добавочным кодом E27.5; базофильная аденома гипофиза с синдромом Иценко-Кушинга кодируется рубрикой D35.2 с добавочным кодом E24.0.
Морфология
Имеется ряд больших морфологических (гистологических) групп злокачественных новообразований: карациномы, включая плоскоклеточные и аденокарциномы; саркомы; другие опухоли мягких тканей, включая мезотелиомы; лимфомы (Ходжкина и неходжкинские); лейкоз; другие уточненные и специфические по локализации типы; неуточненные раки.
Термин «рак» является общим и может использоваться для любой из вышеуказанных групп, хотя он редко употребляется по отношению к злокачественным новообразованиям лимфоидной, кроветворной и родственных им тканей. Термин «карцинома» иногда неверно используется как синоним термина «рак».
В классе II новообразования классифицируются преимущественно по локализации внутри широких группировок, составленных на основе характера течения. В исключительных случаях морфология указывается в названиях рубрик и подрубрик.
Для желающих идентифицировать гистологический тип новообразования приведен общий перечень отдельных морфологических кодов. Морфологические коды взяты из второго издания Международной классификации болезней в онкологии (МКБ-О), которая представляет собой двухосную классифицированную систему, обеспечивающую независимое кодирование новообразований по топографии и морфологии.
Морфологические коды имеют 6 знаков, из которых первые четыре определяют гистологический тип, пятый указывает на характер течения опухоли (злокачественная первичная, злокачественная вторичная, т.е. метастатическая, in situ, доброкачественная, неопределенного характера), а шестой знак определяет степень дифференциации солидных опухолей и, кроме того, используется как специальный код для лимфом и лейкозов.
Использование подрубрик в классе II
Необходимо обратить внимание на особое использование в этом классе подрубрики со знаком .8 (см. примечание 5). Там, где необходимо выделить подрубрику для группы «другие», обычно используют, подрубрику .7.
Злокачественные новообразования, выходящие за пределы одной локализации, и использование подрубрики с четвертым знаком .8 (поражение, выходящее за пределы одной и более указанных локализаций)
Рубрики C00-C75 классифицируют первичные злокачественные новообразования в соответствии с местом их возникновения. Многие трехзначные рубрики далее подразделяются на подрубрики в соответствии с различными частями рассматриваемых органов. Новообразование, которое захватывает две или более смежные локализации внутри трехзначной рубрики и место возникновения которого не может быть определено, следует классифицировать подрубрикой с четвертым знаком .8 (поражение, выходящее за пределы одной и более вышеуказанных локализаций), если такая комбинация специально не индексируется в других рубриках. Например, карцинома пищевода и желудка обозначается кодом C16.0 (кардия), в то время как карциному кончика и нижней поверхности языка необходимо кодировать подрубрикой C02.8. С другой стороны, карциному кончика языка с вовлечением нижней его поверхности следует кодировать в подрубрике C02.1, так как место возникновения (в данном случае кончик языка) известно.
Понятие «поражение, выходящее за пределы одной и более вышеуказанных локализаций» подразумевает, что вовлеченные области являются смежными (одна продолжает другую). Последовательность нумерации подрубрик часто (но не всегда) соответствует анатомическому соседству локализаций (например, мочевой пузырь C67.–), и кодировщик может быть вынужден обратиться к анатомическим справочникам, чтобы определить топографическую взаимосвязь.
Иногда новообразование выходит за пределы локализаций, обозначенных трехзначными рубриками внутри одной системы органов. Для кодирования таких случаев предназначены следующие подрубрики:
- C02.8 Поражение языка, выходящее за пределы одной и более вышеуказанных локализаций
- C08.8 Поражение больших слюнных желез, выходящее за пределы одной и более вышеуказанных локализаций
- C14.8 Поражение губ, полости рта и глотки, выходящее за пределы одной и более вышеуказанных локализаций
- C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
- C24.8 Поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций
- C26.8 Поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций
- C39.8 Поражение органов дыхания и внутригрудных органов, выходящее за пределы одной и более вышеуказанных локализаций
- C41.8 Поражение костей и суставных хрящей, выходящее за пределы одной и более вышеуказанных локализаций
- C49.8 Поражение соединительной и мягких тканей, выходящее за пределы одной и более вышеуказанных локализаций
- C57.8 Поражение женских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C63.8 Поражение мужских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C68.8 Поражение мочевых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C72.8 Поражение головного мозга и других отделов центральной нервной системы, выходящее за пределы одной и более вышеуказанных локализаций
В качестве примера можно указать карциному желудка и тонкой кишки, которую следует кодировать в подрубрике C26.8 (поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций).
Злокачественные новообразования эктопической ткани
Злокачественные новообразования эктопической ткани следует кодировать в соответствии с упомянутой локализацией. Например, эктопия поджелудочной железы злокачественным новообразованием яичников кодируются как образование яичника (C56).
Использование Алфавитного указателя при кодировании новообразований
При кодировании новообразований в дополнение к их локализации следует учитывать морфологию и характер течения заболевания и прежде всего необходимо обратиться к Алфавитному указателю для морфологического описания.
Использование второго издания Международной классификации болезней в онкологии (МКБ-0)
Для некоторых морфологических типов класс II предоставляет довольно узкую топографическую классификацию или вовсе не дает таковой. Топографические коды МКБ-0 используются для всех новообразований по существу с помощью тех же трех- и четырехзначных рубрик, которые используются в классе II для злокачественных новообразований (C00-C77, C80), тем самым обеспечивая большую точность локализации для других новообразований [злокачественных вторичных (метастатических), доброкачественных, in situ, неопределенного или неизвестного характера].
Таким образом, учреждениям, заинтересованным в определении локализации и морфологии опухолей (таким, как регистры рака, онкологические больницы, патологоанатомические отделения и другие службы, специализирующиеся в области онкологии), следует пользоваться МКБ-0.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рак маточной трубы.
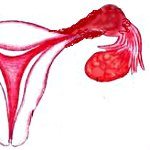
Рак маточной трубы
Описание
Рак маточной трубы. Злокачественное опухолевое поражение фаллопиевой трубы первичного, вторичного или метастатического характера. При раке маточной трубы отмечаются боли в животе, выделение серозных или гнойных белей, увеличение объема живота вследствие асцита, нарушением общего состояния. Диагностика рака маточной трубы проводится на основе данных гинекологического осмотра, УЗИ, исследования аспирата и соскобов из полости матки. Оптимальной тактикой является комбинированное лечение – проведение пангистерэктомии с послеоперационным курсом лучевой и химиотерапии.
Дополнительные факты
В гинекологии рак маточной трубы встречается относительно редко, в 0,11–1,18% случаев от злокачественных новообразований женских репродуктивных органов. Обычно заболевание выявляется у пациенток после 50 лет. Опухолевый процесс чаще бывает односторонним и поражает ампулу фаллопиевой трубы. Реже рак маточной трубы бывает двусторонним.

Рак маточной трубы
Причины
Четко определенного мнения по вопросу причин развития рака маточной трубы в современная гинекология пока не имеет. Среди предрасполагающих факторов выделяют неоднократно перенесенные воспаления придатков (сальпингиты, аднекситы), возраст старше 45-50 лет. В анамнезе у пациенток нередко отмечается отсутствие родов или бесплодие, связанное с аменореей или ановуляторными циклами. В последние годы рассматривается теория вирусной этиологии в развитии рака маточной трубы, в частности роль вируса герпеса II типа и вируса папилломы человека.
По мере разрастания опухоли происходит растяжение и деформация маточной трубы, которая приобретает ретортообразную, овоидную или другую неправильную форму. Опухоль, как правило, имеет вид цветной капусты с мелкобугристой, мелковорсинчатой поверхность, сероватый или розовато-белый цвет. Внутри маточной трубы развиваются кровоизлияния, некрозы, нарушение проходимости; возможен разрыв растянутых стенок трубы. Внешняя поверхность пораженной фаллопиевой трубы приобретает серо-синюшный или темно-багровый цвет, обусловленный резко выраженными дисциркуляторными нарушениями.
При запаянном ампулярном отверстии трубы развивается картина гидро-, гемато- или пиосальпинкса. В случае открытого отверстия ампулы опухолевые массы могут выступать в брюшную полость в виде отдельных опухолевых узлов или бородавчатых разрастаний. В результате перифокального воспаления при раке маточной трубы образуются спайки с сальником, маткой, кишечными петлями.
Опухолевая диссеминация при раке маточной трубы может происходить лимфогенным, гематогенным и имплантационным способом. Лимфогенный путь метастазирования наблюдается чаще, что обусловлено обильным снабжением фалопиевой трубы лимфатическими сосудами. Метастазы рака маточной трубы ранее всего обнаруживаются в паховых, поясничных и надключичных лимфоузлах. Единая сеть кровоснабжения внутренних гениталий обеспечивает вторичное поражение яичников, матки и ее связочного аппарата, влагалища. Имплантационным путем рак маточной трубы может дисеминировать по серозному покрову висцеральной и париетальной брюшины, вовлекая в генерализованный процесс сальник, кишечник, надпочечник, печень, селезенку и тд органы.
Классификация
Злокачественный процесс в фаллопиевой трубе может развиваться изначально (первичный рак маточной трубы) или являться следствием распространения рака тела матки или яичников (вторичный рак). Также встречается метастазирование в маточные трубы рака молочной железы, желудка, кишечника (метастатический рак). По гистологическим типу рак маточной трубы чаще представлен аденокарциномой (серозной, эндометриоидной, муцинозной, светлоклеточной, переходноклеточной, недифференцированной).
Для стадирования рака маточной трубы в гинекологии приняты 2 классификации — TNM и FIGO. Классификация TNM основана на определении распространенности первичной опухоли (T), вовлеченности регионарных лимфатических узлов (N) и наличия отдаленных метастазов (М).
Стадия 0 (Тis). Преинвазивный рак маточной трубы (in situ).
Стадия I (Т1). Рак не распространяется за пределы маточной трубы (труб).
• IA (T1а) – рак локализуется в одной маточной трубе; не прорастает серозную оболочку; асцит отсутствует;
• IB (T1в) — рак локализуется в обеих маточных трубах; не прорастает серозную оболочку; асцит отсутствует;
• IC (T1с) – рак ограничен одной или обеими трубами; инфильтрирует серозный покров; атипичные клетки определяются в асцитическом выпоте или смывных водах из брюшной полости.
Стадия II (Т2). Рак распространяется на одну или две маточные трубы, а также органы таза.
• IIA (T2а) – распространение опухоли на матку или яичники.
• IIB (T2b) — распространение опухоли на другие тазовые структуры.
• IIС (T2с) – вовлечение тазовых органов с наличием атипичных клеток в асцитическом выпоте или смывных водах из брюшной полости.
Стадия III (Т3). Рак поражает маточную трубу (трубы), диссеминирует по брюшине за пределы таза, метастазирует в регионарные лимфоузлы.
• IIIA (T3a) – выявляются микроскопические очаги метастазирования по брюшине вне таза.
• IIIB (T3b) – очаги метастазирования по брюшине менее 2 см в максимальном измерении.
• IIIС (T3с/N1) — очаги метастазирования более 2 см, метастазы в регионарные (паховые, парааортальные) лимфоузлы.
Стадия IVB (M1). Имеются отдаленные метастазы рака маточной трубы, кроме метастазов по брюшине.
Симптомы
Рак маточной трубы часто проявляется уже на ранней стадии. Поскольку между фаллопиевой трубой и маткой существует анатомическое сообщение, продукты опухолевого распада и кровь попадают через полость и шейку матки во влагалище, проявляясь патологическими выделениями.
Выделения из половых путей могут носить серозный, серозно-гнойный или серозно-кровянистый характер. Нередко возникают ациклические кровотечения у пациенток репродуктивного возраста или кровянистые выделения различной интенсивности на фоне менопаузы. Проводимое в этих случаях раздельное диагностическое выскабливание не всегда позволяет выявить в соскобах опухолевые клетки, что задерживает установление диагноза.
Патогномоничным признаком рака маточной трубы служит «перемежающаяся водянка» — периодическое выделение обильных белей, совпадающее с уменьшением размеров мешотчатого образования придатков. При раке маточной трубы рано возникают боли на стороне поражения: сначала преходящего схваткообразного характера, а затем постоянные. Интоксикация, температурные реакции, слабость, асцит, метастатическое увеличение шейных и надключичных лимфоузлов, кахексия отмечаются при распространенном раке маточной трубы.
Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость. Увеличение СОЭ. Увеличение паховых лимфоузлов.
Диагностика
Проведение информативной предоперационной диагностики рака маточной трубы крайне затруднительно. Рак необходимо дифференцировать от пиосальпинкса, сальпигита, туберкулеза маточной трубы, внематочной беременности, рака тела матки и яичников. Заподозрить рак маточной трубы возможно по упорной лимфорее с примесью крови, тубарным коликам, кровотечениям.
При вагинальном гинекологическом исследовании обнаруживается одно- или двусторонняя мешотчатая опухоль, расположенная вдоль тела матки или в дугласовом пространстве. Пальпируемая труба обычно неправильной ретортообразной или овоидной формы с участками неравномерной консистенции.
Исследование выделений и соскобов цервикального канала и эндометрия, а также аспиратов из полости матки в ряде случаев позволяет выявить атипические клетки. При подозрении на рак маточной трубы проводится определение в крови опухолеассоциированного маркера СА-125, однако его повышение также наблюдается при эндометриозе и опухолях яичников.
Среди инструментальных методик при раке маточной трубы наиболее часто выполняется трансвагинальная или трансабдоминальная сонография (УЗИ), которая выявляет деформированные стенки трубы, папиллярные разрастания, опухоль кистозносолидного или солидного строения. Дополнительную для диагностики информацию можно получить при проведении УЗИ брюшной полости, обзорной рентгенографии брюшной полости, КТ малого таза, диагностической лапароскопии, лапароскопической эхографии.
Лечение
При раке маточной трубы, как правило, не ограничиваются лишь тубэктомией. Первым этапом лечения следует хирургическое удаление матки с аднексэктомией (пангистерэктомия) с удалением большого сальника (оментэктомией), биопсией подвздошных, парааортальных лимфоузлов и брюшины, взятием смывов с тазовой брюшины таза. Во время гистерэктомии проводится срочное гистологическое исследование удаленных тканей.
В дальнейшем практически во всех случаях назначается полихимиотерапия производными платины, лучевая терапия на область малого таза и парааортальную зону. Комбинированное лечение рака маточной трубы позволяет увеличить пятилетнюю выживаемость и продолжительность безрецидивного периода.
Профилактика
Профилактика рака маточной трубы сводится к своевременному излечению воспалений придатков, регулярному онкогинекологическому скринингу, наблюдению гинеколога и онкогинеколога. Показатели выживаемости после лечения рака маточной трубы сильно варьируются в зависимости от стадии онкозаболевания. При I рака маточной трубы выживаемость составляет 65-75%, II — 30-50%, III — 14%, IV — 0%.
Прогноз
Прогноз улучшается при своевременном проведении комбинированной терапии. Перспективы выживаемости ухудшаются при низкодифференцированной аденокарциноме, распространении рака за пределы маточной трубы.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
