Птоз миоз и экзофтальм это синдром
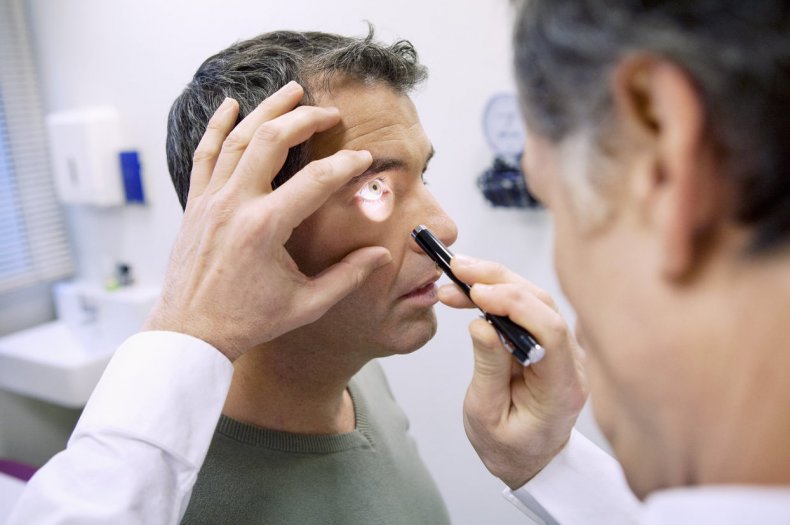
Синдром Горнера, синдром Бернара—Горнера[2], окулосимпатический синдром — клинический синдром, вызванный поражением симпатической нервной системы.
Признаки[править | править код]
Симптомы проявляются на стороне поражения, в основном на лице:
- птоз (опущение верхнего века вследствие недостаточной симпатической иннервации верхней тарзальной мышцы (musculus tarsalis superior), или мышцы Мюллера [3]), «перевёрнутый птоз» (небольшое поднятие нижнего века);
- миоз (сужение зрачка),
- патология сфинктера зрачка (sphincter pupillae) (это ведёт к слабой реакции зрачка на свет).
- энофтальм (западание глазного яблока),
- дисгидроз (нарушение потовыделения) на поражённой стороне лица, снижение выраженности цилиоспинального рефлекса, инъекция (расширение сосудов) конъюнктивы и гиперемия кожи лица на соответствующей поражению стороне.
У детей синдром Горнера иногда приводит к гетерохромии [4] (разный цвет радужной оболочки у глаз). Это происходит из-за того, что отсутствие симпатической иннервации препятствует меланиновой пигментации меланоцитов, находящихся в основе (строме) радужки (лат. stroma iridis).
История[править | править код]
Синдром назван в честь швейцарского офтальмолога Иоганна Фридриха Горнера, первым описавшего синдром в 1869 г. Ранее было несколько случаев описания симптомов, но описание Горнера используется чаще. Во Франции и Италии имя Клода Бернарда также включено в название синдрома — синдром Бернарда—Горнера.
Причины[править | править код]
Синдром Горнера приобретается в результате патологического процесса, также возможен врождённый или ятрогенный (в результате медицинского вмешательства) путь. Хотя большинство причин являются относительно доброкачественными, синдром Горнера может свидетельствовать о серьёзной патологии в области шеи или грудной клетки (например, опухоль Панкоста (опухоль верхушки легкого) или щитовидно-шейная венозная дилатация).
- Из-за повреждения или сдавления шейной или грудной симпатической цепи с одной стороны, вследствие чего возникают симптомы на ипсилатеральной (той же, где повреждение) стороне тела.
- Латеральный медуллярный синдром
- Кластерная головная боль
- Травма — основания шеи, обычно тупая травма, может быть хирургическая.
- Воспаление среднего уха.
- Опухоли — чаще всего брохогенная карцинома верхушки лёгкого (опухоль Панкоста).
- Аневризма аорты.
- Медиастинит
- Нейрофиброматоз I типа.
- Зоб (гиперплазия щитовидной железы).
- Расслоение аневризмы аорты.
- Карцинома щитовидной железы.
- Рассеянный склероз.
- Тяга звездчатого нервного узла из-за дополнительного шейного ребра
- Паралич Дежерин-Клюмпке.
- Тромбоз кавернозного синуса.
- Симпатэктомия (перерезка симпатического нерва шеи).
- Сирингомиелия.
- Блокада нервов, например блокада шейного сплетения, блокада звездчатого ганглия.
- Как осложнение дренажа по Бюлау.
Патофизиология[править | править код]
Синдром Горнера возникает из-за недостаточности симпатической иннервации. Участок повреждения симпатических путей находится на ипсилатеральной стороне симптомов. Ниже следуют примеры состояний вызывающих появление клинических проявлений синдрома Горнера:
- Поражение первого нейрона (участок пути между гипоталамусом и шейным цилиоспинальным центром называют первым нейроном (хотя он, вероятно, прерывается несколькими синапсами в области моста и покрышки среднего мозга)): центральные поражения, включающие гипоталамоспинальный путь (например рассечение шейного отдела спинного мозга).
- Поражение второго нейрона (участок от цилиоспинального центра до верхнего шейного узла называют вторым нейроном (то есть это преганглионарные волокна)): преганглионарные повреждения (например сдавление симпатического пути опухолью верхушки легкого).
- Поражение третьего нейрона (участок от верхнего узла к мышце, расширяющей зрачок называют третьим нейроном (это постганглионарные волокна)): постганглионарные повреждения на уровне внутренней сонной артерии (например, опухоль кавернозного синуса).
Диагностика[править | править код]
При установлении наличия и тяжести синдрома Горнера используют три теста:
- Тест с каплей кокаина (устаревший) — глазные кокаиновые капли блокируют обратный захват норадреналина, что приводит к расширению зрачка. Из-за недостатка норадреналина в синаптической щели зрачок не будет расширяться при синдроме Горнера. Недавно был представлен метод, который является более надёжным и при котором отсутствуют трудности в получении кокаина. Он основан на применении на оба глаза апраклонидина (симпатомиметик, α2-адренергический агонист), что ведёт к появлению мидриаза на стороне поражения синдромом Горнера.
- Тест оксамфетамином (паредрином). Этот тест помогает определить причину миоза. Если третий нейрон (последний из трёх нейронов в нервном пути, который в конечном счёте сбрасывает норадреналин в синаптическую щель) интактен, то амфетамин вызывает опустошение нейромедиаторного пузырька, таким образом высвобождая норадреналин в синаптическую щель, что ведёт к появлению стойкого мидриаза на поражённом зрачке. Если повреждён вышеупомянутый третий нейрон, то амфетамин не окажет никакого эффекта, и зрачок останется суженным. однако не существует теста для дифференциации повреждений первого и второго нейронов.
- Тест по определению задержки расширения зрачка.
Важно отличать птоз, вызванный синдромом Горнера, от птоза, вызванного поражением глазодвигательного нерва. В первом случае птоз сочетается с суженным зрачком (из-за недостаточной симпатической иннервации глаза), во втором случае птоз сочетается с расширенным зрачком (из-за недостаточной иннервации сфинктера зрачка). В реальной клинической работе эти два разных птоза довольно легко отличать. В добавлении к расширенному зрачку при повреждении глазодвигательного нерва птоз более тяжёлый, иногда закрывающий полностью весь глаз. Птоз при синдроме Горнера будет средним или едва заметным.
Если при обнаружении анизокории (разница в размере зрачков) осматривающий сомневается какой из зрачков расширен, а какой сужен относительно нормы, то при наличии птоза патологическим будет тот зрачок, что находится на том же глазу, что и птоз.
См. также[править | править код]
Анизокория
Синдром Пти — обратный синдром Горнера
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Сlaude Bernard, 1813-1878, французский физиолог; Johann Friedrich Horner, 1831—1886, швейцарский офтальмолог
- ↑ Adams, Raymond Delacy; Victor, Maurice; Ropper, Allan H. Adam and Victor’s principles of neurology (англ.). — New York: McGraw-Hill Education, 2001. — ISBN 0-07-067497-3.
- ↑ Gesundheit B., Greenberg M. Medical mystery: brown eye and blue eye—the answer (англ.) // N Engl J Med : journal. — 2005. — Vol. 353, no. 22. — P. 2409—2410. — doi:10.1056/NEJM200512013532219. — PMID 16319395.
Ссылки[править | править код]
- Richard S. Snell, Horner’s syndrome
Источник
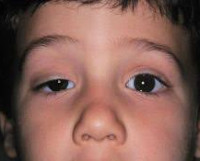
Синдром Горнера – симптомокомплекс, обусловленный поражением симпатической нервной системы, проявляющийся офтальмологическими нарушениями, расстройствами потовыделения и тонуса сосудов на стороне поражения. Клиническая картина представлена птозом, миозом, эндофтальмом в сочетании с гиперемией и дисгидрозом половины лица. Для постановки диагноза применяется проба с оксамфетамином, биомикроскопия глаза, КТ глазниц, тест на изучение реакции зрачков. Терапевтическая тактика сводится к назначению электрической нейростимуляции. Возможна коррекция косметических дефектов при помощи пластических операций.
Общие сведения
Синдром Горнера (синдром Бернара-Горнера, окулосимпатический синдром) – вторичная патология, которая развивается на фоне других заболеваний. В 75% случаев возникновение приобретенной формы связано с выполнением блокады плечевого сплетения надключичным доступом при использовании большого объема анестетика. Иногда появление синдрома свидетельствует о тяжелых поражениях шеи или грудной клетки (злокачественные новообразования лёгких, медиастинит). Впервые болезнь описал швейцарский офтальмолог Иоганн Фридрих Горнер в 1869 году. Патология с одинаковой частотой встречается среди лиц мужского и женского пола.
Синдром Горнера
Причины синдрома Горнера
Различают врождённую или приобретённую форму заболевания. Врожденный вариант возникает вследствие родовой травмы. Описаны случаи наследования окулосимпатического синдрома по аутосомно-доминантному типу, при этом признаки вовлечения в патологический процесс вегетативной нервной системы могут отсутствовать. Основные причины развития приобретенного варианта:
- Ятрогенное вмешательство. Синдром Горнера – частое осложнение неправильной постановки дренажа по Бюлау. Симптомы также появляются после пересечения нервных волокон, блокады шейного сплетения или звездчатого ганглия в области грудной клетки или шеи.
- Травматические повреждения. Заболевание нередко обусловлено тупой травмой основания шеи с поражением грудной или шейной симпатической нервной цепи. Клинические проявления наблюдаются на стороне, противоположной от зоны повреждения.
- Отогенные патологии. Болезнь может возникать в результате распространения инфекции из полости среднего уха при отите. Этому способствует перфорация барабанной перепонки и лабиринтит в анамнезе.
- Злокачественные новообразования. Сдавливание опухолью нервных волокон приводит к появлению клинической симптоматики синдрома Горнера. Наиболее частыми причинами являются опухоль Панкоста или бронхогенная карцинома верхушки лёгкого.
- Неврологические болезни. Развитие патологии может быть связано с латеральным медуллярным синдромом, параличом Дежерин-Клюмпке или рассеянным склерозом. Реже этиологическим фактором становится сирингомиелия.
- Сосудистые патологии. Распространённая причина синдрома Горнера – аневризма аорты. Локальные изменения на уровне артерий, кровоснабжающих зону поражения, также могут выступать в роле триггера.
- Болезни щитовидной железы. Окулосимпатический синдром может возникать на фоне щитовидно-шейной венозной дилатации или зоба. Часто прослеживается взаимосвязь между проявлениями болезни и гиперплазией щитовидной железы.
Патогенез
В основе развития заболевания лежит центральное, пре- или постганглионарное поражение симпатических нервных волокон. Из-за нарушения иннервации верхней тарзальной мышцы или мышцы Мюллера возникает классическое опущение верхних век или перевёрнутый птоз. Выраженность цилиоспинального рефлекса снижается. Патологическая пигментация меланоцитов, формирующих основу радужки, приводит к гетерохромии. Конъюнктива выглядит гиперемированной, что обусловлено расширением сосудов при параличе гладких мышц или патологии симпатической вазоконстрикторной реакции. Паралич или парез орбитальной мышцы глаза ведет к энофтальму. Симптоматика болезни развивается с противоположной стороны от зоны поражения.
Симптомы синдрома Горнера
Для патологии характерно одностороннее течение. Пациенты предъявляют жалобы на опущение верхнего века или небольшое поднятие нижнего. Визуально определяется анизокория, вызванная сужением одного из зрачков. На поражённой стороне лица отмечается нарушение потоотделения и гиперемия. Глаз выглядит посаженным вглубь глазницы, выраженность эндофтальма незначительная. Клиническую симптоматику усугубляет сужение глазной щели. Выделение слез резко затруднено, в редких случаях глаз кажется «мокрым». Из-за стойкого миоза ухудшается темновая адаптация, больные отмечают, что стали хуже видеть в сумерках, хотя острота зрения сохраняется. Развитие заболевания в детском возрасте часто приводит к тому, что со стороны поражения радужка имеет более светлый оттенок.
Осложнения
Нарушение иннервации является предрасполагающим фактором к развитию воспалительных заболеваний переднего сегмента глаза (конъюнктивит, кератит, блефарит). Из-за измененной топографии глазного яблока по отношению к слезной железе возникает её дисфункция, это потенцирует развитие ксерофтальмии. Западение глаза способствует проникновению инфекционных агентов в орбиту. В тяжелых случаях возможно формирование флегмоны или субпериостального абсцесса глазницы. У большинства больных развивается вторичная гемералопия, которая не поддается классическим методам лечения.
Диагностика
Постановка диагноза базируется на результатах физикального осмотра и специальных методов исследования. При осмотре выявляется миоз, гетерохромия и западение глазного яблока на пораженной стороне. Реакция зрачков на свет вялая или не определяется. Основные методы диагностики:
- Тест с оксамфетамином. Используется для установления причины миоза. Если третий нейрон не задействован, применение амфетамина ведёт к появлению стойкого мидриаза. В заключении указывают, на каком промежутке поврежден нервный путь.
- Биомикроскопия глаза. Отмечается инъекция сосудов конъюнктивы. Прозрачность оптических сред глаза не снижена, структура радужки неоднородна. Может наблюдаться неравномерное распределение пигмента.
- Тест на определение задержки расширения зрачка. При болезни Горнера птоз сочетается с суженным зрачковым отверстием. При поражении глазодвигательного нерва в результате исследования выявляется сочетание опущения века с мидриазом.
- КТ орбит. Исследование осуществляется для определения этиологии болезни. Компьютерная томография дает возможность визуализировать объемные образования глазницы и травматические повреждения органа зрения.
Дифференциальная диагностика проводится с анизокорией различного генеза и синдромом Пти. При обнаружении анизокории пациенты подлежат дальнейшему обследованию, поскольку данный симптом также может наблюдаться при нарушении мозгового кровообращения, аномалиях развития глаза. Болезнь Пти часто называют обратным окулосимпатическим синдромом. При этой патологии определяется мидриаз, экзофтальм, расширение складок век, офтальмогипертензия, не свойственные классическому окулосимпатическому синдрому.
Лечение синдрома Горнера
Заболевание тяжело поддается лечению. Доказана определенная эффективность применения нейростимуляции. Благодаря низкоамплитудным электрическим импульсам происходит стимуляция пораженных мышц, это способствует улучшению трофики и полному либо частичному восстановлению утраченных функций. Если болезнь возникла на фоне гормонального дисбаланса, показана заместительная терапия гормональными средствами. При низкой эффективности метода рекомендуется оперативное устранение косметического дефекта. Применение методик пластической хирургии позволяет провести коррекцию птоза и энофтальма. Изучается возможность применения кинезиотрапии в лечении заболевания. Суть методики сводится выполнению массажа для стимуляции пораженных зон.
Прогноз и профилактика
Исход синдрома Горнера может быть неблагоприятным в прогностическом плане при невозможности устранить причину повреждения нервных волокон. Если этиологическим фактором является гормональная дисфункция, назначение заместительной терапии позволяет купировать все проявления болезни. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к своевременной диагностике и лечению заболеваний ЛОР-органов и щитовидной железы, коррекции гормонального фона. Если клиническая картина болезни связана с объемными образованиями глазницы, пациенты должны состоять на диспансерном учете у офтальмолога. Рекомендована КТ орбит в динамике.
Источник
Синдром Горнера представляет собой комплекс симптомов, который связан с поражением симпатической нервной системой. Для него характерны офтальмологические нарушения, проблемы с выделением пота и появление тонуса сосудов с пораженной стороны. Чтобы справиться с нарушением, применяют электрическую нейростимуляцию.
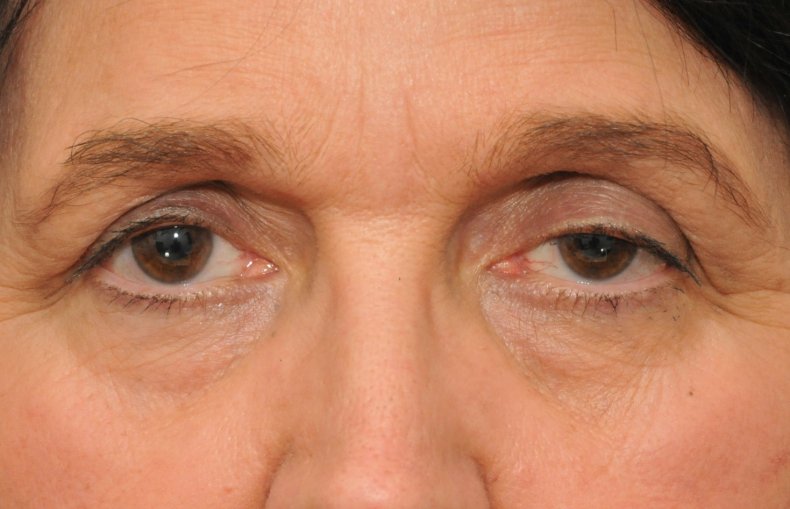
Под синдромом Горнера понимают специфический комплекс проявлений, который обусловлен аномальными процессами в структуре симпатической нервной системы. Первым проявления патологии описал швейцарский окулист Иоганн Фридрих Горнер.
Патология не является отдельной болезнью, а связана со многими аномалиями. Вследствие поражения симпатических волокон спинного мозга, шейных узлов и аксонов происходит нарушение иннервации глазных мышц. Все признаки патологии локализуются с определенной стороны – в зоне поражения симпатических нервных структур.
В международной классификации болезней МКБ–10 синдром Горнера имеет код G90.2.
Виды синдрома Горнера
В зависимости от происхождения, синдром Горнера имеет такие виды:
- Первичный – его также называют идиопатическим. Заболевание возникает без связи с аномальными процессами и представляет собой самостоятельную патологию.
- Вторичный – возникает вследствие разных патологий. Так, причиной проблем может быть инсульт.
При развитии синдрома Горнера наблюдаются нарушения на уровне разных нейронов:
- поражение первого нейрона – возникает вследствие поперечного рассечения спинного мозга;
- повреждение второго нейрона – связано с опухолевым образованием, которое сдавливает симпатический нервный путь;
- патология третьего нейрона – обусловлена поражением двигательных волокон.
Причины синдрома Горнера
Главной причиной патологии считается нарушение в работе определенной части симпатической нервной системы. По статистике, обычно страдает та зона мозга, которая принимает участие в функционировании зрительных каналов.
При этом условно выделяют такие категории причин синдрома Горнера:
- врожденные нарушения симпатических фрагментов нервной системы;
- нарушения, полученные вследствие других патологий;
- аномалии, связанные с медицинскими манипуляциями или протоколом лечения заболевания.
Иногда заболевание носит врожденный характер. Оно обусловлено развитием патологий, которые возникают при формировании эмбриона или является осложнением родов.
К основным причинам появления синдрома Горнера у новорожденного ребенка относят следующее:
- наложение щипцов при родах;
- поздние роды;
- вакуумная экстракция плода;
- врожденная ветрянка;
- сложности при рождении плеча;
- травматические повреждения и образования в носоглотке;
- наследственная предрасположенность;
- цитомегаловирус.
Чаще всего синдром связан с патологиями, которые провоцируют его появление. Обычно его возникновение обусловлено заболеваниями центральной нервной системы.
Однако причиной проблем становятся и другие нарушения:
- воспаления нервной системы;
- черепно-мозговые травмы разной степени сложности;
- аневризма аорты;
- нарушения в работе эндокринной системы, связанные со щитовидной железой;
- травматические повреждения шейного отдела позвоночника;
- отиты;
- кластерные головные боли;
- злокачественные образования в головном мозге;
- хроническая алкогольная интоксикация;
- инсульт;
- воспаление тройничного нерва.
Также появление синдрома может быть обусловлено медицинскими процедурами. Так, причиной проблем становится хирургическое вмешательство, которое требуется по протоколу лечения. Обычно оно обусловлено операциями на мозге или в верхних отделах позвоночника. В этом случае природа появления синдрома является ятрогенной.
Симптомы синдрома Горнера
Развитие заболевания обычно затрагивает лишь одну часть лица.
Симптомы синдрома Горнера являются следующее:
- опущение века;
- уменьшение размеров зрачка;
- уменьшение потоотделения с пораженной стороны;
- анизокория – в большей степени выражена при тусклом освещении, поскольку узкий зрачок расширяется меньше, чем широкий;
- умеренный птоз.
Глаз кажется посаженным вглубь глазницы. При этом эндофтальм выражен незначительно. Усугубляет клиническую картину сужение глазной щели. При таком диагнозе наблюдается резкое нарушение выделения слез. Иногда глаз кажется влажным.
Стойкий миоз приводит к ухудшению темновой адаптации. Люди с таким диагнозом отмечают ухудшение зрения в сумерках. При этом острота зрения сохраняется. При развитии нарушения у детей радужка с пораженной стороны приобретает более светлый оттенок.
Диагностика синдрома Горнера
Выявить это нарушение несложно. Поставить диагноз удается путем осмотра пациента. Больше трудностей вызывает определение болезни, которая спровоцировала синдром. Потому после осмотра пациента и изучения истории болезни и клинической картины ему назначают лабораторные анализы и инструментальные процедуры.
К основным диагностическим исследованиям синдрома Горнера относят следующее:
- Общие анализы мочи и крови, биохимия. Эти исследования на начальной стадии диагностики помогают определить характер болезни – воспалительный или онкологический.
- Рентгенография органов грудной клетки. Эта процедура помогает исключить аномальные процессы в грудной клетке. Также она помогает исключить дегенеративно-дистрофические процессы в позвоночнике.
- Магнитно-резонансная и компьютерная томография. Это современные способы визуализации, которые помогают исключить опухолевый характер синдрома.
- Осмотр окулиста. Он должен сопровождаться проведением офтальмоскопии. Также врач проводит измерение внутриглазного давления.
- Введение в пораженный глаз специальных капель с кокаином. Этот прием помогает выявить синдром Горнера. В нормальном состоянии введение таких капель провоцирует расширение зрачка. Если у человека имеется такой диагноз, расширения зрачка не происходит.
- Тест с паредрином. Процедура помогает провести топическую диагностику. Она позволяет обнаружить поражения определенной анатомической структуры. Аномалия связана с поражением одного из трех нейронов, которые включают симпатические волокна боковых рогов. Если третий нейрон не участвует в аномалии, введение паредрина в пораженный глаз провоцирует сужение зрачка. Если происходит поражение третьего нейрона, зрачок не сужается.
Лечение синдрома Горнера

Синдром не провоцирует летального исхода. Однако в сочетании с другими сложными патологиями он может стать причиной опасных осложнений.
Чаще всего патология проявляется в слабой форме и не вызывает дискомфортных ощущений. Активная терапия необходима при прогрессировании заболевания. Выбор способа лечения синдрома Горнера зависит от степени тяжести заболевания.
При простом течении заболевания достаточно тщательно выбирать средства в зависимости от анамнеза пациента. Категорически запрещено самостоятельно назначать лекарственные средства.
Если устранение провоцирующего фактора не приводит к положительным результатам, стоит использовать методы узкого профиля, которые оказывают воздействие на нервную систему. При потребности может применяться нейростимуляция.
Она работает с пораженными мышечными тканями, оказывая на них слабое напряжение тока. Проводить манипуляцию должен высококвалифицированный специалист. При выполнении процедуры есть риск появления выраженного болевого синдрома.
При агрессивном течении болезни может возникать потребность в применении методов пластической хирургии. Специфика патологии нередко приводит к поражению отделов лица и искривлению локализации глазного яблока. В такой ситуации возникает потребность в серьезном изменении внешности пациента.
Нередко при патологии назначается специальный массаж. Он активизирует функции тех частей симпатической нервной системы, в которых выявлены отклонения.
Если не удается устранить причины развития патологии, она может иметь неблагоприятный прогноз. Если провоцирующим фактором становится гормональный дисбаланс, использование гормональных средств помогает устранить все симптомы заболевания.
Синдром Горнера у кошек и собак

Патология может встречаться не только у людей, но и у животных. В результате владельцы вынуждены часто обращаться к ветеринару-офтальмологу с жалобами на изменения, которые происходят с глазами у питомцев. Появление выпуклости третьего века или возникновение гиперемии говорят о симптомах конъюнктивита или других воспалений.
Синдром Горнера у собак и кошек проявляется в виде западения глазного яблока. Для этого заболевания характерен маленький зрачок, поднятое третье веко и опущение верхнего. При этом поведение животного практически не меняется. У него не возникает болевых ощущений или дискомфорта.
Есть породная склонность к развитию синдрома. 90 % случаев заболевания возникает у золотистых ретриверов. Второе место занимает коккер-спаниель.
Патология возникает при поражении определенной части симпатической нервной системы. Пострадать может головной или спинной мозг. Однако чаще всего повреждение локализуется по ходу симпатического нерва. Это может происходить в грудной клетке, в районе шеи, за средним ухом или под передней лапой.
К провоцирующим факторам развития синдрома Горнера у животных относят следующее:
- поражение в шейной зоне – оно может быть обусловлено укусами других животных или проведением хирургического вмешательства;
- отит среднего уха;
- новообразования – причиной проблем выступает лимфосаркома;
- нарушения в работе вестибулярного аппарата;
- поражение плечевого сплетения и травматические повреждения в этой зоне;
- ретробульбарные повреждения.
Гормональный дисбаланс тоже может приводить к синдрому Горнера. Провоцирующими факторами заболевания являются гиперадренокортицизм и гипотироидизм.
Чтобы выявить наличие синдрома у собаки или кошки, стоит обратить внимание на характерные проявления. Немаловажное значение имеет выявление участка поражения симпатической нервной системы. Для этого в оба глаза вводят фенилэфрин.
Быстрое расширение пораженного глаза и медленное расширение здорового свидетельствуют о патологии по ходу нерва, направленного от краниального шейного ганглия до глаза. Если страдает нерв от мозга по ходу грудного ствола, расширение зрачка происходит в течение 1 часа. Такая же реакция наблюдается и у здорового зрачка.
При поражении нейронов от грудного ствола до краниального шейного ганглия расширение зрачка происходит за 45 минут. В постганглионарной области это происходит за 20 минут.
Чтобы справиться с заболеванием, нужно четко установить причины развития болезни. Все поражения делятся на 2 категории – постганглионарные и преганглионарные. Во втором случае поведение животного легче контролировать.
При постганглионарной форме недуга выписывают капли фенилэфрина. Облегчение достигается через 1,5-2 месяца. Преганглионарная разновидность недуга нуждается в более тщательном обследовании. При этом выполняется рентгенография позвоночника и томография.
Осложнения синдрома Горнера
При осложнениях синдрома Горнера могут появиться различные воспаления в переднем сегменте глаза. К ним относят блефарит, кератит, конъюнктивит. Изменение топографии глазного яблока в отношении слезной железы провоцирует ее дисфункцию. Это становится причиной ксерофтальмии.
При западении глаза в орбиту может попадать инфекция. В сложных ситуациях есть вероятность появления флегмоны. Также может возникать субпериостальный абсцесс глазницы. В большинстве случаев возникает вторичная гемералопия. Вылечить ее стандартными методами не удается.
Профилактика синдрома Горнера
Специфическая профилактика синдрома Горнера отсутствует. Неспецифические методы сводятся к своевременному выявлению и лечению патологий ЛОР-органов и щитовидной железы. Немаловажное значение имеет коррекция гормонального фона. Если в глазнице есть объемные образования, человек должен находиться на учете у окулиста.
Синдром Горнера – серьезная патология, которая может приводить к негативным последствиям для здоровья. Чтобы справиться с нарушением, нужно своевременно обратиться к врачу и следовать его рекомендациям.
Источник
