Птб нижних конечностей код мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Посттромбофлебитическая болезнь.

Посттромбофлебитическая болезнь
Описание
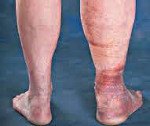
Посттромбофлебитическая болезнь. Хроническое затруднение венозного оттока из нижних конечностей, развивающееся после перенесенного тромбоза глубоких вен. Клинически посттромбофлебитическая болезнь может проявиться через несколько лет после перенесенного острого тромбоза. У пациентов возникает распирающее чувство в пораженной конечности и мучительные ночные судороги, образуется кольцевидная пигментация и отечность, которая со временем приобретает фиброзную плотность. Диагностика посттромбофлебитической болезни основывается на анамнестических данных и результатах УЗДГ вен нижних конечностей. Нарастающая декомпенсация венозного кровообращения служит показанием к хирургическому лечению.
Дополнительные факты
Посттромбофлебитическая болезнь. Хроническое затруднение венозного оттока из нижних конечностей, развивающееся после перенесенного тромбоза глубоких вен.
Причины
При тромбозе в просвете сосуда образуется тромб. После стихания острого процесса тромботические массы частично подвергаются лизированию, частично замещаются соединительной тканью. Если преобладает лизис, происходит реканализация (восстановление просвета вены). При замещении соединительнотканными элементами наступает окклюзия (исчезновение просвета сосуда).
Восстановление просвета вены всегда сопровождается разрушением клапанного аппарата в месте локализации тромба. Поэтому, независимо от преобладания того или иного процесса, исходом флеботромбоза становится стойкое нарушение кровотока в системе глубоких вен.
Повышение давления в глубоких венах приводит к расширению (эктазии) и несостоятельности перфорантных вен. Кровь из системы глубоких вен сбрасывается в поверхностные сосуды. Подкожные вены расширяются и тоже становятся несостоятельными. В результате в процесс вовлекаются все вены нижних конечностей.
Депонирование крови в нижних конечностях вызывает микроциркуляторные нарушения. Нарушение питания кожи приводит к образованию трофических язв. Движение крови по венам в значительной степени обеспечивается сокращением мышц. В результате ишемии сократительная способность мышц ослабевает, что приводит к дальнейшему прогрессированию венозной недостаточности.
Классификация
Выделяют два варианта течения (отечная и отечно-варикозная формы) и три стадии посттромбофлебитической болезни.
• преходящие отеки, «синдром тяжелых ног»;
• стойкие отеки, трофические расстройства (нарушения пигментации кожи, экзема, липодерматосклероз);
• трофические язвы.
Симптомы
Первые признаки посттромбофлебитической болезни могут появиться через несколько месяцев или даже лет после острого тромбоза. На ранних стадиях пациенты предъявляют жалобы на боли, чувство распирания, тяжести в пораженной ноге при ходьбе или стоянии. При лежании, придании конечности возвышенного положения симптомы быстро уменьшаются. Характерным признаком посттромбофлебитической болезни являются мучительные судороги в мышцах больной конечности по ночам.
Современные исследования в области флебологии показывают, что в 25% случаев посттромбофлебитическая болезнь сопровождается варикозным расширением поверхностных вен пораженной конечности. Отеки различной степени выраженности наблюдаются у всех больных. Через несколько месяцев после развития стойких отеков появляются индуративные изменения мягких тканей. В коже и подкожной клетчатке развивается фиброзная ткань. Мягкие ткани становятся плотными, кожа спаивается с подкожной клетчаткой и утрачивает подвижность.
Характерным признаком посттромбофлебитической болезни является кольцевидная пигментация, которая начинается над лодыжками и охватывает нижнюю треть голени. В последующем в этой области часто развиваются дерматиты, сухая или мокнущая экзема, а в поздние периоды болезни возникают плохо заживающие трофические язвы.
Судороги.
Диагностика
При подозрении на посттромбофлебитическую болезнь врач выясняет, страдал ли пациент тромбофлебитом. Некоторые пациенты с тромбофлебитом не обращаются к флебологу, поэтому при сборе анамнеза необходимо обращать внимание на эпизоды выраженного продолжительного отека и чувства распирания пораженной конечности.
Для подтверждения диагноза проводится УЗДГ вен нижних конечностей. Для определения формы, локализации поражения и степени гемодинамических нарушений применяется радионуклеоидная флебография, ультразвуковое ангиосканирование и реовазография нижних конечностей.
Лечение
В течение адаптационного периода (первый год после перенесенного тромбофлебита) пациентам назначается консервативная терапия. Показанием для оперативного вмешательства является ранняя прогрессирующая декомпенсация кровообращения в пораженной конечности.
По окончании адаптационного периода тактика лечения зависит от формы и стадии посттромбофлебитической болезни. В стадии компенсации и субкомпенсации нарушений кровообращения (ХВН 0-1) рекомендовано постоянное ношение средств эластической компрессии, физиотерапия. Даже при отсутствии признаков нарушения кровообращения больным противопоказан тяжелый труд, работа в горячих цехах и на холоде, труд, связанный с длительным пребыванием на ногах.
При декомпенсации кровообращения пациенту назначают антиагреганты (дипиридамол, пентоксифиллин, ацетилсалициловая кислота), фибринолитики, препараты, уменьшающие воспаление стенки вены (экстракт конского каштана, гидроксиэтилрутозид, троксерутин, трибенозид). При трофических расстройствах показан пиридоксин, поливитамины, десенсибилизирующие средства.
Хирургическое вмешательство не может полностью излечить больного с посттромбофлебитической болезнью. Операция лишь помогает отсрочить развитие патологических изменений в венозной системе. Поэтому хирургическое лечение проводится лишь при неэффективности консервативной терапии.
Выделяют следующие виды операций при посттромбофлебитической болезни:
• реконструктивные вмешательства (резекция и пластика вен, обходное шунтирование);
• корригирующие операции (флебэктомия и минифлебэктомия — удаление расширенных подкожных вен, перевязка коммуникантных вен).
На сегодняшний день ни один вид лечения, включая оперативные вмешательства, не может остановить дальнейшее развитие болезни при ее неблагоприятном течении. В течение 10 лет с момента диагностирования посттромбофлебитической болезни инвалидность наступает у 38% пациентов.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
ПТСФ нижних конечностей – это состояние, развивающее после перенесённого острого тромбоза. Как лечить патологию расскажем в информационной памятке для пациентов
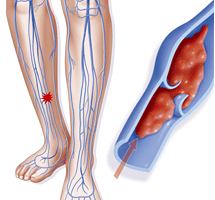 Посттромбофлебитический синдром (код по МКБ 10 — I87.0) — вариант вторичной венозной недостаточности, которая развивается после ранее перенесенного тромбоза глубоких вен нижних конечностей.
Посттромбофлебитический синдром (код по МКБ 10 — I87.0) — вариант вторичной венозной недостаточности, которая развивается после ранее перенесенного тромбоза глубоких вен нижних конечностей.
О развитии ПТФС можно говорить не ранее, чем через 3 месяца после перенесенного тромбоза.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Вероятность развития патологии тем больше, чем выше по венозной системе произошло формирование тромба.
Например, тромбоз глубоких вен голени редко приводит к развитию ПТФС, а вот вен бедра или подвздошных — часто.
В целом же заболевание занимает третье место среди всех венозных заболеваний и регистрируется у 1-5% взрослого населения развитых стран.
ПТФС по МКБ 10 проходит под кодом I87.0 и относится к рангу «другие поражения вен».
Также состояние называют как посттромбофлебитическая или посттромботическая болезнь (тогда сокращенно как ПТФБ, но код по МКБ 10 прежний — I87.0).
✔ Международный классификатор болезней 10-го пересмотра, краткая версия в Системе Консилиум
Как и почему возникает
После перенесенного тромбоза глубоких вен сам тромб подвергается частичной или полной реканализации, редко происходит полное перекрытие просвета венозных сосудов.
Но в затронутой вене разрушаются клапаны, которые в норме препятствуют обратному току крови, а сам сосуд превращается в плотную склерозированную трубку, окруженную снаружи плотными тканями (фиброзированными).
Все эти изменения приводят к нарушению циркуляции крови в данной области. Из-за нарушения оттока крови (вследствие препятствия на пути) в нижележащих венах давление повышается, что приводит к патологическому сбросу крови из глубоких вен в поверхностные с последующим их варикозным расширением.
Также это провоцирует локальное нарушение циркуляции лимфы и крови — как следствие, возникает отек тканей, склероз кожи и формирование трофических язв.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Классификация: виды ПТСФ
Выделяют окклюзионную (при полном перекрытии вены тромбом), реканализованную (при частичном восстановлении тока крови) и смешанную формы заболевания.
Для оценки тяжести протекания ПТФБ используют классификацию по CEAP для хронической венозной недостаточности.
Она учитывает клиническую картину (C — clinic), этиологию (E — etiology), анатомическую локализацию (A — anatomy) и патогенез (P — pathogenesis) заболевания.
Недостаток — громоздкость, однако в результате можно дать полную характеристику патологии у конкретного пациента.
В зависимости от клинических проявлений также выделяют отечно-болевую, варикозную, язвенную и смешанную форму заболевания.
Клинические проявления
Посттромбофлебитическая болезнь (код по МКБ 10 I87.0) имеет следующие основные симптомы:
- боли различного характера — возникают у 80-85% больных;
- отеки конечностей к концу дня или же непроходящие — у 90%;
- быстрая утомляемость ног — у 80%;
- зуд и судороги нижних конечностей — у 6-10%.
Подробное описание симптомов
Боль возникает в пораженной конечности и усиливается к концу дня, при нагрузке на нее. Она тупая, тянущая и крайне редко острая и интенсивная. Боль уменьшается или совсем проходит при отдыхе в горизонтальном положении.
В некоторых случаях пациенты не отмечают боли, но при обследовании и пальпации икроножных мышц, стопы и других вовлеченных в патологический процесс отделов отмечают болезненность.
Судороги возникают по ночам, интенсивность их варьирует от незначительных до нестерпимых и длительных.
Практически всегда больные отмечают, что к концу дня нога заметно отекает. После отдыха отечность проходит, но не полностью.
Распространение отека зависит от того, какие вены были затронуты в патологический процесс.
Если подвздошные и бедренные — отекает вся нога, если только бедренно-подколенные — стопа и голень, если большеберцовые вены — область лодыжек и нижней части голени.
У ⅔ больных прогрессирует варикозное расширение вен по рассыпному типу, как правило, на голени и стопе.
Характерны трофические нарушения кожи — отек, пигментация, уплотнение и рецидивы дерматита или экземы.
Конечный этап прогрессирования патологии — формирование длительно не заживающих язв на фоне липодерматосклероза кожи (уплотнения ее с выраженной болезненностью при дотрагивании).
Диагностика
Подозрение на посттромбофлебитический синдром (код по МКБ 10 I87.0) подразумевает проведение следующих диагностических мероприятий:
- ультразвуковое дуплексное сканирование вен — можно выявить тромботические массы в зоне бывшего тромбоза и установить, на какой процент прошла реканализация тромба либо выявить факт полного отсутствия кровотока в какой-то зоне; обнаружить утолщение стенок вен и патологический рефлюкс; усиление кровотока по неизмененным венам;
- внутрисосудистое ультразвуковое исследование — это наиболее информативный метод, который используется в случае решения вопроса о необходимости стентирования сосудов; позволяет наиболее точно описать изменения в венах (в просвете и в самой стенке);
- МРТ с контрастированием или КТ — используется при подозрении на поражение подвздошно-бедренного сегмента венозного русла.
Лабораторная диагностика не имеет принципиального значения в диагностике ПТФС нижних конечностей. В некоторых случаях необходима оценка свертывающей системы человека при возникновении серьезных тромбозов в возрасте 40 лет.
Лечение
Посттромботическая болезнь (код по МКБ 10 I87.0) подвергается консервативному и хирургическому лечению.
Консервативное включает компрессионную терапию и медикаментозные препараты для улучшения состояния вен, тока крови, питания тканей.
Компрессионная терапия подразумевает использование компрессионных чулок (колготок, реже — бинтов) соответствующей степени компрессии.
Это помогает уменьшить проявления гипертензии в венозных сосудах ниже уровня пораженной вены.
Курсами могут использовать специальные окклюзионные повязки наподобие цинк-желатиновой повязки Унна.
Очень часто их применяют для лечения трофических язв.
Медикаментозное лечение направлено на повышение тонуса вен, улучшение циркуляции лимфы, снижение степени воспаления.
Используются современные венотоники для приема внутрь (например, Детралекс) или наружно (Троксерутин, Гепариновая мазь, Индовазин и пр.).
Используются схемы лечения ПТФС, которые дополнительно включают применение сосудистых препаратов (Пентоксифиллина), из группы НПВС, антибиотиков и антиоксидантов (витамин Е и другие).
Хирургические методы
В некоторых случаях рекомендовано проведение оперативных вмешательств, однако основное лечение — консервативное.
Так как при ПТФС часто расширяются поверхностные вены, проводятся операции по их удалению и перевязке коммуникантных вен (например, по методу Линтона).
Так устраняется застой крови, улучшается питание тканей нижних конечностей. Однако подобные операции всегда симптоматические и требуют в дальнейшем постоянного ношения компрессионного белья и курсов медикаментозной терапии.
Еще одно из направлений хирургического лечения ПТФС — замена не функционирующих клапанов. Используются множественные варианты искусственных клапанов.
При невозможности такой замены выполняется пластика клапанов или трансплантации здоровых вен (например, из подмышечной области) в зону пораженных с разрушенным клапанным аппаратом.
Однако подобные вмешательства результативны не более, чем у половины пациентов.
Для коррекции диаметра вен используются различные коррекционные синтетические спирали.
Шунтирующие операции (при которых создаются дополнительные пути оттока крови) малоэффективны по причине быстрого их тромбоза.

Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Отеки конечностей.
Описание
Избыточное накопление межклеточной жидкости в тканях организма, проявляющееся увеличением объема нижних конечностей.
Симптомы
Внезапное возникновение отеков на одной из нижних конечностей в большинстве случаев связано с тромбозом бедренной или подвздошной вен, что часто наблюдается после родов, полостных операций, при длительном постельном режиме, при инфекционных заболеваниях, болезнях крови (лейкоз, полицитемия), кахексии, опухолях органов брюшной полости. При тромбозе крупных поверхностных вен нижних конечностей кожа в области отека становится напряженной, блестящей, цианотичной, больные отмечают ноющую боль по медиальной поверхности бедра. Однако наиболее важное диагностическое значение имеют расширение подкожных вен на бедре и в бассейне большой подкожной вены нижней конечности, незначительный отек и болезненность по ходу сосудистого пучка на бедре.
Основными клиническими признаками отечного синдрома на фоне варикозного расширения вен нижних конечностей являются четко выступающие, чаще всего при длительном стоянии, венозные тяжи, особенно на голенях. При этом у ряда больных обнаруживаются выраженные отеки голеней и бедер, при надавливании пальцем на область отека остается ямка, нередко отмечается обратное развитие отека в возвышенном положении конечности. Отечный синдром при острой венозной недостаточности характеризуется симметричными отеками, возникающими после интенсивной нагрузки на нижние конечности (например, после длительного перехода). После отдыха и нахождения конечности в возвышенном положении происходит обратное развитие отечного синдрома.
Отек верхних конечностей чаще развивается на фоне тромбофлебита, но может быть также при загрудинном зобе, увеличенных лимфатических узлах при опухоли средостения, опухоли верхней доли легкого, аневризме аорты. При загрудинном зобе возможно также сдавление трахеи, приводящее к нарушению дыхания, сдавление пищевода, сопровождающееся нарушением глотания, сдавление гортанных нервов, вызывающее пароксизмальный кашель. Увеличение лимфатических узлов и опухоль средостения, кроме отечности верхней конечности, проявляются отеками лица, шеи и их синюшным оттенком, затруднением дыхания. Верхушечный рак (опухоль Пенкоста) отличается следующими признаками: опухоль рано прорастает купол плевры, грудную клетку, симпатический ствол и сопровождается резкой болью в грудной стенке и верхней конечности, нередко отмечается Бернара-Горнера синдром (сужение зрачка и глазной щели, западание глазного яблока). Для аневризмы восходящей аорты, кроме признаков сдавления верхней полой вены, характерны выраженный болевой синдром с иррадиацией в обе верхние конечности, выпячивание передней грудной стенки и расширение сосудистого пучка сердца вправо.
Односторонний стойкий отек на верхней конечности может наблюдаться у женщин после мастэктомии по поводу рака молочной железы на стороне поражения вследствие лимфостаза. Местный лимфостаз, возникающий при повторном рожистом воспалении, лимфангиите, глистных инвазиях, сопровождается стойкими отеками. Кожа над ними длительно сохраняет след после надавливания пальцем. В дальнейшем в результате выраженного разрастания соединительной ткани кожа теряет отечный характер, после надавливания пальцем следа не остается, а конечность приобретает огромные размеры (слоновость).
Причины
Этиология различна — тромбоз вен, варикозная болезнь, заболевания инфекционного генеза, поражение крови и.
Отек голеностопного сустава с одной стороны часто бывает результатом растяжений или переломов. Иногда заболевания, которые влияют на весь организм, такие как болезни сердца и почек или печени, могут привести к избыточному накоплению жидкости (отек), которая часто концентрируются в ногах, что приводит к набуханию не только лодыжки, но и ног и голени. Это может также происходить с перегрузкой венозной системы, которая может возникать при беременности и ожирении. Болезни суставов, такие как артрит, также могут повлиять на суставы лодыжек и ног, что приводит к отеку вовлеченных районов.
Лечение
Для лечения отека нижних конечностей нужно в первую очередь выявить его причину и воздействовать на нее: подобрать сердечные препараты, вылечить заболевания почек, нормализовать работу сосудов. Самостоятельно можно сократить употребление соли (вместе с ней задерживается жидкость в организме) и чрезмерное употребление воды. Если врач не выявил противопоказаний, то можно применять травяные чаи, в составе которых есть жасмин, лимон, мята, брусника, клюква. По возможности исключите ношение обуви на высоком каблуке, а дома придайте ногам возвышенное положение (выше уровня сердца). Акцентирую Ваше внимание на том, что мочегонные препараты, в том числе и травы, принимаются только по назначению и под контролем врача. Бесконтрольный их прием может привестик повышенному выведению калия из организма, что чревато серьезными нарушениями в работе сердца.
Источник
