Протокол оказания медицинской помощи при судорожном синдроме

Неотложная помощь при судорожном синдроме часто является единственной возможностью спасти человеку жизнь. Это состояние проявляется в непроизвольных приступообразных сокращениях мышц, возникающих под воздействием различных видов раздражителей.
Появление судорог связано с патологической активностью определенных групп нейронов, которые выражаются в спонтанных импульсах головного мозга. Поэтому припадок может возникнуть как у взрослого, так и у ребенка.
Статистические данные свидетельствуют, что чаще всего проявляется судорожный синдром у детей дошкольного возраста. При этом в первые три года жизни малыша его фиксируют больше всего. Объясняется этот факт тем, что у детей в дошкольном возрасте возбуждающие реакции превалируют над тормозными из-за незрелости некоторых структур головного мозга.
После оказания неотложной помощи при судорожном синдроме взрослым и детям обязательно проводится диагностика для выявления причин, вызвавших судороги.

Виды судорог и их причины
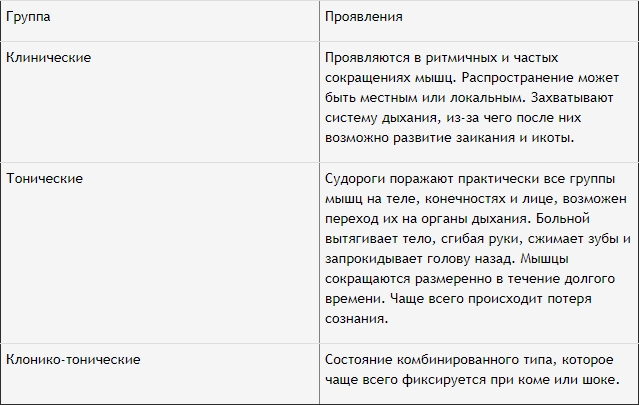
Сокращения мышц при судорогах имеют 2 вида проявления:
- Локализованные. Непроизвольно сокращается только одна группа мышц.
- Генерализованные. Конвульсии поражают все тело человека, сопровождаясь появлением пены изо рта, обморочным состоянием, временными остановками дыхания, непроизвольными опорожнениями кишечника или мочевого пузыря, прикусом языка.
В зависимости от проявления симптоматики припадки разделяют на 3 группы.
Причин, вызывающих судорожный симптом, много. При этом каждая возрастная категория имеет свои особенности.
Рассмотрим типичные причины появления болезни в каждой возрастной группе.
С младенческого возраста до 10 лет:
- Болезни ЦНС;
- Высокие показатели температуры тела;
- Травмирование головы;
- Патологические нарушения, обусловленные наследственностью, в обмене веществ;
- Церебральный паралич;
- Заболевания Канавана и Баттена;
- Идиопатическая эпилепсия.
С 10 до 25 лет:
- Токсоплазмоз;
- Травмирование головы;
- Опухолевые процессы в головном мозге;
- Ангиома.
От 25 до 60 лет:
- Злоупотребление алкоголем;
- Опухоли и развитие метастаз в головном мозге;
- Процессы воспалительного характера в коре головного мозга.
После 60 лет:
- Болезнь Альцгеймера;
- Нарушения в работе почек;
- Передозировка медикаментозными препаратами;
- Цереброваскулярные болезни.
Обратите внимание!
Судорожный симптом может возникнуть у абсолютно здорового взрослого человека или ребенка. Причиной в этом случае является длительный стресс или опасная ситуация. В этом случае, как правило, приступ проявляется единожды. Однако исключать его повторение нельзя.
Симптоматика
Помощь при судорогах оказывается по единой схеме. Однако нужно помнить, что вызывают синдром различные болезни, поэтому и симптоматика у них будет несколько отличаться.
Рассмотрим основные проявления этих заболеваний.
- Эпилепсия.
При эпилептическом припадке человек падает, его тело приобретает вытянутое положение, происходит сжимание челюстей, через которые обильно выделяется пенистая слюна. Зрачки не реагируют на свет. Подробную информацию об эпилептическом припадке читайте здесь.
- Лихорадка.
При высокой температуре возникают фебрильные судороги, которые отмечаются в период «белого» лихорадочного состояния.
Отличительной особенностью таких судорог является их возникновение только под воздействием высоких температурных показателей тела. После их снижения симптом пропадает.
Все о видах высокой температуры и правилах ее снижения узнаете здесь.
- Менингит, столбняк.
При данных инфекционных заболеваниях судорожный синдром появляется на фоне основной симптоматики.
При менингите на фоне частой рвоты отмечают судороги клонического характера.
При столбняке человек падает, его челюсти начинают двигаться, имитируя жевание, дыхание затрудняется, а лицо перекашивается.
- Гипогликемия.
Проявляется, как правило, у детей.
Заболевание провоцирует судороги у ребенка, у которого наблюдается нехватка витамина Д и кальция. Часто провокатором приступа является эмоциональное напряжение или стресс.
Характерным симптомом при этом заболевании является сокращение лицевых мышц, которое выражается в их подергивании.
- Аффективно-респираторные состояния.
Эти состояния также больше свойственны детям, особенно до трех лет. Возникают у малышей с высокой нервной возбудимостью при проявлении эмоций: гнева, боли, плача или радости.
Интересный факт!
Многие медики соотносят появление фебрильных и аффективно-респираторных судорог к началу развития эпилепсии, так как мозговые центры уже готовы к их повторению.
Необходимость первой помощи
Доврачебная помощь при судорожном припадке может быть оказана любым человеком, ставшим очевидцем произошедшего. Она заключается в простых и последовательных действиях, которые нужно выполнять быстро и четко.
Более того, нужно понимать, что вызов бригады скорой помощи является обязательным действием при таких состояниях. Если у вас нет времени на телефонный звонок, обратитесь за помощью к людям, находящимся поблизости. При разговоре с диспетчером укажите характер судорог.
Рассмотрим алгоритм действий по оказанию доврачебной помощи при судорожном синдроме любого типа.
Обратите внимание!
Мышечный спазм чаще всего сопровождается падением. Поэтому в первую очередь нужно предотвратить травмирование человека, убрав опасные предметы и подложив на пол мягкие вещи.
- Расстегните все элементы одежды пострадавшего, которые могут стеснять дыхание и мешать свободному притоку воздуха.
- Если челюсти не сжаты, сверните мягкую ткань в небольшой рулон и вставьте ее в рот больному. Таим способом можно избежать прикуса языка.
- Если это представляется возможным, переверните человека на бок. В случае его интенсивных движений, фиксируйте в таком положении голову: так при наступлении рвоты человек не сможет захлебнуться рвотными массами.
Обратите внимание!
Если у больного челюсти сильно сжаты, нельзя насильно их раскрывать, чтобы подложить ткань.
Если у ребенка перед началом приступа был истерика с громким плачем и криками, а с наступлением спазма поменялся цвет лица или нарушилась сердечная деятельность, первая помощь состоит в предотвращении нарушения дыхания малыша. Для этого нужно сбрызнуть его холодной водой или поднести к носу ватку, смоченную нашатырем.
Дальнейшее оказание помощи ребёнку и взрослому проходит в медицинском учреждении.
Помощь медицинского персонала
Что делать для лечения судорожного синдрома, решают медики только после детального обследования и выявления причины, которая вызвала синдром.
Терапия проводится в нескольких направлениях:
- Предотвращение последующих приступов с помощью противосудорожных препаратов;
- Восстановление утраченных функций, а также последующее поддержание правильной работы органов дыхания и кроветворения;
- В случае часто повторяющихся и длительных приступов все лекарственные средства вводят внутривенно;
- Контроль над полноценным питанием с целью восстановления ослабленного организма.
Медицинская помощь включает в себя терапию такими препаратами:
- Диазепам;
- Фенитоин;
- Лоразепам;
- Фенобарбитал.
Действие этих препаратов базируется на снижение процесса возбудимости нервных волокон.
Независимо от вида выбранной терапии, неврологи рекомендуют после первого приступа проводить длительное лечение. Связано это с тем, что избавление от судорог как симптома возможно только после полного излечения от болезни, которая их вызвала.
Источник
 Обзор документа
Обзор документа
Приказ Министерства здравоохранения РФ от 5 июля 2016 г. № 468н “Об утверждении стандарта скорой медицинской помощи при судорогах, эпилепсии, эпилептическом статусе”
В соответствии со статьей 37 Федерального закона от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, № 48, ст. 6724; 2015, № 10, ст. 1425) приказываю:
1. Утвердить стандарт скорой медицинской помощи при судорогах, эпилепсии, эпилептическом статусе согласно приложению.
2. Признать утратившим силу приказ Министерства здравоохранения Российской Федерации от 20 декабря 2012 г. № 1082н «Об утверждении стандарта скорой медицинской помощи при судорогах» (зарегистрирован Министерством юстиции Российской Федерации 11 марта 2013 г., регистрационный № 27597).
Зарегистрировано в Минюсте РФ 15 июля 2016 г.
Регистрационный № 42863
Приложение
к приказу Министерства здравоохранения РФ
от 5 июля 2016 г. № 468н
Стандарт
скорой медицинской помощи при судорогах, эпилепсии, эпилептическом статусе
Категория возрастная: взрослые
Пол: любой
Фаза: острое состояние
Стадия: любая
Осложнения: вне зависимости от осложнений
Вид медицинской помощи: скорая, в том числе скорая специализированная, медицинская помощь
Условия оказания медицинской помощи: вне медицинской организации
Форма оказания медицинской помощи: экстренная
Средние сроки лечения (количество дней): 1
1. Медицинские услуги для диагностики заболевания, состояния
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
3. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, с указанием средних суточных и курсовых доз
_____________________________
*(1) — Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотра
*(2) Вероятность предоставления медицинских услуг или назначения лекарственных препаратов для медицинского применения (медицинских изделий), включенных в стандарт медицинской помощи, которая может принимать значения от 0 до 1, где 1 означает, что данное мероприятие проводится 100% пациентов, соответствующих данной модели, а цифры менее 1 — указанному в стандарте медицинской помощи проценту пациентов, имеющих соответствующие медицинские показания.
*(3) — международное непатентованное или химическое наименование лекарственного препарата, а в случаях их отсутствия — торговое наименование лекарственного препарата
*(4) — средняя суточная доза
*(5) — средняя курсовая доза
Примечания:
1. Лекарственные препараты для медицинского применения, зарегистрированные на территории Российской Федерации, назначаются в соответствии с инструкцией по применению лекарственного препарата для медицинского применения и фармакотерапевтической группой по анатомо-терапевтическо-химической классификации, рекомендованной Всемирной организацией здравоохранения, а также с учетом способа введения и применения лекарственного препарата.
2. Назначение и применение лекарственных препаратов для медицинского применения, медицинских изделий и специализированных продуктов лечебного питания, не входящих в стандарт медицинской помощи, допускаются в случае наличия медицинских показаний (индивидуальной непереносимости, по жизненным показаниям) по решению врачебной комиссии (часть 5 статьи 37 Федерального закона от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, № 48, ст. 6724; 2015, № 10, ст. 1425)).
Обзор документа
Утвержден новый стандарт медицинской помощи, определяющий основные требования к диагностике и лечению больных при судорогах, эпилепсии, эпилептическом статусе. Стандарт рекомендован для использования при оказании скорой, в том числе скорой специализированной, медицинской помощи.
Для просмотра актуального текста документа и получения полной информации о вступлении в силу, изменениях и порядке применения документа, воспользуйтесь поиском в Интернет-версии системы ГАРАНТ:
Источник
Кардиогенное синкопе (приступы Морганьи-Адамса-Стокса)
-
Возникновение в положении сидя или лёжа возможно. -
Возникновение во сне возможно. -
Предвестники: часто отсутствуют (при тахиаритмиях обмороку может предшествовать учащённое сердцебиение). -
Очаговая неврологическая симптоматика отсутствует. -
Тонико-клонические движения могут возникать после 30 с обморока (вторичные аноксические судороги). -
Цвет кожи лица: бледность в начале, гиперемия после восстановления. -
Прикусывание языка бывает редко. -
Непроизвольное мочеиспускание возможно. -
Повреждения при падении возможны. -
Спутанность сознания после приступа не характерна. -
Боли в конечностях отсутствуют. -
Частичная амнезия.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
ДИАГНОСТИКА (D, 4)
Оценка ситуации и уточнение анамнеза:
-
Если статус развился на улице или в общественном месте, то в такой ситуации медицинские работники бригады скорой медицинской помощи имеют право осмотреть бумажник, хозяйственную сумку, карманы, так как при этом иногда удается обнаружить медицинские справки, рецепты, лекарства, указывающие на заболевание, с наибольшей вероятностью явившееся причиной неотложного состояния и статуса. Обнаруженные при обследовании запах алкоголя изо рта и/или признаки социальной и бытовой запущенности («облик бомжа») могут часто свидетельствовать о хроническом алкоголизме.
-
Если статус развился у одинокого больного в квартире, обнаружение в помещении бутылок из-под алкогольных напитков с определенной уверенностью позволяет предположить, что причиной статуса является острая алкогольная интоксикация. Упаковка с противосудорожными препаратами, рецепты на них, а также медицинские справки, чаще всего свидетельствуют об эпилепсии. -
В случаях, когда статус развился в присутствии родных или близких, прежде всего, следует у них выяснить, были ли у больного раньше судорожные припадки.
Обязательные вопросы
-
Помнит ли больной о припадке? -
Когда начались судороги? Сколько времени продолжались или продолжаются? -
Терял ли больной сознание? Если да, то восстановление сознания быстрое или замедленное? Присутствует ли головная боль? -
Условия возникновения приступа (стоя, сидя, лёжа, во сне, при физической нагрузке)? -
Был ли крик вначале приступа? -
Присутствовали ли в начале приступа поворот головы, отклонение глазных яблок, односторонние подёргивания конечностей, нечленораздельные звуки и др.? -
Сопутствуют ли приступу прикус языка, непроизвольное мочеиспускание? -
Судорожный припадок был однократным или повторялся в течение последних 6 ч? -
Были ли подобные приступы ранее? Чем они купировались? -
Страдает ли больной эпилепсией? Наблюдается ли у врача-невролога? Принимает ли антиконвульсанты? -
Нет ли эпилепсии у ближайших родственников? -
Злоупотребляет ли пациент алкоголем? Употребляет ли наркотики? -
Какая имеется сопутствующая патология (инсульт, ИБС, сахарный диабет, васкулит, опухоли и др.)? Какие лекарственные средства принимает больной? -
Были ли у больного ранее: травма головного мозга, родовая травма, менингит или энцефалит в анамнезе?
Осмотр и физикальное обследование
-
Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. -
Визуальная оценка цвета кожи лица: гиперемия или цианоз в начале приступа. -
Осмотр ротовой полости: прикусывание языка. -
Исследование пульса, измерение ЧСС, АД: исключить тахикардию, брадиаритмию, гипертонический криз.
Инструментальные исследования
-
Определение концентрации глюкозы в крови (исключение гипогликемии).
Принятие решения о госпитализации.
Уточнение фактов сопровождающих судорожный синдром может помочь в выборе стационара для госпитализации.
Решающее значение имеет дифференциация эпилептической болезни от симптоматической эпилепсии. Если установлено, что статус развился у больного, длительно страдающего эпилепсией, то более вероятно, что в стационаре не потребуется сложных диагностических процедур для подтверждения диагноза.
Однако, генерализованный общий судорожный припадок и длительный пароксизм сумеречного состояния сознания требуют госпитализации и консультации психиатра для выбора места госпитального лечения (психиатрический стационар или продолжение наблюдения в лечебном отделении открытого типа).Парциальный судорожный припадок без утраты сознания, проявляющийся кратковременными клоническими или тоническими судорогами в так же требует стационарного наблюдения, так как генерализация припадка не может быть исключена.
При подозрении на острое отравление должен быть произведен осмотр помещения, где находится больной, и его одежды с целью возможного обнаружения в карманах соответствующих препаратов, рецептов и т. д. Следует иметь в виду возможность отравления больных вследствие передозировки противосудорожных средств. При наличии достаточно убедительных данных об отравлении медицинский работник скорой медицинской помощи должен подготовиться к проведению срочных дезинтоксикационных мероприятий и иметь в виду необходимость госпитализации больного в токсикологическое отделение.
Все полученные на догоспитальном этапе сведения об обстоятельствах, предшествовавших развитию статуса, а также данные об оказанной помощи должны быть тщательно документированы и переданы в стационар, куда доставлен больной. После купирования статуса или урежения судорожных припадков больные госпитализируются в ближайший стационар.
Обязательная госпитализация в стационар в следующих случаях:
-
при впервые возникшем эпилептическом припадке; -
при успешном купировании эпилептического статуса; -
при серии припадков или эпилептическом статусе; -
при клинике острой травмы головного мозга; -
при беременности (в акушерско-гинекологический стационар).
Пациенты после однократного эпилептического приступа с установленной причиной госпитализации не требуют.
Если во время транспортировки судороги повторяются, то в машине «скорой помощи» приходится, как правило, прибегать к противосудорожной терапии вплоть до инсуфляции смеси закиси азота с кислородом.
ЛЕЧЕНИЕ (D, 4)
Общие мероприятия.
-
При остановке дыхания и/или кровообращения необходимо проводить сердечно-лёгочную реанимацию. -
Во время приступа необходимо следить за проходимостью дыхательных путей. При нарушении проходимости — большим и указательным пальцами или ладонью правой руки нажать на подбородок, оттянуть нижнюю челюсть, достать запавший язык, извлечь съемные зубные протезы (при их наличии), очистить рот от слизи и крови. Для профилактики прикусывания языка ввести между зубами завернутые в кусок плотной материи (марля, полотенце) ложку или шпатель. -
Во время приступа необходимо обеспечить положение больного на боку, предотвращающее самотравматизацию. Персонал удерживает больного, уберегая от дополнительных ушибов и повреждений, голову пациента поворачивают набок, подкладывают под голову мягкий предмет; шею и талию освобождают от стеснения воротником, галстуком. -
Во время транспортировки необходимо проводить повторную санацию дыхательных путей — аспирацию содержимого глотки, гортани, трахеи. Для предупреждения западания языка и поддержания проходимости дыхательных путей ввести воздуховод. -
Во время транспортировки необходимо проводить оксигенотерапию. -
При оказании помощи оценивают АД и состояние сердечного ритма. При продолжающихся судорогах этих параметры мониторируются и при необходимости корригируются. При наличии промежутков между пароксизмами пациенту устанавливается назо-гастральный зонд, мочевой катетер, внутривенный порт (катетер) в кубитальную или центральную вену (яремную, подключичную, бедренную).
Способ применения и дозы лекарственных средств
Купирование эпилептического статуса осуществляется по следующему алгоритму:
-
Если на момент оказания помощи имеется клиническая картина развернутого припадка, необходимо в/вмедленно ввести препараты «первой очереди» из группы бензодиазепинов — диазепам (седуксен, реланиум, сибазон) по 2–4 мл на 10 мл изотонического раствора. Следует помнить, что при быстром в/в введении может возникать угнетение дыхания и западание языка (!). Для купирования судорожного припадка возможно использование препаратов вальпроевой кислоты для внутривенного введения — конвулекс для в/в медленного болюсного введения или для в/в инфузии рекомендуется в дозе 0,5-1,0 мг/кг массы тела/ч. -
Если через 10 мин после введения противосудорожных препаратов судороги не прекращаются, упомянутые препараты в тех же дозах вводятся в/в повторно. -
Больным пожилого и старческого возраста для профилактики нарушений сердечного ритма дополнительно в/в вводится 10 мл 10% раствора калия хлорида или 10 мл панангина на 10 мл изотонического раствора натрия хлорида. -
Если статус не купируется спустя 15 мин после назначения препаратов «второй очереди»приходится прибегать к использованию мероприятий «третьей очереди», к которым относятся ингаляционное введение кислорода и натрия тиопентала. -
Другие необходимые мероприятия.
Одновременно с лекарствами и приемами, необходимыми для непосредственного купирования статуса, в ряде случаев приходится прибегать к назначению препаратов, корригирующих или ликвидирующих сопутствующие патологические процессы или состояния обусловленные статусом:
-
при содержании глюкозы в крови менее 5 ммоль/л (или exjuvantibus) — 50 мл 40% раствора глюкозы в/в (не более 120 мл из-за угрозы отёка головного мозга, детям 1 г/кг). Предварительно необходимо ввести 2 мл 5% раствора тиамина (100 мг) для предупреждения потенциально смертельной острой энцефалопатии Гайе—Вернике, которая развивается вследствие дефицита витамина В1 (тиамина), усугубляющегося на фоне поступления больших доз глюкозы, особенно при алкогольном опьянении и длительном голодании. -
при артериальной гипертензии, сопровождающейся тахикардией, назначается анаприлин (обзидан) — по 10–30 мг в зависимости от уровня АД и ЧСС; таблетки размельчают и с небольшим количеством воды вводят в зонд (ротовую полость) в промежутке между судорогами; -
при артериальной гипертензии, сопровождающейся брадикардией, назначается коринфар по 20–40 мг в зависимости от АД и ЧСС; таблетки размельчают с небольшим количеством воды; -
при брадикардии менее 50 уд/мин в/м вводится 0,5 мл 0,1% раствора атропина; -
при гипертермии в/м вводится 2–4 мл 50% раствора анальгина; -
при резкой головной боли, возникающей после купирования судорог, назначаются различные анальгетики; наиболее эффективен трамадол (трамал); -
предотвращение отека головного мозга, прогнозируемого при длительном течении судорожного эпизода, предполагает целый комплекс мероприятий — возвышенное положение головы (≥30о), достаточная свобода движения диафрагмы, оптимальные параметры артериального давления и сердечной деятельности (ЧСС и ритм), достаточная оксигенация крови (по показателю SpO2 95-99%), устранение болевых ощущений, нормализация температуры тела, нормализация гликемии в пределах 3-10 ммоль/л.
Предостережения
-
Категорически противопоказано введение аминазина, трифтазина и других нейролептиков, так как они резко угнетают дыхание и гемодинамику. -
Категорически противопоказано введение препаратов, обладающих эпилептогенным действием — камфора, коразол, кордиамин, бемегрид. -
Препараты, которых следует избегать при эпилептическом статусе: наркотики, фенотиазины, препараты для нервно-мышечной блокады. В случае их применения припадки могут продолжаться и приводить к неврологическому повреждению, но при этом не проявляться клинически. -
При проведении ИВЛ у больных с эпистатусом нужно избегать гипервентиляции (гипервентиляция, хотя и снижает внутричерепное давление, но в данном случае неприменима, т. к. она снижает судорожный порог и провоцирует припадки). Режимы применяемой ИВЛ должны компенсировать гипоксию.
Часто встречающиеся ошибки
-
Отказ от исследования концентрации глюкозы в крови. -
Введение 40% раствора глюкозы без тиамина (100 мг).
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (СтОСМП)
Оказание помощи в стационарном отделении скорой медицинской помощи предполагает продолжение мероприятий направленных на купирование судорожного синдрома и профилактику осложнений. Одновременно с оказанием помощи выполняется диагностичекий комплекс, позволяющий уточнить причины развития судорожного синдрома.
Наиболее тяжелые пациенты с признаками нарушенного сознания госпитализируются в медицинские организации, оказывающие круглосуточную медицинскую помощь (1++, А). При поступлении они осматриваются дежурным врачом-неврологом, который совместно с врачом-анестезиологом-реаниматологом оценивает состояние жизненно важных функций организма больного, общее состояние больного, неврологический статус (общемозговые и очаговые симптомы, признаки раздражения мозговых оболочек), результаты электрокардиографии, анализ крови (ОАК, тромбоциты, глюкоза, международное нормализованное отношение (MHO), активированное частичное тромбопластиновое время (АЧТВ). Лабораторная диагностика позволяет получить данные о метаболических расстройствах, сопровождающиеся клинической картиной патоксизмального нарушения сознания и судорогами (в плазме крови: электролитные нарушения, гипергликемия, гипогликемия, гипопротеинемия, анемия, полицитемия, воспалительные изменения крови и др.; в моче – белок, глюкоза, ацетон, эритроциты, бактерии, патологические примеси).
Для уточнения церебральных причин эпилептического синдрома (травма, опухоль и др.) осуществляется проведение компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) головного мозга.
В остальных случаях проводится уточнение диагноза эпилепсии. Данные анамнеза имеют главенствующее значение, эпилепсию следует заподозрить при повторяющихся относительно стереотипных припадках с непроизвольными моторными, сенсорными или психическими проявлениями.
| № п.п. | форма судорожного синдрома | особенности клинической картины |
| 1 | Тонико-клонические припадки | Начало внезапное: мгновенное выключение сознания и симметричные тонические сокращения диафрагмы и межреберных мышц, при этом больной может издавать громкий крик. Больной падает на землю в децеребральной позе или в позе опистотонуса. Во время этой стадии (продолжается от нескольких секунд до 3 минут) отсутствует дыхание и отмечается цианоз. Тоническая фаза сменяется клонической. Возможен прикус языка, и тогда слюна будет с примесью крови. Если мочевой пузырь был наполнен, нередко отмечается недержание мочи. Клонические сокращения постепенно урежаются и прекращаются. У больного сохраняется коматозное состояние с атонией конечностей. Больной может прийти в сознание через несколько минут, затем нередко погружается в постприпадочный сон. Проснувшись, больной испытывает сильную головную боль, боль в мышцах, усталость и раздражительность. |
| Тонические генерализованные приступы | Генерализованные судорожные припадки имеют определенную суточную приуроченность к циклу сон – бодрствование. Протекают как первая фаза тонико-клонического припадка с кратковременной потерей сознания. Наблюдается в грудном возрасте вследствие преимущественного функционирования стволовых структур. | |
| Миоклонические припадки | Сочетание миоклонических судорог с потерей сознания, могут быть проявлением генерализованных судорожных припадков, абсансов. При этом миоклонические судороги представляют собой быстрые, часто повторяющиеся внезапные симметричные подергивания конечностей и туловища. | |
| Абсансы | Начинаются внезапно и продолжаются менее 30 с. Взгляд застывает, всякая активность, включая еду, жестикуляцию внезапно обрывается. Больной не отвечает на вопросы. Пароксизм обрывается внезапно, спутанности сознания нет, и больной продолжает прерванную деятельность. | |
| Парциальные простые припадки | Возникают в любом возрасте и характеризуются фокальной эпилептической активностью без нарушения сознания. Клиническая картина зависит от вовлеченности области мозга(оперкулярные, адверсивные, гемиприпадки, соматосенсорные, зрительные с фотопсиями, слуховые, обонятельные). | |
| Инфантильные спазмы | По внешним проявлениям инфантильные спазмы чаще носят флексорный (сгибательный) характер. У ребенка при выраженных припадках внезапно сгибаются голова и туловище (он как бы пытается сесть), руки выбрасываются кверху и в стороны, реже сгибаются. Возможно также сгибание и разведение ног. Такие пароксизмы очень кратковременны (длятся несколько секунд), часто протекают сериями – по несколько десятков в каждой. Общее количество их в течение суток может достигать несколько сотен. | |
| Атонические припадки | Возникает потеря сознания и отмечается утрата мышечного тонуса – генерализованная или ограниченная мышцами шеи (наблюдаются только у детей). При генерализованном атоническом припадке больной падает на землю. | |
| Синдром Леннокса-Гасто | Эпилептические пароксизмы падений. Наиболее типичны приступы внезапных падений, приступы включают в себя внезапное сгибание шеи и туловища, подъем рук в состоянии полуфлексии или разгибания, разгибание ног, сокращение лицевой мускулатуры, вращательные движения глазных яблок, апноэ, гиперемию лица. |
Источник


