Пропедевтика синдром поражения сердечной мышцы
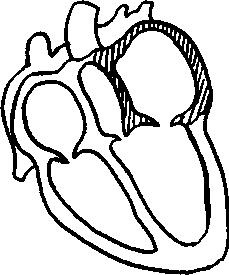
1. Этиология и клиническая картина Поражение мышцы сердца может наблюдаться при целом ряде патологических состояний: инфаркте миокарда, миокардитах, дистрофии миокарда, кардиосклерозе, кардиомиопатии. Все эти состояния характеризуются вполне определенной клинической картиной, но имеются и некоторые общие признаки, которые можно объединить в синдром поражения сердечной мышцы.
Как известно, миокард обладает рядом специфических функций. Это автоматизм, возбудимость, проводимость и сократимость. В зависимости от локализации поражения сердечной мышцы могут возникать различные проявления этого синдрома. Так при поражении проводящей системы сердца наблюдаются различные аритмии, а поражение кардиомиоцитов приводит к возникновению болей и снижению сократительной способности сердца. Последнее ведет к развитию синдрома сердечной недостаточности, проявления которого были изложены ранее.
Больные с поражением мышцы сердца могут жаловаться на боли, неприятные ощущения в сердце разнообразного характера, сердцебиение, перебои в работе сердца. Боли могут быть стенокардитическими (сжимающими, приступообразными, локализующимися за грудиной, иррадиирующими в левую руку и под лопатку), а также ноющими, колющими, продолжительными, с локализацией преимущественно у верхушки сердца, как правило, без иррадиации.
2. Данные объективного исследования Осмотр. При осмотре выявляются признаки, характерные для недостаточности кровообращения (изложены в предыдущем разделе).
Пальпация. При пальпации пульса могут обнаруживаться различные нарушения ритма (pulsus irregularis) — экстрасистолия, мерцательная аритмия и другие и частоты (pulsus frequens, pulsus rarus).
Перкуссия. Вследствие снижения сократительной функции миокарда размеры сердца (относительной сердечной тупости) увеличиваются в поперечнике. Особенно заметно смещение кнаружи левой границы относительной сердечной тупости (так как чаще страдает миокард левого желудочка, вследствие чего развивается его дилатация).
Аускультация. На верхушке сердца отмечается ослабление I тона, обусловленное прежде всего мышечным его компонентом, а также повышенным наполнением дилатированного левого желудочка. Характерным признаком поражения мышцы сердца является систолический шум на верхушке, не проводящийся за пределы проекции сердца. Этот шум обязан своим происхождением поражению папиллярных мышц, но может быть и дилатационным, так как вследствие увеличения левого желудочка развивается относительная недостаточность митрального клапана. При этом появляются и другие симптомы митральной недостаточности, что будет подробно изложено в соответствующем разделе пособия.
Сократительный миокард правого желудочка поражается редко, но если это происходит, то отмечается ослабление I тона, а иногда и появление систолического шума у основания мечевидного отростка. Механизм этих проявлений аналогичен описанному для левого желудочка.
Для поражения мышцы сердца характерно появление патологического (маятникообразного) ритма: I тон по силе равен II, паузы между тонами одинаковы за счет укорочения диастолы. При тяжелом поражении миокарда возможно появление так называемого ритма галопа; старые авторы называли его «криком сердца о помощи». Механизм образования этого ритма (который может быть протодиастолическим — за счет образования III тона или пресистолическим, когда имеется IV тон) изложен в разделе «Исследование сердечно-сосудистой системы».
Диагностика синдрома. Наиболее достоверными признаками поражения сердечной мышцы являются аритмичный пульс, смещение кнаружи левой границы относительной сердечной тупости, ослабление I тона на верхушке и систолический шум, не проводящийся за пределы проекции сердца, а также маятникообразный ритм или ритм галопа.
3. Дополнительные методы исследования На электрокардиограмме наблюдаются различные нарушения ритма и проводимости, а также признаки недостаточности коронарного кровообращения. Рентгенологически отмечается расширение тени сердца в поперечнике, ослабленная, а иногда аритмичная его пульсация. Эхокардиографическое исследование позволяет определить нарушения общей и локальной сократимости миокарда (гипокинезию, акинезию, дискинезию), его гипертрофию или истончение, дилатацию полостей сердца и связанную с этим недостаточность клапанов.
Источник
Тема№12.
Контрольные
вопросы.
Определение: нарушение основных функций
миокарда в результате воздействия
различных причин, приводящих к развитию
воспаления, некроза, кардиосклероза,
гипертрофии.
Причины
возникновения:
Миокардиты
(острый или миокардитический
кардиосклероз).Кардиомиопатии.
ИБС
(связана в основном с возникновением
коронарогенной ишемии с дистрофическими
изменениями и/или развитием инфаркта
миокарда, и/или кардиосклероза.Кардиосклероз
(постмиокардитический, атеросклеротический,
постинфарктный).Заболевания,
вызвавшие развитие гипертрофии миокарда
вследствие увеличения нагрузки, объемом
(недостаточность клапанов сердца) или
давлением (артериальная и легочная
гипертензии, стеноз клапанов сердца).Поражение
миокарда при других заболеваниях
В синдром поражения
миокарда входят:
Синдром
кардиомегалии.Синдром
нарушения ритма и проводимости.Синдром
сердечной недостаточностиСиндром
кардиалгии
2 Синдром кардиомегалии. Определение, причины возникновения, клинические проявления. Синдром кардиомегалии
Сущность
синдрома заключается в гипертрофии и
дилатации отдельных (или всех) камер
сердца.
Гипертрофия
миокарда —
это увеличение мышечной массы миокарда,
которое в большинстве случаев носит
компенсаторный характер и развивается
при увеличении нагрузки на миокард
того или иного отдела сердца (желудочков
или предсердий).
Причины
гипертрофии миокарда:
Увеличение
преднагрузки.Увеличение
постнагрузки.Идиопатическая
гипертрофия миокарда (ГКМП — изучается
на старших курсах).
Дилатация
— это расширение
одной или нескольких камер сердца,
которое в одних случаях также может
быть компенсаторным, развивающимся при
увеличение нагрузки на данный отдел
сердца (тоногенная дилатация), а в других
может служить одним из признаков
декомпенсации и резкого снижения
сократительной способности миокарда
(миогенная дилатация).
Причины
дилатации:
Увеличение
преднагрузки (тоногенная дилатация);Увеличение
постнагрузки (миогенная дилатация);Острое
повреждение миокарда (инфаркт, миокардит)
/миогенная дилатация/.
Увеличение
преднагрузки: перегрузка «объемом»
обуславливает развитие эксцентрической
гипертрофии, характеризующейся
увеличением размеров камеры без утолщения
ее стенки (митральная недостаточность,
аортальная недостаточность, недостаточность
трехстворчатого клапана).
Увеличение
постнагрузки: перегрузка «сопротивлением»
индуцирует развитие концентрической
гипертрофии, характеризующейся утолщением
стенок без увеличения размеров его
камер (аортальный стеноз, митральный
стеноз, артериальная гипертензия,
атеросклеротический и постинфарктный
кардиосклероз).
Кластер симптомов
гипертрофии и дилатации левого желудочка
(рис17)
Причины:
артериальная гипертензия, пороки
аортальных клапанов, недостаточность
митрального клапана, миокардитический,
постинфарктный и атеросклеротический
кардиосклероз.
Клинические
проявления:
Жалобы
на боли в области сердца различного
характера (по типу кардиалгии), но иногда
больной может не предъявлять никаких
жалоб.При
осмотре: смещение верхушечного толчка
влево (при гипертрофии) и вниз (при
дилатации).При
концентрической гипертрофии пальпаторно
ощущается высокий, резистентный
верхушечный толчок, при (эксцентрической
гипертрофии) высокий и разлитой.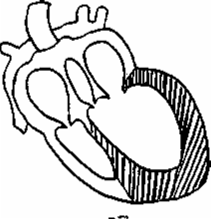
При
перкуссии: расширение границ относительной
тупости сердца влево и вниз, формирование
аортальной конфигурации сердца.При
аускультации: ослабление первого тона
на верхушке, при выраженной дилатации
появление (чаще — протодиастолического
и мезодиастолического) ритма галопа.На
ЭКГ признаки гипертрофии левого
желудочкаРис. 17
На
рентгенограммах — аортальная конфигурация
сердца.ЭХО-КС:
утолщение стенок левого желудочка:
ЗСЛЖ и МЖП >11мм, масса миокарда ЛЖ у
мужчин >183г, у женщин>141г; расширение
полости ЛЖ >56мм.
Кластер симптомов
увеличения левого предсердия (рис
18).
Причины:
Митральные порок сердца (стеноз и
недостаточность).
Клинические
проявления:
Обнаружение
патологической пульсации во II-III
межреберье слева от грудины.
Смещение
верхней границы относительной сердечной
тупости вверх и влево в III межреберье
(за счет выбухания ушка левого предсердия)
— формирование митральной конфигурации
сердца.При сопутствующей легочной
гипертензии при аускультации
выслушивается акцент второго тона во
II межреберье слева от грудины._______________________
Рис.18
Дилатация
левого предсердия
На
ЭКГ проявления Р-mitrale
в отведениях (II, V1,
V2).На
рентгенограмме удлинение и выбухание
III дуги по левому контуру.ЭХО-КС:
увеличение полости ЛП >40мм.Кластер симптомов
увеличения правого желудочка (рис.19)Причины:
декомпенсированные пороки митрального
клапана, пороки трикуспидального
клапана, легочная гипертензия, легочное
сердце.Клинические
проявления:
Пульсация
шейных вен, особенно на выдохе, появление
эпигастральной пульсации, не исчезающей
на выдохе. Пульсация печени, не
совпадающая по времени с пульсацией
правого желудочка (симптом качелей).Усиленный
разлитой сердечный толчок в прекардиальной
области.Увеличение
границ относительной сердечной тупости
вправо и влево.
При
аускультации ослабление I тона, при
выраженной дилатации систолический
шум у основания мечевидного отростка,
усиливающийся на высоте вдоха (симптом
Ревер-Корвальо). При сопутствующей
легочной гипертензии акцент II тона
над легочной артерии.На
ЭКГ: косвенные признаки гипертрофии
правого желудочка, на рентгенограмме
при значительном увеличении правого
желудочка он может выйти на правый
контур, обуславливая появление III дуги
по правому контуру.
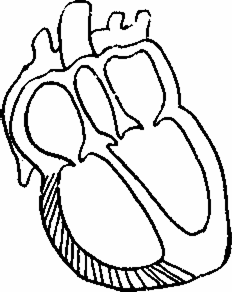
Рис.
19Гипертрофия
и дилатация правого желудочка
ЭХО-КС:
утолщение стенки ПЖ>5мм и полости
ПЖ>25мм, при этом верхушка сердца
выполнена ПЖ, так же наблюдается
неопределенный или парадоксальный
характер движения МЖП. СДЛА>30мм.рт.ст.,
СрДЛА>18мм.рт.ст.
Кластер симптомов
увеличения правого предсердияПричины:
пороки трикуспидального клапана.Клинические
проявления:
Увеличение
границ относительной сердечной тупости
вправо.На
ЭКГ появление высокого Р — pulmonale в
отведениях II, III.На
рентгенограмме — резкое расширение
второй дуги правого контураЭХО-КС:
Увеличение полости ПП в В-режиме.
Источник
Пропедевтика внутренних болезней: конспект лекцийА. Ю. Яковлева
1. Миокардиты
Миокардит – заболевание, сопровождающееся воспалением миокарда. Оно может возникать самостоятельно под воздействием определенных факторов, тропных к миокарду, или в составе других заболеваний, например системных (системной красной волчанки, системной склеродермии).
Классификация
1. По патогенетическому аспекту выделяют миокардиты:
1) аллергические;
2) инфекционные;
3) инфекционно-токсические.
2. По характеру течения процесса различают миокардиты:
1) острые;
2) подострые;
3) хронические.
3. В соответствии с тяжестью течения различают миокардиты:
1) легкие;
2) средней тяжести;
3) тяжелые.
4. По характеру поражения миокарда различают миокардиты:
1) очаговые;
2) диффузные.
Этиология. Вирусы, бактерии, риккетсии, грибы или паразиты вызывают как инфекционные, так и инфекционно-токсические миокардиты.
Очень тяжелым бывает миокардит при дифтерии. Аллергические миокардиты развиваются при приеме лекарственных препаратов. При тяжелых ожогах, введении в организм сывороток развивается миокардит идиопатический Абрамова-Фидлера.
Патогенез. Воздействие различных этиологических факторов приводит квыделению миокардиальных антигенов. В ответ на это образуются антитела и комплексы антиген – антитело. Они провоцируют дальнейшее повреждение сердечной мышцы, вызывая клинические проявления заболевания.
Клиника. Заболевание часто встречается в молодом возрасте, причем у мужчин и женщин с одинаковой частотой. Заболевание развивается через определенное время после воздействия какого-либо этиологического фактора. Первым симптомом являются боли в области сердца. Они постоянные, не очень интенсивные, тупого или ноющего характера, не иррадиируют, не имеют связи с физическим или эмоциональным перенапряжением. Очень характерным симптомом миокардита является сильно выраженная слабость. Она нередко ограничивает всякую физическую активность. Любая деятельность сопровождается выраженной одышкой. Нарушение основных функций сердечной мышцы вызывает нарушение сердечного ритма, ощущаемое больным как перебои в работе сердца.
Как и любой другой воспалительный процесс, миокардит может сопровождаться повышением температуры тела, потливостью, недомоганием. При опросе нужно обратить внимание на предшествующие появлению жалоб перенесенные заболевания либо другие факторы, относящиеся к этиологии миокардитов.
Осмотр и данные клинического обследования. Наблюдается бледность кожных покровов, возможен акроцианоз. Иногда больной находится в положении ортопноэ, отмечаются набухание шейных вен, отеки нижних конечностей. Эти признаки объясняют-ся появлением сердечной недостаточности. Пульс аритмичен, отмечается уменьшение частоты пульса. Артериальное давление снижено.
Перкуссия. Расширение границ сердца.
Пальпация. Верхушечный толчок пальпируется левее нормального его местоположения, что связано с расширением границ сердца.
Аускультация. Тоны сердца приглушены, причем I тон более, чем II. Могут выслушиваться ритм галопа, на верхушке сердца систолический шум, аускультативно определяются нарушения сердечного ритма.
ЭКГ. Изменения крайне многообразны и могут затрагивать желудочковый комплекс QRS (снижение вольтажа зубцов), снижение вольтажа зубца Р, снижение и инверсию Т, снижение интервала S-T. Имеют место изменения, соответствующие разнообразным нарушениям ритма.
Рентгенологическое исследование (как и эхокардиологическое исследование) позволяет диагностировать увеличение сердца и расширение его отдельных камер.
Лабораторные методы исследования. ОАК позволяет выявить воспалительные изменения, т. е. увеличение СОЭ, лейко-цитоз со сдвигом формулы влево, биохимический анализ – повышение глобулинов (?2 и ?), фибриногена, С-реактивного белка. Повышается содержание ферментов ЛДГ и КФК (МВ-фракции).
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
ЛЕКЦИЯ № 4. Миокардиты
Миокардиты – воспалительные заболевания сердечной мышцы инфекционной, аллергической или токсико-аллергической природы.Этиология. Основными факторами развития заболевания являются бактериальные инфекции, гнойно-септические заболевания
ЛЕКЦИЯ № 12. Воспалительные заболевания сердечно-сосудистой системы: миокардиты, перикардиты. Гипертоническая болезнь
1. Миокардиты
Миокардит – заболевание, сопровождающееся воспалением миокарда. Оно может возникать самостоятельно под воздействием определенных
1. Миокардиты
Миокардит – заболевание, сопровождающееся воспалением миокарда. Оно может возникать самостоятельно под воздействием определенных факторов, тропных к миокарду, или в составе других заболеваний, например системных (системной красной волчанки, системной
6. МИОКАРДИТЫ
Миокардиты – воспалительные заболевания сердечной мышцы инфекционной, аллергической или токсико-аллергической природы.Этиология. Основные факторы: бактериальные инфекции, гнойно-септические заболевания, вирусная инфекция, аллергические факторы,
Инфекционные (неревматические) миокардиты
Миокардит – это воспаление сердечной мышцы. Причиной развития неревматических миокардитов могут быть различные инфекции.
Ведущее место принадлежит вирусным инфекциям – кардиотропным энтеровирусам – вирусы Коксаки А и В,
Миокардиты. ревматический миокардит
В основе любого миокардита лежит инфекционное начало. Среди заболеваний, вызывающих миокардит, на первом месте стоит ревматизм, затем идут сепсис, дифтерия и тифы. В последнее время появились новые формы миокардита, вызываемые
Источник
Этиология и клиническая картина
Поражение мышцы сердца может наблюдаться при целом ряде патологических состояний: инфаркте миокарда, миокардитах, дистрофии миокарда, кардиосклерозе, кардиомиопатии. Все эти состояния характеризуются вполне определенной клинической картиной, но имеются и некоторые общие признаки, которые можно объединить в синдром поражения сердечной мышцы.
Как известно, миокард обладает рядом специфических функций. Это автоматизм, возбудимость, проводимость и сократимость. В зависимости от локализации поражения сердечной мышцы могут возникать различные проявления этого синдрома. Так при поражении проводящей системы сердца наблюдаются различные аритмии, а поражение кардиомиоцитов приводит к возникновению болей и снижению сократительной способности сердца. Последнее ведет к развитию синдрома сердечной недостаточности, проявления которого были изложены ранее.
Больные с поражением мышцы сердца могут жаловаться на боли, неприятные ощущения в сердце разнообразного характера, сердцебиение, перебои в работе сердца. Боли могут быть стенокардитическими (сжимающими, приступообразными, локализующимися за грудиной, иррадиирующими в левую руку и под лопатку), а также ноющими, колющими, продолжительными, с локализацией преимущественно у верхушки сердца, как правило, без иррадиации.
Данные объективного исследования
Осмотр. При осмотре выявляются признаки, характерные для недостаточности кровообращения (изложены в предыдущем разделе).
Пальпация. При пальпации пульса могут обнаруживаться различные нарушения ритма (pulsus irregularis) — экстрасистолия, мерцательная аритмия и другие и частоты (pulsus frequens, pulsus rarus).
Перкуссия. Вследствие снижения сократительной функции миокарда размеры сердца (относительной сердечной тупости) увеличиваются в поперечнике. Особенно заметно смещение кнаружи левой границы относительной сердечной тупости (так как чаще страдает миокард левого желудочка, вследствие чего развивается его дилатация).
Аускультация. На верхушке сердца отмечается ослабление I тона, обусловленное прежде всего мышечным его компонентом, а также повышенным наполнением дилатированного левого желудочка. Характерным признаком поражения мышцы сердца является систолический шум на верхушке, не проводящийся за пределы проекции сердца. Этот шум обязан своим происхождением поражению папиллярных мышц, но может быть и дилатационным, так как вследствие увеличения левого желудочка развивается относительная недостаточность митрального клапана. При этом появляются и другие симптомы митральной недостаточности, что будет подробно изложено в соответствующем разделе пособия.
Сократительный миокард правого желудочка поражается редко, но если это происходит, то отмечается ослабление I тона, а иногда и появление систолического шума у основания мечевидного отростка. Механизм этих проявлений аналогичен описанному для левого желудочка.
Для поражения мышцы сердца характерно появление патологического (маятникообразного) ритма: I тон по силе равен II, паузы между тонами одинаковы за счет укорочения диастолы. При тяжелом поражении миокарда возможно появление так называемого ритма галопа; старые авторы называли его «криком сердца о помощи». Механизм образования этого ритма (который может быть протодиастолическим — за счет образования III тона или пресистолическим, когда имеется IV тон) изложен в разделе «Исследование сердечно-сосудистой системы».
Диагностика синдрома. Наиболее достоверными признаками поражения сердечной мышцы являются аритмичный пульс, смещение кнаружи левой границы относительной сердечной тупости, ослабление I тона на верхушке и систолический шум, не проводящийся за пределы проекции сердца, а также маятникообразный ритм или ритм галопа.
Дополнительные методы исследования
На электрокардиограмме наблюдаются различные нарушения ритма и проводимости, а также признаки недостаточности коронарного кровообращения. Рентгенологически отмечается расширение тени сердца в поперечнике, ослабленная, а иногда аритмичная его пульсация. Эхокардиографическое исследование позволяет определить нарушения общей и локальной сократимости миокарда (гипокинезию, акинезию, дискинезию), его гипертрофию или истончение, дилатацию полостей сердца и связанную с этим недостаточность клапанов.
Источник
