Признаки антифосфолипидного синдрома у женщины

Расстройства обменного происхождения встречаются в практике эндокринологов и не только. По характеру это самые разные состояния, в том числе сопряженные с избыточной активностью собственного иммунитета организма человека. Имеют место опасные изменения, насколько — зависит от конкретного диагноза.
Антифосфолипидный синдром — это патологический процесс, сопряженный с выработкой особых антител к одноименному веществу. Фосфолипиды входят в структуру клеточных мембран, потому нарушение приводит к генерализованным расстройствам в работе организма. В частности страдает кровеносная система.
«Визитной карточкой» синдрома является нарушение процесса свертывания крови, смещение его в сторону гиперкоагуляции из-за деструкции тромбоцитов, как раз тех клеток, которые и участвуют в нормальной работе организма.
Кроме, наблюдается поражение центральной нервной системы, сердца, почек и прочих структур. Огромные проблемы возникают на фоне беременности, возможны выкидыши и другие опасные осложнения.
Лечение представляет определенные трудности. В основном это связано с невозможностью быстро распознать источник нарушения. Однако при грамотной помощи удается скорректировать расстройство и обеспечить позитивные прогнозы.
Механизм развития
В основе патологического процесса лежит группа изменений. Алгоритм становления проблемы примерно следующий:
- На организм человека влияет некий провоцирующий фактор. К таковым может относиться перенесенное инфекционное заболевание, вирусное или бактериальное, вариантов несколько. Системные расстройства воспалительного профиля, но не септического характера.
Также влияние токсического фактора, отравление солями тяжелых металлов, парами прочих веществ. Что стало виной началу патологического процесса — нужно выяснять посредством диагностики.
- В результате влияния негативного фактора развивается проблема по типу аутоиммунной реакции. Она ложная, поскольку реальной угрозы уже нет. Такой сбой может быть разной степени тяжести: от минимальной, которая практически не заметна или не имеет симптомов вообще до критических нарушений.
- В результате аутоиммунной реакции вырабатывается большое количество антител к фосфолипидам. Эти соединения входят в структуру клеток и вещества провоцируют разрушение мембран, что приводит к катастрофическим последствиям.
Нужно отметить, что почти у 3% людей возможно повышение уровня антител без каких-либо проблем со здоровьем. Патологией это не считается, организм справляется с нарушением, но вполне может указывать на начальные фазы расстройства, потому игнорировать такое явление категорически не стоит.
- Антитела к фосфолипидам вызывают разрушение клеток за счет растворения внешней мембраны. Страдают все цитологические структуры без разбора, в зависимости от того, как циркулируют вещества иммунитета.
В результате АФС синдрома, больше всего затрагиваются тромбоциты, структуры головного мозга и центральной нервной системы вообще, сердце, почки, у беременных под удар попадает плацента, возникает огромная опасность для плода.
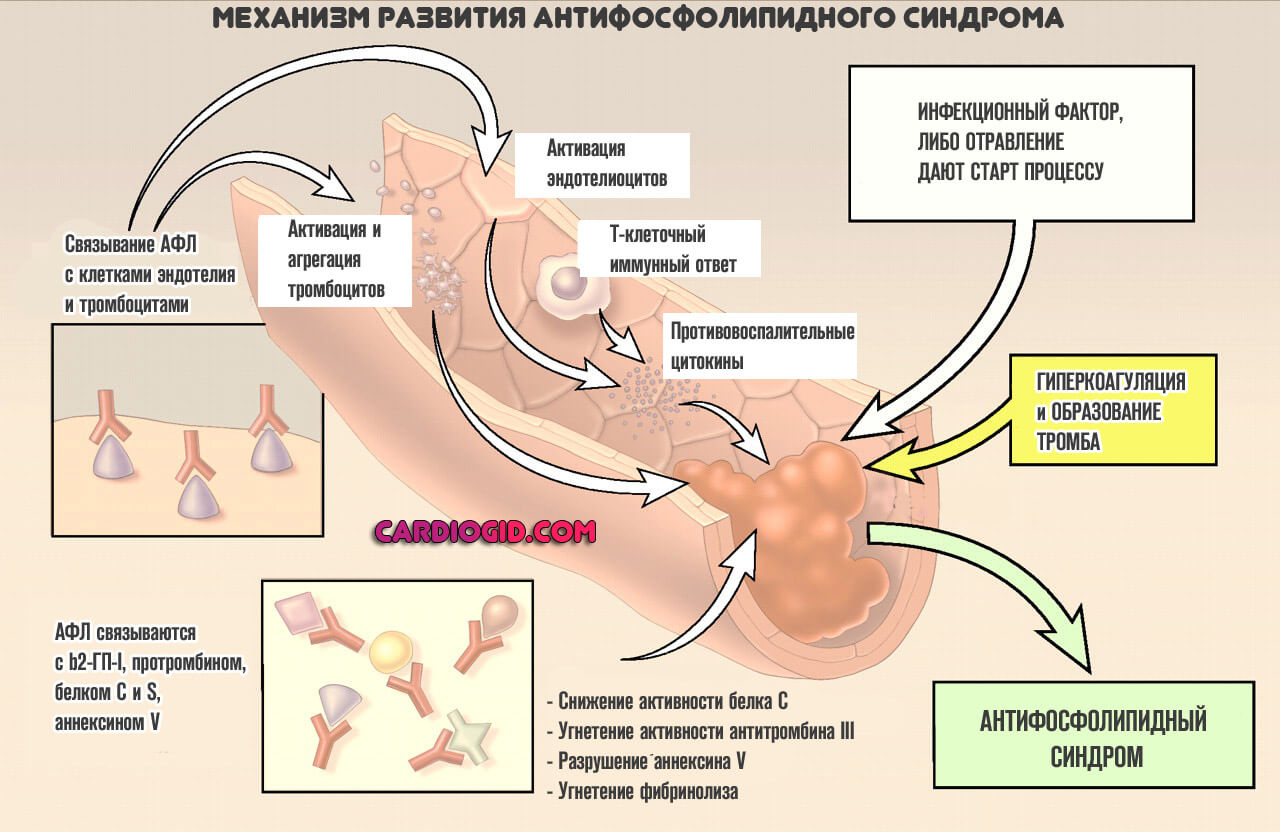
В конечном итоге такая реакция приводит к нарушению работы всего тела. Насколько опасному — зависит от количества синтезируемых антител и агрессивности реакции иммунитета организма. Необходимо как можно быстрее начинать лечение. В противном случае предсказать осложнения не получится.
По статистике в основном страдают женщины в возрасте до 35-45 лет. Они находятся в группе повышенного риска, потому требуется тщательное наблюдение, особенно в фертильные годы и в период течения беременности.
Классификация
Подразделение процесса проводится по комплексному критерию: этиология плюс клиническая картина и особенности конкретного состояния.
Соответственно определяют такие моменты:
- Первичная форма. Сопровождается спонтанным развитием. Каких-либо заболеваний сторонних, способных вызывать нарушение не существует. Однако оно может просто не определяться. Потому имеет смысл обследовать пациента несколько раз с интервалом в пару месяцев, диагноз может быть пересмотрен.
- Вторичный патологический процесс. Встречается намного чаще. Антифосфолипидный синдром возникает на фоне прочих заболеваний. В том числе нетипичных, таких как инфекционные процессы. Распознать их необходимо, чтобы затем увязать с характером отклонения.
- Идиопатическая форма. Устанавливается по результатам неоднократно проведенной диагностики. Речь идет о состоянии, причина которого неясна. При этом врачи вынуждены бороться с проявлениями нарушения, а не с самим заболеванием.
По мере уточнения характера расстройства, возможно, диагноз будет пересмотрен. Вопрос остается открытым до дальнейшей диагностики. Считается наименее благоприятной формой, поскольку нет возможности влиять на первопричину.
- АФЛ-отрицательная или скрытая. Встречается сравнительно часто. При этом несмотря на типичные проявления патологического процесса и присутствие специфических антител, прочие маркеры заболевания не определяются. Не обнаруживается волчаночный антикоагулянт, некоторые другие вещества, что странно для такого состояния.
Необходимо провести серию лабораторных тестов, чтобы подтвердить подозрения на скрытую форму. Синдром АФС в анализе крови — это не единственный признак, но наиболее характерный, потому оценивают в таком случае именно его.
- Критический или катастрофический тип. Характеризуется массивной гиперкоагуляцией с развитием опасных осложнений. Появляется множество тромбов, без срочной медицинской помощи пациент обречен.
Указанная классификация комплексная, есть и другие способы подразделения, но они не считаются общепризнанными, потому используется в куда меньшей мере.
Симптомы
Клиническая картина крайне неоднородна, поскольку антифосфолипидные антитела присутствуют во всем организме сразу, возможно развитие изменений со стороны целой группы систем. Признаки называют в зависимости от преимущественной локализации нарушения.
Кровообращение
Среди характерных моментов:
- Тромбозы. На фоне рассматриваемого заболевания высока вероятность образования сгустков, которые не позволят питать ткани и органы. Это крайне опасное состояния, поскольку оно чревато отмиранием клеток и гангреной.
- Ощущение онемения конечностей. Проявление тромбоза. Встречается в результате частичной закупорки. Сопровождается беганием мурашек, невосприимчивостью к механическим раздражителям.
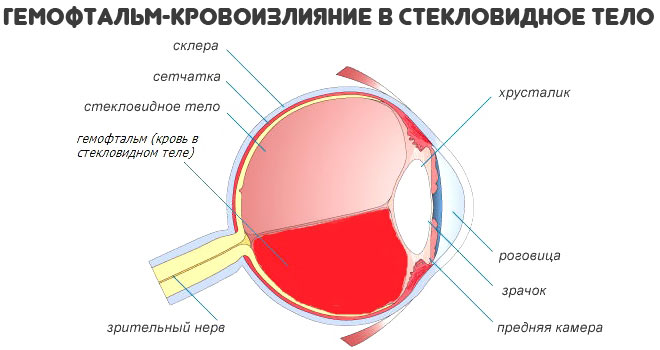
- Слепота, моно- или бинокулярная. Развивается как результат тромбоза вен сетчатки. Возможен разрыв сосуда, гемофтальм, но чаще всего начинается простая ишемия с деструкцией зрительного нерва и становлением полной и необратимой потери способности видеть. Это один из наиболее опасных сценариев на фоне антифосфолипидного синдрома.
- Расстройства чувствительности, двигательной активности. В результате все того же тромбоза.
- Изменение оттенка тканей. Сначала на бледный, затем на фиолетовый, багровый или грязновато-коричневый. Вариантов несколько, в зависимости от того, какие сосуды поражены.
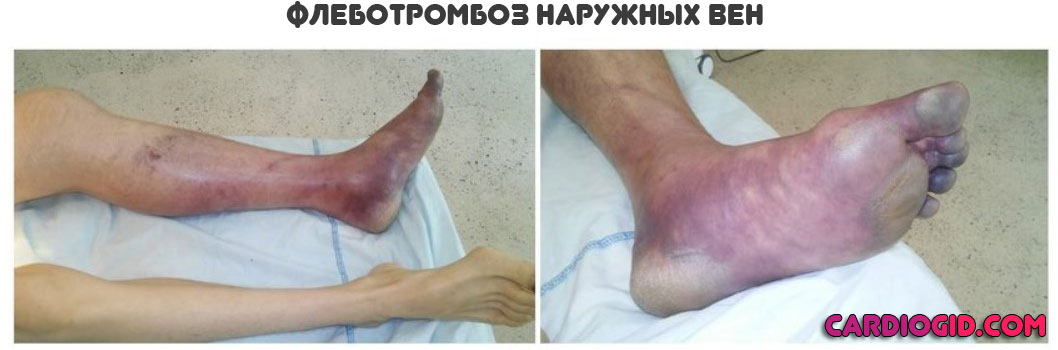
- Интенсивные болевые ощущения. При перемещении и просто попытке опереться на пораженную ногу, использовать руку со стороны вовлечения в процесс. В основном страдают как раз конечности.
- Некроз. Отмирание тканей, гангрена.
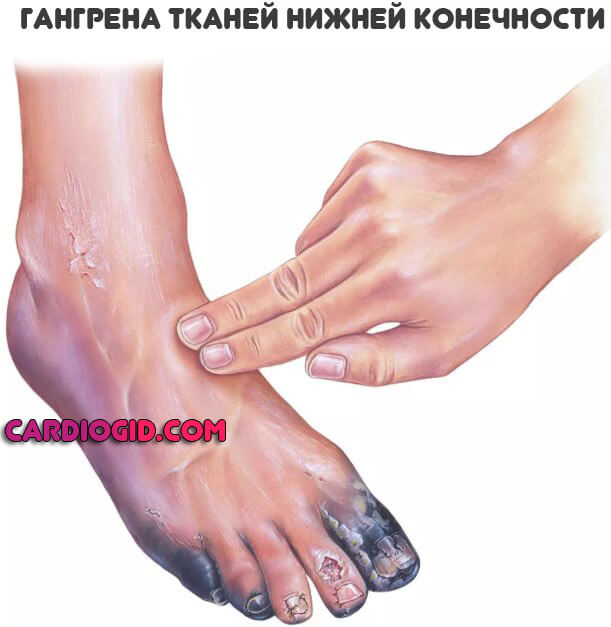
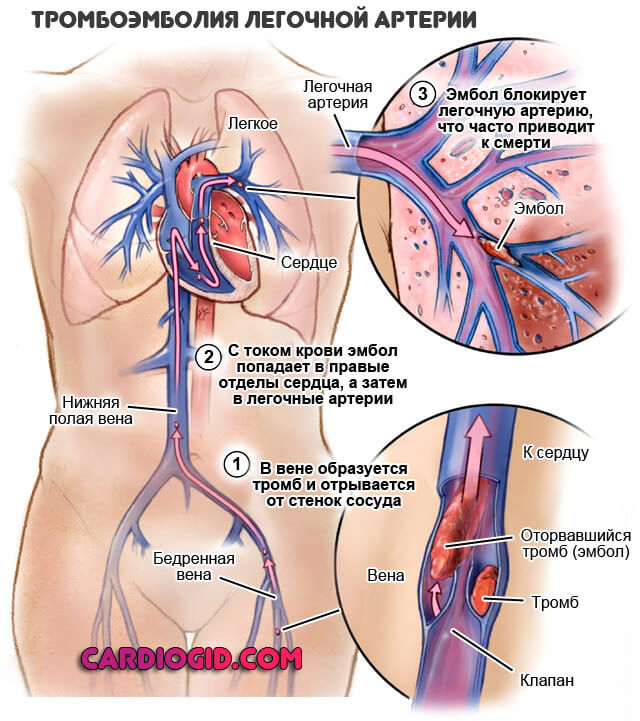
Встречаются поражения не только вен, но и артерий. Развитие тромбоза магистральных и даже отдаленных сосудов сопровождается отрывом сгустка, его миграцией и в конечном итоге закупоркой важных трофических путей (например легочной артерии) со стремительным летальным исходом. Порой пациент не успевает не только среагировать, но и понять, что произошло.
Сердце
Кардиальные структуры поражаются столь же часто. Клинические проявления антифосфолипидного синдрома включают в себя следующие симптомы:
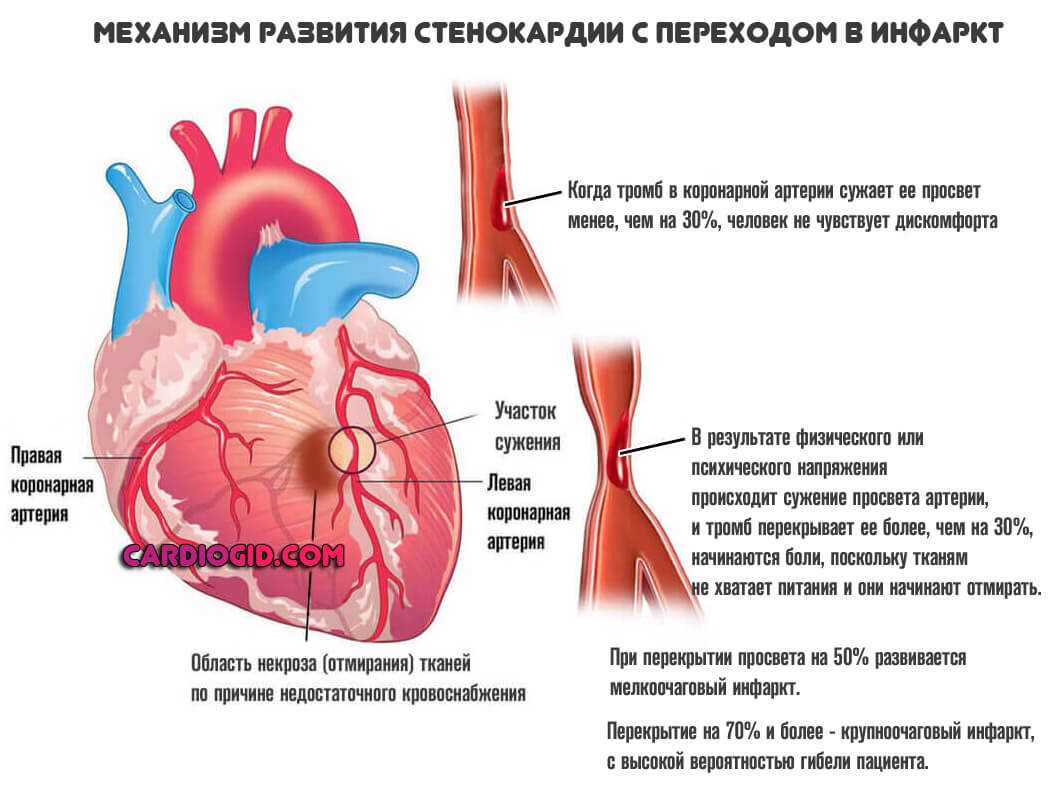
- Интенсивные боли в грудной клетке. По характеру они жгучие или давящие. Что как раз указывает на ишемическое происхождение дискомфорта. Сила велика, продолжительность — порядка нескольких десятков минут, затем ощущение стихает.
- Нарушения ритма. Тахикардия. Ускорение биения, по мере прогрессирования изменений ЧСС может резко упасть. Это неблагоприятный признак.
- Одышка. Даже в состоянии полного покоя, без какой-либо физической нагрузки. При механической активности проявление становится все более интенсивным.
- Тошнота.
- Головокружение. Расстройство со стороны центральной нервной системы. На фоне поражения сердца падает сократительная способность мышечного органа, он не способен питать мозг в достаточной мере. Это причина нарушения самочувствия. В дальнейшем вероятна потеря сознания, возможно неоднократная.
- Слабость. Астенический синдром. Характеризуется разбитостью, сонливостью, невозможностью вести привычную активную деятельность.
- Возможна паническая атака. Ощущение сильного страха без видимого источника проблемы.
По характеру симптомы напоминают полную клинику при стенокардии, однако приступ имеет высокую вероятность трансформации в инфаркт. Пациентов в обязательном порядке госпитализируют еще до того, как исход станет понятен.
Симптомы предынфарктного состояния подробно описаны здесь.
Почки
Поражение структур выделительного тракта сопровождается группой типичных нарушений:
- Болевые ощущения. Дискомфорт проявляется практически сразу, интенсивность обычно незначительна. Характер — тянущий, ноющий.
- Дизурия. Определяется массой вариантов. Нарушением процесса мочеиспускания по типу задержки, снижение количества суточной урины или, напротив, рост объема таковой. При исключении несахарного диабета.
Встречаются болевые ощущения при процессе опорожнения пузыря, прочие моменты. Это не нормальные явления. Однако они недостаточно специфичны, антифосфолипидный синдром подозревают в последнюю очередь. Отсюда важность тщательного сбора анамнеза и анализа жалоб.
- Изменение оттенка мочи. На темный, красноватый. Это явное указание на развитие гематурии или появление белка.
- Рост температуры тела. Не всегда, в зависимости от конкретной ситуации.
Без срочной и качественной помощи вероятна почечная недостаточность, прочие опасные для здоровья и жизни явления.
Центральная нервная система
При поражении головного мозга наблюдаются такие проявления:
- Слабость. Астенический синдром.
- Нарушение координации движений. Пациент не способен нормально перемещаться, контролировать собственную активность, физические проявления. Это результат нарушения работы экстрапирамидной системы.
- Очаговые неврологические симптомы. В зависимости от того, какой участок поражен. Форм множество.
- Головная боль.
Объективно поражение центральной нервной системы напоминает инсульт или преходящее нарушение церебрального кровотока. В разных вариациях.
Кожные признаки
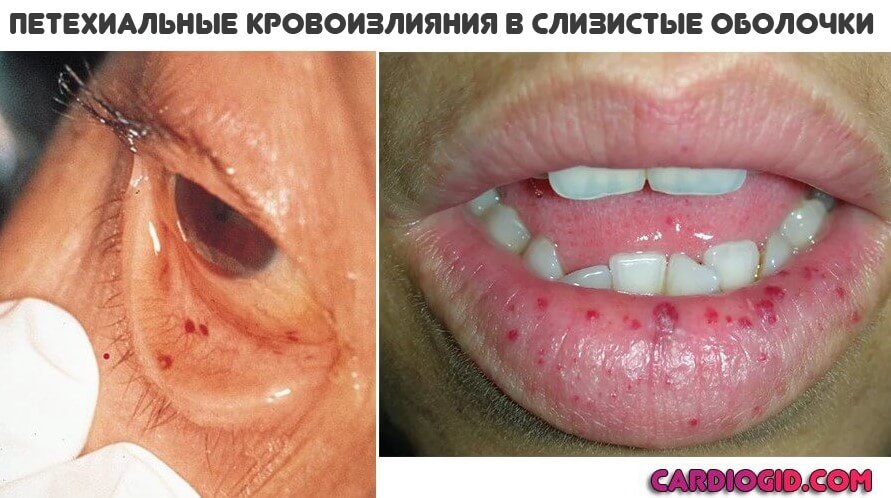
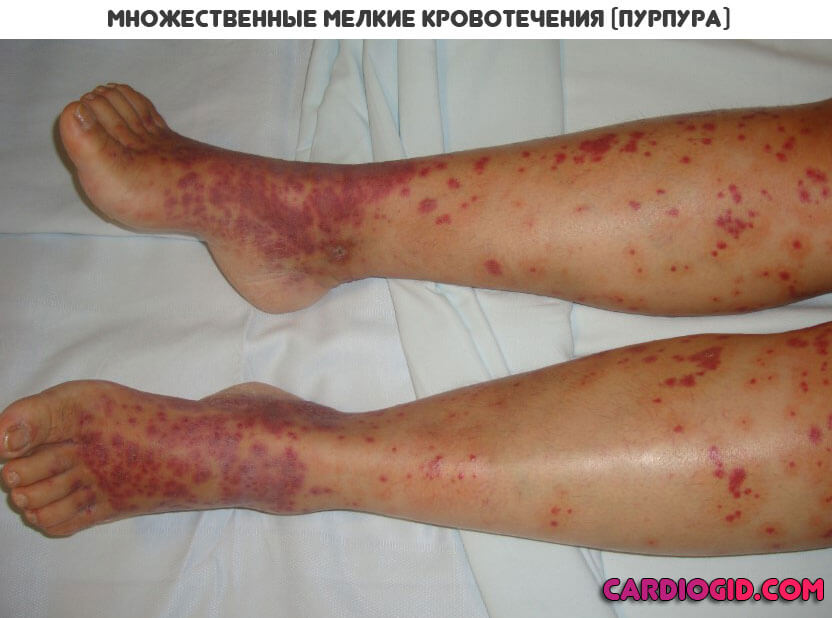
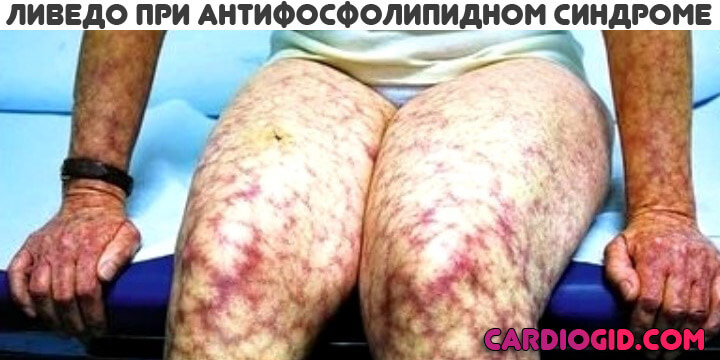
Основное проявление АФС синдрома со стороны дермы — это образование красноватых пятен множественной локализации небольших размеров. Оттенок варьируется от розоватого до насыщенно багрового или алого.
Называется такое проявление — ливедо (сетчатый цианотический рисунок), пурпура или петехиальная сыпь. Подобное — результат массивного разрушения тромбоцитов с развитием кровоизлияний.
Признаки у беременных, репродуктивная система
Антифосфолипидный синдром несет колоссальную опасность для матери и ребенка.
При развитии патологического процесса обнаруживается токсикоз, независимо от фазы гестации, также проблемы с печенью, работой головного мозга, критические скачки артериального давления (преэклампсия).
В результате возможно спонтанное прерывание беременности, смерть ребенка в утробе, дефекты развития плода.
Собственных клинических проявлений патологический процесс не имеет. Он определяется очаговыми нарушениями.
Причины
Развитие антифосфолипидного синдрома провоцируется группой факторов.
Если говорить обобщенно, можно назвать следующие категории:
- Прием некоторых лекарств. Среди таковых — гормональные медикаменты, средства для лечения депрессии и психотропные наименования вообще.
- Заболевания аутоиммунного происхождения. От системной красной волчанки и до узелкового периартериита. Вариантов множество. Каким образом даст знать о себе даже ревматоидные артрит, тем более без лечения, сказать не возьмется никто.
- Инфекционные процессы. От простой простуды с поражением ротоглотки стрептококком и до более серьезных расстройств по типу СПИДа, туберкулеза и прочих вариантов.
- Злокачественные опухоли. Не все. Преимущественно с локализацией в органах эндокринной системы, структур кроветворения, также прочих.
Имеет место и наследственная предрасположенность. Какую роль она точно играет — сказать пока сложно. Однако первичные формы развиваются чаще всего именно в результате спонтанного сбоя, когда видимой причины как раз нет.
Диагностика АФС
Обследованием больных с предполагаемым фосфолипидным синдромом занимаются специалисты по гематологии. Поскольку проблема имеет комплексный характер, возможно привлечение прочих докторов к помощи. Вопрос остается открытым и зависит от конкретного клинического случая.
Перечень мероприятий:
- Устный опрос больного. Необходимо как можно точнее установить все отклонения в самочувствии. Это важный момент, поскольку симптоматика открывает суть патологического процесса, его локализации.
Далее остается выдвинуть гипотезы и исключать их по одной. Зачастую на фоне расстройства имеет место сочетание нескольких нарушений, например, почки + ЦНС или сердца + венозные проблемы и так далее.
- Сбор анамнеза. Изучение факторов, способных потенциально спровоцировать начало. В том числе перенесенных ранее заболеваний и прочих моментов.
- Анализ крови общий.
- Коагулограмма. С изучением скорости свертывания.
- Специфические тесты.
- Исследование биоматериала на предмет волчаночного антикоагулянта, и прочих веществ.
В качестве вспомогательных методик показаны УЗИ внутренних органов, рентген грудной клетки, электроэнцефалография, ЭКГ, ЭХО-КГ.
Это не столько методы выявления антифосфолипидного синдрома, сколько способ обнаружить его последствия — степень нарушения работы внутренних органов.
Внимание:
Цикл диагностики АФС проводится неоднократно. В течение, по крайней мере, трех недель заболевание уточняется с параллельным восстановлением состояния пациента.
Методы лечения
Коррекция проводится медикаментозными путями. Применяются препараты нескольких типов.
- Антикоагулянты. Средства на основе гепарина, также прочие.
- Собственно тромболитики. Короткими курсами, чтобы не спровоцировать обратного эффекта. Варфарин и аналогичные.
- Антиареганты. Аспирин и более современные варианты.
Показана умеренная физическая нагрузка, отказ от курения, спиртного, длительного сидения на одном месте. Задача решается также посредством плазмафереза, если есть необходимость в таковом.
Режим играет не меньшую роль. В первые несколько дней пациент находится в стационаре, возможно продление госпитализации до пары недель. Далее все мероприятия проводятся амбулаторно.
Куда сложнее обстоят дела при беременности. Мать на сохранении и проходит регулярное, систематическое лечение.
Задача терапии не только снять симптомы, но и устранить первопричину аномального состояния. На это направлены основные силы.
Прогноз
При своевременном лечении — позитивный. Перспективы хорошие. Не стоит медлить с медицинской помощью.
Последствия
Среди таковых — некроз, гангрена тканей, тромбоэмболия легочной артерии, стенокардия, инфаркт, инсульт, слепота, почечная недостаточность, инвалидность. Смерть от осложнений.
АФС или синдром антифосфолипидных антител (сокращенно САФА) — это опасное состояние, без терапии оно ведет себя непредсказуемо и с большой вероятностью не сулит ничего, кроме гибели.
Потому все подозрительные симптомы должны быть основанием для обращения к врачам. Только при своевременной медицинской помощи можно рассчитывать на восстановление.
Источник
Всего лишь сорок лет назад врачи даже не подозревали о существовании антифосфолипидного синдрома. Открытие принадлежит врачу Грэму Хьюзу, который практиковал в Лондоне. Он подробно описал его симптомы и причины возникновения, поэтому иногда АФС еще называют синдромом Хьюза.
При развитии антифосфолипидного синдрома в крови появляются антифосфолипидные антитела (АФЛА), способствующие усиленному образованию тромбов в просветах сосудов. Они могут стать причиной осложнения беременности и даже вызвать ее прерывание. Чаще всего АФС диагностируют у женщин в возрасте 20-40 лет.
Содержание:
- Патогенез развития антифосфолипидного синдрома
- Особенности диагностики АФС
- Причины развития АФС
- Виды АФС
- Опасность антифосфолипидного синдрома
- Осложнения АФС
- Антифосфолипидный синдром во время беременности
- Как обнаружить АФС во время беременности
- Какие системы организма страдают при АФС, симптомы нарушений
- Лечение АФС
- Антифосфолипидные антитела в крови – норма или патология?
Патогенез развития антифосфолипидного синдрома
В крови человека на фоне антифосфолипидного синдрома начинают циркулировать антитела, которые разрушают фосфолипиды, находящиеся в мембранах клеток тканей организма. Фосфолипиды присутствуют в тромбоцитах, в нервных клетках, в клетках эндотелия.
Фосфолипиды могут быть нейтральными и отрицательно заряженными. В последнем случае их называют анионными. Именно эти два вида фосфолипидов встречаются в крови чаще остальных.
Так как фосфолипиды могут быть разными, то и антитела к ним вырабатываются разные. Они способны вступать в реакцию как с нейтральными, так и с анионными фосфолипидами.
Определяют антифосфолипидный синдром по иммуноглобулинам, которые появляются в крови при развитии заболевания.
Среди них различают:
Волчаночные иммуноглобулины lgG, lgM. Впервые эти антитела были выявлены у пациентов с системой красной волчанкой. При этом удалось обнаружить у них повышенную склонность к тромбозам.
Антитела к кардиолипиновому антигену. Этот компонент теста позволяет обнаружить у человека сифилис. При этом в его крови будут циркулировать антитела класса A, G, M.
Антитела, которые представлены сочетанием кардиолипина, фосфатадилхолина и холестерина. Они способны давать положительный результат при проведении реакции Вассермана (диагностика сифилиса), но этот результат бывает ложным.
Суммарные иммуноглобулины классов A, G, M (бета-2-гликопротеин-1-кофакторзависимые антитела к фосфолипидам). Так как бета-2-гликопротеин-1 являются фосфолипидами-антикоагулянтами, то появление к крови антител, направленных на их уничтожение, приводит к усиленному формированию тромбов.
Обнаружение антител к фосфолипидам позволяет диагностировать антифосфолипидный синдром, выявление которого сопряжено с рядом трудностей.
Особенности диагностики АФС

Антифосфолипидный синдром дает ряд патологических симптомов, которые наталкивают на мысль о данном нарушении. Однако, чтобы выставить верный диагноз, потребуется провести лабораторные исследования. Причем их будет немалое количество. Сюда входит сдача крови на общий и биохимический анализ, а также проведение серологических тестов, дающих возможность обнаружить антитела к фосфолипидам.
Применение одного метода исследования недостаточно. Часто пациентам назначают анализ на реакцию Вассермана, который способен давать положительный результат не только при антифосфолипидном синдроме, но и при иных заболеваниях. Это приводит к постановке неверного диагноза.
Чтобы минимизировать вероятность врачебно-диагностической ошибки, следует назначать пациенту с симптомами АФС комплексное обследование, которое должно включать в себя:
Обнаружение волчаночных антител – это анализ, который при подозрении на АФС выполняют в первую очередь.
Обнаружение антител к кардиолипиновому антигену (реакция Вассермана). При АФС анализ будет положительным.
Тест на бета-2-гликопротеин-1-кофакторозависимые антитела к фосфолипидам. Показатели этих антител будут превышать допустимые границы нормы.
Если антитела в крови появились ранее, чем за 12 недель до манифестации первых симптомов АФС, то их нельзя считать достоверными. Также на их основании не подтверждают диагноз АФС, если анализы стали положительными лишь спустя 5 дней от дебюта болезни. Итак, чтобы подтвердить диагноз «антифосфолипидный синдром», требуется наличие симптомов нарушения и положительный тест на антитела (положительную реакцию должно дать хотя бы одно исследование).
Дополнительные методы диагностики, которые может назначить врач:
Анализ ложноположительной реакции Вассермана.
Проведение пробы Кумбаса.
Обнаружение в крови ревматоидного фактора и антинуклеарного фактора.
Определение криоглобулинов и титра антител к ДНК.
Иногда врачи, при подозрении на АФС, ограничиваются забором крови на обнаружение волчаночного антикоагулянта, но в 50% случаев это приводит к тому, что нарушение остается неустановленным. Поэтому при наличии симптомов патологии, следует проводить максимально полное исследование. Это позволит вовремя обнаружить АФС и начать терапию. Кстати, современные медицинские лаборатории имеют тесты, которые дают возможность провести именно комплексную диагностику, так как они оснащены всеми необходимыми реагентами. Между прочим, в некоторых таких системах в качестве вспомогательных компонентов используется змеиный яд.
Причины развития АФС
Антифосфолипидный синдром чаще всего манифестируется на фоне таких патологий, как:
Системная красная волчанка.
Системная склеродермия, ревматоидный артрит, синдром Шегрена.
Раковые опухоли в организме.
Лимфопролиферативные заболевания.
Аутоиммунная тромбоцитопеническая пурпура, которая может быть спровоцирована системой красной волчанкой, склеродермией или ревматоидным артритом. Наличие пурпуры в разы повышает риск развития антифосфолипидного синдрома.
ВИЧ-инфекция, мононуклеоз, гепатит С, эндокардит, малярия. АФС может развиваться при вирусных, бактериальных и паразитарных инфекциях.
Заболевания, поражающие ЦНС.
Период вынашивания ребенка, роды.
К АФС может иметься наследственная предрасположенность. При этом в фенотипе крови человека будут иметься специфичности DR4, DR7, DRw53.
Прием некоторых лекарственных препаратов, например, психотропных, противозачаточных и оральных контрацептивов.
Чем дольше в крови присутствуют антифосфолипидные антитела, тем быстрее у человека разовьется АФС. Причем причина их появления не имеет значения.
Виды АФС
Различают следующие виды АФС:
Первичный антифосфолипидный синдром, который развивается сам по себе, то есть его началу не предшествует какое-либо заболевание.
Вторичный антифосфолипидный синдром, который развивается на фоне аутоиммунной патологии, например, при системной красной волчанке.
Катастрофический антифосфолипидный синдром, который диагностируют редко, но при этом данная форма патологии является крайне опасной. Развивается заболевание стремительно и приводит к формированию тромбов по всем сосудам организма. Часто такой синдром становится причиной летального исхода.
АФЛА-негативный синдром, который сложно обнаружить. При этой форме болезни в крови отсутствуют волчаночные антитела и антитела к кардиолипину.
Синдром Снеддона – это заболевание, которое развивается на фоне АФС. При этом у человека случаются эпизоды тромбоза сосудов головного мозга. Симптомами нарушения являются синюшные кожные покровы и повышенное артериальное давление. Синдром Снеддона относят к одному из возможных вариантов течения болезни.
Опасность антифосфолипидного синдрома
Антитела к фосфолипидам, которые появляются при АФС, нарушают нормальное функционирование системы гемостаза. Это приводит к тому, что в сосудах начинают формироваться тромбы, у человека развивается тромбоз.
При АФС страдают не только капилляры, но и крупные сосуды. В целом, тромбы могут образовываться в любой вене или артерии, которые несут кровь к разным органам. Поэтому симптомы данного нарушения весьма разнообразны.
Осложнения АФС
Антифосфолипидный синдром провоцирует формирование тромбов в сосудах. Чаще всего от тромбоза страдают вены нижних конечностей. Если тромб отрывается, то с током крови он попадает в сосуды, питающие легочную ткань. Это влечет за собой развитие опасного состояния, которое называется тромбоэмболия легочной артерии. Если тромб перекрывает магистральный сосуд легкого, то происходит его инфаркт, прекращается сердечная деятельности. Часто ТЭЛА заканчивается гибелью больного, причем летальный исход может наступить очень быстро.
Когда тромб перекрывает мелкие сосуды, у человека имеется шанс на восстановление, но при этом он должен быть экстренно доставлен в медицинское учреждение. Даже в этом случае вероятность возникновения тяжелых последствий для здоровья крайне высока.
Тромбы при АФС могут образовываться в почечных артериях. На фоне таких тромбозов развиваются тяжелые почечные патологи, например, синдром Бадда-Киари.
Реже тромбы формируются в капиллярах сетчатки глаза, в подключичных венах, в центральных венах надпочечников, что ведет к развитию недостаточности этих органов. Также на фоне тромбоза возможно развитие синдрома нижней или верхней полой вены.
Тромбоз с закупоркой артерий различной локализации может приводить к инфаркту, гангрене, некрозу головки бедра.
Антифосфолипидный синдром во время беременности

Развитие антифосфолипидного синдрома во время беременности может приводить к таким серьезным последствиям, как:
Прерывание беременности.
Выкидыш на ранних сроках беременности. Риск самопроизвольного аборта тем выше, чем больше в крови женщины циркулирует антител к кардиолипиновому антигену.
Развитие фетоплацентарной недостаточности, которая ведет к гипоксии плода с задержкой его развития. При неоказании медицинской помощи сохраняется высокий риск внутриутробной гибели ребенка.
Развитие гестоза с эклампсией и преэклампсией.
Развитие хореи.
Формирование тромбов.
Повышение артериального давления.
Развитие HELLP-синдрома с гемолизом, поражением паренхимы печени и с тромбоцитопенией.
Преждевременная отслойка плаценты.
Ранние роды.
На фоне АФС попытки зачать ребенка методом экстракорпорального оплодотворения могут заканчиваться неудачно.
Как обнаружить АФС во время беременности
Женщины, которые находятся в группе риска по развитию АФС, должны быть у врача на особом контроле.
По показаниям, им могут быть назначены следующие диагностические процедуры:
Регулярное выполнение гемостазиограммы.
Внеплановое УЗИ плода с допплерографией маточно-плацентарного кровотока.
УЗИ сосудов ног, головы, шеи, почек, глаз.
ЭхоКГ для проверки работы сердечных клапанов.
Это позволит своевременно обнаружить развитие серьезных осложнений беременности, таких как: ДВС-синдром, пурпура, ГУС.
Кроме врача-гинеколога беременной женщине с диагностированным антифосфолипидным синдромом может потребоваться консультация иных узких специалистов, например, ревматолога, кардиолога, невролога и пр.
Лечение сводится к приему глюкокортикостероидов и препаратов-антиагрегантов. Дозу должен подбирать врач. Также могут быть назначены гепарины и иммуноглобулины. Эти препараты вводят на фоне контроля картины крови.
Ели женщина уже страдает от АФС, но не планирует беременность, то для контрацепции ей не следует использовать гормональные препараты. В противном случае можно усугубить течение болезни.
Какие системы организма страдают при АФС, симптомы нарушений

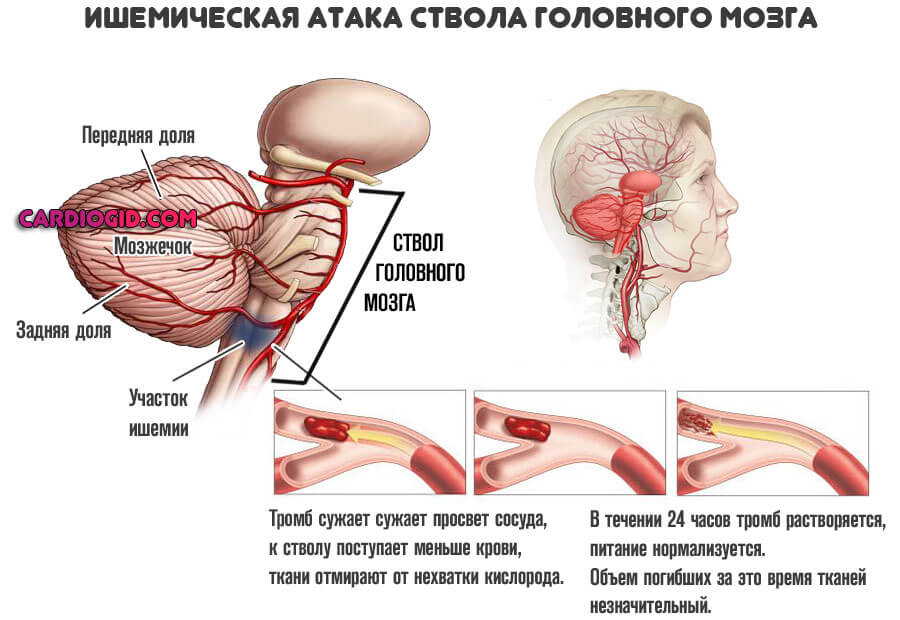
Антифосфолипидный синдром сопряжен с риском развития различных заболеваний. Причем пострадать могут любые органы и системы, даже головной мозг. При поражении его сосудов возможно развитие транзиторной ишемической атаки или инфаркта.
Это сопровождается такими симптомами, как:
Появление судорог.
Слабоумие, которое постоянно прогрессирует.
Нарушения психики.
Также АФС может проявляться следующими неврологическими симптомами:
Выраженные головные боли, протекающие по типу мигрени.
Неконтролируемая дрожь конечностей.
Симптомы, характерные для поперечного миелита. Они возникают по той причине, что при АФС страдает спинной мозг.
Самым грозным осложнением при поражении сердца является инфаркт. Он развивается при условии, что тромбы формируются в коронарных артериях. Если задействованы их мелкие ответвления, то инфаркту будет предшествовать нарушения сокращения сердца. Также АФС может привести к развитию порока сердца, к формированию внутрисердечного тромба. Такие косвенные признаки антифосфолипидного синдрома способны затруднять диагностику причины болезни.
Симптомы АФС в зависимости от того, какой именно орган оказался поражен тромбозом, будут следующими:
Повышение артериального давления наблюдается при тромбозе почечных артерий.
При закупорке тромбом легочной артерии развивается ТЭЛА, что ведет к резкому ухудшению самочувствия человека. Иногда гибель больного может наступить мгновенно.
Кровотечение в желудочно-кишечном тракте.
Инфаркт селезенки.
Появление подкожных кровоизлияний, некроз кожи, язвы на ногах – все эти симптомы развиваются при поражении дермы.
Клиника АФС разнообразна. Точные симптомы описать невозможно, так как в патологический процесс могут быть вовлечены любые органы и системы.
Лечение АФС

Лечение АФС должно быть комплексным. Основная его направленность – это предотвращение осложнений тромбозов.
Больной обязательно должен соблюдать следующие рекомендации:
Отказаться от непосильных физических нагрузок.
Нельзя долгое время оставаться без движения.
Отказ от травматических видов спорта.
Отказ от перелетов.
Медикаментозная терапия сводится к назначению следующих препаратов:
Варфарин – препарат из группы непрямых антикоагулянтов.
Гепарин, Надропарин кальция, Эноксапарин натрия – препараты, относящиеся к прямым антикоагулянтам.
Аспирин, Дипиридамол, Пентоксифиллин – препараты-антиагреганты.
Ели больной находится в тяжелом состоянии, то ему вводят высокие дозы глюкокортикостероидов, выполняют переливание плазмы.
Прием антикоагулянтов и антиагрегантов должен быть длительным. Иногда эти препараты назначают пожизненно.
АФС – это не приговор. Если заболевание диагностировано на начальном этапе его развития, то прогноз благоприятный. При этом пациент должен соблюдать все рекомендации врача, принимать препараты, которые он ему назначает. Женщины имеют высокие шансы на зачатие и рождение здорового ребенка.
Осложняет течение болезни системная красная волчанка, тромбоцитопения, стойкое повышение артериального давления, высокий уровен
