Приобретенные деформации стоп код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Диагностика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: M21 Другие приобретенные деформации конечностей.

M21 Другие приобретенные деформации конечностей
Описание
Деформации конечностей. Обширная и разнообразная группа патологических состояний, сопровождающихся изменением длины, формы и оси конечности. Причиной развития деформаций могут быть скелетные травмы, врожденные аномалии, некоторые заболевания (как генетически обусловленные, так и не передающиеся по наследству), эндокринная патология, гнойные процессы (остеомиелит, гнойный артрит), ряд инфекционных болезней (сифилис, туберкулез), дегенеративно-дистрофические процессы (артроз) Наряду с внешними признаками деформации в большинстве случаев наблюдается более или менее выраженное нарушение функции конечности. Диагноз выставляется на основании симптомов, данных рентгенографии, КТ, МРТ и других исследований. Лечение может быть как консервативным, так и оперативным. Лечебная тактика зависит от причины и выраженности деформации конечностей, а также от степени функциональных нарушений.
Дополнительные факты
Деформации конечностей – нарушения длины, оси и конфигурации конечностей. Могут возникать по различным причинам, быть врожденными или приобретенными. Относятся к числу широко распространенных в травматологии и ортопедии патологических состояний. Нижние конечности страдают чаще верхних. Кроме того, деформации нижних конечностей имеют большее клиническое значение, поскольку даже нерезко выраженные патологические изменения влекут за собой нарушение опоры и осанки и чаще становятся причиной потери трудоспособности. Лечением деформаций конечностей занимаются травматологи и ортопеды. В зависимости от причины развития данной патологии участие в лечении также могут принимать ревматологи, инфекционисты, венерологи, эндокринологи и другие специалисты.
Деформации конечностей: укорочение.
Укорочение конечностей может быть выраженным, видимым даже при поверхностном визуальном осмотре, или незначительным, определяемым только с использованием специальных методов. Степень функциональных нарушений при укорочении зависит от локализации деформации. Верхняя конечность практически полностью сохраняет свои функции при укорочении до 8 тд Иногда наблюдается некоторая гипертрофия мышц здоровой конечности за счет ее преимущественного использования.
Функция нижней конечности страдает даже при незначительном укорочении (3 и более см), что объясняется затруднениями при опоре и ходьбе. Кроме того, укорочение нижней конечности влечет за собой ряд вторичных деформаций в суставах не только больной, но и здоровой конечности, вынужденной «брать на себя» часть нагрузки. Из-за смещения центра тяжести и нарушения осанки со временем возникают патологические изменения в позвоночнике. Следствием одностороннего укорочения часто становится ранний остеохондроз и тяжелые артрозы суставов обеих нижних конечностей. При использовании трости возможно развитие артроза плечевого сустава.
Для того чтобы выявить укорочение, используют следующие методики: визуальное сравнение, измерение с использованием сантиметровой ленты, сравнительный анализ данных рентгенологического исследования, КТ и МРТ. Визуальную оценку осуществляют, укладывая пациента на спину на жесткую кушетку и сравнивая расположение верхних остей подвздошных костей, лодыжек и верхних полюсов надколенника. При несовпадении выявляют сегмент, за счет которого произошло укорочение. Измерение сантиметровой лентой и оценку данных инструментальных исследований также осуществляют, сравнивая расположение аналогичных анатомических образований обеих конечностей.
Укорочение конечности может быть истинным, кажущимся и относительным. Причиной истинного укорочения являются органические изменения одного или нескольких сегментов. Данная патология выявляется при измерении как всей конечности, так и ее отдельных сегментов. Кажущееся укорочение возникает вследствие вынужденного сгибания, как правило, обусловленного патологическим процессом в суставе. При этом измерение конечности в целом свидетельствует об изменении длины по сравнению с другой ногой, а измерение по сегментам показывает нормальные результаты. Относительное укорочение обусловлено нарушением взаимного расположения соседних сегментов конечности. Возникает при вывихах, переломовывихах и внутрисуставных переломах. Для определения суммарного изменения длины конечности используют все три показателя: истинное, относительное и кажущееся укорочение.
Устранение деформации конечностей – процедура, необходимая не только по косметическим соображениям. Важнейшей задачей при выравнивании длины конечностей является предупреждение вторичных изменений в суставах и позвоночнике. Показанием к выравниванию нижних конечностей является укорочение на 3 и более сантиметра. Наиболее эффективен компрессионно-дистракционный метод. Удлинение нижней конечности может быть выполнено как за счет голени, так и за счет бедра. В некоторых случаях удлиняют оба сегмента. Удлинение голени аппаратом Илизарова позволяет «добавить» 5-6 см, удлинение бедра – до 9-10 тд.
Следует учитывать, что данный метод устранения деформации конечностей предполагает длительное ношение аппарата – обычно в течение нескольких месяцев. Операции по медицинским показаниям чаще осуществляют у пациентов с односторонним врожденным или приобретенным укорочением одной конечности. Хирургические вмешательства с косметической целью производят у пациентов с симметричным укорочением (например, при ахондроплазии). В косметических целях обычно удлиняют голени, поскольку наложение аппарата на этот сегмент влечет за собой меньший риск послеоперационных осложнений и легче переносится больными.
Операция проводится в условиях травматологического или ортопедического отделения. Конструкция аппарата определяется врачом индивидуально, с учетом особенностей патологии. Аппарат накладывают под общим наркозом или спинномозговой анестезией. Вначале проводят спицы в верхней и нижней части сегмента, монтируют нижнее и верхнее кольца. Затем осуществляют остеотомию (рассечение кости), проводят оставшиеся спицы и фиксируют их в средних кольцах. Рану ушивают, дренируют полутрубкой или резиновым выпускником и накладывают повязку. Область выхода каждой спицы закрывают стерильной салфеткой, смоченной полуспиртовым раствором.
В последующем кольца «раздвигают» на 1 мм в день, закручивая гайки на расположенных между ними вертикальных стержнях. Такое медленное увеличение длины обеспечивает постепенное нарастание кости между рассеченными фрагментами. После завершения растяжения аппарат оставляют до полноценного сращения. Сразу после операции, в послеоперационном периоде и перед снятием аппарата выполняют контрольные рентгенограммы. Во время ношения аппарата и после его снятия проводят физиотерапевтические процедуры, массаж и ЛФК.
Деформация конечностей: искривление.
Искривление может развиваться как одновременно с укорочением, так и отдельно, быть одно- или двухсторонним. Причиной односторонней деформации конечности чаще всего становится отсутствие репозиции, недостаточная репозиция или вторичное смещение отломков при переломах с угловым смещением. Кроме того, одностороннее искривление наблюдается при аномалиях развития одной конечности. Двустороннее искривление возникает при врожденных пороках развития и ряде заболеваний, в том числе рахите (вальгусное искривление голеней) и позднем врожденном сифилисе (саблевидные голени).
Оценка выраженности одностороннего искривления производится путем сравнения со здоровой конечностью. При двухсторонней деформации конечностей ориентируются на нормальные физиологические показатели. Следует учитывать, что норма в этом случае – весьма вариабельное понятие, зависящее от пола и возраста и подверженное индивидуальным колебаниям. Поэтому в каждом случае необходим комплексный подход, включающий в себя оценку функции конечности, наличия и степени негативного влияния искривления на суставы и осанку, значимость косметического дефекта и другие показатели.
Тактика лечения зависит от причины и степени деформации конечностей. При посттравматическом искривлении показано оперативное лечение – корригирующая остеотомия. При врожденных дефектах (особенно нерезко выраженных) на начальном этапе может применяться консервативная терапия: ношение специальной обуви и ортезов, ЛФК, фиксирующие и корригирующие аппараты, гипсовые повязки При неэффективности консервативных мероприятий проводятся хирургические операции.
M21 Другие приобретенные деформации конечностей
Причины
Выделяют следующие причины деформации конечностей:
Последствия травм костей и суставов. У взрослых причиной деформации конечностей чаще всего становятся диафизарные переломы (голени, бедра, предплечья, плеча), у детей – повреждения эпифизарной зоны, распространяющиеся на хрящевую пластинку роста кости. Кроме того, вероятность развития посттравматической деформации у детей и взрослых достаточно высока при около- и внутрисуставных переломовывихах и переломах со смещением.
Последствия травм мягких тканей. Деформации конечностей могут возникать после ожогов, а также обширных ран с дефектом мягких тканей и с повреждением нервов.
Врожденные аномалии. Гипоплазии и аплазии костей конечностей, врожденные вывихи и подвывихи суставов, врожденные нарушения функции ростковых зон Самой распространенной причиной развития деформаций, обусловленных врожденными пороками развития, является дисплазия тазобедренного сустава.
Гнойные процессы. У взрослых деформации конечностей чаще формируются вследствие посттравматического остеомиелита, у детей – вследствие гематогенного остеомиелита. Кроме того, причиной развития данной патологии может стать гнойный артрит травматического или нетравматического генеза.
Доброкачественные и злокачественные опухоли. Деформация конечности может развиться вследствие патологического процесса в хрящевой или костной ткани или стать исходом лечения (например, после резекции участка кости). Кроме того, форма конечности может нарушаться за счет мягкотканного компонента – вследствие слоновости, обусловленной удалением или облучением регионарных лимфатических узлов при всех видах злокачественных опухолей.
Болезни костно. Мышечной системы. Причиной деформации конечностей может стать множественная экзостозная хондродисплазия, болезнь Оллье (энхондроматозная дисплазия), ахондроплазия, болезнь Блаунта, болезнь Педжета (деформирующий остоз), болезнь Турена-Соланта-Голе (генерализованный семейный гиперостоз).
Системные заболевания соединительной ткани. Ревматоидный артрит, СКВ, склеродермия, синдром Шегрена, рецидивирующий полихондрит.
Специфические инфекции. Третичный сифилис (вследствие прогрессивного паралича или гуммозного поражения костей и суставов), врожденный сифилис, костно — суставной туберкулез.
Дегенеративно. Дистрофические заболевания суставов (первичные и вторичные артрозы). Чаще всего клинически значимые деформации конечностей наблюдаются при гонартрозе и коксартрозе.
Кроме того, деформации конечностей могут развиваться при парезах, параличах, рахите и некоторых эндокринных заболеваниях.
Диагностика
При выявлении деформаций конечностей огромную роль играют данные внешнего осмотра, поэтому данной части обследования уделяют особое внимание. Осмотр производится по определенному алгоритму. При визуальном исследовании конечностей обращают внимание на наличие костных выбуханий, отек мягких тканей, степень развития и симметричность мышц, кровоизлияния и другие изменения на коже, наличие или отсутствие болезненности при пальпации.
Осмотр суставов включает в себя оценку их конфигурации, определение подвижности, выявление контрактур, отека, наличия выпота При исследовании дистальных отделов конечностей (стоп и кистей) определяют их отклонение от нормального физиологического положения. При изучении тазобедренного сустава, недоступного прямому визуальному осмотру, опираются на косвенные признаки деформации конечности: контрактуру, ограничение движений, патологическую установку конечности, укорочение.
Для более точной оценки деформации конечностей используют радиологические методы: рентгенографию, КТ и МРТ. В некоторых случаях необходимы сравнительные исследования аналогичных сегментов, например, сравнительная рентгенография тазобедренных суставов при подозрении на дисплазию. При необходимости, в зависимости от причины развития деформации конечностей, назначают консультации соответствующих специалистов: невролога, нейрохирурга, ревматолога, эндокринолога.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
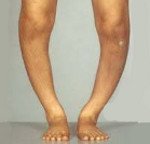
Плосковальгусная деформация стоп сопровождается уплощением продольного свода, вальгусным положением заднего, абдукционно-пронационным положением переднего отдела.
Код по МКБ 10
- М.21.0 Плосковальгусная деформация стоп.
- М.21.4 Плоскостопие.
- Q 66.5 Врождённое плоскостопие.
Код по МКБ-10
M21.0 Вальгусная деформация, не классифицированная в других рубриках
M21.4 Плоская стопа [per planus] приобретенная
Q66.5 Врожденная плоская стопа [pes planus]
Эпидемиология плоскостопия
Плоскостопие — довольно распространенная деформация, составляющая, по данным различных авторов, от 31,8 до 70% всех деформаций стоп. Особенно велик процент плоскостопия у детей дошкольного и младшего школьного возраста.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Причины плосковальгусной деформации стоп
Одной из причин возникновения плоских и плосковальгусных стоп в этом возрасте считается общая слабость сухожильно-мышечного аппарата нижних конечностей, а также диспластические изменения со стороны скелета стопы.
В формировании плоскостопия существует ряд теорий, объясняющих этиопатогенетические механизмы:
- статико-механическая теория;
- вестиментарная теория;
- анатомическая теория;
- теория конституциональной слабости соединительной ткани;
- теория наследственной мышечной слабости.
Классификация плоскостопия
С этиологической точки зрения различают пять видов плоской стопы:
- врождённая:
- травматическая:
- рахитическая;
- паралитическая;
- статическая.
Врождённое плоскостопие бывает различной степени тяжести (легкой, средней и тяжелой). Наиболее тяжелая степень врождённой плосковальгусной деформации стоп, так называемая стопа-качалка, встречается в 2,8-11,9% случаев и выявляется сразу же при рождении. Этиопатогенез данной деформации до настоящего времени окончательно не изучен. Наиболее вероятной причиной деформации считается порок развития зачатка, задержка его развития на определенном этапе эмбрионального формирования. Данная деформация расценивается как врожденное уродство.
Приобретенное плоскостопие бывает:
- травматическим;
- паралитическим;
- статическим.
За последние годы взгляд на генез статического плоскостопия претерпел изменения и в настоящее время имеет более широкое толкование. Среди обследованных детей со статической плосковальгусной деформацией стоп диспластические изменения скелета стопы, сочетающиеся с неврологической симптоматикой или нарушениями метаболизма соединительной ткани, были выявлены у 78%.
Паралитическое плоскостопие является следствием паралича мышц, формирующих и поддерживающих свод стопы. Причиной травматического плоскостопия являются последствия травмы голеностопного сустава и стопы, а также повреждения мягких тканей и сухожильно-связочного аппарата.
Различают плоскостопие легкой, средней и тяжелой степени. В норме угол, образованный линиями, проведенными по нижнему контуру пяточной и первой плюсневой кости с вершиной в области ладьевидной кости, составляет 125°, высота продольного свода составляет 39-40 мм, угол наклона пяточной кости к плоскости опоры — 20-25°, вальгусное положение заднего отдела стопы — 5-7°. У детей дошкольного возраста высота продольного свода стопы в норме может колебаться от 19 до 24 мм.
При легкой степени плоскостопия отмечается снижение высоты продольного свода стопы до 15-20 мм, уменьшение угла высоты свода до 140°, угла наклона пяточной кости до 15°, вальгусное положение заднего отдела — до 10° и отведение переднего отдела стопы в пределах 8-10°.
Средняя степень плоскостопия характеризуется снижением свода стопы до 10 мм, уменьшением высоты свода до 150-160°, с углом наклона пяточной кости — до 10°, вальгусным положением заднего отдела и отведением переднего — до 15°.
Тяжелая степень плоскостопия сопровождается снижением свода стопы до 0-5 мм, уменьшением угла высоты свода стопы до 160-180°, углом наклона пяточной кости — 5-0°, вальгусным положением заднего отдела и отведением переднего — более 20°. При тяжелой степени деформация ригидная, коррекции не поддается, отмечается постоянный болевой синдром в области Шопарова сустава.
 [8], [9], [10], [11], [12], [13], [14]
[8], [9], [10], [11], [12], [13], [14]
Консервативное лечение плоскостопия
Обычно жалобы родителей на плоскостопие у ребёнка появляются, когда ребенок начинает самостоятельно ходить. Необходимо различать физиологическое уплощение свода стоп ребенка, ещё не достигшего трёхлетнего возраста, и плоско-вальгусную деформацию, требующую наблюдения ортопеда.
Если ось пяточной кости располагается по средней линии, отмечается умеренное уплощение свода стоп при нагрузке у детей младшего возраста, можно ограничиться массажем мышц нижних конечностей и ношением обуви с жестким задником. Если у ребёнка имеется вальгусное отклонение заднего отдела и уплощение свода стоп, необходимо применять комплексное восстановительное лечение.
Лечение плосковальгусной деформации включает массаж внутренней группы мышц голеней и стоп, подошвенных мышц курсами по 15-20 сеансов 4 раза в год, тепловые процедуры (озокерит, парафин, грязевые аппликации), корригирующие упражнения, направленные на формирование свода стоп. Необходимо также ввести в режим дня ребенка упражнения, направленные на укрепление сводоподдерживающих мышц. Этого можно достичь, используя игровую лечебную гимнастику, которая заключается в катании цилиндрического предмета, хождении на носках и наружных отделах стоп, подъём по наклонной доске, кручение педалей велосипеда или велотренажера босиком и др. Хорошие результаты по укреплению мышечной системы достигаются при активных занятиях в бассейне с инструктором по обучению лечебному плаванию. При адекватной реакции ребенка в качестве вспомогательного средства рекомендуется использование электростимуляции сводоподдерживающих мышц стопы.
В тех случаях, когда стопы сохраняют вальгусное положение и без нагрузки, имеется напряжение сухожилий малоберцовой группы мышц и разгибателей стопы, рекомендуется проведение этапных гипсовых коррекций в положении приведения, варуса и супинации стопы в течение 1-2 мес, до выведения стопы в среднее положение. В дальнейшем на время сна, продолжается фиксация стоп гипсовыми лонгетами или туторами в течение 3-4 мес и снабжение больных ортопедической обувью.
Немаловажное значение имеет правильное применение специальных стелек и ортопедической обуви. У детей до трёхлетнего возраста применение ортопедической обуви не всегда целесообразно, так как она ограничивает движения в голеностопном суставе и рекомендуется только при коррекции деформации стоп у больных со средней и тяжелой степенью деформации. При легкой степени деформации пользуются обычной обувью с жестким задником и вкладной стелькой с супинатором под пяткой и выкладкой продольного свода стопы. У больных со средней и тяжелой степенью деформации ортопедическая обувь предусматривает жесткий наружный берц и бочок, супинатор под задний отдел и выкладку продольного свода. Необходимо помнить, что ношение ортопедической обуви требует проведения регулярных занятий по укреплению мышечного аппарата голени и стопы.
Лечение врожденной плосковальгусной деформации стоп тяжелой степени, так называемой стопы-качалки, следует начинать с первых дней жизни ребенка, когда сухожильно-связочный аппарат не ретрагирован и может поддаваться растяжению. Сложность коррекции заключается в том, что таранная кость, располагающаяся практически вертикально в вилке голеностопного сустава, жестко фиксирована. Этапные мануальные коррекции с фиксацией гипсовыми повязками необходимо проводить в специализированных ортопедических центрах.
Смена гипсовых повязок с целью коррекции деформации производится 1 раз в 7 дней до полного исправления. Если деформация устранена, конечность фиксируется в эквино-варусном положении еще на 4-5 мес, и только потом ребенок переводится в специализированную ортопедическую обувь. На время сна ребенок снабжается съемным гипсовым лонгетом или тутором. Проводится длительное восстановительное лечение, направленное на коррекцию свода стопы, массаж сводоподдерживающих мышц, мышц нижних конечностей и туловища. Возможно использование электростимуляции и иглорефлексотерапии мышц стопы и голени.
Врожденная пяточно-вальгусная деформация стопы у детей считается наиболее легко поддающейся консервативному лечению. При данной патологии отмечается значительное напряжение передней большеберцовой мышцы и разгибателей стопы, вальгусное отклонение переднего отдела при резкой слабости трёхглавой мышцы голени. Деформация вызвана неправильным положением стоп в утробе матери. На это указывает пяточное положение стоп при рождении ребенка. Тыл стопы соприкасается с передней поверхностью голени и фиксирован в этом положении.
Консервативное лечение направлено на выведение стопы в положения эквинуса и варуса путем коррекции этапными гипсовыми повязками или же наложением гипсовой лонгеты в положении эквинусной и варусной деформации стопы и приведении переднего отдела. После выведения стопы в эквинусное положение под углом 100-110° продолжается восстановительное лечение: массаж мышц по задней и внутренней поверхности голени, парафиновые аппликации на область голеней и стоп, ЛФК, на время сна продолжается фиксация стопы гипсовым лонгетом под углом 100°. Дети пользуются обычной обувью. Необходимость оперативного лечения возникает редко и направлена на удлинение мышц разгибателей стопы и малоберцовой группы.
 [15], [16], [17], [18], [19]
[15], [16], [17], [18], [19]
Оперативное лечение плоскостопия
Оперативное лечение для исправления деформации проводится редко. Процент оперированных больных по отношению к находившимся под наблюдением составляет не более 7%. При необходимости выполняется пластика сухожилий по внутренней поверхности стопы, дополненная внесуставным артродезом подтаран-ного сустава по Грайсу. У детей подросткового возраста при болевой контрактурной форме плоскостопия форма стопы формируется с помощью трехсуставного артродеза.
Оптимальный возраст для оперативного лечения тяжелой степени врожденной плосковалыусной деформации стоп в случае отсутствия успеха консервативного лечения — 5-6 мес. Выполняются удлинение сухожилий ретрагированных мышц, релиз суставов стопы по наружной, задней, внутренней и передней поверхностям, открытое вправление таранной кости в вилку голеностопного сустава, восстановление правильных соотношений в суставах среднего, переднего и заднего отделов стопы созданием дубликатуры сухожилия задней большеберцовой мышцы.
Источник
