Принцип фармакотерапии упорного болевого синдрома
Актуальность. Оптимальный (т.е. наиболее рациональный) подход в лечении боли предусматривает применение медикаментозной терапии (с/без немедикаментозными методами обезболивания) в качестве основного лечебного фактора. Однако при этом следует признать, что в таком случае основной задачей становится избавление пациентов от боли с минимальными побочными эффектами, вызываемыми приемом лекарственных средств (анальгетиков и ко-анальгетиков), что осуществимо только при соблюдении основных (базовых) принципов фармакотерапии боли. Девиз к рекомендациям Всемирной Организации Здравоохранения по поэтапному плану лечения боли гласит: «Назначать правильный медикамент в правильный момент и в правильной дозировке».
ФУНДАМЕНТАЛЬНЫЕ ПРИНЦИПЫ ФАРМАКОТЕРАПИИ БОЛИ
(World Health Organization, 1986; Vancouver Hospice Program, 1989):
1 → помнить, что боль при правильном использовании анальгезирующих препаратов в большинстве случаев уменьшается;
2 → избегать одновременного введения нескольких медикаментов, принадлежащих к одной группе (например, ибупрофена, индометацина, ацетилсалициловой кислоты);
3 → помнить, что не все виды болей реагируют на наркотические болеутоляющие средства (например, болезненные спазмы пищеварительного тракта или заднего прохода), а некоторые, например костно-суставные боли, могут требовать назначения сочетания наркотических и ненаркотических анальгетиков;
4 → при отсутствии терапевтического эффекта после применения любого анальгетика в течение 12 часов следует рассмотреть целесообразность увеличения его дозы (избегая при этом введения дополнительных доз того же препарата, а также сокращения промежутков времени между отдельными приемами) или принять решение об использовании более сильных средств;
5 → не следует назначать больным, страдающим хроническими болями, препараты «по требованию», так как это связано с необходимостью применения значительно больших доз лекарственных средств и имеет отрицательное психологическое действие;
6 → во время лечения болеутоляющими средствами следует одновременно уделять внимание терапии сопутствующих нежелательных симптомов (изжога, тошнота, запоры).
ОСНОВНЫЕ ПРИНЦИПЫ, ПРИМЕНЯЕМЫЕ В РАЗРАБОТКЕ ПЛАНА ТЕРАПИИ БОЛИ:
1 → лечение боли должно быть по возможности этиопатогенетическим (то есть направленным на устранение причин, вызывающих боль), а не симптоматическим; это наиболее радикальный подход, дающий быстрый положительный результат (исключение составляют инкурабельные заболевания); во многих случаях этиология сильной боли, например, спастической, не требует применения наркотиков;
2 → принцип индивидуализированного подхода: обезболивающее лекарственное средство должно быть адекватно интенсивности боли и безопасно для пациента, т.е. должно устранять боль, не вызывая серьезных побочных эффектов; обезболивающая эффективность препаратов может достаточно широко варьировать у одного и того же пациента; в связи с этим дозы, способ введения, а также лекарственная форма должны определяться строго индивидуально (особенно это касается детей), с учетом интенсивности боли и на основании регулярного мониторинга; в случае назначения анальгетика, недостаточного для устранения боли, последняя сохраняется и начинает быстро нарастать за счет суммации болевых стимулов и перевозбуждения проводящих боль нервных структур; в результате формируется трудно устранимый болевой синдром; еще более опасно назначение слишком сильного наркотического средства при слабой илиумеренной боли; известны случаи смерти молодых пациентов в ранние сроки после малых оперативных вмешательств в результате назначения им для обезболивания морфина, бупренорфина и др. мощных опиоидов, приведших к глубокой медикаментозной депрессии ЦНС, остановке дыхания и кровообращения;
3 → принцип «лестницы» (или ступенчатое обезболивание — «анальгетическая лестница»): последовательное использование анальгезирующих препаратов основывается на использовании единых (унифицированных) диагностических подходов, которые позволяют определять в динамике изменение состояния пациента и, соответственно, менять лекарственное средство; следует помнить, что если эффективность препарата (например, кодеина) снижается, то следует переходить к назначению безусловно более сильного средства (например, морфина), но не препарата, аналогичного первому (в данном случае — кодеину) по активности; разнообразные вспомогательные препараты, т.н. адъюванты или ко-анальгетики (антидепрессанты, антиконвульсанты, нейролептики, антигистаминные препараты, местнообезболивающие лекарственные средства, в ряде случаев и кортикостероиды) могут быть использованы в лечении различных видов боли, при которых обычные анальгетики проявляют слабую или частичную эффективность, причем ко-анальгетики ! могут применяться на любой стадии;
3.1. общие принципы медикаментозного лечения боли в рамках принципа «лестницы»:
применяется единая тактика лечения острых и хронических болевых синдромов, основанная на строгом соответствии назначаемых средств обезболивания в зависимости от их интенсивности; последняя устанавливается врачом по простой шкале:
подразделение интенсивности боли на 4 ступени имеет большое значение для практического здравоохранения, так как показания к назначению сильнодействующих наркотических средств (препараты морфина, бунренорфин, пиритрамид, промедол, просидел, препараты фентанила и др.) должны устанавливаться только при сильном и очень сильном (3-4 балла) остром болевом синдроме (ОБС) или хроническом болевом синдроме (ХБС);
3.1.1. слабый болевой синдром (или 1 балл) должен устраняться с помощью анальгетиков т.н. периферического действия (кетопрофен, кеторолак, диклофенак, анальгин, парацетамол или др.).
3.1.2. при умеренной боли (или 2 балла) назначается опиоидный анальгетик центрального действия трамадол, не относящийся к наркотическим средствам, в сочетании с ненаркотическими анальгетиками периферического и центрального действия;
3.1.3. истинные наркотические средства должны назначаться только при сильных (3-4 балла) ОБС и ХБС; при этом онотерапия наркотиками любых болевых синдромов (в том числе самых сильных) не должна применяться; в целях повышения эффективности и безопасности обезболивания наркотик всегда следует сочетать с ненаркотическими компонентами, избираемыми в соответствии с патогенезом конкретного болевого синдрома; продолжительность назначения и дозы наркотических средств. приведенных в перечне Постановления Правительства Российской Федерации от 30.06.98 №681 «Об утверждении перечня наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации» (все препараты морфина, омнопон, промедол, просидол, бупренорфин, препараты фентанила, пентазоцин, декстроморамид, пиритрамид, тилидин и др.), в том числе в лекарственных формах продленного действия, определяется врачом индивидуально для каждого пациента в зависимости от типа, причин и особенностей течения болевого синдрома;
такая тактика назначения средств обезболивания позволяет предотвратить неоправданное назначение сильно действующих наркотиков не нуждающимся в них пациентам и избежать возможных осложнений, связанных с угнетающим действием наркотиков на жизненно важные функции; максимальная продолжительность назначения наркотических средств определяется тяжестью, длительностью и особенностями течения болевого синдрома и для многих типичных ситуаций имеет конкретно установленные пределы, что подробно рассмотрено ниже.
3.2. следует отметить, что в отношении купирования приступа мигрени (мигренозной цефалгии) соблюдение принципа «лестницы» необязательно; современная точа зрения (основанная на доказательных исследованиях) такова, что более удобным для клинического применения является стратифицированный подход в купировании приступа мигрени (Яхно Н.Н., Алексеев В.В., Полушкина Н.Р.1998; Goadsby P.J., Lipton R.B., Ferrari M.D. 2002); в основе стратифицированного подхода к терапии приступа мигрени лежит оценка влияния мигрени на повседневную активность пациента с помощью шкалы MIDAS (Migraine Disability Assessment Scale); в зависимости от ответов на пять простых вопросов о потере времени из-за головной боли в трех основных сферах жизни (учеба и трудовая деятельность, работа по дому и семейная жизнь, спортивная или общественная активность) определяется степень тяжести мигрени; шкала MIDAS делит пациентов на 4 группы, где группа I соответствует минимальному нарушению повседневной активности и слабой интенсивности головной боли, а группа IV характеризуется тяжелой степенью дезадаптации и выраженной головной болью; для каждой группы предлагаются свои лекарственные препараты;
4 → принцип своевременности введения: интервал между введениями препарата должен определяться в соответствии со степенью тяжести боли и фармакокинетическими особенностями действия препарата и его лекарственной формы; дозы должны вводиться регулярно для того, чтобы предотвратить боль, а не устранять ее после того, как она возникает; возможно использование лекарственные средства длительного действия, но они должны быть дополнены (при необходимости !) препаратами быстрого действия для снятия внезапной боли; следует помнить, что тактической задачей является подбор дозы, которая избавила бы пациента от боли на период до введения следующей; для этого крайне важно регулярно следить за уровнем боли и вносить необходимые коррективы;
5 → принцип адекватности способа введения: предпочтение должно отдаваться оральному введению препарата, поскольку это наиболее простой, наиболее эффективный и наименее болезненный путь введения для большинства пациентов; ректальное, подкожное и внутривенное введение практически всегда служит альтернативой оральному применению; по возможности следует избегать внутримышечных инъекций по причине их болезненности (особенно это относится к педиатрической практике).
Источник
Схемы и принципы фармакотерапии ХБС.На протяжении длительного времени лекарственное лечение боли при запущенных формах злокачественных новообразований сводилось к назначению наркотических препаратов и часто не приносило желаемого обезболивающего эффекта.
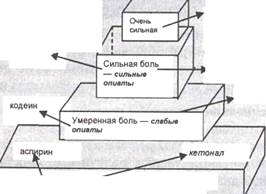
В 1986 г. Комитетом экспертов ВОЗ были утверждены принципы анальгезирующей терапии хронического болевого синдрома нарастающей интенсивности, получившие название трехступенчатой схемы (рис. 3.2). Согласно трехступенчатой схемы ВОЗ назначают:
при слабой боли (1-я ступень) — ненаркотические анальгетики,
при умеренной боли (2-я ступень) — слабые опиаты,
при сильной боли (3-я ступень) — сильные опиаты.
В качестве базовых лекарственных препаратов рекомендованы:
при слабой боли — аспирин,
умеренной — кодеин,
сильной -морфин.
Создание новых анальгезирующих препаратов, обладающих преимуществами перед базовыми, позволило МНИОИ им. П.А. Герцена выделить понятие о нестерпимой боли и предложить четырехступенчатую схему (рис. 3.2). В этой схеме в качестве базовых препаратов используются:
при умеренной боли — трамадол,
при сильной боли — бупренорфин,
при нестерпимой боли — морфин.

Рис. 3.2. Схемы противоболевой терапии ВОЗ и МНИОИ
В основу обеих схем положены одинаковые принципы:
О борьбу с хроническим болевым синдромом следует начать
возможно раньше, при появлении даже незначительной боли;
вид и дозу анальгетика нужно подбирать индивидуально,
обеспечивая устранение или значительное облегчение боли в
течение 2-3 дней;
принимать анальгетики нужно не «по требованию» (чтобы
уменьшить боль), а строго «по часам», вводя очередную дозу
препарата до прекращения действия предыдущей (чтобы
предотвратить появление боли);
по мере уменьшения обезболивающего эффекта анальгетики следует изменять «по восходящей линии», переходя от максимальной дозы слабо действующего препарата к минимальной дозе сильно действующего, а не к замене на другой препарат такой же активности;
предпочтение следует отдавать оральному приему препаратов, как наиболее простому, эффективному и наименее болезненному пути введения для большинства пациентов.
Способы оценки интенсивности боли и эффективности обезболивания.Непременным условием успешного лечения является объективная оценка интенсивности болевого синдрома и постоянный контроль эффективности препаратов и побочных влияний медикаментозной терапии. Это позволяет врачу своевременно вносить изменения в систему лечения.
Оценку интенсивности хронической боли производят различными способами. Наиболее простой является оценка по 5-бальной словесной шкале:
0 — боли нет;
1 — слабая боль (чуть-чуть болит);
2 — умеренная боль (болит терпимо);
3 — сильная боль (очень больно);
4 — невыносимая боль (невозможно терпеть).
Более точной и наглядной является оценка по визуально-аналоговой шкале в виде линейки с делениями от 0 до 10 или до 100. Пациенту предлагают самому оценить по такой линейке интенсивность болевых ощущений до начала лечения. Повторная оценка в процессе терапии позволяет судить об эффективности лечебных мер.
Лечение слабой боли.Для первой ступени лечения используют нестероидные противовоспалительные средства (НПВС). Эти препараты тормозят синтез простагландинов Е1 и Е2, сенсибилизирующих болевые рецепторы, обладают противовоспалительным и анальгезирующим действием.
НПВС эффективны при метастазах в кости, опухолях мягких тканей, раке тела поджелудочной железы, а также при вызванном новообразованием механическом растяжении тканей и при воспалительных процессах в окружности опухоли, сопровождающихся отеком. Они не угнетают дыхательный и кашлевой центры, не вызывают эйфории и не приводят к возникновению психической или физической зависимости.
Побочное действие НПВС обусловлено токсическим воздействием на слизистую оболочку желудка, функцию почек, гемостаз и коагуляцию. При длительном применении они могут вызвать эрозивный гастрит, вплоть до желудочных кровотечений.
Базовый препарат схемы ВОЗ — аспирин — назначают по 250-650 мг 6 раз в день. Чаще применяют кетонал илиибупрофен. Используют индометацин, пироксиками другие. Полезен парацетамол, не обладающий выраженным противовоспалительным действием, но и не оказывающий токсического 92
Глава 3. Лечение
воздействия на желудок и кровь. Целесообразно использовать комбинированные препараты на основе парацетамола — панадол-экстра и солпадеин.
Лечение умеренной боли.Базовым анальгетиком второй ступени по схеме ВОЗ является слабый опиат — кодеин.
Применяется в дозах от 30 до 130 мг 4-6 раз в сутки. Доза кодеина в 30 мг по обезболивающему эффекту соответствует 650 мг аспирина.
• Запомните обязательно!
Совместное применение обоих препаратов в этих дозировках вдвое повышает обезболивающий эффект.
По схеме МНИОИ базовым анальгетиком считается трамадол (трамал, традол). Он вдвое превосходит кодеин по анальгезирующему действию, не вызывает тяжелых запоров, не обладает угнетающим влиянием на дыхание и кровообращение.
Для справки
Трамадол выпускается в таблетках, капсулах, каплях, свечах и ампулах. Разовая доза — 50-100 мг, вводится каждые 4-6 ч; максимальная суточная — 400 мг. Анальгетический эффект развивается к 30-й минуте и продолжается 5-6 часов.
Лекарственная зависимость к препарату не развивается, анальгезирующий эффект при ХБС может сохраняться в течение длительного времени.
При снижении эффекта от лечения трамадолом рекомендуют прием защечных таблеток наркотического анальгетика просидела, который хорошо устраняет умеренную и даже сильную боль. Его побочные влияния (тошнота, рвота, головокружение, затрудненное мочеиспускание) мало выражены и обычно ликвидируются самостоятельно в течение недели.
Для справки
Просидол по эффективности близок к промедолу. Защечные таблетки (по 20 мг) быстро всасываются слизистой полости рта. Действие непродолжительно. Прием 4-6 раз в сутки. Разовые дозы 20-80 мг, суточные 80-300 мг/сут.
Лечение сильной и очень сильной боли.По схеме ВОЗ базовым препаратом является морфин, по схеме МНИОИ — бупренорфин.
Бупренорфин (сангезик, темгезик, торгезик и др.) — опиоид центрального действия.
По анальгетической активности несколько уступает морфину, но повышает физическую активность больных, а побочные эффекты менее выражены и не опасны. В меньшей степени, чем морфин, вызывает привыкание и лекарственную зависимость. Одна и та же доза может оставаться эффективной в течение длительного времени.
Для справки
Бупренорфин выпускается в таблетках по 0,2 мг и ампулах по 0,3 и 0,6 мг. Принимается внутрь, в/в, в/м, сублингвально. Максимальная концентрация в плазме через 1 ч. Разовая доза для взрослых при в/в и в/м введении — 0,15-0,3 мг/кг. Инъекции повторяют каждые 3-4 ч. Сублингвальный прием по 0,2-ОД мгс интервалом 6-8 ч. Побочные явления: головная боль, головокружение, потливость, сухость во рту, тошнота, рвота.
С помощью бупренорфина удается достичь хорошего противоболевого эффекта даже у больных, длительно получавших морфин, при этом пациенты не испытывают синдрома отмены.
• Запомните обязательно!
Преимущества бупренорфина позволяют назначать его тяжелым больным на дому.
Морфин среди анальгетиков занимает особое место, поскольку с ним принято сравнивать силу действия и побочные эффекты всех обезболивающих
лекарств.
Препараты группы морфина характеризуются недостатками, существенно затрудняющими их использование, особенно в амбулаторных условиях.
• Оказывают выраженное побочное действие.
Они угнетают дыхание и кашлевой рефлекс, обладают снотворным действием, повышают тонус кишечника и мочевого пузыря, могут вызывать тошноту, рвоту, запор и др.
• К препаратам развивается резистентность.
Первоначальные дозы спустя 2-3 недели оказываются недостаточными для снятия боли или продолжительность действия их укорачивается. Это требует увеличения доз. Параллельно нарастают и побочные эффекты. Лечение больных большими дозами морфина на дому чревато опасными осложнениями.
• При длительном лечении убольных возникает физическая и психическая зависимость от наркотика.
Морфин выпускается в виде гидрохлорида и сульфата. Морфин сульфат обладает продленным действием. Лечение рекомендуют начинать с морфина гидрохлорида, а после подбора оптимальной дозы переходить на лечение морфином сульфатом. Обезболивающее действие морфина проявляется через 10-15 минут после подкожного введения и через 20-30 минут после перорального. Продолжается в течение 3-5 часов у морфина гидрохлорида и 12-ти часов у морфина сульфата.
По мере развития резистентности дозу постепенно повышают. Основными симптомами передозировки являются сонливость, адинамия, рвота, запоры, дезориентация, галлюцинации.
Эти явления требуют снижения дозы или отмены наркотика.
Одновременно с началом терапии морфином следует назначить противорвотные и слабительные средства. К рвотному действию морфина у больных постепенно развивается резистентность, поэтому антиэметики применяют не более 2 недель. Для предупреждения запоров рекомендуют диету с большим количеством жидкости, соков, фруктов, лекарств, стимулирующих перистальтику и опорожнение кишечника. Запоры требуют назначения слабительных, а иногда и клизм в течение некоторого периода терапии морфином.
Таблетированная форма морфина сульфата (МСТ континус) обладает продленным действием. Полный эффект наступает через 2 часа, анальгезия продолжается 12 часов. Побочные действия (тошнота, рвота и др.) возникают редко и купируются противорвотными препаратами.
Многих недостатков, свойственных морфину и опиатам, лишены синтетические опиоиды. К их числу относится буторфанол.
Буторфанол — синтетический анальгетик фенантренового ряда с агонистической и антагонистической активностью. По анальгетической активности и продолжительности действия близок к морфину. Применяется для лечения хронической боли умеренной и высокой интенсивности.
Для справки
Буторфанол (стадол) — выпускается в ампулах по 1,0 мл. вводится в/в, в м. интраназально. При интраназальном введении анальгезия через 1-2 часа, продолжительность действия 4-5 часов.
Меньше морфина угнетает дыхание, реже наблюдается привыкание, не вызывает эйфории и лекарственной зависимости. Возможны тошнота, рвота, усиленное потоотделение, сонливость, головокружение.
Буторфанол у больных с ХБС рассматривают как резервный препарат. Применяют при плохой переносимости опиоидов и опиатов.
Фентанил — синтетический опиоид, по анальгезирующему эффекту превосходит морфин в 100 раз. Способен диффундировать через кожу. Создана специальная трансдермальная система в виде многослойного пластыря, который наклеивается на кожу. Пластырь с фентанилом выпускается под названием «Дюрогезик». Из него препарат постепенно, на протяжении трех суток, поступает в кровь.
Для справки
Диффузия фентанила начинается через 2 часа, анальгезирующий эффект развивается в среднем через 12-13 часов и продолжается в течение 72 часов. После удаления пластыря обезболивающий эффект сохраняется еще на протяжении 12 часов. Новый пластырь наклеивают на другое место.
Дюрогезик удобен для использования в домашних условиях, но возможна брадикардия, угнетение дыхания.
Адъювантные лекарственные средства.Учитывая сложный патогенез ХБС при злокачественных новообразованиях, наркотические препараты следует сочетать с нестероидными анальгетиками периферического действия и дополнительными т. н. «адъювантными» средствами. В противоположность этому не рекомендуется одновременно применять два наркотических препарата, поскольку слабый опиат может блокировать клеточные рецепторы, препятствуя воздействию более сильного.
Адъювантные препараты применяют
• для усиления действия анальгетиков;
• терапии осложнений, связанных с прогрессирующим опухолевым процессом;
• коррекции побочных эффектов обезболивающих препаратов.
Арсенал адъювантных средств широк. Используют кортикостероиды, противосудорожные и антигистаминные препараты, транквилизаторы и нейролептики, антидепрессанты и др.
Кортикостероиды снижают продукцию простагландинов, уменьшают воспаление и отек. Полезны при метастазах в кости, в головной и спинной мозг, при сдавлении опухолью и метастазами нервных стволов.
Противосудорожные препараты (карбамазепин, валъпромид и др.) показаны при сдавлении или прорастании опухолью нервных стволов. Они также оказывают антидепрессивное влияние, улучшают психическое состояние и настроение больных.
Транквилизаторы и нейролептики используют при тревоге, беспокойстве, агрессивности больных.
Антидепрессанты (амитриптилин) назначают при выраженной депрессии. С их помощью удается повысить настроение и улучшить сон.
Терапию нейролептиками, антидепрессантами и противосудорожными препаратами начинают с минимальных доз. Дозы повышают до максимальных, а затем постепенно снижают до полной отмены в течение несколько недель или месяцев в зависимости от конкретной ситуации.
По мере прогрессирования опухоли интенсивность ХБС изменяется, чаще в сторону нарастания. Это требует тщательного наблюдения за больным и периодической смены анальгетиков и адъювантных препаратов.
Вопросы тестового контроля
34. Под термином «радикальная» операция понимают
а) удаление основной массы опухоли
б) удаление части или всего пораженного органа без регионарных лимфатических узлов
в) удаление части или всего пораженного органа в пределах анатомической зоны
г) удаление части или всего пораженного органа с регионарными лимфатическими узлами, но с оставлением отдаленных метастазов
Источник
