Причины синдрома леше нихана биохимия
Самым частым нарушением обмена пуринов является повышенное образование мочевой кислоты с развитием гиперурикемии. Особенностью является то, что растворимость солей мочевой кислоты (уратов) в плазме крови невелика и при превышении порога растворимости в плазме (около 0,7 ммоль/л) они кристаллизуются в периферических зонах с пониженной температурой.
В зависимости от длительности и тяжести гиперурикемия проявляется:
- Появление тофусов (греч. tophus – пористый камень, туф) – отложение уратных кристаллов в коже и подкожных слоях, в мелких суставах ног и рук, в сухожилиях, хрящах, костях и мышцах.
- Нефропатии в результате кристаллизации мочевой кислоты с поражением почечных канальцев и мочекаменная болезнь.
- Подагра – поражение мелких суставов.
Для диагностики нарушений используют определение концентрации мочевой кислоты в крови и моче.
Нарушения обмена пуринов
Подагра
Когда гиперурикемия принимает хронический характер, говорят о развитии подагры (греч. poclos – нога, agra – захват, дословно – «нога в капкане»).
В крови мочевая кислота находится в форме ее солей – уратов натрия. Из-за низкой растворимости ураты способны оседать в зонах с пониженной температурой, например, в мелких суставах стоп и пальцев ног. Накапливающиеся в межклеточном веществе ураты некоторое время фагоцитируются, но фагоциты не способны разрушить пуриновое кольцо. В результате это приводит к гибели самих фагоцитов, к выходу лизосомальных ферментов, активации свободнорадикального окисления и развитию острой воспалительной реакции – развивается подагрический артрит. В 50-75% случаев первым признаком заболевания является мучительная ночная боль в больших пальцах ног.
Длительное время подагру считали «болезнью гурманов», однако затем внимание исследователей переместилось к наследственному изменению активности ферментов метаболизма пуринов:
- увеличение активности ФРДФ-синтетазы – приводит к избыточному синтезу пуринов,
- уменьшение активности гипоксантин-гуанин-фосфорибозил-трансферазы – из-за этого ФРДФ не используется для реутилизации пуриновых оснований, а участвует в первой реакции их синтеза. В результате возрастает количество разрушающихся пуринов и одновременно повышается их образование.
Оба ферментативных нарушения рецессивны и сцеплены с X-хромосомой. Подагрой страдает 0,3-1,7% взрослого населения земного шара, соотношение заболевших мужчин и женщин составляет 20 : 1.
Основы лечения
Диета – снижение поступления предшественников мочевой кислоты с пищей и уменьшение ее образования в организме. Для этого из рациона исключаются продукты, содержащих много пуриновых оснований – пиво, кофе, чай, шоколад, мясные продукты, печень, красное вино. Предпочтение отдается вегетарианской диете с количеством чистой воды не менее 2 л в сутки.
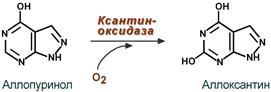
Реакция превращения аллопуринола
К лекарственным средствам лечения подагры относят аллопуринол, по структуре схожий с гипоксантином. Ксантиноксидаза окисляет аллопуринол в аллоксантин, и последний остается прочно связанным с активным центром фермента и ингибирует его. Фермент осуществляет, образно говоря, самоубийственный катализ. Как следствие, ксантин не превращается в мочевую кислоту, и поскольку гипоксантин и ксантин лучше растворимы в воде, то они более легко выводятся из организма с мочой.
Мочекаменная болезнь
Мочекаменная болезнь заключается в образовании солевых кристаллов (камней) разной природы в мочевыводящих путях. Непосредственно образование мочекислых камней составляет около 15% от всех случаев этой болезни. Мочекислые камни в мочевыводящих путях откладываются примерно у половины больных подагрой.

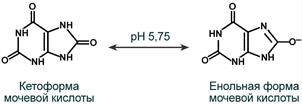
Две переходные формы мочевой кислоты при pH 5,75
Наиболее часто такие камни представлены в дистальных канальцах и собирательных трубочках. Причиной отложения кристаллов мочевой кислоты является гиперурикемия и повышенное выведение уратов натрия с мочой. Главным провоцирующим фактором кристаллизации является увеличение кислотности мочи. При понижении рН мочи ниже 5,75 ураты (енольная форма) переходят в менее растворимую кетоформу и кристаллизуются в почечных канальцах.
Закисление мочи (в норме 5,5-6,5) возникает по различным причинам. Это может быть избыточное питание мясопродуктами, содержащими большое количество нуклеиновых кислот, аминокислот и неорганических кислот, что делает такую пищу «кислой» и снижает рН мочи. Также кислотность мочи усиливается при ацидозах различного происхождения (Кислотно-основное состояние).
Кристаллы в почках могут иметь различную природу: 70-75% больных мочекаменной болезнью имеют камни щавелевой кислоты (оксалаты), 15% – мочевой кислоты, 10% – кальций-фосфатные, карбонатные, цистиновые камни. Самый большой почечный камень был извлечен 29.12.1952 из почки 80-летней женщины в Лондоне. Камень весил 6 кг 294 г.
Основы лечения
Так же, как при подагре, лечение сводится к беспуриновой диете и использованию аллопуринола. В дополнение рекомендуется растительная диета, приводящая к защелачиванию мочи, что увеличивает в моче долю более растворимой в воде енольной формы мочевой кислоты. Вместе с этим, уже имеющиеся кристаллы мочевой кислоты (а также кристаллы оксалатов) способны растворяться при подщелачивании мочи.
Лекарственное лечение непременно должно сопровождаться соблюдением беспуриновой диеты с большим количеством чистой воды, в противном случае неизбежно появление ксантиновых кристаллов в тканях и ксантиновых камней в почках.
Синдром Леша-Нихана
Болезнь Леша-Нихана (частота 1:300000) – это полное врожденное отсутствие активности гипоксантин-гуанин-фосфорибозил-трансферазы, фермента, отвечающего за реутилизацию пуриновых оснований. Признак рецессивный и сцеплен с Х-хромосомой. Впервые его описали в 1964 г в США студент-медик Майкл Леш и педиатр Уильям Нихан.
Дети рождаются клинически нормальными, только к 4-6 месяцу обнаруживаются отклонения в развитии, а именно – отставание физического развития (с трудом держит голову), повышенная возбудимость, рвота, периодическое повышение температуры. Выделение мочевой кислоты можно обнаружить еще раньше по оранжевой окраске пеленок. К концу первого года жизни симптомы нарастают, развивается нарушение координации движений, хореоатетоз, корковый паралич, спазм мышц ног. Наиболее характерный признак заболевания проявляется на 2-3-м году жизни – аутоагрессия или самокалечение – неодолимое стремление детей кусать себе губы, язык, суставы пальцев на руках и ногах. Агрессия больных распространяется также на неживые предметы и окружающих людей. Нарушения интеллекта выражены, его снижение может быть до IQ≈60.
Лечение основано на беспуриновой диете с большим количеством чистой воды и с использованием аллопуринола. Производится контроль деятельности пациента с помощью физических ограничений и психологической терапии.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 6 мая 2019;
проверки требуют 5 правок.
Синдром Лёша — Нихена — наследственное заболевание, характеризующееся увеличением синтеза мочевой кислоты (у детей) и вызванное дефектом фермента гипоксантин-гуанинфосфорибозилтрансферазы, который катализирует реутилизацию гуанина и гипоксантина — в результате образуется большее количество ксантина и, следовательно, мочевой кислоты. Частота проявления синдрома 1 к 380000 живорожденных[1].
История[править | править код]
Майкл Лёш, будучи студентом Школы медицины Джонса Хопкинса (США), вместе со своим наставником Уильямом Нихеном, который был педиатром и генетиком, обнаружили признаки синдрома Лёша — Нихена, сопутствующие гиперурикемии, у двух братьев 4 и 8 лет. Лёш и Нихен опубликовали результаты своих исследований в 1964 году.
Этиология[править | править код]
Наследственная болезнь обмена веществ, обусловленная дефицитом фермента гипоксантин-фосфорибозилтрансферазы (КФ 2.4.2.8), проявляющаяся умственной отсталостью, хореоатетозом, приступами агрессивного поведения с самоповреждением, повышенным содержанием мочевой кислоты в моче. Ген, кодирующий гипоксантин-фосфорибозилтрансферазу, расположен в X-хромосоме. Заболевание наследуется как моногенный рецессивный X-сцепленный признак. Заболевание отмечается у лиц мужского пола. На первом году жизни проявляется задержка психомоторного развития, в последующем присоединяются спастичность и хореоатетоз. Характерным признаком болезни являются аутоагрессивные действия, которые обычно развиваются вскоре после того, как у детей прорезываются зубы. Больные обкусывают себе губы, ногти, пальцы, предплечья (вплоть до самоампутации), царапают нос и рот, пускают себе кровь. Болевая чувствительность остается сохранной. В связи с этим больные нередко кричат от боли, которую сами же себе причинили. Они могут также демонстрировать агрессию и по отношению к другим людям, крушить окружающие предметы. В некоторых случаях состояние улучшается при приеме леводопы и антагониста опиатов налтрексона.
Диагностика[править | править код]
Диагноз синдрома Лёша — Нихена ставится по трём основным клиническим элементам: повышенная продукция мочевой кислоты, неврологическая дисфункция, когнитивные и поведенческие нарушения. Довольно сложно поставить диагноз на ранней стадии, когда эти три признака не так очевидны. Подозрения могут возникнуть из-за задержки развития, сопровождающейся гиперурикемией. Также возможно образование камней в почках (нефролитиаз) или наличие крови в моче (гематурия), вызванные кислотно-мочевыми камнями. Зачастую подозрения на синдром Лёша — Нихена возникают с появлением наносимых самому себе ранений у больного. Однако самотравмирующее поведение встречается и в других патологических состояниях, таких как неспецифическая умственная отсталость, аутизм, синдром Туретта, синдром Корнелии де Ланж, синдром Ретта, синдром Райли — Дея, нейрокантоцитоз, наследственные нейропатии первого типа, и некоторые психиатрические заболевания. Из перечисленного, только больные с синдромом Лёша — Нихена, синдромом дэ Ланжа и синдромом Райли — Дея демонстрируют потерю тканей как последствие саморанений. Особенностью синдрома Лёша — Нихена, отличающей его от других синдромов, связанных с нанесением себе ранений, является кусание пальцев, губ, внутренней поверхности щёк. Наличие синдрома Лёша — Нихена должно рассматриваться только при наличии самотравмирующего поведения вместе с гиперурикемией и неврологической дисфункцией.
Лечение и профилактика[править | править код]
Рекомендуется назначение аллопуринола — синтетического аналога гипоксантина. Происходит процесс конкурентного ингибирования ксантиноксидазы, что приводит к накоплению гипоксантина, но, поскольку вещество растворимо, то, по сравнению с мочевой кислотой, довольно быстро выделяется из организма.
Примечания[править | править код]
- ↑ Genetics Home Reference. Lesch-Nyhan syndrome (англ.). Genetics Home Reference. Дата обращения 23 сентября 2019.
Ссылки[править | править код]
Источник
Существует огромное количество наследственных заболеваний. Но если одни из них не приводят к серьезным осложнениям, и человек вполне может нормально жить, то есть и такие, которые чреваты серьезными последствиями. Об одном из таких заболеваний мы и поговорим. Что представляет собой Леша-Нихана синдром? Каковы последствия патологии? Как проводится лечение? Каковы прогнозы для таких пациентов? Ответы на эти вопросы представлены в статье.
Общая информация
Данная наследственная патология связана с метаболическими нарушениями, в основе которых лежат повышенное производство мочевой кислоты, нервно-психические расстройства и отклонения в поведении. Склонность к самоповреждению, навязчивая агрессивность в комплексе с умственной отсталостью — все это и есть синдром Леша-Нихана.
Данное заболевание диагностируется довольно редко. Первые описание встречаются в XVIII веке, но только в 1964 году студент М. Леш вместе с преподавателем У. Ниханом описали его, тем самым увековечив свои фамилии.
Причины заболевания
Провоцируется патология нарушением обменных процессов пуриновых нуклеотидов. Вызывается оно наследственным недостатком фермента ГФРТ (гипоксантин-гуанин фосфорибозилтрансфераза). Данная причина развития синдрома Леша-Нихана приводит к разложению пуринов и выделению в виде мочевой кислоты.
Организм человека старается нейтрализовать негативное воздействие и ускоряет синтез пуриновых оснований, который начинает превосходить процесс их распада, что и приводит к перепроизводству мочевой кислоты.
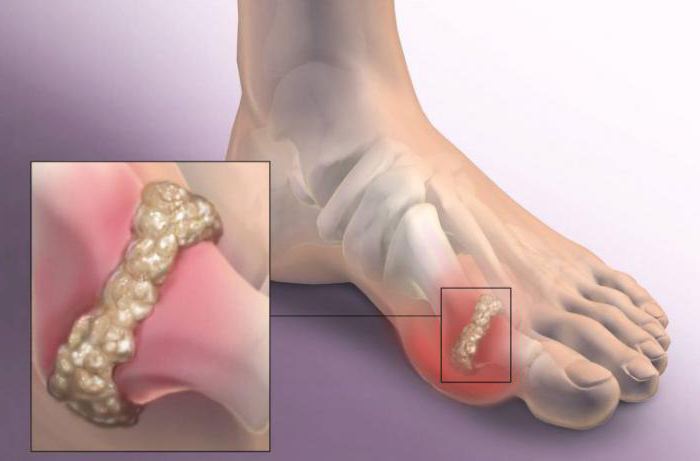
Она начинает кристаллизоваться в различных органах и тканях, попадая в полость сустава, провоцирует воспалительный процесс и подагрический артрит. Почки в ответ ускоряют экскрецию мочевой кислоты, что заканчивается формированием уратных образований. Образуется песок, постепенно превращаясь в камни, которые способны перекрыть выведение мочи.
Синдром Леша-Нихана: тип наследования
У представительницы прекрасного пола не возникает данный недуг. Но они являются носительницами гена, вызывающего развитие патологии.

Частота рождения детей с данным синдромом неизвестна, так как имеются различные вариации проявления синдрома Леша-Нихана.
Симптоматика
Проявления патологии вызваны генетическим отклонением. Но их можно подразделить на несколько групп.
- Симптоматика со стороны нервной системы:
- частые судороги отдельных групп мышц;
- тонус мышц постоянно повышен. Часто малышам с такими проявлениями ставят ошибочный диагноз — церебральный паралич. По своим внешним проявлениям заболевания похожи;
- возникают непроизвольные подергивания конечностей;
- ребенок с синдромом Леша-Нихана отстает в своем развитии от сверстников (например, начинает ходить слишком поздно);
- наблюдается рвота без видимой причины;
- речь становится невнятной;
- могут наблюдаться эпилептические припадки;
- наблюдается умственная отсталость;
- синдром Леша-Нихана (фото пациентов с таким диагнозом представлены в статье) может проявляться параличом конечностей.

2. Нарушения метаболизма проявляются:
- постоянной жаждой и выделением большого количества мочи;
- обнаружением при обследовании камней в почках;
- наличием воспалительного процесса в суставах;
- накоплением мочевой кислоты в ушных мочках;
- наличием кристаллов оранжевого цвета в моче.
3. Отклонения в поведении:
- Ребенок ведет себя беспокойно.
- Постоянно наблюдается смена настроения.
- Преобладает агрессивность.
- После прорезывания зубов ребенок себя кусает. Следы укусов обнаруживаются на губах, руках и ногах.
Ко всем перечисленным симптомам можно добавить отставание в росте.
Виды синдрома
Классификация патологии осуществляется с учетом степени активности фермента. Классическая разновидность диагностируется, если отсутствует ферментативная активность ГФРТ.
Если наблюдается частичная недостаточность фермента, то в большей степени наблюдается симптоматика со стороны нервной системы.

При недостатке более 8 % от нормальных показателей умственные способности почти не страдают, наблюдаются тяжелые проявления подагры.
Имеются стертые варианты патологии, для которых не характерна самоагрессия. При этом выявляется мышечная дистония.
Диагностика заболевания
Постановка диагноза осуществляется на основе некоторых клинических проявлений:
- дисфункции со стороны нервной системы;
- поведенческих отклонениях;
- высокой концентрации мочевой кислоты.
Распознать патологию на самой ранней стадии развития довольно сложно. Ведь симптоматика наблюдается не сразу. Для диагностики заболевания необходимы биохимические исследования, которые покажут:
- повышенное содержание мочевой кислоты (в анализах мочи и крови);
- задержку азота.
Назначаются такие гематологические анализы, как:
- пункция костного мозга. Она покажет количество медуллобластов;
- гемолейкограмма. Позволит определить мегалобластную анемию.
Внешний осмотр пациента проводится с целью обнаружения характерных повреждений на теле. Даже у врача пациент может вести себя агрессивно, не только по отношению к себе, но и к другим.
Чтобы окончательно поставить диагноз, надо провести:
- Анализ мочи и крови.
- УЗИ почек.
- Генетическое исследование. Это нужно для определения уровня ГФРТ и распознавания мутации гена.
После уточнения диагноза назначается терапия, которая поможет улучшить качество жизни пациента.
Дифференциальная диагностика
Важно для назначения лечения поставить точный диагноз. При некоторых патологиях также характерно нанесение себе травм. Но синдром Леша-Нихана проявляется искусанными пальцами, губами и слизистой ротовой полости.
Самоповреждение сопровождается расстройствами нервной системы и гиперурикемией. Необходимо отличить заболевание от детского церебрального паралича. По совокупности проявления дифференциальная диагностика позволяет отличить синдром от других патологий.
Определяющую роль играет генетическое исследование.
Лечение синдрома Леша-Нихана
После постановки диагноза прибегают к терапии. Некоторые ее виды описаны ниже.
Необходимо добиться снижения уровня мочевой кислоты. Независимо от того, каковы причины синдрома Леша-Нихана, назначаются следующие препараты:
- «Аллопуринол». В сутки дозировка составляет 100-300 мг. Начинается лечение со 100 мг и постепенно повышается. При серьезных нарушениях в работе почек и печени лекарственное средство не рекомендуется.
- «Пробеницид». Разрешен к использованию у больных с проблемами печени и почек. Назначается 2 раза в день по 250 мг. После недели лечения дозировка увеличивается до 500 мг. Препарат не прописывают детям до 2 лет, при наличии камней в почках, аллергических реакций, патологий органов кроветворения.
Симптоматическое лечение неврологических проблем. Выбор препарата осуществляется с учетом проявлений. Препараты «Баклофен» и «Диазепам» устраняют судороги, снижают беспокойство пациента, уменьшают проявление двигательных расстройств. Начальная дозировка — 15 мг в сутки, постепенно прием доводится до 10 мг (2-3 раза в день). «Диазепам» не назначают при наличии эпилепсии, глаукоме, атаксии, патологической мышечной утомляемости.
При обнаружении камней в почках может потребоваться оперативное вмешательство.
Показан прием смесей солей для поддержания pH мочи на уровне 7.
Лекарственное лечение сочетают с беспуриновой диетой. Пациент должен пить много воды.
Для устранения депрессивных состояний назначают «Алпразолам» и другие средства, которые стабилизирует эмоциональное состояние. После их приема уменьшается чувство страха, не так выражены перепады настроения. Начальная дозировка — 0,1-0,2 мг 2-3 раза в сутки. А через неделю дозу можно повысить до 6 мг в день. Продолжительность терапии определяет врач (минимум 5 дней, а максимум — 3 месяца).
Комплексное лечение обязательно включает прием витаминных комплексов, содержащих микроэлементы и витамины группы В, С, А, фолиевую кислоту.
При наличии синдрома существенную помощь оказывает физиотерапевтическое лечение. Методы применяются следующие:
- Электросон.
- Массаж.
- Лечебные ванны.
- Гальванизация.
- Физиобальнеотерапия. Позволяет предупредить приступы подагры.
- Грязевые аппликации. Снимают воспалительный процесс.
- Чтобы предупредить образование камней, надо принимать минеральную воду с щелочной средой.
Лечение заболевания рекомендуется в стационаре.
Средства народной медицины
В комплексной терапии можно использовать рецепты народных лекарей. Советы следующие:
- В течение дня пить много жидкости, придерживаться беспуриновой диеты.
- Супы варить из гороха, чечевицы, фасоли.
- В рационе должны присутствовать каши: рисовая, гречневая, ячневая и пшенная.
- Для предупреждения приступов подагры употреблять малину, кукурузу, морковь, фисташки.
- В меню больного следует включать продукты богатые медью: ржаной хлеб, яичные желтки, орехи, кефир, шпинат, спаржа.
- Для удаления солей подойдут отвары сельдерея и петрушки: взять по 100 грамм сырья, залить 0,5 литрами воды, кипятить 5 минут. Настоять и давать больному в течение дня, добавив в состав сок лимона и мед.
- Можно приобрести по 1 кг меда и изюма. Утром натощак скушать горсть изюма. Потом 2 часа ничего не есть. А на следующий день принять ложку меда и снова 2 часа не кушать.
Применение только народной медицины не принесет положительных результатов в лечении. Перед использованием любых народных средств нужна консультация с врачом, ведь некоторые травы могут не сочетаться с лекарствами.
Синдром Леша-Нихана: прогноз и последствия
Продолжительность жизни таких пациентов не превышает 40 лет, редко кто из них доживает до 50. Как правило, больные умирают от развития аспирационной пневмонии или от почечной недостаточности. Есть случаи, когда пациент скончался внезапно по непонятным причинам.
При таком синдроме возможно развитие дисфагии. Спровоцировать летальный исход может осложнение калькулезного пиелонефрита.
Специфической профилактики заболевания не существует. При наличии в роду наследственных патологий перед планированием беременности обязательно надо записаться на консультацию к врачу-генетику.
Источник
