При системной склеродермии суставной синдром
Системная склеродермия (ССД) — прогрессирующее полисиндромное заболевание с характерными изменениями кожи, опорно-двигательного аппарата, внутренних органов (легких, сердца, пищеварительного тракта, почек) и распространенными вазоспастическими нарушениями по типу синдрома Рейно, в основе которых лежат поражение соединительной ткани с преобладанием фиброза и сосудистая патология по типу облитерирующего эндартериолита.
Другими словами, системная склеродермия — аутоиммунное заболевание соединительной ткани, основные клинические признаки которого обусловлены распространенными нарушениями микроциркуляции, фиброзом кожи и внутренних органов.
Суставной синдром наблюдается практически у всех больных, причем у трети из них — как первый симптом заболевания. Суставные проявления могут наблюдаться в виде полиартралгий и утренней скованности. Поражаются главным образом суставы пальцев, запястье, КС, ГСС, поражение обычно симметричное. Отмечена тенденция к более частому, чем при других хронических артритах, вовлечению в патологический процесс 1-х запястно-пястных суставов. Поражение суставов может быть в виде артрита с припухлостью суставов, покраснением, повышением температуры, ограничением движений, но эрозивный артрит развивается редко. Костные эрозии охватывают главным образом шиловидный отросток ульнарной кости или карпометакарпальный сустав. Поражение суставов прогрессирует медленно, но спустя годы могут формироваться сгибательные контрактуры МФС, которые значительно ухудшают функцию кисти. Характерны преимущественно экссудативные или фиброзно-индуративные изменения, приводящие при длительном течении заболевания к деформации суставов и проявляющиеся в виде псевдоартрита или периартрита — с деформацией и контрактурами суставов за счет сухожильно-мышечного аппарата без рентгенологических признаков поражения собственно суставов.
При рентгенологическом исследовании обнаруживаются изменения мягких тканей, остеопороз, чаще эпифизарный, который коррелирует с тяжестью и длительностью заболевания. У 20 % больных могут выявляться эрозии. Такие изменения бывает трудно дифференцировать с изменениями при ревматоидном артрите.
Изменяется также костная структура кисти. В области ногтевых фаланг кистей (реже — стоп) развиваются остеолитические поражения (концевой остеолиз), которые обычно начинаются с ногтевых бугристостей дистальных фаланг пальцев (акроостеолиз). В дальнейшем патологический процесс захватывает всю дистальную, а затем и проксимальную фаланги и частично дистальный эпифиз основной фаланги пальца, что сопровождается укорочением пальцев.
При системной склеродермии также часто поражаются сухожилия. Некоторые больные ощущают скрипящие шумы (шум трения сухожилий) при движении суставов конечностей. Шум трения сухожилий может определяться при пальпации во время движения ЛС, ЛЗС, пальцев, КС и ГСС. Этот симптом связан с отложением фибринозных депозитов на поверхности сухожильных влагалищ и фасций и нередко предшествует изменениям кожи. Поражение сухожилий нередко приводит к формированию сгибательных контрактур. Пораженные сухожилия, особенно сухожилия сгибателей кистей, могут разорваться, что приводит к деформации пальцев и кистей, нарушению их функции.
Некоторые больные системной склеродермией жалуются на слабость мышц, которая чаще является результатом их бездействия при суставных контрактурах. Однако почти 20 % больных имеют первичную миопатию. Меньше всего больные жалуются на слабость в проксимальных отделах мышц конечностей, которая сопровождается электрофизиологическими, биохимическими и морфологическими данными, характерными для ПМ. Эти больные классифицируются различно: как имеющие суставной синдром с миозитом или имеющие суставной синдром при перекрестном синдроме с ПМ.
Характерным для системной склеродермией является кальциноз мягких тканей, чаще локализующийся в кистях (синдром Тибьерже — Вейссенбаха). Он может определяться у 40 % больных, но возникает в среднем через 11 лет течения болезни или 17 лет после появления синдрома Рейно, который может быть первым симптомом системной склеродермии.
В диагностике системной склеродермии и дифференциальной диагностике помогает появление других симптомов, характерных для системной склеродермии, в первую очередь изменения кожи, синдром Рейно. Также можно использовать диагностические критерии системной склеродермии (Гусева Н. Г., 1993).
Диагностические признаки системной склеродермии
Основные
1. Периферические:
2. Висцеральные:
3. Лабораторные:
2. Висцеральные:
3. Общие:
4. Лабораторные:
Источник
Суставной синдром при системной склеродермии отмечается в подавляющем большинстве случаев склеродермии (около 9/10) и проявляется в виде:
- артральгии,
- относительно редких преходящих подострых артритов, подобных ревматическому,
- стойких подостро-хронических сухих артритов, напоминающих по течению и исходам ревматоидный артрит.
Артральгии являются одним из наиболее ранних симптомов склеродермии и отмечаются в дебюте заболевания в 2/3 случаев (Н. Г. Гусева), составляя суставной синдром при системной склеродермии. Нередко они отмечаются и в процессе дальнейшего развития болезни.
Артриты при склеродермии также отмечаются как на ранних, так и на последующих этапах заболевания. А. И. Струков и А. Г. Бегларян указывают, что поражение суставов при склеродермии оказывается даже более частым, чем ее кожные проявления.
Динамика поражения суставов при системной склеродермии в определенной степени напоминает последовательность патологических сдвигов в коже, где, как известно, отмечаются стадии отека, уплотнения и атрофии. Подобно этому, начальные этапы поражения суставов при склеродермии могут сопровождаться экссудативными явлениями и иногда даже местной гиперемией кожных покровов (А.И. Нестеров и Я. А. Сигидин). Морфологические изменения синовии в этот период могут быть аналогичны тем, которые наблюдаются на ранних этапах ревматоидного артрита. Указанные явления в известной степени обратимы, в связи с чем артриты могут вначале иметь преходящий характер. Однако в дальнейшем постепенно развиваются изменения синовиальной оболочки, являющиеся своеобразным эквивалентом стадии уплотнения и атрофии кожи. При этом, по данным А. И. Струкова и А. Г. Бегларян, отмечается уплотнение синовии, склерозирование внутреннего клеточного слоя с потерей ворсинок, а также синовиальных и тучных клеток, склероз интимы сосудов с сужением их просвета. Значительно уменьшается количество синовиальной жидкости, иногда она полностью исчезает.
Возникает сухость синовиальной оболочки, теряется эластичность суставного хряща, развивается его дегенерация, рентгенологически проявляющаяся сужением суставной щели. Значительные изменения претерпевают и кости, где отмечается остеопороз, и, что особенно характерно для склеродермии, явления остеолизиса, наиболее выраженные в области концевых фаланг. В части случаев отмечается узурация суставных концов, подвывихи и костные анкилозы. Могут выявляться также отложения извести, преимущественно в параартикулярных тканях.
Распознавание склеродермического поражения суставов в ранних стадиях болезни, а иногда и позже может быть весьма затруднено. При этом нередко ошибочно диагностируется ревматоидный артрит, что обусловлено близостью клинической, морфологической и рентгенологической картины поражения суставов на различных его этапах, довольно частым обнаружением ревматоидного фактора в крови (у 41,4% больных, по сводным данным Coste), наличием симптома скованности суставов и ряда общих для коллагеновых болезней сдвигов (ускорения РОЭ, гипергаммаглобулинемии и др.). В ряде случаев диагноз ревматоидного артрита ставится при склеродермическом поражении кожных покровов сустава, симулирующем артрит и периартрит.
Правильная диагностика поражения суставов при системной склеродермии возможна лишь при учете общей клинической картины заболевания, ее динамики, результатов гистологического исследования кожи.
См. также
Источник

Системная склеродермия — диффузная патология соединительной ткани, для которой характерны фиброзно-склеротические изменения кожи, суставно-мышечного аппарата, внутренних органов и сосудов. Типичными признаками системной склеродермии служат синдром Рейно, уплотнение кожи, маскообразное лицо, телеангиэктазии, полимиозит, суставные контрактуры, изменения со стороны пищевода, сердца, легких, почек. Диагностика системной склеродермии основана на комплексе клинических данных, определении склеродермических аутоантител, биопсии кожи. Лечение включает антифиброзные, противовоспалительные, иммуносупрессивные, сосудистые средства, симптоматическую терапию.
Общие сведения
Системная склеродермия – коллагеноз с полисиндромными проявлениями, в основе которого лежит прогрессирующий фибросклероз кожных покровов, опорно-двигательного аппарата, висцеральных органов и сосудов. Среди болезней соединительной ткани занимает второе место по частоте встречаемости после системной красной волчанки. Патология детально описана еще в ХVII в., однако общепринятый термин «склеродермия» был введен в употребление лишь в середине ХIХ столетия, а детальное изучение заболевания в рамках ревматологии началось с 40-50-х г.г. прошлого века. Распространенность системной склеродермии колеблется от 6 до 20 случаев на 1 млн. человек. Женское население заболевает в 3-6 раз чаще, чем мужское; основную долю пациентов составляют лица в возрасте 30-60 лет. Системная склеродермия имеет медленно прогрессирующее течение, со временем приводящее к утрате трудоспособности.
Причины
Точные представления о причинах системной склеродермии отсутствуют. Накопленные наблюдения позволяют лишь высказывать отдельные этиологические гипотезы. В пользу генетической детерминированности свидетельствуют факты семейной истории системной склеродермии, а также наличие у ближайших родственников других склеродермических болезней, коллагенозов (СКВ, ревматоидного артрита, синдрома Шегрена), микроангиопатий, кардиопатий и нефропатий неизвестного генеза. Выявлена ассоциация склеродермии с определенными антигенами и аллелями HLA-системы, определяющими иммунный ответ, что также свидетельствует о наличии генетического следа в генезе патологии.
Наряду с наследственной теорией, широко обсуждается роль инфекции, в первую очередь цитомегаловирусной. Некоторые пациенты связывают дебют заболевания с перенесенным гриппом или стрептококковой ангиной. Ряд наблюдений указывает на триггерную роль химических агентов: кварцевой и угольной пыли, растворителей, лекарственных средств (в частности, блеомицина и других цитостатиков). Доказано участие вибрационного воздействия, стресса, охлаждения и обморожения, травм в запуске иммунопатологических сдвигов при системной склеродермии. Фоном для развития системного склероза может служить гормональная перестройка, обусловленная пубертатом, родами, абортом, климаксом. У отдельных пациентов началу заболевания предшествуют операции (удаление зуба, тонзиллэктомия и др.) и вакцинация. Т. о., на основании имеющихся данных можно сделать вывод о мультифакториальном генезе системной склеродермии, сочетающем в себе сложное взаимодействие эндо- и экзогенных факторов с наследственной предрасположенностью.
Патогенетические механизмы системной склеродермии изучены лучше этиологии. Ключевую роль в них играют нарушения клеточного и гуморального иммунитета, приводящие к повышению числа CD4+ и В-лимфоцитов, и реакция гиперчувствительности, обусловливающая образование широкого спектра аутоантител (антинуклеарных, антицентромерных, анти-Scl-70, антинейтрофильных, антиэндотелиальных, цитоплазматических, АТ к соединительной ткани и др.) и циркулирующих иммунных комплексов. Подобная иммунная активация способствует гиперактивности фибробластов и повреждению сосудистого эндотелия. Специфика заболевания определяется генерализованным склерозом органов и тканей (кожи, костно-суставной и мышечной системы, ЖКТ, сердца, легких, почек) и развитием облитерирующей микроангиопатии. Рассмотренный механизм позволяет отнести системную склеродермию к аутоиммунным заболеваниям.
Классификация
На сегодняшний день термином «склеродермия» обозначается группа заболеваний со сходными патогенетическими механизмами, протекающих с локальным или генерализованным фиброзом соединительной ткани. С позиций международной клинической классификации выделяют следующие формы склеродермических болезней: системная склеродермия, очаговая склеродермия, отечная склеродермия (склередема Бушке), эозинофильный фасциит, индуцированная склеродермия, мультифокальный фиброз, псевдосклеродермия.
Системная склеродермия (диффузная или генерализованная склеродермия, прогрессирующий системный склероз) может протекать в нескольких клинических формах:
- Пресклеродермия не имеет дерматологических проявлений и сопровождается только феноменом Рейно.
- Для диффузной склеродермии патогномонично стремительное развитие, поражение кожи, сосудов, мышечно-суставного аппарата и внутренних органов в течение первого года заболевания.
- Лимитированная форма протекает с медленно развивающимися фиброзными изменениями, преимущественным поражением кожных покровов и поздним вовлечением внутренних органов.
- При склеродермии без склеродермы отмечаются только висцеральные и сосудистые синдромы без типичных кожных проявлений.
- Перекрестная форма может проявляться сочетанием системной склеродермии с дерматомиозитом, полимиозитом, СКВ, РА, васкулитами.
Системная склеродермия может протекать в хронической, подострой и острой форме. При хроническом течении на протяжении многих лет единственным указанием на заболевание служит синдром Рейно; другие типичные поражения развиваются постепенно и длительно. При подостром варианте системной склеродермии преобладает кожно-суставной (склеродермия, полиартрит, полимиозит) и висцеральный синдром (сердечно-легочный) при незначительных вазомоторных нарушениях. Острая форма патологии отличается стремительным (в течение 12 мес.) формированием системного фиброза и микрососудистых нарушений. Различают три степени активности системной склеродермии: I – минимальную, типичную для хронического варианта; II – умеренную, обычно встречающуюся при подостром процессе; III – максимальную, сопровождающую течение острой и иногда подострой форм.
Симптомы системной склеродермии
Клиническая специфика системной склеродермии заключается в полиморфности и полисиндромности проявлений. Варианты развития болезни могут варьировать от маловыраженных форм с относительно благоприятным прогнозом до быстропрогрессирующих диффузных поражений с ранним фатальным исходом. В дебюте системной склеродермии, еще до появления специфических поражений, отмечается потеря веса, слабость, субфебрилитет.
Наиболее ранним признаком заболевания служит синдром Рейно, характерный для 99% пациентов и протекающий с преходящими пароксизмами вазоспазма. Под воздействием стресса или охлаждения пальцы рук резко бледнеют, затем кожа приобретает синевато-фиолетовую окраску. Сосудистый спазм может сопровождаться чувством зябкости и онемения кистей. После разрешения вазоконстрикции наступает стадия реактивной гиперемии: кожа становится ярко-розовой, появляется ощущение ломоты и боли в пальцах. Феномена Рейно при склеродермии может носить системный характер, т. е. распространяться на сосуды кожи лица, языка, почек, сердца и др. органов.
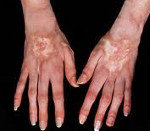
Кожный синдром присутствует у большинства больных системной склеродермией. В своей эволюции он проходит 3 фазы: воспалительного отека, уплотнения (индурации) и атрофии кожи. Начальную стадию характеризует появление плотного отека кожи рук и ног, сопровождающегося зудом. В дальнейшем развивается склеродактилия (утолщение кожи пальцев), образуются трофические язвы, деформируются ногти. Лобные и носогубные складки сглаживаются, в результате чего лицо приобретает маскообразное выражение. Вследствие атрофии сальных и потовых желез кожа становится сухой и грубой, лишенной волосяного покрова. Часто обнаруживаются телеангиэктазии, депигментация или гиперпигментация кожи, подкожные кальцинаты.
Мышечно-суставной синдром также часто сопутствует системной склеродермии. Типичны отечность и скованность суставов, артралгии – данный симптомокомплекс носит название склеродермического полиартрита. Вследствие уплотнения кожи формируются сгибательные контрактуры суставов, развиваются теносиновиты. Возможен остеолиз ногтевых фаланг, приводящий к укорочению пальцев. Поражение мышц при системной склеродермии протекает по типу полимиозита или невоспалительной миопатии.
Висцеральные поражения могут затрагивать ЖКТ (90% случаев), легкие (70%), сердце (10%), почки (5%). Со стороны органов пищеварения отмечается дисфагия, изжога, тошнота и рвота. Развивается рефлюкс-эзофагит, усугубляющийся образованием язв и стриктур пищевода. На этом фоне у больных системной склеродермией повышен риск формирования пищевода Барретта и аденокарциномы. При поражении тонкого кишечника возникает диарея, метеоризм, похудание; при вовлечении толстого кишечника – запоры и кишечная непроходимость.
Поражение легких при системной склеродермии может выражаться в виде пневмофиброза и легочной гипертензии. Оба синдрома проявляются непродуктивным кашлем, прогрессирующей экспираторной одышкой и дыхательной недостаточностью. Поражение легких служит ведущей причиной летальных исходов у больных системной склеродермией, поэтому расценивается как прогностически неблагоприятный фактор. При вовлечении сердца могут развиваться аритмии, перикардит (адгезивный или экссудативный), эндокардит, сердечная недостаточность.
Почечный синдром при системной склеродермии чаще протекает в форме латентной нефропатии с умеренными функциональными нарушениями. Однако у ряда больных в первое пятилетие от дебюта заболевания развивается грозное, потенциально летальное осложнение — острая склеродермическая почка, которая протекает с гиперренинемией, злокачественной артериальной гипертензией, тромбоцитопенией и гемолитической анемией, стремительно нарастающей почечной недостаточность. В числе прочих синдромальных проявлений системной склеродермии встречаются полиневропатия, синдром Шегрена, аутоиммунный тиреоидит, первичный билиарный цирроз печени и др.
Диагностика
Американской коллегией ревматологов разработаны критерии, на основании которых может быть выставлен диагноз системной склеродермии. Среди них выделяют большой критерий (проксимальная склеродермия — уплотнение кожи кистей рук, лица и туловища) и малые (склеродактилия, дигитальные рубчики, двусторонний пневмофиброз). При выявлении двух малых или одного большого признака клинический диагноз можно считать подтвержденным. Дифференциально-диагностические мероприятия проводятся как внутри группы склеродермических болезней, так и среди других системных заболеваний: синдрома Шегрена, полимиозита, дерматомиозита, облитерирующего тромбангиита и мн. др.
Общеклинические анализы малоинформативны, а выявляемые в них изменения – неспецифичны. Со стороны крови отмечается гипохромная анемия, лейкоцитопения или лейкоцитоз, умеренное увеличение СОЭ. В общем анализе мочи может выявляться протеинурия, лейкоцитурия, микрогематурия. Биохимические показатели указывают на признаки воспаления (повышение уровня серомукоида и фибриногена, СРБ, РФ). Наибольшее значение имеют результаты иммунологического обследования. При системной склеродермии в крови обнаруживаются склеродермические аутоантитела-маркеры: АТ к Scl-70 и антицентромерные АТ.
Среди инструментальных методик для ранней диагностики системной склеродермии наибольшую ценность представляет капилляроскопия ногтевого ложа, позволяющая выявить начальные признаки болезни. Для оценки состояния костной системы проводится рентгенография кистей. С целью выявления интерстициального пневмофиброза целесообразно выполнение рентгенографии и КТ легких. Для исследования ЖКТ назначают рентгенографию пищевода, рентгенографию пассажа бария по кишечнику. Электрокардиография и ЭхоКГ необходимы для выявления кардиогенных поражений и легочной гипертензии. Электромиография позволяет подтвердить миопатические изменения. Для гистологической верификации системной склеродермии проводится биопсия кожи, мышц, почек, легких, перикарда.
Лечение системной склеродермии
Лицам, страдающим системной склеродермией, следует избегать стрессовых факторов, вибрации, переохлаждения, инсоляции, контакта с бытовыми и производственными химическими агентами, отказаться от курения и употребления кофеина, приема сосудосуживающих средств. Фармакотерапия, ее дозировки и длительность зависят от клинической формы, активности и скорости прогрессирования заболевания, тяжести висцеральных поражений.
Патогенетическая терапия системной склеродермии проводится с использованием сосудистых, антифиброзных и иммуносупрессивных препаратов. Для предупреждения эпизодов сосудистого спазма и профилактики ишемических осложнений назначаются вазодилататоры (нифедипин, верапамил, дилтиазем, циннаризин и др.), антиагреганты (ацетилсалициловую кислоту, пентоксифиллин) и антикоагулянты (гепарин, варфарин). С целью подавления развития системного фиброза используется D-пеницилламин. Противовоспалительная терапия при системной склеродермии включает прием НПВП (ибупрофен, диклофенак, нимесулид) и глюкокортикоидов. Препараты данной группы помогают уменьшить признаки воспаления (миозита, артрита, тендосиновита) и иммунологическую активность. Для замедления прогрессирования системного фиброза может применяться метотрексат, циклоспорин, пульс-терапия циклофосфаном.
Симптоматическая терапия при системной склеродермии направлена на уменьшение расстройств пищеварения, сердечной недостаточности, легочной гипертензии. При развитии склеродермического почечного криза назначается каптоприл, эналаприл; в некоторых случаях может потребоваться проведение гемодиализа. Хирургическое лечение – грудная симпатэктомия — показано при осложненной форме синдрома Рейно.
Прогноз
Прогноз при системной склеродермии в целом неблагоприятный. Самая низкая пятилетняя выживаемость (30-70%) ассоциируется с диффузной формой. Предикторами неблагополучного прогноза выступают легочный и почечный синдромы, дебют болезни у пациентов старше 45 лет. Лимитированная форма и хроническое течение болезни имеют более благоприятный прогноз и лучшую выживаемость, при них возможно планирование беременности и благополучное родоразрешение. Пациенты с системной склеродермией подлежат диспансерному учету и наблюдению каждые 3–6 месяцев.
Источник
