При синдроме позвоночной артерии постоянные головные боли


Функционирование центральной нервной системы обеспечивается кровоснабжением головного мозга. Примерно 30% биологической жидкости поступает с помощью 2-х позвоночных артерий. Они отвечают за кровообращение в задних отделах мозга, где расположены важные неврологические центры.
Синдром позвоночной артерии – причины
Все факторы, приводящие к нарушению работы описываемых сосудов, классифицируются на 2 большие группы. Первая объединяет любые вертеброгенные причины. Чаще диагностируется синдром позвоночной артерии при шейном остеохондрозе, но ее сдавливание могут спровоцировать и другие болезни опорно-двигательного аппарата:
- дисплазия;
- механические повреждения;
- грыжи межпозвонковых дисков;
- врожденные аномалии развития;
- смещения костных структур;
- артроз;
- сколиоз;
- остеофиты;
- солевые отложения;
- протрузия дисков;
- спондилез;
- остеопороз.
Вторая группа включает невертеброгенные патологии (не связанные с заболеваниями позвоночника и суставов):
- опухоли;
- аномалии развития артерий;
- спазмы сосудов и мышц шеи;
- атеросклероз;
- эмболии;
- артериит;
- тромбозы;
- рубцы в мягких тканях шеи.
Синдром позвоночной артерии – симптомы
Основным признаком рассматриваемой болезни являются приступы боли разной интенсивности. Сосудистый и вертеброгенный синдром позвоночной артерии сопровождается и другими симптомами:
- потеря равновесия;
- нарушение слуха;
- ухудшение остроты зрения;
- шум в ушах;
- головокружения;
- тошнота, иногда с рвотой;
- повышение кровяного давления;
- гипертония;
- стенокардия;
- транзиторные ишемические атаки;
- ощущение «песка», сухости слизистых оболочек глаз;
- шаткая походка;
- онемение, покалывание кожи лица;
- потери сознания;
- кратковременные вегетативные расстройства – сильный голод, жажда, озноб, жар;
- невнятная речь.
Боли при синдроме позвоночной артерии
Из-за недостаточного кровоснабжения головного мозга в его тканях начинается кислородное голодание. На фоне гипоксии возникает острая односторонняя головная боль – синдром позвоночной артерии иногда сопровождается очень сильными приступами, напоминающими мигрень. Во время таких спазмов человек ощущает дискомфорт даже при расчесывании или прикосновениях.
Часто синдром позвоночной артерии вызывает боли в других частях тела:
- шея (цервикалгия);
- грудная клетка;
- половина лица;
- глотка;
Синдром позвоночной артерии – нехватка дыхания

Прогрессирование патологии без адекватного лечения приводит к усилению ее клинических проявлений и возникновению осложнений. В таких ситуациях более тяжелые симптомы сопровождают синдром позвоночной артерии – признаки включают эпизоды, похожие на сердечный приступ:
- удушье или одышка;
- пронзающая боль в грудной клетке;
- помутнение сознания.
Иногда возникает синдром Бернара-Горнера. Для него характерно ощущение постоянного присутствия в горле или глотке постороннего предмета («комок»), который препятствует нормальному дыханию, проглатыванию пищи или жидкости. Дополнительно наблюдаются парестезии одной половины лица – онемение щеки, губ, чувство покалывания или «ползания мурашек».
Синдром позвоночной артерии – диагностика
Представленная болезнь по клиническим проявлениям похожа на приступы мигрени с аурой. Чтобы дифференцировать синдром позвоночной артерии и другие патологии требуется комплексное медицинское обследование. Сначала доктор собирает информацию о присутствующих симптомах, их выраженности и продолжительности. Во время осмотра специалист фиксирует имеющиеся жалобы – боль в задней части черепа, напряженность затылочных мышц, затруднения при поворотах головы. Окончательный диагноз «синдром позвоночной артерии» устанавливается на основании следующих исследований:
- ультразвуковая допплерография сосудов;
- рентгенография шейного отдела позвоночника;
- магнитно-резонансная или компьютерная томография.
Синдром позвоночной артерии – лечение
Борьба с данным заболеванием должна быть комплексной и направленной на устранение причины нарушенного кровоснабжения мозговой ткани. Как лечить синдром позвоночной артерии:
- Принимать медикаменты, назначенные врачом – противовоспалительные, антимигренозные препараты, венотоники, миорелаксанты и другие средства.
- Делать специальный массаж спины и воротниковой зоны.
- Регулярно носить ортопедическое приспособление (воротник Шанца) для компенсации нагрузки на шейный отдел позвоночника.
- Выполнять лечебную гимнастику.
- Посещать сеансы физиотерапии.
Упражнения при синдроме позвоночной артерии

Для купирования болезненности и других симптомов описываемой патологии подходит лечебная физкультура, которая обеспечивает максимальное расслабление мышц без резких движений шеи. Синдром позвоночной артерии сопряжен с воспалительными процессами, поэтому динамические упражнения выполнять нельзя. Особенно опасны наклоны и повороты головы с большой амплитудой, они могут ухудшить состояние.
Базовая изометрическая гимнастика при синдроме позвоночной артерии состоит всего из 3-х упражнений:
- Исходное положение – сидя на стуле с выпрямленной спиной. Соединить ладони и поместить их под подбородок. Оказывать им давление на руки, пытаясь наклонить голову вперед. Ладонями необходимо оказывать сопротивление, чтобы мышцы шеи напрягались, но позвоночник не двигался. Повторить 3 раза по 3-5 секунд.
- Левую руку положить на противоположную щеку внешней стороной ладони. Пытаться повернуть голову вправо. Во время упражнения рука оказывает сопротивление голове, что обеспечивает напряжение боковых мышц шеи. Повторить аналогичные действия с другой стороны. Выполнить упражнение 3 раза по 4-5 секунд (для каждой руки).
- Ладони соединить в «замок», поместить их на затылке. Пытаться наклонить голову назад, оказывая сопротивление руками. Повторить 5 раз по 3 секунды.



Массаж при синдроме позвоночной артерии
Этот вид мануального воздействия разрешается применять только после основного курса терапии. Сначала важно купировать воспаление и облегчить синдром позвоночной артерии – лечение в домашних условиях с помощью массажа в остром периоде может окончиться плачевно. Мануальные процедуры в таких ситуациях спровоцируют еще большее ущемление кровеносных сосудов и усиление симптоматики. Важно, чтобы массаж после обострения выполнял квалифицированный специалист, самостоятельно его делать нельзя.
Синдром позвоночной артерии — лечение, препараты
В терапии указанной патологии применяется несколько групп фармакологических средств. Нестероидные противовоспалительные медикаменты:
- Мелоксикам;
- Нимесулид;
- Аэртал;
- Диклофенак;
- Целекоксиб.
Миорелаксанты центрального действия помогают облегчить синдром и устранить ущемление позвоночной артерии:
- Баклофен;
- Мидокалм;
- Толперизон.
Для улучшения нейронного метаболизма используются:
- Церебролизин;
- Глиатилин;
- Актовегин;
- Цитиколин;
- Мексидол.
Часто требуется улучшить ток крови, чтобы купировать синдром позвоночной артерии – препараты, производящие такой эффект:
- Циннаризин;
- Инстенон;
- Агапурин;
- Ницерголин;
- Винпоцетин.
Восстановить обмен веществ в мышцах и кровеносных сосудах позволяют:
- Триметазидин;
- Милдронат;
- Тиотриазолин.
Предотвратить образование тромбов и прогрессирование атеросклероза помогут ангиопротекторы и венотоники:
- Диосмин;
- Троксерутин;
- Гепарин.
За нормализацию питания нервных клеток отвечают:
- Нейробион;
- Мильгамма;
- Нейровитан.
Если случаются приступы мигрени, доктор назначает триптаны:
- Зомиг;
- Сумамигрен;
- Рапимед.
Синдром позвоночной артерии – операция
Когда все перечисленные методики терапии неэффективны, больному рекомендуется хирургическое вмешательство. Операция при синдроме позвоночной артерии обеспечивает устранение факторов, которые приводят к сдавливанию кровеносного сосуда и нарушению поступления биологической жидкости в мозг. Варианты манипуляций:
- периартериальная симпатэктомия;
- удаление остеофитов;
- декомпрессия позвоночной артерии;
- иссечение унковертебральных разрастаний;
- введение баллона со стентом.
Синдром позвоночной артерии – прогноз
Рассмотренное заболевание хорошо поддается лечению при условии точного определения причин его возникновения, своевременной диагностики и корректной терапии. Синдром позвоночной артерии на фоне шейного остеохондроза и других патологий опорно-двигательного аппарата купировать сложнее, чем в случае невертеброгенных расстройств, но комплексный подход помогает полностью избавиться от симптомов болезни в обеих ситуациях.
Синдром позвоночной артерии – как навсегда избавиться от головных болей? — Журнал о диетах и похудении MyMedNews.ru
Источник
Источник
Шейный остеохондроз несколько отличается от такого же дегенеративного дистрофического процесса, но в другом отделе позвоночника. И речь здесь не о том, что это — самое молодое заболевание, с которым сегодня знакомятся практически со школьной скамьи. Разговор о тех своеобразных нетипичных симптомах, казалось бы, вовсе не связанных с позвоночником и затрудняющих подчас диагностическое обследование. К ним относятся и головные боли при шейном остеохондрозе.
Причины головной боли при шейном остеохондрозе
Сталкиваясь с таким явлением, как головные боли при шейном остеохондрозе, которые часто называют мигренью, больные часто отмечают тот факт, что они не всегда поддаются лечению. Можно пить сколь угодно много анальгетиков, но голова при этом практически не реагирует, или же приступ, ненадолго утихнув, через время возвращаются вновь.
Отмечают еще и такие предпосылки появления головных болей:
- Ночные и утренние часы
- Стресс или волнение
- Нахождение в плохо проветриваемом помещении
Чтобы понять, как лечить «шейную мигрень», надо разобраться в том, как же возникает головная боль при шейном остеохондрозе.
О причинах самой болезни мы неоднократно уже говорили в наших статьях, но все равно приходится всякий раз возвращаться к ним, потому что заболевание можно излечить, будучи вооруженным знанием его истинной причины.
Этапы заболевания
- Начальный этап заболевания — дистрофические изменения хрящевых тканей межпозвоночного диска, в результате чего он утрачивает свою упругость и под влиянием нагрузок начинает разрушаться
- Центральная часть диска, его ядро, может продавливаться вглубь межпозвоночного пространства, формируя грыжу, и приводить к компрессии нервных корешков и спинного мозга
- В заключительной стадии происходит костная фибротизация — замена хрящевых клеток более твердыми, которые разрастаясь, со временем образуют остеофиты
- Разрастания способствуют стенозу центрального, латерального и (в случае с шейным остеохондрозом) канала позвоночной артерии и приводят к многочисленным неврологическим сиптомам
Головные боли при различных вертеброгенных синдромах
Из-за узости позвоночного канала и большого количества сосудов и нервов, проходящих через шею, шейный остеохондроз отличается следующими вертеброгенными синдромами:
- Корешковым
- Ирритативно-рефлекторным
- Позвоночной артерии
- Миелопатическим
- Краниовертебральным
Головные боли при каждом из этих синдромов разные по характеру:
При корешковом синдроме:
- на фоне цервикалгии — боли острые и ноющие
- потеря чувствительности в теменной и затылочной части
При ирритативно-рефлекторном:
- в результате спазма нижней косой мышцы, крепящейся к отросткам позвонков С1 и С2, постоянно ломит в затылке
- в затылочных мышцах появляются тяжи и уплотнения
- болевые ощущения нарастают при движении головой
При синдроме позвоночной артерии:
- Приступообразная жгучая пульсирующая боль в лобной и височной части
- Болезненны также кожа головы, точки позвоночной, сонной и глазной артерий
- Помимо этого, возникают:
- вестибулярные нарушения
- ишемические приступы (причины — кислородное голодание мозга)
- паракузия (шумы в ушах) и фотопсия (светящиеся точки, пятна и фигуры в поле зрения)
Миелопатия при шейном остеохондрозе наблюдается при прямом контакте грыжи или остеофитов с позвоночными сегментами спинного мозга.
- Возникают кордональные боли Лерметта:
любой поворот шеи сопровождается болевым синдромом по типу электрического разряда, идущего от шейного отдела через руки в обе нижние конечности - Это происходит на фоне пирамидальных и мозжечковых симптомов:
- Слабостью в мышцах рук и ног
- Потерей болевой и температурной чувствительности
- Нарушенной чувствительностью лица и выпадением роговичного рефлекса (смыкание век при раздражении роговицы глаза)
Краниовертебральный синдром возникает при повреждении, опухолях, врожденных аномалиях в позвонках С1, С2 или месте перехода между шейным отделом и черепом
- Сопровождается приступообразными головными болями в шейно-затылочной области, с усилением при движениях головой
- Этому сопутствуют:
- тошнота и рвота
- головокружения
- покачивающаяся походка
- повышенное внутричерепное давление (головные боли при этом идут из глубины наружу и носят распирающий характер)
- Краниовертебральный синдром часто соседствует с такими церебральными явлениями, как арахноидит и гидроцефалия
Лечение головной боли при остеохондрозе
Вылечить головную боль медикаментами удается далеко не всегда. Все зависит от характера и происхождения болевого синдрома и от той стадии, до которой зашел процесс остеохондроза.
При корешковом синдроме принимаются следующие средства:
- Нестероидные обезболивающие препараты
- Миорелаксанты
- Из немедикаментозных методов можно порекомендовать в неострый период:
- Тракцию
- Лечебную физкультуру
При мышечных спазмах (ирритативно-рефлекторном синдроме) обезболивание при помощи НПВС ни к чему не приведет. А помочь могут:
- Все те же миорелаксанты (другое название: мышечные спазмолитики)
- Иглорефлексотерапия
- Точечный массаж
Головные боли при синдроме позвоночной артерии можно купировать только путем снятия спазма артерии. Это достигается путем:
- Применения сосудорасширяющих препаратов
- Иглотерапии
- Мануальной терапии
- Физиотерапии
Устранить же боль при миелопатии или краниовертебральных патологиях крайне трудно:
- Медикаменты облегчают состояние ненадолго
- Массаж или мануальную терапию проводить при таких синдромах категорически нельзя
- Иногда единственным выходом становится операция
Во всех случаях обострения головных и шейных болей, связанных с остеохондрозом, рекомендуется обездвижить шейный отдел при помощи воротника Шанца и других шейных корсетов
Как избежать головных болей при остеохондрозе
Есть ли возможность избежать головных болей при остеохондрозе? В большинстве случаев — да, ведь такие явления чаще всего возникают по причине устоявшихся вредных привычек и особенностей современного человека:
- Гиподинамии
- Пренебрежения спортом
- Питания с преобладанием жирных, сверхкалорийных продуктов
- Неустойчивости к стрессам
- Злоупотребление алкоголем и курением
В начальных стадиях остеохондроза человек еще в силах остановить процесс и даже обратить его вспять.
Остеофиты и сужение канала — это процесс уже, к сожалению, необратимый. Растворить шипы и таким образом расширить спинномозговое пространство невозможно. В жизненно необходимых случаях приходится даже прибегать к оперативному вмешательству.
Но позвоночник с его составными элементами (телами позвонков, суставами и дисками) настолько приспосабливающийся и самокомпенсирующийся механизм, что критическая ситуация, при которой возникает полная неподвижность, возникает на самом деле очень редко.
Деформации и искривления позвоночника — это тот защитный механизм, который позволяет ему избежать боли. Отклоняясь в сторону, обратную патологии, он защищает нервные волокна, сплетения, спинной мозг от контактов с остеофитами или грыжей.
Мы же поможем помочь своему позвоночнику по-другому: через увеличение межпозвонкового расстояния и ослабления давления между всеми элементами позвоночного столба. И это возможно только через укрепление мышц и связок позвоночника, что достигается посредством хорошо подобранного комплекса физических упражнений
Вернувшись к началу статьи, теперь можно здраво проанализировать причины головной боли при остеохондрозе и принять те меры которые вполне в наших силах.
- Головные боли, возникающие ночью или под утро, могут быть из-за пережима позвоночной артерии во сне или из-за краниовертебральной аномалии. Чтобы их устранить, обязательно спите на ортопедической подушке
- Если вы заметили, что болеть голова начинает чаще всего после какого-то стресса, то и помочь в этом случае может седативное средство. Хорошо помогают аптечная спиртовая настойка из трех компонентов (валериана, пустырник и боярышник) или Новопассит
- Спите всегда с открытой форточкой, побольше гуляйте на свежем воздухе. Это просто необходимо из-за проблем кровоснабжения мозга при остеохондрозе
- Правильное питание с необходимыми витаминами и микроэлементами (фосфором, калием, магнием и т. д.) приостановят дистрофический процесс и уменьшат головные боли
- Народные методы лечения остеохондроза помогают порой тогда, когда бессильны врачи
Будьте здоровы!
Видео: Головная боль и остеохондроз
Оценка статьи:
(108 оценок, среднее: 4,69 из 5)
Загрузка…
Источник
Синдром позвоночной артерии — это хроническое, реже острое расстройство кровообращения в головном мозгу по причине постепенного, неуклонного снижения скорости движения жидкой ткани по сосудам, локализованным в воротниковой области.
Они питают затылочную долю, потому как раз она и экстрапирамидная система, (мозжечок) страдают первыми.
Патологический процесс годами не обнаруживается, сопровождается минимальной клиникой.
И даже когда расстройство дает выраженные симптомы, люди редко обращаются к врачу. Списывая головные боли на усталость, потерю сознания на перемены погоды и т.д. Признаки неспецифичны, что и делает расстройство довольно сложным в плане раннего выявления.
Лечение консервативное, оперативное намного реже. Момент начала очень важен. Чем дольше прогрессирует и даже просто существует расстройство, тем сложнее проводить терапию.
«Кульминацией» отклонения выступает инсульт затылочной доли, возможно обширный с развитием тяжелого неврологического дефицита или смерти больного.
Механизм становления
Основу расстройства составляет один из возможных вариантов, влияющих на проходимость позвоночных артерий. Выделяют два основных направления:
Первый и основной — стеноз. То есть сужение или спазм сосуда в результате двух групп причин.
- Вертеброгенных (связанных с позвоночником): межпозвоночная грыжа, шейный остеохондроз, увеличение остеофитов (наростов на шейных позвонках), воспалительные процессы в фасеточных суставах, травмирование позвонков приводят к сдавливанию артерий.
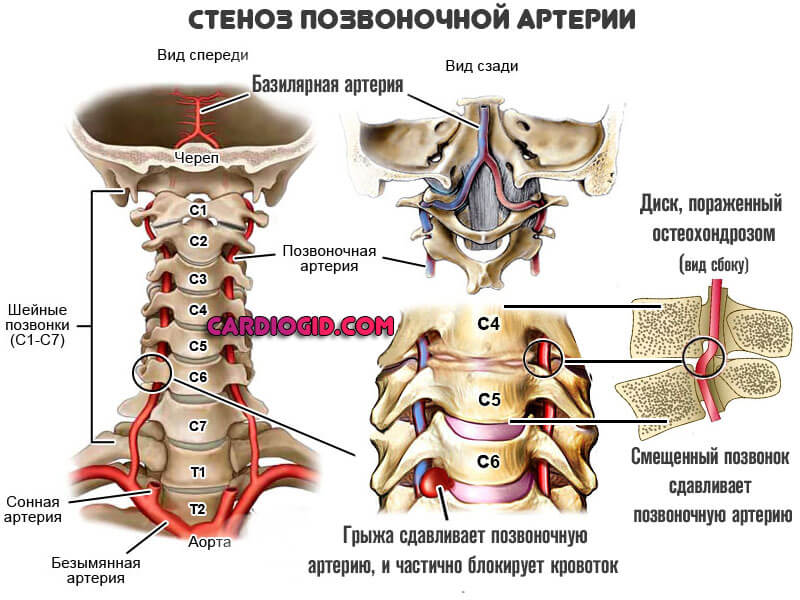
- Невертеброгенных (не связанных с позвоночником). Спазм позвоночной артерии встречается у пациентов курящих, злоупотребляющих спиртным или имеющих склонность к потреблению наркотиков.
Сужение просветов сосудов вследствие их гипоплазии (недоразвития), непрямолинейности хода ПА (чрезмерной извилистости). Реже в результате течения соматических эндокринных патологий и прочих.
Второй – отложение на стенках позвоночных артерий холестериновых бляшек. В результате длительного течения обменных нарушений.
Липиды (жиры) перемещаются по кровеносному руслу, радиально облепляют стенки, сужают просвет и не позволяют крови нормально циркулировать.
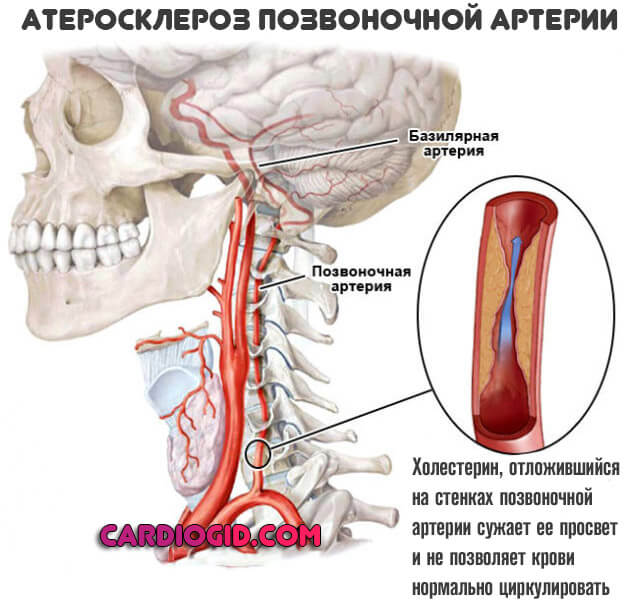
При длительном существовании атеросклероза (название самого диагноза) бляшки накапливают соли кальция, становятся твердыми как камень. Удалить их на этой этапе можно только хирургическими методами.
Третий — закупорка сосуда тромбом. Дальше многое зависит от степени обструкции. До 20% — симптоматика минимальная, до 50% — выраженная, вплоть до острого состояния, свыше 80% — не избежать инсульта обширного типа и летального исхода.
Внимание:
Все три клинических варианта встречаются часто, но неодинаково. На первом месте сужение, на втором — атеросклероз, на третьем — тромбоэмболия.
Далее процесс развивается по сценарию ишемического расстройства головного мозга.
Церебральные структуры недополучают кислорода и полезных веществ. Отсюда неврологические симптомы.
Первым страдает мозжечок, возможно стремительное отмирание его тканей и развитие стойкой слепоты. Полной или частичной.
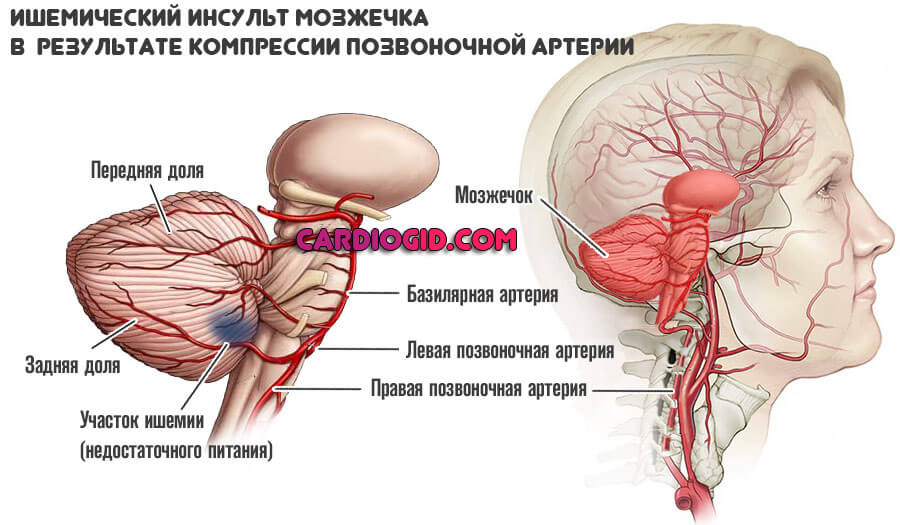
Инвалидность оказывается наиболее вероятным исходом, смерть возможна, но далеко не обязательна.
Патологический процесс может протекать без выраженной клиники при формальной полной сохранности деструктивных расстройств.
То есть человек прямой дорогой идет к тяжелому итогу, даже не подозревая об этом. На полное развитие патологии в случае хронического течения уходит не один год.
Классификация
Типизация синдрома позвоночной артерии (сокращенно СПА) проводится как по тяжести клинических проявлений, так и по формам расстройства, основному органическому происхождению отклонения.
Второй критерий позволяет выделить 4 разновидности болезни:
- Ангиоспастическую. Происходит сужение позвоночных артерий c ухудшением кровотока. На фоне чего развивается подобное — нужно выяснять отдельно с помощью инструментальных исследований.
- Компрессионную. Считается одной из основных. Суть патологического процесса в пережатии позвоночной артерии сторонними объектами.
В подавляющем большинстве случаев речь идет о мышцах в спазмированном состоянии.
Обычное дело для пациентов, страдающих остеохондрозом, спортсменов, людей длительно находящихся в положении лежа или отдыхающих на неудобной подушке.
- Ирритативную. Суть заключается в нарушении иннервации сосудов. Передается аномальный сигнал, который и провоцирует стеноз позвоночных артерий. Встречается такой вариант примерно в 10% случаев. Трудно поддается диагностике и отграничению от прочих форм расстройства.
- Смешанная разновидность. Обнаружить суть патологического процесса еще труднее. Требуется всесторонняя диагностика.
Первый же критерий подходит скорее для стадирования расстройства.
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Возможно подразделение расстройства на функциональное и органическое (разница в стойкости проявлений).
Клинические варианты синдрома и симптомы
Выделяют порядка 10 форм патологического процесса. Их не стоит отграничивать друг от друга жестко, потому как чистые разновидности встречаются исключительно редко.
Много чаще имеет место сочетание отдельных симптомов из каждой группы, собирается интересный «конструктор» из клинических признаков. Подобная типизация имеет скорее теоретическое значение.
Синдром Барре-Льеу
Неврологические проявления довольно скудные, малые по интенсивности.
- Головная боль. Слабая или чуть выше, но мучительная, длительная. Плохо снимается препаратами или вообще не поддается коррекции подручными средствами. Купируется на небольшой срок. Сопровождает больного почти всегда.
- Шум в ушах, ощущение звона. Нарушения слуха другого типа, падение восприятия звуков.
- Фотопсии. Вспышки в поле зрения, которые выглядят как яркие точки или простейшие геометрические фигуры.
Дроп-атаки
Сопровождаются опасными признаками:
Резкое нарушение проведения нервного импульса, в результате дисфункции экстрапирамидной системы, мозжечка.
Проявляется параличом тела. Голова запрокидывается, человек не может управлять собственными конечностями. Тонус мышц максимальный.
Дальше следует падение. Это опасно, потому как вероятно получение травм, несовместимых с жизнью.
Шейная или базилярная мигрень
Мало отличается от классической формы. Имеет сосудистой происхождение. Среди типичных признаков:
- Развитие ауры. Предшествующих основному приступу симптомов. Вроде выпадения участков полей зрения, появления мерцательной скотомы (область формирования ярких искорок в зоне видимости).
- Головная боль в затылке. Сильная ,невыносимая. Может спровоцировать рефлекторную неоднократную рвоту. Человек занимает вынужденное положение, чтобы как-то смягчить дискомфорт.
- Нарушение речи. Язык заплетается, управляемость мимической мускулатуры падает.
- Сильное головокружение. Ориентироваться в пространстве невозможно.
Вестибуло-атактический синдром
Сопровождается неспецифическими моментами.
- Нарушение нормального равновесия. Отсюда шаткость походки.
- Потемнение в глазах после резкой перемены положения тела и внезапно, спонтанно.
Тошнота, рвота. - Необъяснимые скачки артериального давления. Преимущественно показатели находятся на отметках ниже нормы.
- Рост числа сердечных сокращений. Тахикардия. Рефлекторная реакция организма на недостаточность питания церебральных структур.
Преходящее нарушение мозгового кровообращения
Транзиторная ишемическая атака, если говорить по-другому. Еще одно наименование — микроинсульт, что не соответствует действительности. Некроза, отмирания тканей нет.
Клиника налицо:
- Дисфагия (невозможность глотать).
- Снижение силы голоса вплоть до полной его потери.
- Двоение в глазах, монокулярная и тотальная слепота.
- Тошнота, рвота.
- Головная боль, невозможность ориентироваться в пространстве.
- Длительность симптомов от пары минут до нескольких часов. Затем все спонтанно возвращается в норму.
Синдром кохлеовестибулярный
Преимущественная клиническая характеристика — нарушение слуха вплоть до его полного исчезновения. По мере прогрессирования возможно покачивание при ходьбе.
Вегетативный синдром
- Нарушения сна. По типу частых ночных пробуждений.
- Повышенная тревожность.
- Потливость или гипергидроз, сменяющийся зябкостью, ощущением холода.
- Бледность кожных покровов.
- Падение уровня артериального давления.
Проявления возникают спонтанно. В качестве отдельных приступов. Эпизод длится от 10 до 40 минут.
Регрессирует сам. Затем все повторяется. Частота разная. От 1 раза в неделю до нескольких в сутки.
Офтальмологический синдром
Сопровождаются скотомами (выпадение полей зрения, выглядят как черные статичные пятна), транзиторной (преходящей) слепотой, снижением остроты, цветовосприятия. Также возможно слезотечение, быстрая утомляемость.
Синкопальный синдром
Долго спазм позвоночных артерий с подобным признаком не считался самостоятельным диагнозом.
Суть расстройства заключается в кратковременной потере сознания или развитии предобморочного состояния при резком повороте головы или нахождении в неудобной статичной позе.
Другое название — синдром Унтерхарншайдта по имени первооткрывателя. В остальные моменты симптомы отсутствуют.
Психические расстройства
Тревожность, ипохондрия, обсессивно-компульсивный невроз, депрессия. Возможно выборочное «обострение» отдельных характеристик и качеств личности человека. Обычно негативных: агрессивность, плаксивость, обидчивость, сварливость.
Симптомы выявляются для оценки полной картины состояния. Без этого в выборе тактики терапии не обойтись.
Причины
В подавляющем большинстве случаев речь идет о двух негативных состояниях.
- Остеохондроз шейного отдела позвоночника. Хроническое дегенеративно-дистрофическое заболевание опорно-двигательного аппарата. Сопровождается нестабильностью костных тканей, воспалительными процессами и постоянной или регулярной компрессией нервных окончаний, сосудов около позвоночника.
- Миозиты, хронические спазмы мускулатуры на уровне шеи. Здесь расположены мощные мышцы. В результате неудобного положения во время сна, малоподвижного образа жизни, неверной позы при сидении развивается хронический спазм. Его трудно снять своими силами. Если не невозможно. Требуется помощь специалистов: как минимум ортопеда, массажиста и врача ЛФК, также, скорее всего, физиотерапевта.
- Чуть реже встречаются прочие причины. Среди которых грыжи шейного отдела позвоночника, курение, потребление спиртного в неумеренных количествах, наркотическая зависимость, гиподинамия, артериальная гипертензия.
В долгосрочной перспективе таким неожиданным образом сказываются некоторые застарелые травмы позвоночного столба.
Диагностика
Проводится под тщательным контролем ортопеда или травматолога. Доктора оценивают сам опорно-двигательный аппарат в системе с окружающими тканями.
Но их одних недостаточно, потому как проблема междисциплинарная. Также требуется консультация невролога или даже профильного хирурга (сосудистого).
Среди мероприятий:
- Устный опрос и сбор анамнеза жизни. Все жалобы и важные моменты фиксируются.
- Проверка рефлексов, функциональные тесты. Дают возможность чуть не с первого взгляда заподозрить болезнь. Для этого требуется определенный опыт.
- Рентгенография шейного отдела позвоночника, в том числе с нагрузкой. Используется для оценки анатомических структур.
- Допплерография сосудов шеи. Основная и наиболее действенная методика. Снижение кровотока по позвоночным артериям почти в 100% случаев однозначно указывает на развитие рассматриваемого патологического процесса или на его длительное существование. Зависит от полученных данных.
- Также оценивается кровоток в структурах головного мозга (дуплексное сканирование).
- Ангиография.
- КТ или МРТ.
Лабораторные тесты неинформативны. Потому к ним не прибегают почти никогда. Разве что оценить соединения липидного спектра в ходе биохимии, если предполагаемая причина синдрома позвоночной артерии кроется в атеросклерозе с отложением холестерина на стенках сосудов.
Лечение
Терапия консервативная. К операции не прибегают, не считая крайних случаев, когда есть показания и это обосновано.
Назначаются лекарства нескольких групп:
- Ангиопротекторы. Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока: Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Хирургические методы назначаются в крайних случаях. Основное показание — межпозвоночные грыжи. Также операция проводится при некоторых видах нестабильности столба, если речь о запущенном случае.
Помимо препаратов назначают массаж (кроме тех ситуаций, когда есть грыжи), ЛФК, физиотерапию.
Лечение синдрома позвоночной артерии продолжается от 3 до 12 месяцев.
Прогноз
На полное излечение рассчитывать не приходится. Потому как наблюдаются необратимые изменения анатомического плана в позвоночнике. Но есть все шансы добиться тотальной компенсации при проводимом регулярно лечении.
Вероятность выживания — 98%, сохранения трудоспособности — 78% с некоторыми ограничениями и исключая физические виды активности.
Возможные последствия
Самое грозное из осложнений синдрома позвоночной артерии — ишемический инсульт. Он затрагивает затылочную область.
Редко провоцирует летальный исход (примерно
