При метаболическом синдроме артериальное давление

Совокупность нарушений углеводно-липидного обмена в организме называется метаболическим синдромом (МС). Он включает в себя 4 составляющие: повышенное давление, ожирение, невосприимчивость тканей к инсулину и ишемическую болезнь сердца. Искоренить метаболический синдром невозможно, но отсрочить неблагоприятные последствия и замедлить процесс можно.

Что такое метаболический синдром?
Механизм метаболических нарушений окончательно не определен, но пальму первенства отдают неспособности тканей и органов встраивать глюкозу. При этом невостребованный инсулин и глюкоза в избытке циркулируют в кровяном русле, запуская разрушительные процессы. Вместе с дислипидемией, АГ и ИБС образуется «горючая смесь», приводящая к сахарному диабету 2-го типа и сердечно-сосудистым катастрофам (инсульту, инфаркту).
Пациенты с лишними килограммами в 2 раза чаще страдают повышенным давлением. Чем больше общество подвержено фаст-фуд и малоподвижному образу жизни, тем люди с метаболическим синдромом становятся моложе и встречаются чаще.
Вернуться к оглавлению
Причины синдрома
 Недостаток подвижности и неправильное питание – основные причины развития синдрома.
Недостаток подвижности и неправильное питание – основные причины развития синдрома.
Основные причины возникновения МС — наследственность и стиль жизни. И если с генетической предрасположенностью поспорить трудно, то недостаток подвижности и чрезмерное потребление жирной пищи — осознанный выбор. Абдоминальное ожирение подразумевает обхват живота у мужчин 102 см и более, а у женщин — от 88 см. Любопытный факт — чрезмерное увлечение низкокалорийными диетами также приводит к ожирению. Организм думает, что грядут тяжелые времена, и запасает впрок.
Некоторые лекарственные препараты (гормоны, стероиды, оральные контрацептивы) могут стать причиной лишнего веса и резистентности к инсулину. Кроме этого, выделяют следующие пусковые факторы: стрессы, пожилой возраст, курение и алкоголизм, сонное апноэ, гормональные нарушения, климактерический период у женщин.
Вернуться к оглавлению
Симптомы МС
Метаболический синдром длительное время может себя никак не обнаружить. Но раннее выявление и лечение этого недуга обеспечит наилучший результат. Поэтому нужно внимательно относиться даже к самым незначительным жалобам, особенно пациентам группы риска. Основные симптомы МС:
- чрезмерная раздражительность на голодный желудок;
- повышенный аппетит;
- головная и сердечная боль;
- повышенное внутричерепное и артериальное давление;
- жажда;
- запоры;
- усиленное потоотделение;
- тахикардия;
- тяга к сладостям.
Вернуться к оглавлению
Гипертония как симптом
Особенности артериальной гипертонии у пациентов с МС:
- суточные колебания имеют большую амплитуду;
- высокие значения ночью практически нерегулируемые;
- более высокая вариативность значений давления.
 Гипертония на фоне метаболического синдрома опасна для жизни больного.
Гипертония на фоне метаболического синдрома опасна для жизни больного.
Артериальное давление у пациентов с избыточным весом напрямую зависит от содержания натрия в еде. Невостребованный инсулин способен вызывать задержку натрия в организме, функциональные нарушения стенок сосудов, активировать симпатическую нервную и ренин — ангиотензиновую системы, провоцируя АГ.
Артериальная гипертония ухудшает периферическое кровоснабжение, снижает восприимчивость тканей к инсулину, гиперинсулинемии и инсулинорезистентности. Образуется замкнутый круг, в котором АГ и причина, и следствие. Именно поэтому так важно грамотно подобрать терапию и добиться снижения давления до удовлетворительных показателей. Для пациентов группы риска (какими и являются больные МС, СД 2 типа и ожирением) ― 130/80 мм рт. ст.
Поражение жизненно важных органов (мозг, сердце, почки) вплоть до летального исхода происходит гораздо чаще, если метаболический синдром сопровождается артериальной гипертонией.
Вернуться к оглавлению
Диагностика метаболического синдрома
Первые признаки МС можно определить уже при визуальном осмотре (лишний вес) и по семейной истории болезни (наследственный фактор). В диагностических целях осуществляют суточный мониторинг артериального давления и проводят биохимические исследования, определяя:
- уровень инсулина в крови;
- липидограмму;
- глюкозу натощак и с нагрузкой;
- с-реактивный белок;
- микроальбуминурию.
Вернуться к оглавлению
Особенности лечения гипертонии при метаболическом синдроме
Сердечно-сосудистая смертность у пациентов с АГ при метаболическом синдроме по данным многоцентровых исследований прогрессивно уменьшается при снижении давления. При этом выбор антигипертензивной терапии усложняется по ряду причин:
- лекарственные препараты не должны оказывать метаболического эффекта, влиять на липидный и углеводный обмен;
- предпочтение отдается комбинации нескольких групп веществ в минимальных терапевтических дозах;
- доказанная эффективность на конечные точки и наличие дополнительных плейотропных эффектов;
- коррекция всех модифицируемых факторов риска и лечение сопутствующих заболеваний.
Вернуться к оглавлению
Мочегонные
 Мочегонные препараты нужно принимать в составе комплексной терапии.
Мочегонные препараты нужно принимать в составе комплексной терапии.
Различают петлевые, тиазидные и калийсберегающие диуретики. Все они неплохо справляются со снижением давления, потому что основная причина развития АГ при МС — увеличение объема циркулирующей крови. Основной останавливающий фактор — метаболические эффекты, которые проявляются при использовании высоких терапевтических доз. Поэтому диуретики применяют в комплексной терапии с другими группами антигипертензивных препаратов в низких и средних дозах. Механизм действия мочегонных препаратов:
- уменьшение объема плазмы;
- снижение общего сопротивления сосудов;
- предотвращение сужение стенок сосудов под воздействием вазоконстрикторов;
- прямое влияние на ток ионов через мембрану клеток сосудов.
Вернуться к оглавлению
Бета-1-адреноблокаторы
Для лечения гипертонии при метаболическом синдроме используют высокоселективные бета-блокаторы, которые не влияют на углеводно-липидный обмен. Самым распространенным представителем группы является «Бисопролол». Бета-блокаторы не комбинируют с диуретиками. Механизм действия:
- уменьшение сердечного выброса;
- угнетение секреции ренина в почках;
- снижение центральной вазомоторной активности;
- улучшение функции эндотелия при длительном приеме.
Вернуться к оглавлению
Ингибиторы АПФ
Снижают давление за счет уменьшения общего периферического сопротивления сосудов. Не только не оказывают негативного воздействия на метаболические процессы, но даже уменьшают инсулинорезистентность («Периндоприл»). Обладают дополнительным благоприятным действием на сердце (уменьшают гипертрофию левого желудочка) и почки (понижают давление в клубочках), но могут стать причиной сухого кашля и ангионевротического отека.
Вернуться к оглавлению
Антагонисты рецепторов ангиотензина II (сартаны)
 Препарат сочетают с диуретиками и антагонистами кальция.
Препарат сочетают с диуретиками и антагонистами кальция.
Специфически блокируют ренин-ангиотензин-альдостероновую систему. По механизму действия схожи с ингибиторами АПФ, но лишены классовых нежелательных реакций. Сартаны не влияют на липидно-углеводный обмен, улучшают работу почек, не вызывают сухого кашля, обеспечивая легкость лечения. Отлично подходят для комбинации с диуретиками и блокаторами кальциевых каналов.
Вернуться к оглавлению
Антагонисты кальция
Широкое применение для лечения АГ получили вазоселективные (расслабляют только сосуды, а не сердечную мышцу) антагонисты кальция длительного действия. Они снимают тонус кровяного русла, улучшают функцию эндотелия, регулируют выделение сосудами медиаторов сужения—расширения, обладают антиоксидантным и антисклеротическим эффектом. При этом блокаторы кальциевых каналов хорошо снижают давление и безопасны с метаболической точки зрения.
Вернуться к оглавлению
Агонисты I1-имидазолиновых рецепторов
Используются в сочетании с другими группами. I1-агонисты угнетают симпатическую нервную систему, снижая тонус сосудов и уменьшая общее периферическое сопротивление. У пациентов с МС при приеме лекарственных средств этой группы увеличивается скорость кровотока, улучшается функция эндотелия, уменьшается инсулинорезистентность и уровень гликемии. Нет убедительных данных о конечных точках исследований, поэтому широкой самостоятельной практики не нашли.
Пациентам с метаболическим синдромом для коррекции артериального давления предпочитают сочетанную терапию. Такая гипертензия тяжело поддается лечению, а риск развития осложнений чрезвычайно высок. Наиболее удачными считаются комбинации антагонистов кальция с ингибиторами АПФ или сартанами. В симбиозе они не только повышают действие и плейотропные эффекты, но и нивелируют побочные действия друг друга.
Источник
Спровоцировать развитие метаболического синдрома при гипертонии может переедание и употребление вредной пищи, а также гормональный дисбаланс или наличие очага хронической инфекции. При этом у пациента возникают характерные симптомы, что указывают на поражение ЦНС продуктами метаболизма и больной стремительно набирает вес. Опасность этого состояния заключается в развитии множества тяжелых осложнений в виде инфаркта миокарда или кровоизлияния в головной мозг.

Предотвратить развитие метаболического синдрома можно, если контролировать вес человека, больного гипертонией.
Этиология
Спровоцировать развитие метаболического синдрома при гипертонии может воздействие на организм человека таких факторов:
- избыточная масса тела;
- прием медикаментов;
- нарушенная толерантность к глюкозе;
- употребление вредной пищи;
- алкоголизм;
- климактерический период у женщин;
- курение;
- ишемическая болезнь сердца;
- отягощенная наследственность;
- синдром поликистозных яичников;
- гормональный дисбаланс;
- малоподвижный образ жизни;
- интоксикация;
- частые стрессы;
- наличие в организме очага хронической инфекции.
Вернуться к оглавлению
Симптоматика
 Такие люди постоянно ощущают себя голодными.
Такие люди постоянно ощущают себя голодными.
При метаболическом синдроме, что развивается у пациента, страдающего гипертонией, возникают такие характерные клинические признаки:
- повышенная утомляемость;
- апатия;
- нарушение сна;
- агрессия;
- постоянное чувство голода;
- периодические боли в сердце;
- нарушение сократительной деятельности миокарда;
- появление растяжек на коже;
- скопление висцерального жира на внутренних органах, что нарушает их работу;
- тошнота;
- головная боль;
- сухость во рту;
- головокружения;
- запоры;
- жажда;
- повышение внутричерепного артериального давления;
- потеря сознания;
- покраснение лица;
- повышенная потливость;
- нарушение работы вегетативной нервной системы.
Вернуться к оглавлению
Чем опасно?
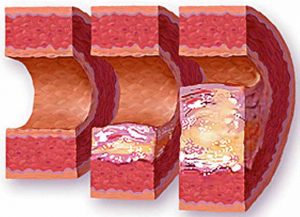 На фоне такой патологии часто развивается атеросклероз, приводящий к более серьезным болезням.
На фоне такой патологии часто развивается атеросклероз, приводящий к более серьезным болезням.
Метаболический синдром, возникающий при артериальной гипертензии, характеризуется существенными трофическими нарушениями, что провоцируют атеросклероз. В результате увеличивается риск сосудистых нарушений в виде инфарктов и инсультов с возможными кровоизлияниями в различные паренхиматозные органы. Это приводит к неврологическим расстройствам, парезам, параличам, сердечной недостаточности и нарушению функциональной активности почек. При тяжелом течении метаболический синдром при артериальной гипертензии вызывает летальный исход.
Вернуться к оглавлению
Как диагностируют?
Заподозрить наличие метаболического синдрома при артериальной гипертензии можно при внешнем осмотре пациента и расспросе о беспокоящих его симптомах. Важным является мониторинг суточного колебания артериального давления. Также рекомендуется провести исследование уровня инсулина, а еще определить содержание глюкозы в крови натощак и после углеводной нагрузки. Выполняется липидограмма, что дает возможность оценить соотношение липопротеидов высокой и низкой плотности. Важно выявить микроальбуминурию, поэтому пациентам рекомендуется сдать мочу для исследования. В крови определяют присутствие С-реактивного белка.
Вернуться к оглавлению
Особенности лечения
 Кроме решения основной проблемы, Периндоприл повышает восприимчивость организма больного к инсулину.
Кроме решения основной проблемы, Периндоприл повышает восприимчивость организма больного к инсулину.
Терапия гипертонии при метаболическом синдроме должна включать в себя препараты, что не оказывают влияние на обмен веществ, также нужно комбинировать средства. Обязательным при высоком АД является использование мочегонных препаратов. Они уменьшают объем циркулирующей крови и способствуют снижению сопротивляемости сосудов под воздействием вазоконстрикторов. Для коррекции гипертензии при метаболическом синдроме чаще всего используют бета-1-адреноблокаторы, что снижают сердечный выброс, улучшают состояние эндотелия и уменьшают спазм сосудов. Наиболее распространенным препаратом этой группы является «Бисопролол». Возможно также применение ингибиторов АПФ, препаратом выбора среди которых является «Периндоприл». Лекарство значительно улучшает инсулинорезистентность.
Возможно также применение антагонитов кальция и сартанов.
Вернуться к оглавлению
Меры профилактики и прогнозы
Предотвратить метаболический синдром, когда у пациента артериальная гипертония, можно, если вести здоровый образ жизни с достаточной физической активностью. Важно избегать стрессов, переутомления и питаться только полезной пищей, избегая жирной, жареной и острой. Предпочтение стоит отдавать овощам, фруктам и нежирным сортам мяса. Стоит также следить за весом, так как ожирение является важным провоцирующим фактором расстройства метаболизма. При достаточном и своевременно проведенном лечении прогноз для жизни пациента с метаболическим синдромом и артериальной гипертензией является благоприятным.
Источник
19 сентября 2019721,6 тыс.
Содержание
- Проявления метаболического синдрома
- Причины возникновения
- Диагностика состояния
- Лечение патологии
- Изменение образа жизни
- Медикаментозные препараты для снижения веса
Метаболический синдром — нарушение обмена веществ, связанное с ожирением. У людей с этой патологией повышен риск развития заболеваний сердца, сахарного диабета, поражения суставов, онкологии и других недугов. Число лиц, страдающих синдромом, с каждым годом увеличивается.
Диагноз устанавливается на основании специальных критериев. С целью лечения применяют меры по снижению массы тела, проводят коррекцию выявленных метаболических нарушений.
Проявления метаболического синдрома
Основными проявлениями патологии являются центральное ожирение и комплекс обменных нарушений, связанных с ним. Часто состоянию сопутствуют репродуктивная дисфункция, сахарный диабет, поражение суставов, жировая болезнь печени, онкология, заболевания сердца. Нередко наблюдаются эндокринные изменения — гормональный сбой в работе щитовидной железы, надпочечников, половых желез. Многие пациенты страдают синдромом ночного апноэ сна.
Возникновению состояния способствуют следующие факторы:
- лишний вес;
- генетическая предрасположенность;
- низкая физическая активность;
- курение и злоупотребление алкогольными напитками;
- хронический стресс.
Причины возникновения
Механизм развития состояния до конца не изучен. Главную роль в возникновении патологии отводят центральному ожирению и сопутствующим ему процессам — инсулинорезистентности, хроническому воспалению и оксидативному стрессу.
Центральное, или абдоминальное ожирение характеризуется лишними отложениями в зоне талии. Оно свойственно лицам мужского пола, поэтому также называется андроидным. В этом случае жир располагается в брюшной полости и нарушает работу внутренних органов. Для женщин характерно увеличение объема подкожно-жировой клетчатки в области бедер. Хотя у них также встречается мужской тип ожирения.
Увеличение жировой массы в области живота сопровождается инсулинорезистентностью. Это явление характеризуется снижением чувствительности периферических тканей к действию инсулина и затруднением поступления глюкозы в клетку. После употребления высокоуглеводной пищи уровень сахара в крови нарастает. С целью поддержания его нормальной концентрации организм откладывает вещество в виде жира во внутренних органах. Это приводит к их дисфункции и усилению инсулинорезистентности.
В печени нарушается синтез факторов свертывания крови, холестерина и его фракций. Возрастает продукция триглицеридов, липопротеинов низкой плотности (ХС ЛПНП), уменьшается образование липопротеинов высокой плотности (ХС ЛПВП).
Для преодоления низкой чувствительности к действию инсулина клетки поджелудочной железы увеличивают производство гормона. Его высокое содержание в крови называется гиперинсулинемией. Избыток гормона способствует дальнейшему накоплению жира в организме, приводит к артериальной гипертензии. В какой-то момент происходит истощение инсулин-секретирующих клеток. Повышается уровень глюкозы, развивается предиабет или диабет 2-го типа.
Абдоминальный жир — эндокринно-активный орган. В нем вырабатываются гормоны, способствующие нарушению пищевого поведения, усилению инсулинорезистентности, дисфункции коры надпочечников. Также синтезируются агенты, вызывающие развитие хронического воспаления в организме. Они повреждают клетки поджелудочной железы, приводя их к гибели, поражают стенки сосудов, способствуя прогрессированию атеросклероза. Внутриклеточное накопление свободных радикалов вносит свой негативный вклад в течение синдрома и сопутствующих ему патологий.
Диагностика состояния
Заподозрить метаболические нарушения можно при внешнем осмотре. У лиц с лишним весом при отложении жира в зоне живота необходимо замерить объем талии с помощью сантиметровой ленты. Величина этого показателя у женщин более 80 см, а у мужчин — более 94 см свидетельствует о центральном типе ожирения. К проявлениям инсулинорезистентности относится потемнение кожных складок в паховой зоне, подмышечных впадинах, на локтях, в области шеи.
Всем пациентам с таким видом лишнего веса определяют лабораторные параметры, отражающие состояние углеводного и липидного балансов, контролируют артериальное давление. Также выявляют симптомы сопутствующих патологий — желчнокаменной болезни, стеатоза печени, репродуктивной дисфункции, поражения суставов и других.
Для постановки диагноза используют специальные критерии. Мировые сообщества предлагают разный перечень признаков, свойственных патологии. В России существуют рекомендации Всероссийского общества кардиологов, согласно которым к проявлениям недуга относятся абдоминальное ожирение, углеводный дисбаланс, нарушения липидного обмена и повышение давления.
Критерии синдрома включают один главный признак и несколько дополнительных. Состояние диагностируют при наличии абдоминального ожирения и любых 2 сопутствующих проявлений.
Признаки метаболического синдрома:
| Основной признак | Характеристика |
| Центральное ожирение | Объем талии у женщин более 80 см |
| Объем талии у мужчин более 94 см | |
| Дополнительные признаки | Характеристика |
| Увеличение триглицеридов | Уровень показателя в крови 1,7 ммоль/л и более |
| Увеличение ХС ЛПНП | Уровень показателя в крови более 3,0 ммоль/л |
| Снижение ХС ЛПВП | Уровень показателя в крови у женщин менее 1,2 ммоль/л |
| Уровень показателя в крови у мужчин менее 1,0 ммоль/л | |
| Нарушенная гликемия натощак | Уровень глюкозы в плазме натощак 6,1 ммоль/л или более |
| Нарушение толерантности к глюкозе | Уровень глюкозы в плазме через 2 часа после углеводной нагрузки более 7,8 ммоль/л, но менее 11,1 ммоль/л |
| Артериальная гипертония | Уровень артериального давления 140/90 мм рт. ст. и более |
Лечение патологии
Лечение метаболического синдрома включает комплекс мер, направленных на нормализацию массы тела, восстановление обмена веществ, терапию сопутствующих состояний. Обязательно необходимо устранить все факторы риска. Основная цель — уменьшение объема талии, поскольку именно абдоминальное ожирение является главной причиной метаболического дисбаланса.
Эти задачи достигаются путем соблюдения следующих рекомендаций:
- правильного питания;
- увеличения физической активности;
- снижения веса;
- отказа от вредных привычек;
- минимизации стрессовых факторов;
- нормализации режима дня;
- полноценного ночного сна;
- медикаментозной коррекции обменных процессов и сопутствующих болезней.
Изменение образа жизни
Кратковременное соблюдение любой диеты при метаболическом синдроме неэффективно. Обязательное условие снижения и поддержания оптимального веса — рациональное питание в течение всей жизни. Основные его принципы:
- индивидуальный расчет суточной калорийности — в зависимости от энергозатрат;
- достаточное потребление чистой питьевой воды — не менее 40 мл на 1 кг массы тела;
- дробный прием пищи, отказ от «перекусов»;
- доля жиров, не превышающая 30% от общего количества дневного рациона;
- отсутствие высококалорийных продуктов, повышенное содержание низкокалорийной пищи;
- отказ от употребления алкогольных напитков.
Необходимо формировать у пациента правильное пищевое поведение. Для облегчения этого процесса полезно вести дневник и отказаться от покупки «запрещенных» продуктов. Правильное питание обязательно сочетают с физической активностью. Разрешено применять как силовые, так и кардионагрузки, которые проводят с учетом состояния здоровья. Ежедневный минимум — ходьба в быстром темпе в течение получаса.
Перечень продуктов питания и рекомендации по их употреблению:
| Продукты, прием которых не ограничивают | Продукты, которые употребляют в умеренном количестве | Продукты, которые исключают из рациона (максимально ограничивают) |
| Овощи — капуста, кабачки, свекла, морковь, баклажаны, редис, перец, репа, огурцы, помидоры, стручковая фасоль, зеленый горошек | Нежирные молочные продукты — 1%-ный кефир, 2,5%-ное молоко, сыры менее 30% жирности, 5%-ный творог | Жирные молочные продукты — сливочное масло, сметана, сливки, творог более 5% жирности, сыр — более 30% |
| Зелень — листовой салат, петрушка, шпинат, укроп, щавель и другие | Отварной или запеченный картофель — не более 1–2 штук в день | Растительное масло (до 1 ст. л. в день), майонез |
| Напитки — несладкий чай и кофе, питьевая и минеральная вода | Бобовые — чечевица, фасоль, горох | Жирное мясо — свинина, баранина, сало; кожа птицы |
| Нежирное мясо — курица, индейка, говядина, телятина; рыба | Макаронные изделия твердых сортов — максимально 6 ст. л. на порцию | Мясные полуфабрикаты и готовые продукты — сосиски, сардельки, колбасы; мясные и рыбные консервы в растительном масле |
| Яйца | Хлеб грубого помола — до 2 кусков в день | Высокоуглеводные продукты — мед, варенье, сахар, виноград, персики, бананы, сдобная выпечка, печенье, кондитерские изделия, мороженое, сухофрукты, конфеты, шоколад, сладкие напитки |
| Фрукты и ягоды — яблоки, киви, цитрусовые и другие | Крупы (предпочтительнее малообработанные) — до 6 ст. л. за один прием пищи | Орехи, семечки |
Здоровый образ жизни также включает в себя полноценный сон в ночное время (длительностью не менее 8 часов), отказ от вредных привычек. Необходимо чередовать периоды работы с отдыхом и физическими упражнениями. При возможности избегают эмоциональной перегрузки и воздействия других стрессовых факторов.
Медикаментозные препараты для снижения веса
При неэффективности немедикаментозных мер по нормализации массы тела и в дополнение к ним назначают лекарственную терапию. Существует несколько средств, способствующих снижению веса. Они имеют разный механизм действия, свои особенности и побочные явления.
Препарат Орлистат (Ксеникал, Орсотен) нарушает процесс всасывания жира в кишечнике. В результате уменьшается калорийность поступившей в организм пищи, что приводит к похудению. Средство не попадает в системный кровоток, а действует в просвете кишечника. Недостатком Орлистата является частое развитие нежелательных реакций — метеоризма, недержания кала, дискомфорт в области живота, диарея. Также на фоне его приема снижается усвоение жирорастворимых витаминов. При соблюдении основ рационального питания необходимость в использовании препарата отпадает.
Сибутрамин (Меридиа, Линдакса, Редуксин) способствует усилению чувства насыщения и увеличивает энерготраты организма. Средство эффективно в плане уменьшения массы тела и объема талии, а также нормализации жирового обмена. Не следует применять лекарство более 6 месяцев. При назначении учитывают большое количество противопоказаний к его применению. К ним относятся ишемическая болезнь сердца, тахикардия и другие виды аритмий, сердечная недостаточность, неконтролируемая артериальная гипертензия при уровне давления выше 145/90 мм рт ст, психические заболевания, тяжелые поражения печени и почек, гипертиреоз.
Препарат Саксенда выпускается в виде раствора для подкожного введения. Инъекции выполняются с помощью специальной шприц-ручки. Механизм действия средства заключается в замедлении опорожнения желудка и снижении аппетита. При сочетании его приема с немедикаментозными методами наблюдается значимое уменьшение массы тела. Недостатком лекарства служит его высокая цена.
Коррекция углеводного обмена
Всем пациентам с углеводным дисбалансом необходимо исключить употребление продуктов, содержащих быстроусвояемые углеводы — сахар, мед, варенье, сдобную выпечку, конфеты, шоколад, сладкие напитки. При физической активности также происходит снижение уровня глюкозы крови.
Пациентам с предиабетом назначают метформин (Сиофор, Глюкофаж). Он поддерживает нормальную концентрацию сахара и предупреждает развитие диабета 2-го типа. Также препарат обладает дополнительными преимуществами, которые связаны с его способностью уменьшать инсулинорезистентность. При его применении наблюдаются восстановление жирового баланса, похудение.
Поддержание липидного баланса
При увеличении уровня холестерина и его атерогенных фракций показано ограничение поступления животного жира с пищей. Возможно применение лекарств, нормализующих жировой обмен. Самой распространенной группой препаратов являются статины — аторвастатин, розувастатин, симвастатин, флувастатин. Они препятствуют синтезу холестерина в печени. Выбор средства и подбор дозы осуществляется специалистом в области эндокринологии, кардиологом или терапевтом.
Омега-3 полиненасыщенные жирные кислоты — Омакор, Витрум кардио омега-3, способствуют снижению уровня триглицеридов, оказывают противовоспалительное действие. Их применение сопровождается уменьшением риска развития сердечной патологии, онкологических заболеваний, старческого слабоумия.
Нормализация артериального давления
Из медикаментозных средств для снижения давления предпочтение отдают метаболически нейтральным препаратам. К таковым относятся ингибиторы ангиотензин превращающего фермента (иАПФ), антагонисты имидазолиновых рецепторов (Физиотенз) и блокаторы кальциевых каналов (Амлодипин, Лерканидипин). Они не влияют на обмен веществ и не усугубляют проявления инсулинорезистентности. Возможно одновременное назначение нескольких препаратов из разных классов.
Положительными эффектами в отношении гиперинсулинемии обладают иАПФ — Эналаприл, Периндоприл, Рамиприл и другие, а также Физиотенз. При плохой переносимости иАПФ их можно заменять блокаторами рецепторов к ангиотензину — Лозартаном, Валсартаном. Использования средств, отрицательно воздействующих на метаболизм, следует избегать.
Источник
