При каких синдромах наблюдается патология хрусталика

Описание
Хрусталик
является одной из важнейших оптически деятельных структур и составных частей
аккомодационного аппарата глаза. Его нормальное функционирование возможно
только при сохранении прозрачности, правильном расположении и строении.
Помутнение или дисклокация хрусталика ведет к понижению зрения и нарушению акта
аккомодации. Поэтому ранняя диагностика и лечение патологии хрусталика
составляют важный раздел, особенно в детской офтальмологии.
К
врожденным патологическим состояниям хрусталика относятся аномалии его развития
(микрофакия, сферофакия, передний и задний лентиконус, или лентиглобус,
колобома) и расположения (подвывих или вывих), а также врожденные помутнения
(катаракты, остатки сосудистой сумки, межзрачковой мембраны). Чрезвычайно редко
встречается афакия — врожденное отсутствие хрусталика. Кроме того, патология
хрусталика может быть и приобретенной. Это дислокация и помутнение, вызванные
самыми разнообразными причинами общего и местного характера, в том числе и
возрастными изменениями (старческие катаракты).
Изменения
в переднем отделе глаза вследствие микрофакии проявляются некоторым углублением
и неравномерностью передней камеры, небольшим иридодонезом (дрожание радужки),
выявляемом при движении глазного яблока, а также более или менее выраженным
снижением зрения из-за аметропии и ослаблением аккомодационной способности.
Даже в случае незначительного расширения зрачка при наличии микрофакии в
проходящем свете и при боковом освещении видны контуры маленького хрусталика и
ресничные связки. Пальпаторно и тонометрически может быть установлено повышение
офтальмотонуса.
Лечение только хирургическое, если острота зрения с коррекцией с помощью очков ниже0,2. Операция заключается в удалении хрусталика с последующим назначением
соответствующих очков или контактных линз или введением интраокулярной линзы (ИОЛ).
Замещение удаленного хрусталика ИОЛ лучше производить в пубертатном (старшем
школьном, подростковом) возрасте.
Данная
аномалия проявляется мелкой передней камерой, снижением остроты зрения и
ослаблением аккомодации. Может повышаться
внутриглазное давление. Уточненный диагноз макрофакии ставят на основе
биомикроскопических и эхоофтальмографических исследований. Макрофакия может
рассматриваться и как лентиглобус.
Лентиконус
может быть как передним, так и задним.
При
этом конусовидная часть хрусталика имеет различный радиус кривизны и высоту.
Передний лентиконус можно заподозрить по уменьшенным размерам и неравномерности
передней камеры, снижению зрения и ухудшению аккомодации. Обнаружить задний
лентиконус можно только при скиаскопии, биомикроскопии и эхоофтальмографии.
Натолкнуть на мысль о наличии заднего лентиконуса может только низкая острота
зрения. При наличии лентиконуса чаще бывает смешанный неправильный
хрусталиковый астигматизм, который практически не поддается коррекции с помощью
очков.
Лечение то же, что при микро- и макрофакии.
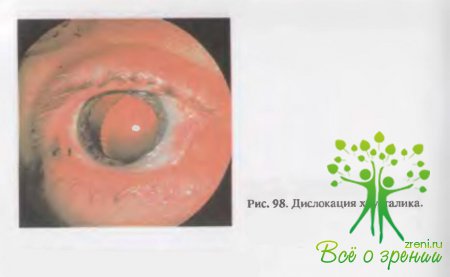
может
проявляться подвывихом (рис. 98), вывихом в переднюю камеру или в стекловидное
тело. В зависимости от вида и степени дислокации хрусталика изменения в
переднем отделе глаза могут быть различными. В различной степени снижается
острота зрения и нарушается аккомодация. Изменяются (углубляются или
уменьшаются) передняя камера, размеры и ригидность зрачка, отмечается иридодонез.
Нередко возникает симптоматическая (вторичная) гипертензия (повышение
внутриглазного давления), переходящая во вторичную глаукому. Причины
гипертензии разнообразны и зависят от характера дислокация (раздражение ресничного
тела, блокада радужно-роговичного угла).
Чаще
всего дислокация хрусталика бывает при синдромах Марфана и Маркезани. Процесс
двусторонний.
Лечение только оперативное и состоит преимущественно в удалении подвывихнутого или
вывихнутого хрусталика. Вопрос о показаниях и времени операции решают в
зависимости от состояния внутриглазного давления и остроты зрения. Затянувшаяся
гипертензия даже при наличии сравнительно хорошего зрения является показанием к
операции. Выбор метода операции зависит как от характера дислокации, так и от
состояния зрения.
В
заключение необходимо подчеркнуть, что аномалии развития и расположения
хрусталика почти всегда сопровождаются снижением остроты зрения, а нередко и
появлением косоглазия. Диагностика аномалий затруднительна и возможна в
основном как «находка» в процессе исследования клинической рефракции. Поэтому
педиатры должны всегда направлять детей к офтальмологу для проверки клинической
рефракции у всех детей к году жизни.
Все
катаракты, т. е. помутнения хрусталика, сопровождаются понижением остроты
зрения вплоть до светоощущения. Низкое зрение, как правило, ведет к развитию
нистагма и косоглазия, а также к амблиопии. Катаракты подразделяют на
врожденные и приобретенные. Врожденные катаракты могут быть различного
происхожения: одни из них являются наследственными (семейными), другие являются
следствием внутриутробной патологии. Так, причиной появления врожденных
катаракт могут быть гипокальциемия и гипотиреоз беременных женщин.
Причиной
врожденных катаракт могут быть также тяжелая форма сахарного диабета,
токсоплазмоз, вирусные инфекции (краснуха) у беременных. Природа врожденной
катаракты в каждом отдельном случае может быть определена путем проведения
тщательного семейного анамнеза и изучения течения беременности.
Кроме
того, следует различать катаракты стационарные (за некоторыми исключениями —
врожденные) и прогрессирующие (почти все приобретенные). Известное значение
имеет деление катаракт по их локализации и массивности помутнения. Так, среди
врожденных катаракт чаще встречаются полярные, зонулярные (слоистое), ядерные,
пленчатые, корковые, диффузные (полные, тотальные) и др., а среди приобретенных
— начальные, незрелые, почти зрелые, перезрелые или же частичные, неполные,
полные.
Косвенным
признаком интенсивности помутнения хрусталика является величина (степень)
понижения остроты зрения у каждого ребенка или взрослого с катарактой. Немаловажную
роль играет также патологическое состояние глаз (воспаление, травма и др.) и
организма в целом (сахарный диабет, токсоплазмоз и др.) у лиц, имеющих
катаракту.
В
целях полной характеристики катаракт у детей, четкой формулировки диагноза, правильного
выбора лечения и послеоперационного прогнозирования целесообразно пользоваться
клинической классификацией (табл. 16) катаракт.


Средняя
частота врожденных катаракт 5 на 100 000 детей. Наиболее доступна и
проста характеристика врожденных катаракт по их локализации и интенсивности
помутнения.
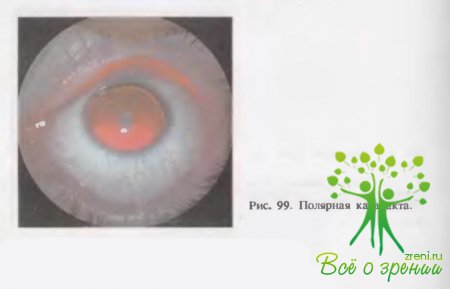
(рис.
99) характеризуется наличием соответственно центру области зрачка сероватого
или беловатого пятнышка около 2 мм в
диаметре. Эти катаракты могут располагаться на переднем или заднем полюсах
капсулы хрусталика. Невооруженным глазом видны в основном передние полярные
катаракты. Задние полярные катаракты выявляются в проходящем свете или, лучше
всего, при биомикроскопии. Полярные катаракты почти всегда двусторонние.

Если
полярные катаракты не занимают большую часть зрачка и расположены несколько
эксцентрично кнаружи (наиболее выраженная оптическая зона находится несколькокнизу
и кнутри), то острота зрения снижена не сильно, а если соответствуют всей
величине зрачка, то острота зрения снижается значительно. В тех случаях, когда
зрение снижено, осуществляют расширение зрачка мидриатическими средствами, а
если при этом зрение не повышается, то прибегают к операции.
характеризуется
помутнением всего хрусталика, что определяется в условиях расширенного зрачка
(рис. 100). Она нередко двусторонняя. Зрение снижается вплоть до светоощущения
с правильной проекцией.

Лечение оперативное в первые месяцы жизни до года.
отличается
тем, что при ней имеется, как правило, диффузное помутнение всего хрусталика.
Между передней и задней капсулой почти нет хрусталиковых масс, и хрусталик не
имеет сферичности. Это проявляется тем, что передняя камера глаза у детей с
пленчатой катарактой глубже, чем, например, при полной катаракте, имеется также
иридодонез. Уточнение диагностики этих катаракт возможно с помощью
биомикроскопии и эхобиометрии (один хрусталиковый эхо-пик вместо двух). Предметное
зрение при пленчатых катарактах отсутствует и определяется лишь светоощущение с
правильной проекцией.
Лечение операционное в раннем возрасте (первое полугодие жизни).
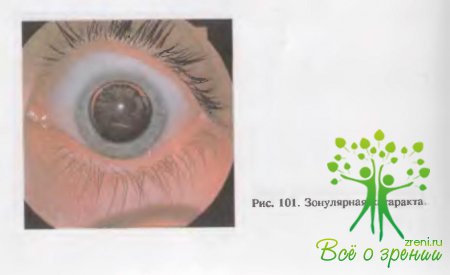
(рис.
101) чаще выявляется с первых дней рождения, но может развиться и в течение
первого года жизни. Диагностировать такую катаракту можно только после
расширения зрачка. Она выявляется как серое округлое пятно (диск) в центре с
четким краем и расположенными на этом краю, перпедикулярно к нему, отростками —
«наездниками», имеются зоны просветления (вид колец). В проходящем свете
катаракта имеет неравномерный темно-серый цвет на розовом фоне периферической
части зрачка. При офтальмоскопии видны отдельные участки глазного дна. Обычно
зонулярная катаракта двусторонняя. Острота зрения бывает значительно снижена,
но улучшается при расширении зрачка.
Лечение, как правило, оперативное. Показанием к операции служит величина остроты зрения
(менее 0,2).
несколько
напоминает полярную и зонулярную катаракты. Однако после расширения зрачка и
особенно при биомикроскопии обнаруживается, что помутнение хрусталика
расположено не поверхностно (как при полярной) и не в виде пластов (как при
зонулярной), а соответствует так называемому эмбриональному ядру хрусталика.
Остальные части хрусталика прозрачны и в проходящем свете за зоной помутнения
виден яркий красный рефлекс с глазного дна. При офтальмоскопии видно состояние
глазного дна. Острота зрения значительно снижена, повышается при расширении
зрачка.
Лечение оперативное при остроте зрения ниже 0,2.
обнаруживается
преимущественно случайно, когда требуется расширение зрачка, при этом видны
помутнения в экваториальной зоне хрусталика. На всем остальном протяжении
хрусталик прозрачен, глазное дно видно хорошо. Острота зрения высокая.
Лечение обычно не проводят.
(рис.
102), как явствует из названия, характеризуется атипизмом, многообразными помутнениями
в различных отделах хрусталика; помутнения чередуются с прозрачными участками,
через которые просматривается глазное дно. В зависимости от интенсивности и
величины помутнения в разной степени снижается острота зрения.

Лечение таких катаракт чаще оперативное.
С
тем чтобы выявить и оценить массивность катаракты, каждый врач обязательно
должен внимательно осмотреть область зрачка и определить остроту зрения. При
невозможности это сделать (из-за малого возраста ребенка) надо помнить, что
косвенным признаком низкого зрения является именно массивность помутнения
(закрыта область зрачка). В зависимости от остроты зрения лучшего глаза с
коррекцией, а также величины и интенсивности помутнения хрусталика решают
вопрос о целесообразности, сроках и методах лечения катаракт.
Чрезвычайно
важное значение в оценке тяжести катаракт имеют не только состояние хрусталика,
но и осложнения, которые он вызвал. Среди них наиболее часто встречаются нистагм
и косоглазие. Кроме того, вследствие катаракт (особенно пленчатых и полных) возможны
недоразвитие сетчатки из-за недостаточного поступления в глаз света, а также
так называемая обскурационная амблиопия, обусловленная бездеятельностью глаза.
Эти нарушения функций зрительного анализатора требуют после устранения катаракт
специального, подчас длительного и не всегда эффективного лечения. Поэтому
ранняя диагностика и соответствующее лечение катаракт у детей (мидриаз в
сочетании с фигурным засветом) очень важны для профилактики или уменьшения
перечисленных осложнений. Уже с первых дней или недель жизни новорожденным
следует 1—2 раза в неделю в течение
до 5—6 мес жизни (до операции)
закапывать различные мидриатические средства.
Не
менее важен и учет сопуствующих патологических изменений местного характера или
в виде общего тяжелого страдания (сахарный диабет, тетания и др.). Лечение катаракт
у таких детей менее эффективно в сравнении с лечением простых и осложненных
катаракт.
Для выбора методов и
сроков лечения, а также определения прогноза и
реабилитации необходимо сформулировать диагноз строго в соответствии с
классификацией: например, катаракта двусторонняя врожденная,
семейно-наследствен- ная, зонулярная, II степени, осложненная косоглазием, с
сопутствующей аниридией или катаракта правого глаза, врожденная,
внутриутробная, полная, III степени, простая. Конечно, для семейного врача
допустим диагноз: «Катаракта правого глаза, частичная с косоглазием».
В
первом случае нужно лечить и катаракту, и косоглазие, и аниридию, т. е. прогноз
сомнителен. Во втором случае необходимо лишь удаление мутного хрусталика.
Хороший исход не вызывает сомнений.
Помутнения
хрусталика, возникающие на фоне общих заболеваний (сахарный диабет, тетания,
коллагенозы и др.), в результате различных заболеваний глаза (близорукость,
глаукома, увеиты, отслойка сетчатки, пигментная дегенерация сетчатки),
отравлений (ртуть, нитраты, маточные рожки), белкового голодания, ионизирующих
излучений, травм и др. Ряд авторов называют эти катаракты осложненными (компликатными).
У
детей наиболее часто последовательные катаракты встречаются вследствие травм,
увеитов, сахарного диабета и тетании.
У
взрослых последовательные (осложненные) катаракты чаще возникают под влиянием
высокой близорукости, первичной глаукомы и кожных заболеваний (дерматогенные
катаракты) и др.
встречается
у 1—4%детей, больных сахарным диабетом.
Развитие
катаракты у детей и подростков, страдающих сахарным диабетом, почти всегда
свидетельствует о тяжелом течении болезни. Однако такой параллелизм не является
характерным для пожилых людей, больных сахарным диабетом. Обычно диабетическая
катаракта бывает двусторонней, быстро прогрессирующей. Помутнения располагаются
в виде отдельных серых глыбок и видны под эпителием передней капсулы, а нередко
и под эпителием задней капсулы.
и
у детей, и у взрослых характеризуется, как правило, изменением клинической
рефракции. Хрусталик бывает еще прозрачен, а больные уже хуже видят вдаль. Это
состояние быстро (недели) усугубляется. Появляется так называемая транзиторная
близорукость, которая может быстро исчезать под влиянием инсулинотерапии. Если
лечение не компенсирует диабетический процесс, то транзиторная близорукость,
возникающая, по мнению исследователей, вследствие набухания хрусталика из-за
повышенной проницаемости капсулы для водянистой влаги, может смениться
появлением помутнений в хрусталике.
Лечение медикаментозное и хирургическое. Подобно тому, как исчезает под влиянием
рационального лечения транзиторная близорукость, могут нередко рассасываться в
результате активной противодиабетической терапии и диабетические катаракты. При
отсутствии эффекта от медикаментозного лечения возможна экстракция катаракты.
возникает
в раннем детстве в связи с тетанией и спазмофилией. Помутнения, как правило,
захватывают поверхностные слои хрусталика. Если заболевание заканчивается
быстро, то в последующем эти помутневшие слои хрусталика оттесняются внутрь
новообразованными прозрачными массами, создавая картину слоистой катаракты с
прозрачным ядром, слоем мутных волокон и прозрачной корой хрусталика.
Лечение таких катаракт состоит в рано начатой терапии тетании (внутривенные инъекции 10%раствора хлорида кальция, прием препаратов щитовидной железы), что может
задержать развитие или прогрессирование гипопаратиреоидной катаракты, а также
способствует рассасыванию сравнительно свежих помутнений хрусталика. При
неэффективности медикаментозного лечения и низкой остроте зрения показана
операция.
Источник
Аномалии хрусталика – это пороки развития, реже приобретенные патологии, при которых нарушается способность к аккомодации, светопроведению или светопреломлению. Общие симптомы для большинства форм – нарушение зрительных функций, появление «тумана» или «пелены» перед глазами. Диагностика включает в себя наружный осмотр, биомикроскопию, гониоскопию, визометрию, УЗД в В-режиме, ОКТ. Тактика лечения зависит от вида аномалий хрусталика. Консервативная коррекция остроты зрения при помощи очков возможна только при эктопии. Хирургическое лечение аномалий хрусталика сводится к проведению факоэмульсификации или имплантации интраокулярной линзы.
Общие сведения
Аномалии хрусталика – это гетерогенная группа заболеваний в офтальмологии, характеризующаяся изменением формы, размера, прозрачности или эктопией хрусталика. Врожденные варианты патологий, как правило, диагностируют в период новорожденности или в раннем детском возрасте. У детей катаракта встречается с частотой 5:100 000. В преклонном возрасте это заболевание становится причиной практически 50% всех случаев слепоты, а после 60-летнего возраста определенная степень помутнения хрусталика определяется у каждого второго пациента. Передний лентиконус зачастую диагностируют у представителей мужского пола, задний – у женщин. Аномалии хрусталика могут развиваться изолированно или быть одним из проявлений генетических синдромов (дислокации хрусталика при синдроме Марфана или Маркезани).
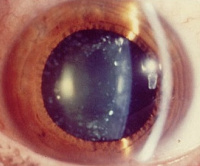
Аномалии хрусталика
Причины аномалий хрусталика
Нарушение эмбрионального периода развития может привести к таким аномалиям хрусталика, как первичная или вторичная афакия. При первичном варианте заболевания наблюдается полная аплазия хрусталика. Пусковой механизм – снижение экспрессии генов PAX6 и BMP4, которые отвечают за процесс дифференциации эмбрионального зачатка хрусталика и его отделение от наружной эктодермы. Причина развития вторичной формы – внутриутробное воспаление или идиопатический разрыв капсулы хрусталика. При задержке дифференциации или нарушении обратного развития сосудов капсулы возникает бифакия.
Различают врождённую и приобретённую колобому. Причина развития врожденного варианта данной аномалии хрусталика – полная или частичная аплазия ресничного пояска. Триггером приобретенной формы может выступать механическое давление кисты или патологического новообразования на уже сформированный ресничный поясок. Этиологический фактор развития переднего лентиконуса – нарушение отделения линзы, вызванное низкой сопротивляемостью хрусталиковой капсулы. Также способствует возникновению данной аномалии хрусталика отсутствие или патологическое прикрепление зонулярных волокон. Появление заднего лентиконуса обусловлено выраженным натяжением или разрывом задней капсулы. Пусковым фактором является обратное развитие артерии студенистого тела на этапе эмбриогенеза.
Эктопия относится к числу генетически детерминированных аномалий хрусталика. Тип наследования – аутосомно-доминантный. Этиология заболевания связана с мутацией в гене FBN1, который отвечает за синтез фибриллина. Этот белок входит в состав множества тканей организма, что объясняет высокую распространенность вывихов и подвывихов хрусталика при синдроме Марфана. Однако описаны семейные случаи изолированного развития эктопий хрусталика. Аномалии хрусталика, связанные с изменением его размера (микро-, макрофакия), возникают у пациентов с изменением строения цилиарной связки, перерождением или растяжением гликопротеиновых волокон.
Симптомы аномалий хрусталика
Специфический симптом микрофакии – дрожание радужки, которое развивается при движении глазных яблок. При данной аномалии хрусталика возникает аметропия, что связано с несоответствием между рефракцией и длиной зрительной оси. За счёт нарушения способности к аккомодации у пациентов резко нарушаются зрительные функции. Аномалия хрусталика часто осложняет течение синдрома Вайлля-Маркезани. При макрофакии увеличение хрусталика приводит к повышению внутриглазного давления, что также становится причиной зрительной дисфункции и высокого риска развития вторичной глаукомы.
При первичной афакии в структуре глазного яблока биологическая линза полностью отсутствует. Наличие недоразвитого хрусталика или его частей характерно для вторичной формы. При данной аномалии хрусталика пациенты предъявляют жалобы на снижение остроты зрения, иридодонез и астенопические проявления. При бифакии за счет двойного эластического образования в полости глазного яблока резко изменяется функция светопреломления. К числу пороков хрусталика относят передний, задний или внутренний лентиконус, при котором одна из его частей меняет свою конфигурацию. При этой аномалии хрусталика существенно нарушается четкость зрения. Передняя форма заболевания характеризуется выраженным снижением остроты зрения. Для заднего лентиконуса свойственно монокулярное поражение.
Колобома может развиваться как изолированная аномалия хрусталика. Реже заболевание сочетается с микрофтальмией, эктопией роговой оболочки или пупиллярной мембраной. Если данная патология сопровождается помутнением хрусталика, пациенты предъявляют жалобы на появление «тумана» или «пелены» перед глазами. Вывих хрусталика зачастую осложняется вторичной глаукомой или увеитом. Специфический симптомокомплекс подвывиха: дрожание радужки, хрусталика и уменьшение размера передней камеры глаза.
Диагностика аномалий хрусталика
Диагностика аномалий хрусталика основывается на анамнестических данных, результатах наружного осмотра, биомикроскопии, гониоскопии, визометрии, тонометрии, ультразвукового исследования (УЗД) в В-режиме, оптической когерентной томографии (ОКТ). При наружном осмотре пациентов с микрофакией наблюдается мидриаз. Методом биомикроскопии выявляется аномалия хрусталика, при которой размер, а также ресничные связки не соответствуют референтным значениям. Глубина передней камеры глаза увеличивается, стенки становятся неровными, что визуализируется при гониоскопии. У пациентов с макрофакией на ОКТ обнаруживается значительно увеличенный хрусталик. Размеры передней камеры глаза этой аномалии хрусталика уменьшаются. Методом тонометрии определяется повышение внутриглазного давления. Как микро-, так и макрофакия сопровождаются нарушением аккомодации. Это приводит к снижению остроты зрения, что подтверждается при проведении визометрии.
При первичной афакии методом биомикроскопии наблюдается полное отсутствие хрусталика в полости глазного яблока. Для дифференциальной диагностики с вторичной формой заболевания проводится ОКТ. В отличие от первичной афакии, при вторичной визуализируется недоразвитый хрусталик или его части. У 30% пациентов с колобомой при проведении биомикроскопии определяется помутнение биологической линзы. В нижнем квадранте выявляется треугольный, серповидный или эллипсовидный дефект. При аномалиях хрусталика, проявляющихся дислокацией (вывих, подвывих), часть биологической линзы смещается в переднюю камеру глаза, что диагностируется методом гониоскопии.
При лентиконусе методом биомикроскопии определяется выпячивание одной из стенок хрусталика с полным сохранением прозрачности. У пациентов с передним вариантом данной аномалии хрусталика передняя капсула истончается, уменьшается количество эпителиоцитов с выпиранием коры переднего слоя. Хрусталик имеет вид шара или конуса. Движение глазных яблок сопровождается дислокацией переднего лентиконуса в том же направлении. При задней форме этой аномалии хрусталика происходит смещение в противоположную сторону. Методом биомикроскопии выявляется истончение задней капсулы с аномальным строением ядра. При внутреннем лентиконусе внешнее строение хрусталика соответствует норме, однако волокна имеют конусовидную форму.
Лечение аномалий хрусталика
Тактика лечения определяется формой аномалии хрусталика. Оперативное вмешательство при микрофакии показано пациентам со снижением остроты зрения менее 0,2 диоптрий. На первом этапе проводится операционный микроразрез с последующим капсулорексисом. При помощи специального ультразвукового оборудования осуществляется фрагментация и аспирация хрусталика. Следующий этап – имплантация интраокулярной линзы необходимого размера. Для коррекции остроты зрения используют контактные линзы или очки только у пациентов с незначительными изменениями остроты зрения. Проводить хирургическое вмешательство рекомендовано в подростковом возрасте. Макрофакия также является показанием к удалению хрусталика с дальнейшей имплантацией специальной линзы.
Консервативное лечение рекомендовано при слабо выраженной эктопии хрусталика, лентиконусе или афакии. При дислокациях биологической линзы или бинокулярной афакии (вывих, подвывих) коррекция зрения проводится при помощи очков. Монокулярное отсутствие хрусталика является показанием к назначению контактных методов коррекции остроты зрения. При низкой эффективности рекомендовано оперативное вмешательство. Среди методов хирургического лечения аномалий хрусталика, в частности, катаракты, наиболее распространена факоэмульсификация с последующим проведением имплантации интраокулярной линзы.
Прогноз и профилактика аномалий хрусталика
Специфическая профилактика аномалий хрусталика отсутствует. Неспецифические превентивные меры развития врожденных форм сводятся к снижению тератогенного влияния медикаментов, химических веществ на организм плода. В период планирования беременности женщине показано проведение специальных тестов на группу TORCH-инфекций, т. к. их течение приводит к нарушению формирования органа зрения на этапе эмбриогенеза. Все пациенты с врожденными или приобретенными аномалиями хрусталика должны 2 раза в год проходить осмотр у офтальмолога. Прогноз для жизни при данной группе заболеваний благоприятный. Однако при малоэффективном лечении большинство форм сопровождается снижением остроты зрения и инвалидизацией.
Источник
