При эпилепсии синдром леннокса гаста

Синдром Леннокса-Гасто — отдельная форма эпилепсии детского возраста, характеризующаяся наличием полиморфных пароксизмов (миоклонических, атонических, тонических и абсансов) и задержкой нейро-психического развития. Может иметь криптогенный характер или выступать синдромом других патологических состояний (церебральных аномалий, генетических обменных заболеваний, перинатальной патологии). Синдром Леннокса-Гасто диагностируется по типичной вариативной картине эпиприступов и характерному паттерну электроэнцефалограммы. Дополнительно проводится МРТ и КТ головного мозга. Антиконвульсантная терапия синдрома малоэффективна, проводится поиск альтернативных методов лечения. Прогноз вариабельный, но в большинстве случаев неблагоприятный.
Общие сведения
Синдром Леннокса-Гасто (СЛГ) — вариант эпилепсии детского возраста, для которого характерно сочетание атонических, миоклонических, тонических эпиприступов и атипичных абсансов, медленный островолновой паттерн ЭЭГ. В 1950 г. СЛГ был выделен в качестве отдельного эпилептического синдрома, а в 1964-1966 гг. неврологическое сообщество признала его самостоятельной нозологической формой. Синдром Леннокса-Гасто по различным данным составляет от 3% до 10% всех случаев детской эпилепсии. Его распространенность колеблется в пределах 1-2,8 случаев на 10 тыс. Несколько чаще встречается у мальчиков. Типичный возраст начала заболевания от 2 до 5 лет, реже — 6-8 лет. Сегодня СЛГ является тяжелым заболеванием с прогрессирующим течением, эффективное лечение которого пока является предметом надежд многих специалистов в области детской неврологии и эпилептологии.
Синдром Леннокса-Гасто
Причины синдрома Леннокса-Гасто
Синдром Леннокса-Гасто относится к заболеваниям, этиологические факторы которых пока точно не установлены. Известно, что во многих случаях синдром носит симптоматический характер и формируется на фоне генетической патологии, последствий различных неблагоприятных факторов, действующих в перинатальном периоде и на 1-ом году жизни. Однако в большинстве случаев морфологический субстрат заболевания остается не выявленным. К этиофакторам, способным спровоцировать развитие СЛГ, относят гипоксию плода, внутриутробные инфекции (краснуху, цитомегалию, герпес, токсоплазмоз), родовые травмы новорожденных (в первую очередь внутричерепные), недоношенность, асфиксию новорожденных, тяжелые инфекционные заболевания постнатального периода (менингит, энцефалит), аномалии развития головного мозга (гидроцефалию, кортикальную дисплазию, гипоплазию мозолистого тела и др.), метаболические нарушения с поражением ЦНС, отдельные генетические заболевания (например, туберозный склероз).
В 25-40% случаев синдром Леннокса-Гасто возникает у детей с отягощенным по эпилепсии семейным анамнезом. Кроме того, существует гипотеза об этиологической роли иммунных нарушений, в т. ч. возникающих вследствие вакцинации. Примерно в 30% случаев СЛГ является следствием эволюции синдрома Веста. Когда синдром Леннокса-Гасто манифестирует на фоне полного благополучия в здоровье ребенка и отсутствия в его анамнезе вышеперечисленных факторов, говорят о криптогенной (не имеющей вероятной причины) форме заболевания. Криптогенный вариант СЛГ встречается в 10-20% случаев и отличается более благоприятным течением.
Симптомы синдром Леннокса-Гасто
Симптоматический синдром Леннокса-Гасто, как правило, дебютирует на фоне уже имеющегося отставания в умственном и психическом развитии. При криптогенной форме развитие ребенка на момент манифестации синдрома соответствует норме. СЛГ отличается большой вариативностью приступов, их различной продолжительностью и частотой.
Атонические пароксизмы обусловлены кратковременной утратой мышечного тонуса. При их генерализованном характере происходит падение ребенка, т. н. «дроп-атака». Локальные пароксизмы могут иметь вид внезапного подгибания коленей, выпадения предметов из рук, кивков головой и т. п. Отличительной чертой атонических эпизодов при СЛГ является их молниеносность и кратковременность (до 5 сек.). Генерализованные атонические пароксизмы СЛГ требуют дифференцировки от приступов миоклонически-астатической эпилепсии, обмороков, ОНМК.
Миоклонические пароксизмы представляют собой локальные мышечные подергивания. Чаще охватывают мышцы-сгибатели проксимальных отделов рук, при распространении на нижние конечности происходит падение. Характеризуются симметричным серийным возникновением в обеих конечностях и стереотипностью. Нуждаются в дифференцировке с миоклониями при клещевом энцефалите и токсических поражениях ЦНС; миоклонусом неэпилептического характера, для которого типичны нерегулярные асимметричные миоклонии, возникающие в ответ на различные сенсорные раздражители (звук, свет, прикосновение) и не сопровождающиеся изменениями ЭЭГ.
Тонические пароксизмы СЛГ часто возникают в период сна и отличаются своей кратковременностью (средняя длительность 10 сек.). Сопровождаются отключением сознания. Могут иметь генерализованный характер или проявляться в виде тонического напряжения отдельных мышечных групп (заднешейных, спинных, мышц брюшного пресса, плечевого пояса и пр.). Тонические пароксизмы сопровождаются тахикардией, цианозом лица, слезотечением, апноэ, гиперсаливацией. Минимальные локальные пароксизмы тонического характера иногда с трудом можно отдифференцировать от зевоты или потягивания.
Атипичные абсансы связаны с частичным нарушением сознания. Проявляются временным «оцепенением», отсутствием любой двигательной активности. При малой продолжительности абсансы зачастую не распознаются окружающими ребенка людьми. При СЛГ абсансы могут сопровождаться мышечной гипотонией (атонические абсансы) и гипертонусом мышц спины (ретропульсивные абсансы). Чаще, чем другие виды эпилепсии, синдром Леннокса-Гасто сопровождается статусом абсансов — непрерывно следующими друг за другом абсансами. Такой бессудорожный эпистатус обычно возникает при пробуждении, может длиться несколько часов и дней.
Задержка психомоторного развития (ЗПР) отмечается почти во всех случаях СЛГ. Ее выраженность зависит от формы синдрома (криптогенная или симптоматическая), характера фоновой патологии ЦНС, тяжести и частоты эпилептических пароксизмов. Как правило, на первый план выходят проблемы с обучением владению новыми навыками и с усвоением новой информации. Зачастую наблюдается агрессивность, гиперактивность, эмоциональная нестабильность, характерные для аутизма особенности характера. Около 50% подростков, имеющих синдром Леннокса-Гасто, не владеют навыками самообслуживания. Еще 25% социально и эмоционально дезадаптированы по причине выраженной олигофрении. Особенности поведения и характера не дают возможность нормально адаптироваться в социуме даже тем пациентам, у которых олигофрения имеет легкую степень выраженности. Нормальная социальная адаптация наблюдается лишь в 15% случаев.
Диагностика синдрома Леннокса-Гасто
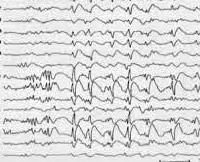
Синдром Леннокса-Гасто устанавливается на основании типичной клинической картины, состоящей из полиморфных эпиприступов и симптомов отставания нейро-психического развития. Учитывается также возраст начала пароксизмов и семейный эпилептический анамнез. Большую диагностическую роль играет электроэнцефалография. Межприступная (интериктальная) ЭЭГ в бодрствующем состоянии регистрирует плохую структурированность и замедленность основного ритма. ЭЭГ-паттерн имеет картину гипсаритмии с большим количеством спайков различной амплитуды. Наиболее высокие пики регистрируются в лобной области. ЭЭГ-паттерн в период приступов зависит от их формы.
Методы нейровизуализации (МРТ и КТ головного мозга) выявляют преимущественно неспецифичные патологические изменения: внутреннюю гидроцефалию, атрофию подкорковых областей и корковых структур преимущественно лобной зоны, гипоплазию лобных долей. Попытки проанализировать при помощи ПЭТ головного мозга степень утилизации глюкозы церебральными тканями дали противоречивые сведенья: в одних случаях были выявлены зоны гиперметаболизма, в других — гипометаболизма; у части пациентов метаболизм глюкозы был в пределах нормы.
По причине большой вариативности пароксизмов, синдром Леннокса-Гасто следует дифференцировать с целым рядом других форм эпилепсии, дебютирующих в детском возрасте: с миоклонической эпилепсией, доброкачественной роландической эпилепсией, синдромом Веста, детской абсансной эпилепсией, дисметаболической эпилепсией при болезни Гоше, Краббе, Ниманна-Пика и др.
Лечение синдрома Леннокса-Гасто
Терапия проводится противоэпилептическими средствами. Применяются вальпроевая к-та, этосуксимид, карбамазепин, ламотриджин и др. В большинстве случаев проводится комбинированное лечение одним из указанных фармпрепаратов и вальпроатом натрия. Однако до 90% случаев синдрома Леннокса-Гасто являются резистентными к антиконвульсантной терапии. В связи с этим основной целью лечения является уменьшение числа эпиприступов и улучшение качества жизни ребенка и его семьи в межпароксизмальный период.
Неврологами и эпилептологами ведется поиск новых способов терапии. Доказанной является положительная роль кетогенной диеты, заключающейся в резком ограничении употребления углеводов и повышении содержания жиров в пище. Рядом клиницистов отмечен положительный эффект лечения синдрома Леннокса-Гасто большими дозировками иммуноглобулина. Наблюдалась эффективность применения АКТГ и глюкокортикоидов. В случаях, когда синдром Леннокса-Гасто сопровождается частыми и тяжелыми эпипароксизмами с падением и угрозой травматизации ребенка, совместно с нейрохирургом может быть рассмотрен вопрос о проведении хирургической операции рассечения мозолистого тела — каллозотомии. Подобное вмешательство не избавляет пациентов от приступов, но существенно уменьшает их интенсивность.
К новым способам лечения относится имплантация стимулятора блуждающего нерва и RNS-стимулятора. В первом случае прибор устанавливается подкожно в область ключицы, а его электрод проводят к проходящему в шее блуждающему нерву. По данным проведенных в США и Европе исследований, в 60% случаев данное устройство позволяет снизить количество эпиприступов. Во втором случае прибор вшивается под кожу головы, а его электроды имплантируются в зону эпилептогенного очага. С их помощью, подобно ЭЭГ, устройство постоянно регистрирует электрическую активность мозга. При получении сигналов, свидетельствующих о начинающемся пароксизме, прибор генерирует ответные импульсы, обеспечивающие супрессию эпилептической активности.
Прогноз синдрома Леннокса-Гасто
Синдром Леннокса-Гасто имеет в основном неблагоприятный прогноз. До 10% случаев заканчивается гибелью детей в течение первого десятилетия жизни. Летальные исходы связаны преимущественно с тяжелой травматизацией во время эпиприступов с падением. Прогностически неблагоприятными критериями считаются: манифестация синдрома в более раннем возрасте, начало судорог на фоне ЗПР, предшествующий синдром Веста, высокая частота и интенсивность пароксизмов. Невозможность медикаментозного купирования эпиприступов приводит к прогрессирующей ЗПР. Практически у всех пациентов наблюдается выраженная в различной степени умственная отсталость, половина больных не способны к самообслуживанию.
Источник
 Синдром Леннокса-Гасто — это редкая и тяжёлая форма эпилепсии, симптомы которой начинают проявляться в раннем детстве. Приступы характеризуются разнообразием эпилептических припадков.
Синдром Леннокса-Гасто — это редкая и тяжёлая форма эпилепсии, симптомы которой начинают проявляться в раннем детстве. Приступы характеризуются разнообразием эпилептических припадков.
Этот тип эпилепсии очень трудно поддаётся терапии, однако медицина разрабатывает всё новые и новые методики для успешного лечения этого заболевания.
Дебют болезни обычно приходится на возраст от двух до восьми лет, иногда чуть позднее. Таким деткам тяжело учиться, в первую очередь это связано с задержкой общего развития — они начинают довольно поздно самостоятельно садиться, ползать, ходить.
Задержка в развитии может быть умеренной или же выражаться в тяжёлой степени, наряду с этим наблюдаются когнитивные расстройства.
Физиологическое и психическое развитие каждого ребёнка индивидуально, поэтому сложно предугадать, как будет вести себя малыш с этим синдромом.
В то время, как у большинства больных обнаруживаются частые приступы эпилептических припадков и другие различные нарушения, в некоторых случаях адекватное лечение даёт достаточно хорошие результаты и снижение числа приступов.
Впервые детская миоклоническая эпилепсия был выделена в качестве отдельного синдрома в 50-х гг. прошлого столетия, а уже через десять лет неврологическое сообщество признало его самостоятельной нозологической формой.
Это заболевание по разным данным составляет от 3% до 10% всех случаев эпилепсии у детей. Распространённость патологии равна одному-двум случаям на 10 тысяч человек. Чаще встречается у мальчиков, чем у девочек.

Патогенез нарушения
Хотя первые симптомы возникают у детей в возрасте от двух до восьми лет, выделяют отдельную фокус-группу больных, у которых  заболевание проявляется в 4-6-летнем возрасте.
заболевание проявляется в 4-6-летнем возрасте.
В некоторых случаях болезнь трансформируется из синдрома Веста, диагноз которого ставят деткам до года. Тогда синдром будет развиваться по одному из сценариев:
- инфантильные спазмы синдрома Веста сменяются тоническими приступами, пропуская скрытую форму и переходят в синдром Леннокса-Гасто;
- детские спазмы синдрома Веста проходят, отмечается улучшение психомоторного развития.
Комплекс провоцирующих факторов
На сегодняшний день конкретные причины, провоцирующие этот вид эпилепсии не известны. К факторам риска можно отнести:
- кислородное голодание плода в пренатальном периоде;
- поражения головного мозга ребёнка в пренатальный и натальный период — преждевременные роды, физиологическое недоразвитие;
- инфекционные поражения мозга вследствие краснухи, энцефалита, менингита;
- кортикальная дисплазия — нарушение строения коры головного мозга;
- туберозный склероз — доброкачественные опухоли во множестве тканей и органов.
- идиопатический фактор — болезнь развивается по неизвестным причинам;
- генетическая предрасположенность.
Характеристика припадков
Дети с синдромом Леннокса-Гасто подвергаются частым приступам эпилептических припадков в тяжёлой форме. Клиническая картина болезни выглядит следующим образом:
- Атонические припадки. Возникает внезапное снижение тонуса на несколько секунд, также может отмечаться кратковременное нарушение сознания. В случае минимальной длительности приступа симптомы имеют вид подгибания коленей, повисания головы или даже кивка, при длительном припадке ребёнок может полностью терять сознание и падать.
- Тонические припадки. Тонус мышц повышается, они приобретают ригидность. Припадок может продолжаться от нескольких секунд до нескольких минут. Зачастую наступают в момент перехода от сна к бодрствованию. Если ребёнок в этот момент не спит, он может
 упасть в связи с потерей сознания.
упасть в связи с потерей сознания. - Абсансные припадки. Сознание «отключается» на несколько секунд, при этом ребёнок замирает, взгляд фокусируется в одной точке. Также наблюдаются подёргивания век. Падения при таких припадках не происходят, приступ проходит внезапно. Очень часто такие приступы остаются невыявленными в течение нескольких лет.
- Миоклонические припадки. Проявляются в виде непроизвольных вздрагиваний рук и ног, реже — всего тела. При этом больной может падать или ронять из рук предметы.
У некоторых детей первым симптомом заболевания может быть приступ с продолжительностью до полу — часа или же продолжительные непрерывные приступы. Это экстренное состояние, которое требует неотложной медицинской помощи.
У многих детей с болезнью Леннокса-Гасто присутствует умственное недоразвитие, и как следствие — трудности в обучении, а также когнитивные (поведенческие) расстройства, например, отсутствие чувства самосохранения, демонстративность, импульсивность.
Диагностика болезни
Диагноз заболевания ставится на основе проведения таких мероприятий:
- Сбор анамнеза — в каком возрасте появились первые симптомы, как проходили роды, имелись ли в семье больные эпилепсией, как протекало умственное и физическое развитие ребёнка.
- Неврологическое обследование — беседа с ребёнком, использование специальных тестов и шкал для выявления задержки в умственном развитии.
- Электроэнцефалография — анализ электрической активности в головном мозге. У больных обнаруживаются диффузные медленные острые волны. Процедура проводится в течение целого дня в состоянии бодрствования и покоя, что позволяет отследить частоту приступов.
- МРТ и КТ — послойное обследование строения мозга с целью обнаружения повреждения его структур.
Лечение заболевания Леннокса-Гасто предполагает использование нескольких методов.
Медикаментозная терапия
Цель терапии — снижение частоты приступов. Препараты подбираются индивидуально с учётом минимального возникновения побочных эффектов.
Назначаются следующие противосудорожные препараты:
- Клобазам;

- Руфинамид;
- Дивальпроат натрия;
- Ламотриджин;
- Топирамат;
- Депакин;
- Карбамазепин;
Зачастую применение одного средства не даёт нужных результатов. Препараты назначаются комплексно, и приём строго контролируется лечащим врачом.
Хирургическое лечение
В случае отсутствия положительного эффекта после проведения медикаментозной терапии, проводится хирургическое лечение с использованием различных методов:
- Имплантация стимулятора блуждающего нерва. Выполняется посредством вшивания в области ключицы специального устройства с электродом, передающим электрические импульсы на блуждающий нерв. Этот метод позволяет снизить количество
 припадков. Как показывает практика, более чем у половины пациентов благодаря этому методу частота приступов заметно снижается.
припадков. Как показывает практика, более чем у половины пациентов благодаря этому методу частота приступов заметно снижается. - Имплантация RNS-стимулятора под кожу головы, который генерирует электроды в область мозга. Электроды непрерывно фиксируют электрическую активность мозга, и в момент начала приступа стимулятор подаёт электрические импульсы, которые подавляют эпилептический очаг.
- Каллозотомия — рассечение мозолистого тела, которое представляет собой пучок нервов, соединяющий между собой полушария мозга и передающий эпилептические импульсы из одной части мозга в другую. После проведённой операции приступы не пропадают совсем, но становятся менее интенсивны, т. к. импульсы не генерируются из одного полушария в другое. Обычно такое лечение применяется в случаях неконтролируемых эпилептических припадков.
Особенности питания
Очень часто наряду с другими терапевтическими методами применяется кетогенная диета. Она представляет собой снижение потребления углеводов и увеличение потребления жиров.
Кроме этого, рекомендуются продукты с низким гликемическим индексом, т. е. те, которые снижают уровень сахара в крови. К ним относятся: фрукты, овощи, бобовые, цельнозерновые продукты, обезжиренное молоко.
Во время такой диеты врач должен контролировать возможность уменьшения доз принимаемых препаратов.
Осложнения и прогноз
 Заболевание в большинстве случаев имеет неблагоприятный прогноз. Около 10% больных умирают в возрасте десяти лет, это связано с тяжёлыми травмами во время приступов.
Заболевание в большинстве случаев имеет неблагоприятный прогноз. Около 10% больных умирают в возрасте десяти лет, это связано с тяжёлыми травмами во время приступов.
Практически у всех больных детей наблюдается умственная отсталость в той или иной степени, половина больных не способны к самообслуживанию.
Также к осложнениям можно отнести:
- устойчивость припадков в связи с резистентностью к лечению;
- сохранность умственного дефекта, который не исчезает;
- расстройство социальной и трудовой адаптации.
Предупредить возникновение данного заболевания невозможно. Основными профилактическими мерами в данном случае можно считать:
- Поддержание высокого качества жизни — здоровый образ жизни, полноценный восьмичасовой сон, правильное питание, избегание влияния стрессовых факторов.
- Квалифицированное лечение на протяжении всей жизни. Ни в коем случае нельзя самостоятельно менять схему лечения или прерывать его.
Источник
