Прервавшаяся внематочная беременность код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Внематочная беременность.
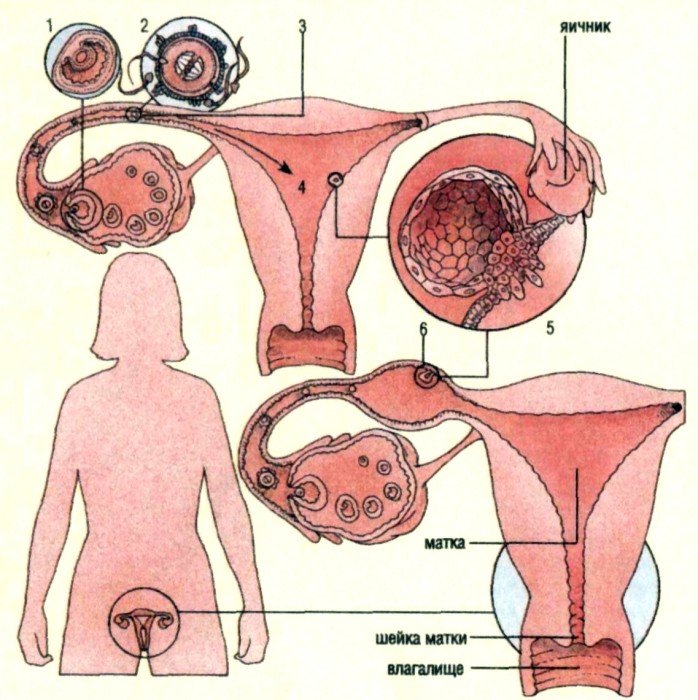
Варианты внематочной беременности
Описание
Внематочной называется беременность, характеризующаяся имплантацией и развитием плодного яйца вне матки – в брюшной полости, яичнике, маточной трубе. Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается.
Дополнительные факты
Развитие нормальной беременности происходит в полости матки. После слияния в маточной трубе яйцеклетки со сперматозоидом, начавшая деление оплодотворенная яйцеклетка продвигается в матку, где физиологически предусмотрены необходимые условия для дальнейшего развития плода. Срок беременности определяется по местонахождению и величине матки. В норме при отсутствии беременности матка фиксируется в малом тазу, между мочевым пузырем и прямой кишкой, и имеет около 5 см в ширину и 8 см в длину. Беременность сроком 6 недель уже можно определить по некоторому увеличению матки. На 8 неделе беременности матка увеличивается до размеров женского кулака. К 16 неделе беременности матка определяется между лоном и пупком. При беременности сроком 24 недели матка определяется на уровне пупка, а к 28 неделе дно матки уже находится выше пупка.
На 36 неделе развития беременности дно матки достигает реберных дуг и мечевидного отростка. К 40 неделе беременности матка фиксируется между мечевидным отростком и пупком. Беременность сроком 32 недели вынашивания устанавливается как по дате последних месячных и дате первого движения плода, так и по величине матки и высоте ее стояния. Если оплодотворенная яйцеклетка по каким-либо причинам не попадает из маточной трубы в полость матки, развивается трубная внематочная беременность (в 95% случаев). В редких случаях отмечено развитие внематочной беременности в яичнике или в брюшной полости.
В последние годы отмечается увеличение в 5 раз числа случаев внематочной беременности (данные Центра по контролю заболеваемости США). У 7-22% женщин отмечено повторное возникновение внематочной беременности, которая в более половине случаев приводит к вторичному бесплодию. По сравнению со здоровыми женщинами пациентки, перенесшие внематочную беременность, имеют больший (в 7-13 раз) риск ее повторного развития. Чаще всего у женщин от 23 до 40 лет отмечается правосторонняя внематочная беременность. В 99% случаев развитие внематочной беременности отмечается в тех или иных отделах маточной трубы.
Общие сведения.
Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается. В практике встречается внематочная беременность различных локализаций.
Трубная беременность характеризуется расположением плодного яйца в маточной трубе. Отмечается в 97,7% случаев внематочной беременности. В 50% случаев плодное яйцо находится в ампулярном отделе, в 40% — в средней части трубы, в 2-3% случаев – в маточной части и в 5-10% случаев – в области фимбрий трубы. К редко наблюдаемым формам развития внематочной беременности можно отнести яичниковую, шеечную, брюшную, интралигаментарную формы, а также внематочную беременность, локализующуюся в рудиментарном роге матки.
Яичниковая беременность (отмечается в 0,2-1,3% случаев) подразделяется на интрафолликулярную (яйцеклетка оплодотворяется внутри овулированного фолликула) и овариальную (плодное яйцо фиксируется на поверхности яичника). Брюшная беременность (встречается в 0,1 – 1,4% случаев) развивается при выходе плодного яйца в брюшную полость, где оно прикрепляется к брюшине, сальнику, кишечнику, другим органам. Развитие брюшной беременности возможно в результате проведения ЭКО при бесплодии пациентки. Шеечная беременность (0,1-0,4% случаев) возникает при имплантации плодного яйца в область цилиндрического эпителия канала шейки матки. Заканчивается обильным кровотечением в результате разрушения тканей и сосудов, вызванного глубоким проникновением в мышечную оболочку шейки матки ворсин плодного яйца.
Внематочная беременность в добавочном роге матки (0,2-0,9% случаев) развивается при аномалиях строения матки. Несмотря на прикрепление плодного яйца внутриматочно, симптоматика течения беременности аналогична клиническим проявлениям разрыва матки. Интралигаментарная внематочная беременность (0,1% случаев) характеризуется развитием плодного яйца между листками широких связок матки, куда оно имплантируется при разрыве маточной трубы. Гетеротопическая (многоплодная) беременность отмечается крайне редко (1 случай на 100-620 беременностей) и возможна в результате использования ЭКО (метода вспомогательной репродукции). Характеризуется наличием одного плодного яйца в матке, а другого – за ее пределами.

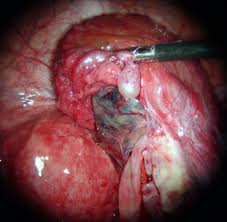
Операция по поводу внематочной беременности
Симптомы
Признаками возникновения и развития внематочной беременности могут служить следующие проявления:
• Нарушение менструального цикла (задержка месячных);
• Кровянистые, «мажущего» характера выделения из половых органов;
• Болевые ощущения внизу живота (тянущие боли в области прикрепления плодного яйца);
• Нагрубание молочных желез, тошнота, рвота, отсутствие аппетита.
Прервавшаяся трубная беременность сопровождается симптомами внутрибрюшного кровотечения, обусловленными излитием крови в брюшную полость. Характерна резкая боль внизу живота, отдающая в задний проход, ноги и поясницу; после возникновения боли отмечается кровотечение или коричневые кровянистые выделения из половых органов. Отмечается понижение артериального давления, слабость,частый пульс слабого наполнения, потеря сознания. На ранних стадиях диагностировать внематочную беременность крайне трудно; тд клиническая картина не типична, обращение за врачебной помощью следует лишь при развитии тех или иных осложнений.
Отсутствие аппетита. Рвота. Рвота беременных. Тошнота. Тошнота при беременности. Холодный пот.
Причины
Причинами возникновения внематочной беременности служат факторы, вызывающие нарушение естественного процесса продвижения оплодотворенной яйцеклетки в полость матки:
• эндометриоз.
• ранее перенесенные прерывания беременности.
• гормональные виды контрацепции.
• наличие внутриматочной спирали.
• стимуляция овуляции.
• вспомогательные методы репродукции.
• ранее перенесенные операции на придатках.
• внематочная беременность в прошлом.
• опухолевые процессы в матке и придатках.
• перенесенные воспаления придатков (особо опасна хламидийная инфекция).
• пороки развития половых органов.
• задержка полового развития.
Диагностика
На ранних стадиях внематочную беременность трудно диагностировать, поскольку клинические проявления патологии нетипичны. Также как и при маточной беременности наблюдаются задержка менструации, изменения со стороны пищеварительной системы (извращение вкуса, приступы тошноты, рвота ), размягчение матки и образование в яичнике желтого тела беременности. Прервавшуюся трубную беременность трудно отличить от аппендицита, апоплексии яичника или другой острой хирургической патологии брюшной полости и малого таза.
При возникновении прервавшейся трубной беременности, являющейся угрозой для жизни, требуется быстрое установление диагноза и незамедлительное хирургическое вмешательство. Полностью исключить либо подтвердить диагноз «внематочная беременность» можно с помощью ультразвукового исследования (определяется наличие плодного яйца в матке, присутствие жидкости в полости живота и образования в области придатков).
Информативным способом определения внематочной беременности является β-ХГ тест. С помощью теста определяется уровень хорионического гонадотропина (β-ХГ), вырабатываемого организмом при беременности. Нормы его содержания при маточной и внематочной беременности существенно отличаются, что и делает этот способ диагностики в высокой степени достоверным. Благодаря тому, что сегодня хирургическая гинекология широко применяет лапароскопию, как метод диагностики и лечения, стало возможным со 100% точностью установить диагноз внематочной беременности и устранить патологию.
Лечение
Для лечения трубной формы внематочной беременности применяются следующие виды лапароскопических операций: тубэктомия (удаление маточной трубы) и туботомия (сохранение маточной трубы при удалении плодного яйца). Выбор метода зависит от ситуации и степени осложнения внематочной беременности. При сохранении маточной трубы принимается во внимание риск повторного возникновения в той же трубе внематочной беременности.
При выборе метода лечения внематочной беременности учитываются следующие факторы:
• Намерение пациентки в дальнейшем планировать беременность.
• Целесообразность сохранения маточной трубы (в зависимости от того, насколько выражены структурные изменения в стенке трубы).
• Повторная внематочная беременность в сохраненной трубе диктует необходимость ее удаления.
• Развитие внематочной беременности в интерстициальном отделе трубы.
• Развитие спаечного процесса в области малого таза и в связи с этим возрастающий риск повторной внематочной беременности.
При большой кровопотере единственным вариантом для спасения жизни пациентки остается полостная операция (лапаротомия) и удаление маточной трубы. При неизмененном состоянии оставшейся маточной трубы детородная функция не нарушается, и женщина может в будущем иметь беременность. Для установления объективной картины состояния оставшейся после лапаротомии маточной трубы рекомендуется проведение лапароскопии. Этот метод также позволяет разделить спайки в малом тазу, что служит снижению риска повторной внематочной беременности в оставшейся маточной трубе.
Профилактика
Чтобы предупредить возникновение внематочной беременности, необходимо:
• не допускать развития воспалений органов мочеполовой системы, а если воспаление возникло – вовремя его лечить.
• перед планируемой беременностью пройти обследование на присутствие патогенных микробов (хламидий, уреаплазм, микоплазм и тд ). В случае их обнаружения необходимо пройти соответствующее лечение вместе с мужем (постоянным половым партнером).
• предохраняться в течение половой жизни от нежелательной беременности, используя надежные контрацептивы, избегать абортов (основной фактор, провоцирующий внематочную беременность).
• в случае необходимости прерывания нежелательной беременности избирать малотравматичные методы (миниаборт) в оптимальные сроки (первые 8 недель беременности), проводить прерывание непременно в медицинском учреждении квалифицированным специалистом, с обезболиванием и дальнейшим медицинским наблюдением. Вакуумный аборт (миниаборт) сокращает время проведения операции, имеет мало противопоказаний и значительно меньшее количество нежелательных последствий.
• в качестве альтернативы хирургического способа прерывания беременности можно избирать медикаментозное прерывание беременности (прием препарата Мифегин или Мифепристон).
• после перенесенной внематочной беременности проходить курс реабилитации для сохранения возможности иметь следующую беременность. Для сохранения детородной функции важно наблюдаться у гинеколога и гинеколога-эндокринолога и соблюдать их рекомендации. Через год после операции можно планировать новую беременность, при возникновении которой необходимо в ранние сроки стать на учет по ведению беременности. Прогноз при этом – благоприятный.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: O00.9
МКБ-10 / O00-O99 КЛАСС XV Беременность, роды и послеродовой период / O00-O08 Беременность с абортивным исходом / O00 Внематочная эктопическая беременность
Определение и общие сведения[править]
Беременность называют внематочной при имплантации оплодотворенной яйцеклетки вне полости матки. Более чем в 95% случаев внематочной беременности яйцеклетка имплантируется в маточной трубе, реже — в шейке матки, в брюшной полости и в яичнике.
Эпидемиология
В 70-е гг. распространенность внематочной беременности в США возросла примерно в 3 раза, в 80-х была отмечена та же динамика [1]. На сегодняшний день внематочными оказываются 1,4% всех беременностей [2]. Внематочная беременность служит основной причиной смерти женщин в I триместре беременности. Риск внематочной беременности повышается с возрастом и наиболее высок у женщин 35—44 лет. Относительный риск летального исхода при внематочной беременности примерно в 10 раз выше, чем при родах, и в 50 раз выше, чем при искусственном аборте [3].
Брюшная беременность составляет 0,003% всех случаев внематочной беременности.
Этиология и патогенез[править]
Факторы риска
А. Хронический сальпингит обнаруживают примерно у половины женщин с внематочной беременностью. Показано, что это заболевание повышает риск внематочной беременности в 7 раз [4]. Хламидийный сальпингит чаще осложняется внематочной беременностью, чем гонококковый.
Б. Аномалии развития маточных труб — дивертикулы, добавочные отверстия, недоразвитие. Применение диэтилстильбэстрола матерью женщины во время беременности повышает риск внематочной беременности в 4—5 раз [5].
В. Спаечный процесс в малом тазу вследствие эндометриоза или острого аппендицита, а также инфекционных осложнений после родов или аборта.
Г. Хирургические вмешательства на маточных трубах — перевязка, органосохраняющие операции по поводу внематочной беременности, операции по поводу бесплодия. Так, после лапароскопической электрокоагуляции маточных труб внематочная беременность развивается в 50% случаев [6], а после сальпингостомии — в 15—20% случаев [7].
Д. Использование внутриматочных контрацептивов предохраняет от маточной беременности. В связи с этим беременность у женщин, использующих внутриматочные контрацептивы, чаще оказывается внематочной.
Е. Прием мини-пилей и инъекции медроксипрогестерона повышают риск внематочной беременности. Это, по-видимому, связано со снижением моторики маточных труб.
Ж. Искусственное оплодотворение (экстракорпоральное оплодотворение с переносом эмбриона или зиготы, искусственное осеменение) осложняется внематочной беременностью примерно в 5% случаев.
З. Бесплодие. При бесплодии независимо от причины повышен риск внематочной беременности.
И. Возраст женщины старше 35 лет.
Патогенез
Различают первичную и вторичную брюшную беременность. Под первичной понимают имплантацию оплодотворенной яйцеклетки в брюшной полости. Вторичная брюшная беременность формируется, когда плодное яйцо оказывается в брюшной полости после трубного аборта. Описаны случаи вторичной брюшной беременности в исходе маточной беременности, когда после разрыва матки плодное яйцо попадает в пространство между листками широкой связки матки. Изредка брюшная беременность развивается до больших сроков. При этом возможны тяжелые осложнения — массивное кровотечение из-за отслойки плаценты или повреждение внутренних органов.
Клинические проявления[править]
Внематочная беременность неуточненная: Диагностика[править]
Диагностика внематочной беременности достаточно трудна. Это связано с разнообразием клинических проявлений — от незначительной боли внизу живота со скудными кровянистыми выделениями из половых путей до геморрагического шока. В связи с этим у всех женщин детородного возраста при боли внизу живота в первую очередь исключают внематочную беременность.
При подозрении на внематочную беременность показано неотложное обследование. При прерывании внематочной беременности показано экстренное хирургическое вмешательство. Если операция произведена до развития шока, летальный исход маловероятен. При отсроченном хирургическом вмешательстве летальность составляет 16—30%. Ранняя диагностика внематочной беременности (до разрыва маточной трубы) позволяет сохранить фертильность.
Брюшную беременность можно заподозрить, если в ранние сроки женщину беспокоили боль внизу живота и кровянистые выделения из половых путей. При физикальном исследовании легко пальпируются мелкие части плода и расположенная отдельно матка небольших размеров. Для диагностики используют УЗИ. Если УЗИ неинформативно, диагноз подтверждают с помощью рентгенографии, КТ и МРТ. На рентгенограмме брюшной полости, снятой в боковой проекции, видно, как тень скелета плода накладывается на тень позвоночника матери
Лабораторные исследования
1. Исследование содержания ХГ. При внематочной беременности результаты исследования крови и мочи на ХГ достаточно быстро становятся положительными. В прошлом, когда применялись менее чувствительные методы, результаты исследований были отрицательными в половине случаев внематочной беременности. При помощи современных методов в моче удается обнаружить бета-субъединицу ХГ уже при концентрации 50 МЕ/л. При нормальном течении беременности в первые 2—3 нед содержание бета-субъединицы ХГ удваивается каждые 1,2—1,5 сут, а с 3-й по 6-ю неделю — каждые 2 сут. При внематочной беременности уровень бета-субъединицы ХГ растет медленнее (очевидно, из-за ограниченных возможностей развития трофобласта). Таким образом, если дата зачатия известна, наличие внематочной беременности можно заподозрить на основании однократного определения уровня ХГ. Если дата зачатия неизвестна, а диагноз сомнителен, уровень бета-субъединицы ХГ определяют повторно с интервалом 48 ч. В 85% случаев внематочной беременности концентрация бета-субъединицы ХГ увеличивается меньше чем в 2 раза.
2. Исследование содержания прогестерона. При нормальном течении беременности в ранние сроки уровень прогестерона сыворотки превышает 25 нг/мл. При внематочной беременности уровень прогестерона ниже 5 нг/мл. Однако эти данные не позволяют дифференцировать внематочную беременность от гибели плода [8]. Кроме того, у большинства женщин с подозрением на внематочную беременность содержание прогестерона в сыворотке находится между 5 и 25 нг/мл, что значительно снижает диагностическую ценность данного исследования.
3. Другие лабораторные исследования. Количество лейкоцитов может повышаться до 10 000—15 000 мкл–1. Уровень гемоглобина и гематокрит могут оставаться в пределах нормы даже при значительном внутрибрюшном кровотечении.
УЗИ
Поскольку маточная беременность очень редко сочетается с внематочной (1 случай на 10 000—30 000 беременностей), обнаружение плодного яйца в матке исключает внематочную беременность. При абдоминальном УЗИ плодное яйцо в матке удается обнаружить на сроке 6—7 нед беременности, а при влагалищном УЗИ — на сроке 4,5—5 нед. В 10% случаев внематочной беременности ошибочные результаты связаны с тем, что за плодное яйцо в полости матки принимают скопление жидкости или сгустки крови.
Особенности диагностики внематочной беременности при УЗИ описаны ниже:
1. Объемное образование придатков матки неспецифично для внематочной беременности, поскольку оно может оказаться желтым телом.
2. Плодное яйцо в области придатков матки обнаруживают с помощью влагалищного датчика в 25% случаев. Возможны ложноположительные результаты.
3. При внематочной беременности (в том числе развивающейся) в прямокишечно-маточном углублении нередко обнаруживают скопление жидкости: при абдоминальном УЗИ — в 50%, а при влагалищном — в 75% случаев.
Определение содержания бета-субъединицы ХГ в сыворотке в сочетании с УЗИ
В норме при абдоминальном УЗИ диагностический уровень бета-субъединицы ХГ в сыворотке (уровень, при достижении которого плодное яйцо начинает визуализироваться в матке) составляет 6500 МЕ/л, а при влагалищном — 2500 МЕ/л. При подозрении на внематочную беременность комбинация исследований — УЗИ и определение бета-субъединицы ХГ — позволяет проводить дифференциальную диагностику между маточной и внематочной беременностью [9] (см. табл. 17.1).
Кульдоцентез
Обнаружение жидкой крови в прямокишечно-маточном углублении, соответствующие клинические проявления и повышение уровня бета-субъединицы ХГ в моче и сыворотке достаточно точно указывают на внематочную беременность. Получение при пункции серозной жидкости не подтверждает диагноз прервавшейся внематочной беременности. Результат считается сомнительным, если жидкость получить не удалось либо получено несколько миллилитров свертывающейся крови. Эти находки не подтверждают и не исключают внематочную беременность. Достоинства кульдоцентеза заключаются в быстроте и относительной безопасности процедуры. К недостаткам относятся болезненность и частые сомнительные результаты. С тех пор как стали доступны определение уровня бета-субъединицы ХГ в сыворотке и влагалищное УЗИ, кульдоцентез редко используют для диагностики внематочной беременности.
Дифференциальный диагноз[править]
1. Заболевания, связанные с беременностью. Исключают самопроизвольный аборт (угрожающий, неполный и полный), инфицированный аборт, пузырный занос и кисту желтого тела при маточной беременности малых сроков. В дифференциальной диагностике учитывают клинические проявления, уровень бета-субъединицы ХГ в сыворотке и данные УЗИ.
2. Заболевания, не связанные с беременностью. Исключают острый сальпингит, острый аппендицит, перекрут ножки объемного образования яичника, разрыв кисты желтого тела, дисфункциональное маточное кровотечение, инфекцию мочевых путей и почечную колику. В дифференциальной диагностике важную роль играет исследование уровня бета-субъединицы ХГ в моче и сыворотке.
Внематочная беременность неуточненная: Лечение[править]
В связи с риском массивного кровотечения показано немедленное прерывание беременности. При сохранении беременности плод оказывается жизнеспособным только в 20% случаев. Перед операцией проводят гемодилюцию. Необходимо заранее определить группу крови, Rh-фактор и иметь в запасе не менее 6—8 доз эритроцитарной массы. Хирургическое вмешательство должна выполнять опытная бригада. Во время операции используют атравматичные инструменты и шовный материал.
Ребенка, как правило, извлекают без труда. При отделении плаценты может возникнуть профузное кровотечение и повреждение внутренних органов, связанных с трофобластом. Отделение плаценты производят только тогда, когда удается перевязать питающие ее сосуды. Оставленная плацента в большинстве случаев рассасывается. Реже возникают инфекционные осложнения, спайки, кишечная непроходимость и сепсис. Риск, связанный с попыткой удаления плаценты, значительно выше.
Консервативное лечение
С появлением новых методов диагностики повышается вероятность выявления внематочной беременности в ранние сроки. Это позволяет более широко применять консервативные методы лечения.
А. При бессимптомном течении заболевания, отсутствии крови в прямокишечно-маточном углублении и низком уровне или снижении бета-субъединицы ХГ в сыворотке используют выжидательную тактику. В связи с воспалением и спаечным процессом в малом тазу в 50% случаев приходится прибегать к хирургическому вмешательству. Было отмечено, что самопроизвольное рассасывание плодного яйца чаще происходит в отсутствие жалоб на боль и при уровне бета-субъединицы ХГ ниже 1000 МЕ/л [16]. Есть сообщение о прорастании маточной трубы тканью трофобласта через 15 мес после рассасывания внематочной беременности [10].
Б. Для консервативного лечения внематочной беременности используют метотрексат [17]. Показания к его применению — внематочная беременность на ранних сроках, выраженный спаечный процесс в малом тазу, операции на маточных трубах в прошлом и наличие ткани трофобласта в маточной трубе после органосохраняющей операции. Поскольку метотрексат оказывает тератогенное действие, перед назначением препарата производят выскабливание полости матки. Побочное действие включает угнетение кроветворения, поражение печени и слизистых. Существуют разные схемы лечения. Однократное введение в дозе 50 мг/м2 характеризуется аналогичной эффективностью и менее выраженным побочным действием по сравнению с многократным введением препарата.
В. Мифепристон . Введение препарата вызывает прерывание маточной беременности на ранних сроках. Однако при внематочной беременности мифепристон малоэффективен. Вероятно, это связано с низким уровнем прогестерона при внематочной беременности [10, 18].
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Barnes A. B., Wennberg C. N., Barnes B. A. Ectopic pregnancy: Incidence and review of determinant factors. Obstet. Gynecol. Surv. 38:345, 1983.
2. U.S. Dept. of Health and Human Services. Ectopic pregnancy: United States, 1986. M.M.W.R. 38:1, 1989.
3. Dorfman S. F. et al. Ectopic pregnancy mortality in the United States, 1979 to 1980: Clinical aspects. Obstet. Gynecol. 64:386, 1984.
4. Westrom L., Bengtsson L. P., Mardh P. A. Incidence, trends and risks of ectopic pregnancy in a population of women. B.M.J. 282:15, 1981.
5. Weckstein L. N. Current perspective on ectopic pregnancy. Obstet. Gynecol. Surv. 40:259, 1985.
6. McCausland A. High rate of ectopic pregnancy following laparoscopic tubal coagulation failures. Am. J. Obstet. Gynecol. 136:97, 1980.
7. DeCherney A. H., Maheaux R., Naftolin F. Salpingostomy for ectopic pregnancy in the sole patent oviduct: Reproductive outcome. Fertil. Steril. 37:619, 1982.
8. Stovall T. G., Ling F., Cope B. et al. Preventing ruptured ectopic pregnancy with a single serum progesterone. Am. J. Obstet. Gynecol. 160:1425, 1989.
9. Romero R., Kadar N., Jeanty P. et al. Diagnosis of ectopic pregnancy: Value of discriminatory human chorionic gonadotropin zone. Obstet. Gynecol. 66:357, 1985.
10. Vermesh M. Conservative management of ectopic gestation. Fertil. Steril. 51:559, 1989.
11. Parmley T. H. The histopathology of tubal pregnancy. Clin. Obstet. Gynecol. 30:119, 1987.
12. Patsner B., Kenigsberg D. Successful treatment of persistent ectopic pregnancy with oral methotrexate therapy. Fertil. Steril. 50:982, 1988.
13. Spiegelberg O. Zur Cosuistik der ovarial schwangerschaft. Arch Gynaekol. 13:73, 1878.
14. Oyer R. et al. Treatment of cervical pregnancy with methotrexate. Obstet. Gynecol. 71:469, 1988.
15. Stovall T. G. et al. Successful nonsurgical treatment of cervical pregnancy with methotrexate. Fertil. Steril. 50:672, 1988.
16. Fernandez H. et al. Spontaneous resolution of ectopic pregnancy. Obstet. Gynecol. 71:171, 1988.
17. Stovall T. G., Ling F. W., Buster J. E. Outpatient chemotherapy of unruptured ectopic pregnancy. Fertil. Steril. 51:3, 1989.
18. Leach R. E., Ory S. J. Modern management of ectopic pregnancy. J. Reprod. Med. 34:324, 1989.
19. Alsuleiman S. A., Grimes E. M. Ectopic pregnancy: A review of 147 cases. J. Reprod. Med. 27:101, 1982.
20. Anasti J. et al. Rectal serosal hematoma: An unusual complication of culdocentesis. Obstet. Gynecol. 65:725, 1985.
21. Carson S. A. et al. Rising human chorionic somatomammotropin predicts ectopic pregnancy rupture following methotrexate therapy. Fertil. Steril. 51:593, 1989.
22. Chotiner H. C. Nonsurgical management of ectopic pregnancy associated with severe hyperstimulation syndrome. Obstet. Gynecol. 66:740, 1985.
23. DeChemey A. H., Mayheux R. Modern management of tubal pregnancy. Curr. Probl. Obstet. Gynecol. 6:4, 1983.
24. Gonzalez F. A., Waxman M. Ectopic pregnancy: A retrospective study of 501 consecutive patients. Diagn. Gynecol. Obstet. 3:181, 1981.
25. Kadar N., DeVore G., Romero R. Discriminatory hCG zone: Its use in the sonographic evaluation for ectopic pregnancy. Obstet. Gynecol. 58:156, 1981.
26. Kadar N., Romero R. Observations on the log human chorionic gonadotropin-time relationship in early pregnancy and its practical implications. Am. J. Obstet. Gynecol. 157:73, 1987.
27. Kaplan E. R. et al. Successful treatment of a live cervical pregnancy with methotrexate and folinic acid: A case report. J. Reprod. Med. 34:10, 1989.
28. Lucas C. Place of culdocentesis in the diagnosis of ectopic pregnancy. B.M.J. 1:200, 1970.
29. Lund P. R., Fielaff G. W., Aiman E. J. In vitro fertilization patient presenting in hemorrhagic shock caused by an unsuspected heterotopic pregnancy. Am. J. Emerg. Med. 7:49, 1989.
30. Matthews C. P., Coulson P. B., Wild R. A. Serum progesterone levels as an aid in the diagnosis of ectopic pregnancy. Obstet. Gynecol. 68:390, 1986.
31. Nyberg D. A. et al. Ultrasonographic differentiation of the gestational sac of early intrauterine pregnancy from the pseudogestational sac of ectopic pregnancy. Radiology 146:755, 1983.
32. Pittaway D. E. Beta HCG dynamics in ectopic pregnancy. Clin. Obstet. Gynecol. 30:129, 1987.
33. Reece E. A. et al. Combined intrauterine and extrauterine gestations: A review. Am. J. Obstet. Gynecol. 146:323, 1983.
34. Reese W. A. et al. Tubal pregnancy after total vaginal hysterectomy. Ann. Emerg. Med. 18:1107, 1989.
35. Steinkampf M. P. Transvaginal sonography. J. Reprod. Med. 33:12, 1988.
Действующие вещества[править]
Источник
