Препараты которые лечат синдром грушевидной мышцы


Упорные боли, отдающие в ногу и поясницу, ограничение амплитуды подвижности в области тазобедренного сустава, неврологические признаки – все это последствия поражения грушевидной мышцы. Синдром грушевидной мышцы относится к патологическим состояниям, при которых возникает туннельное сдавливание расположенных в их толще крупных нервных волокон. Через грушевидную мышцу проходит один из самых крупных нервов – седалищный.
Невропатия на фоне длительной ишемии может привести к частичной атрофии сенсорных и моторных аксонов. Это повлечет за собой изменение алгоритма иннервации мягких тканей нижней конечности на стороне поражения.
Сдавливание ствола седалищного нерва происходит в подгрушевидном отверстии. Здесь же проходят крупные кровеносные сосуды. Соответственно, при синдроме грушевидной мышцы страдает не только иннервация нижней конечности, но и процесс кровоснабжения. Это может проявляться изменением окраски и температуры кожных покровов, онемением, ощущением ползающих мурашек, снижением мышечной силы и т.д.
В отдаленной перспективе не вылеченный полностью синдром грушевидной мышцы может привести к развитию ряда опасных сосудистых патологий. Облитерирующий эндартериит, варикозное расширение вен нижних конечностей и атеросклероз — это лишь некоторые из них.
Узнать больше информации про симптомы и лечение синдрома грушевидной мышцы можно в этом материале. Здесь описаны эффективные способы лечения, которые приносят быстрое облегчение боли и устраняют спазм грушевидной мышцы, которая за счет этого прекращает оказывать давление на проходящие в её толще нервы и кровеносные сосуды.
Для понимания механизма развития патологии стоит немного погрузиться в знания анатомии. Подгрушевидное отверстие является парным и располагается симметрично в левой и правой ягодичной области. Здесь топографически расположен выход большого седалищного отверстия тазовой кости. Это щель, ограниченная связкой, проходящей от крестца до бугристости бедренной кости, и нижней поверхностью грушевидной мышцы. С другой стороны туннель формируется за счет прилегания близнецовой верхней мышцы.
Через тазовое отверстие проходят сразу несколько нервов: половой, седалищный, нижний ягодичный и задний кожный. Помимо этого здесь располагается крупный сосудистый пучок. Все эти ответвления облачены в фасции из плотной соединительной ткани. Но она не защищает от компрессии при чрезмерном напряжении грушевидной мышцы. Спазмированные мышечные волокна практически полностью пережимают узкий щелевидный туннель. Начинается процесс вторичного воспаления. Пациент испытывает сильнейшую боль и неврологические признаки неблагополучия иннервации и кровоснабжения тканей нижней конечности.
Если процесс спазма мышцы продолжается длительное время (2-3 недели), то начинается патологическое изменение её структуры. Нижняя поверхность начинает утолщаться с целью переноса избыточного напряжения с поверхностных миоцитов. Подгрушевидное отверстие начинает сужаться, все нервные волокна и сосуды смещаются по направлению к крестцово-остистой связке и сдавливаются костной тканью.
Седалищный нерв, как самый крупный из проходящих в этом туннеле, страдает в меньшей степени от ишемии, но дает самую выраженную клиническую картину. Он позволяет за счет острой боли своевременно разглядеть патологические изменения и обратиться за медицинской помощью. Компрессия других нервов и сосудов обычно не дает сильной боли, но приводит к крайне негативным отдаленным последствия в виде невропатии или пареза мышц нижней конечности. У человека в прямом смысле этого слова начинает сохнуть нога – уменьшается объём мышц, шелушится и трескается кожа, образуются многочисленные трофические язвы голени, которые трудно поддаются лечению. И причиной всех этих неприятностей со здоровьем может быть синдром грушевидной мышцы, на который пациент вовремя не обратил пристального внимания.
Не занимайтесь самостоятельной диагностикой и лечением. Если вас беспокоит боль в области поясницы, ягодицы или нижней конечности, обратитесь на прием к опытному неврологу. В Москве можно совершенно бесплатно посетить консультацию этого специалиста в клинике «Свободное движение». Первичный прием всех пациентов там проводится совершенно бесплатно. Вы получите возможность получить консультацию невролога, узнать точный диагноз и услышать индивидуальные рекомендации по проведению лечения.
Причины синдрома грушевидной мышцы
Основные причины синдрома грушевидной мышцы одинаковы у женщин и мужчин. У представительниц прекрасного пола могут быть выше риски заболеть этим недугом в период климактерической менопаузы. При недостаточном количестве женских половых гормонов и на фоне развития остеопороза возможно изменение анатомии костей таза, при котором будет смещаться грушевидная мышца и прикрываемые её нервы.
Синдром грушевидной мышцы у женщин также может быть спровоцирован осложненной многоплодием или многоводием беременностью или трудными родами, при которых наблюдалось смещение тазовых костей. В любом случае, первые признаки патологии проявятся достаточно быстро – спустя 2 – 3 недели может возникнуть напряжение в ягодичной области, затем сложно станет отводить ногу в сторону. При воздействии стрессовых физических нагрузок появится острый болевой синдром.
Рассмотрим другие потенциальные причины синдрома грушевидной мышцы:
- статическое положение тела в неестественной позе с напряжением мышц таза и ягодичной области;
- нарушение правил эргономики организации спального и рабочего места;
- неправильная иммобилизация костей после переломов;
- вертеброгенный корешковый синдром, который провоцирует чрезмерное натяжение грушевидной мышцы и наклон туловища в одну сторону;
- травматическое повреждение нижних отделов спины, костей таза, мышц ягодичной области, связок и сухожилий;
- образование обширной внутренней гематомы в области мышцы после падения или ушиба;
- остеохондроз пояснично-крестцового отдела позвоночника и его осложнения в виде протрузии, экструзии или грыжи;
- паравертебральные опухоли и новообразования тканей позвоночного столба;
- стеноз позвоночного канала, в том числе спровоцированный смещением тел позвонков при спондилолистезе;
- инфекционные и асептические воспалительные процессы в области поясницы;
- нарушение осанки;
- неправильная постановка стопы;
- деформирующий остеоартроз тазобедренного сустава;
- дисплазия тазобедренного сустава, перешедшая в форму тотальной деструкции хрящевой ткани;
- синдром короткой ноги;
- повышенные физические нагрузки на нижние конечности;
- тяжелый физический труд;
- скрученные или косокрученный таз на фоне выраженного сколиоза позвоночника;
- сакроилеит, симфизит и другие патологии сочленения костей таза и крестца;
- многоводная или многоплодная беременность;
- несоблюдение беременной женщиной рекомендаций врача;
- гинекологическая и андрологическая патология инфекционного воспалительного генеза;
- нарушение правил постановки внутримышечного укола;
- абсцесс ягодичной мышцы и т.д.
Это далеко не полный перечень тех факторов риска, которые существуют у современного человека. Важно правильно определять причину, спровоцировавшую каждый индивидуальный случай заболевания. Это поможет исключить дальнейшее действие патогенного фактора и восстановить здоровье опорно-двигательного аппарата.
Клинические симптомы синдрома грушевидной мышцы
Далеко не всегда синдром грушевидной мышцы дает симптомы, указывающие на развитие невралгии. Первые признаки неблагополучия могут выражаться в периодически возникающем чувствие онемения нижней конечности. Особенно ярко это проявляется после длительного сидения на жесткой поверхности. После того как встаете, возникает ощущение, что отсидели ногу. Но состояние быстро проходит.
Основные симптомы синдрома грушевидной мышцы развиваются в течение нескольких недель:
- появляется устойчивая к приему обезболивающих препаратов боль в области ягодичной мышцы;
- боль распространяется на поясничную область и поверхность бедра;
- распространение боли по ходу седалищного нерва нарастает в течение 10 – 14 дней;
- появляется ощущение стойкого онемения ноги;
- начинаются проблемы с кровеносными сосудами, проявляющиеся в виде бледности и низкой температуры кожных покровов;
- пациент начинает испытывать периодические покалывания в разных участках ноги.
При отсутствии своевременного лечения в течение 2-3 месяцев развиваются обширные трофические язвы, которые сложно поддаются лечению, нагнаиваются и могут привести к развитию гангрены с последующей ампутацией нижней конечности.
Синдром воспаления грушевидной мышцы с ишиасом и корешковым синдромом
Синдром грушевидной мышцы и корешковый синдром зачастую являются сопутствующими патологиями. Корешковый синдром может спровоцировать вторичный синдром воспаления грушевидной мышцы, что в свою очередь вызовет натяжение мышечного каркаса спины. Получается замкнутый круг. И здесь важно установить, что возникло первоначально: ишиас с синдромом грушевидной мышцы или поражение корешковых нервов пояснично-крестцового отдела позвоночника. Если виной этому состоянию является остеохондроз и его последствия, то лечение необходимо начинать с купирования его патологических проявлений.
Если напротив, синдром защемления грушевидной мышцы спровоцировал нарушение диффузного питания межпозвоночных дисков в пояснично-крестцовом отделе позвоночника, то нужно направлять усилия в первую очередь на устранение спазма мышц в ягодичной области.
Диагностика синдрома грушевидной мышцы
Начинается диагностика синдрома грушевидной мышцы с посещения врача невролога. Это специалист проводит осмотр и ряд функциональных диагностических тестов. Затем назначается рентгенографический снимок пояснично-крестцового отдела позвоночника и тазобедренного сустава.
Для получения более информативного результата необходимо сделать МРТ обследование или КТ снимок. Для исключения патологий внутренних органов брюшной полости и малого таза рекомендуется провести УЗИ, ректороманоскопию, посетить врача гинеколога, андролога, проктолога.
ЛФК и массаж при синдроме грушевидной мышцы
ЛФК при синдроме грушевидной мышцы начинает применяться практически сразу же. Именно гимнастика при синдроме грушевидной мышцы позволяет снять избыточное напряжение и купировать спазм миоцитов. Индивидуально разработанный комплекс лечебной физкультуры при синдроме грушевидной мышцы повышает тонус окружающих тканей, ускоряет процессы регенерации, предупреждает риск рецидива заболевания в будущем.
Массаж при синдроме грушевидной мышцы можно сочетать как с лечебной физкультурой, так и с кинезиотерапией. Не рекомендуется проводить эти процедуры самостоятельно, в домашних условиях. Только под контролем опытного врача можно добиться положительных результатов. К сожалению, универсальных комплексов лечебной гимнастики не существует. В каждом индивидуальном случае заболевания требуется проработка тех или иных мышц.
Как снять и вылечить синдром грушевидной мышцы?
Перед тем, как лечить синдром грушевидной мышцы, нужно пройти серьезное обследование и убедиться в том, что диагноз поставлен точно. Существует множество методик того, как снять синдром грушевидной мышцы, в том числе и самостоятельно. Рекомендуется прием теплой ванны, массаж, остеопатическое воздействие, использование некоторых фармакологических препаратов. Что из этого действительно помогает и как вылечить синдром грушевидной мышцы без рецидивов патологии – об этом поговорим далее в статье.
Лечение синдрома грушевидной мышцы
Проводить самостоятельно лечение синдрома грушевидной мышцы в домашних условиях нельзя – это не даст положительного результата. Максимум, чего можно добиться – временного облегчения боли. Для этого достаточно прилепить пластырь «Вольтарен» на область воспаленной мышцы. Но, как только действие нестероидного противовоспалительного препарата закончится, боль вернется вновь. Более того, симптоматические меры не помогают восстановить проходимость щелевидного туннеля. Соответственно, продолжается компрессия, ишемия и атрофия нервов и кровеносных сосудов.
Комплексное и эффективное лечение синдрома грушевидной мышцы возможно с помощью методов мануальной терапии. Лечебная гимнастика и кинезиотерапия в сочетании с сеансами массажа и остеопатии позволяют восстановить микроциркуляцию крови и лимфатической жидкости, снять спазм и восстановить физиологический тонус мышц.
Рефлексотерапия запускает процесс естественной регенерации тканей. Лазерное воздействие позволяет увеличить подгрушевидное пространство и обеспечить проходимость для всех расположенных тут кровеносных сосудов и нервов. Физиотерапия позволяет ускорить процесс выздоровления.
Современные фармакологические препараты не позволяют эффективно и безопасно проводить лечение синдрома грушевидной мышцы. Поэтому официальная медицина используется в терапии выжидательную тактику: пациенту назначается исключительно симптоматическое лечение. В тот момент, когда оно перестает оказывать положительный эффект, дается направление на хирургическую операцию.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(1) чел. ответили полезен
Источник
Синдром грушевидной мышцы является частой патологией, которую не так просто дифференцировать от люмбаго или люмбоишиалгии. Поэтому каждому человеку важно иметь представление об особенностях этого синдрома, чтобы правильно определить диагноз и назначить правильное лечение.
Что такое синдром грушевидной мышцы
Данное заболевание относится к компрессионно-ишемическим невропатиям. Патология характеризуется наличием болевого синдрома в области ягодиц, который усиливается при физических нагрузках. В результате влияния различных факторов мышца спазмируется, прижимает нервы и сосуды к костной ткани.
Анатомия
Данная мышца относится к группе внутренних тазовых мышц. В силу особенностей локализации и в результате некоторых заболеваний может происходить ее сдавление, что ведет к возникновению рассматриваемого синдрома.
Где находится
Важно знать, где находится грушевидная мышца. Она располагается в полости малого таза, начинается от крестцового сочленения, проходит через седалищное отверстие и прикрепляется к бедренной кости.
Сама анатомия грушевидной мышцы такова, что она прилежит к ягодичной артерии и седалищному нерву. При ее длительном сдавлении они также вовлекаются в патологический процесс.
Как она выглядит
Мышца выглядит как треугольное формирование, которое широким основанием прикрепляется к крестцу, другим концом (сухожилием) – к большому вертелу бедренной кости.
Фото мышцы:
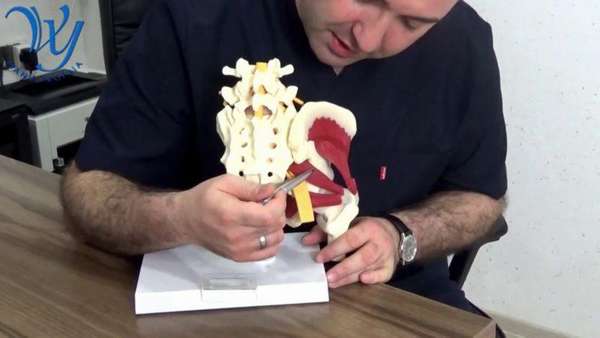
Функции
Функции грушевидной мышцы —, осуществление отведения бедра в сторону и обратно, при беге данное формирование обеспечивает предохранение бедра от чрезмерного вращения, участвует в наклоне таза в сторону.
Клиническая картина
Так называемое защемление грушевидной мышцы проявляется болевым синдромом в области ягодиц. Боли преимущественно носят ноющий и тянущий характер. Симптоматика всегда усиливается при выполнении какой-либо физической нагрузки.
При данной патологии возможно дополнительное сдавление прилегающих сосудов и нервных стволов, что также ведет к возникновению дополнительных симптомов заболевания.
При данном синдроме боли в области ягодиц удается выявить при сгибании нижней конечности в тазобедренном и коленном суставах одновременно. Сгибание при этом должно осуществляться врачом, нога пациента должна быть расслабленной.
Боли усиливаются в положении стоя. Когда человек сидит или лежит, выраженность симптоматики немного снижается. Важно отметить, что при данном заболевании боли способны возникать при перкуссии по задней поверхности бедра, также возможно ощущение дискомфорта в зоне седалищного нерва.
Указанная симптоматика способна переходить на нижнюю конечность на стороне поражения как в зоне бедра, так и голени. При сдавливании седалищного нерва и артерий в этой области у пациентов возникают жалобы на онемение ноги, снижение чувствительности, жгучую боль, которая появляется в ночное время.
Сужение просвета сосудов в течение длительного времени может проявляться как синдром перемежающейся хромоты. Важно отметить, что долгое сдавливание нервных стволов способно стать причиной пареза стопы различной степени выраженности.
В патологический процесс могут вовлекаться органы малого таза – это проявляется нарушениями мочеиспускания, болью при дефекации.
Клиническая картина воспаления грушевидной мышцы сходна с симптомами при люмбалгии и люмбоишиалгии. При выставлении диагноза важно тщательно проанализировать жалобы пациента, что поможет точно выявить заболевание.
Причины синдрома
Чаще всего данная патология является вторичной, то есть следствием другого заболевания. Среди причин синдрома грушевидной мышцы основными являются следующие:
- Травмы таза и пояснично-крестцового отдела позвоночного столба, которые ведут к различным повреждениям грушевидной мышцы: частичному надрыву или растяжению. В результате формируется гематома, которая провоцирует характерную клиническую симптоматику.
- Дегенеративные патологии позвоночника: остеохондроз, спондилез, сужение спинномозгового канала, остеофиты.
- Опухоли позвоночного столба, которые могут быть первичными и метастатическими.
- Сакроилеит, или воспаление крестцово-подвздошного сустава различной этиологии.
- Растянуть грушевидную мышцу можно в ходе чрезмерных и нерационально распределенных физических нагрузок.
- Миозит, то есть воспаление мышечной ткани данной области, с кальцификацией тканей.
- Различные воспалительные процессы органов малого таза – речь идет о гинекологических и урологических заболеваниях.
- Переохлаждение.
- Неправильная техника инъекций.
- Так называемый синдром скрученного таза, который формируется вследствие сколиоза нижних отделов позвоночника, остеоартроза тазобедренных суставов, а также из-за разной длины ног.
Данный патологический синдром способен возникать при несимметричной нагрузке на пояснично-крестцовую зону, что бывает при некоторых особенностях условий труда. Человек вынужден длительное время находится в неудобной позе с выраженным статическим напряжением, что и является причиной заболевания.
Способы лечения
Лечение осуществляется в домашних условиях. Медицинское учреждение следует посещать для динамического наблюдения и с целью прохождения физиолечения и иглорефлексотерапии, которые обладают хорошей эффективностью при данном заболевании.
Важно отметить, что блокаду также проводят в условиях поликлиники или стационара, поскольку для нее требуются аппарат ультразвуковой диагностики и стерильные условия. Блокада проводится тогда, когда лечение синдрома грушевидной мышцы в домашних условиях оказывается неэффективным. Подробнее обо всех методах ниже.
Как снять спазм грушевидной мышцы
Как расслабить грушевидную мышцу и седалищный нерв? Это можно осуществить при помощи лекарственных средств. С целью расслабления используют миорелаксанты: «,Тизалуд»,, «,Мидокалм»,. Препараты применяются в виде таблеток и инъекций.
Для уменьшения болей назначаются нестероидные противовоспалительные средства: «,Декскетопрофен»,, «,Нимесулид»,, «,Диклофенак»,. Они также используются в виде инъекций и таблеток.
В тяжелых случаях могут прибегать к инъекциям глюкокортикоидов: «,Дексаметазона», и «,Дипроспана»,.

В качестве вспомогательных средств применяются препараты, улучшающие периферическое кровообращение («,Пентоксифиллин»,, «,Вазонит»,) и передачу нервного импульса («,Ипигрикс»,, «,Нейромидин»,).
Каждому пациенту с подобной проблемой важно знать, как снять спазм грушевидной мышцы самостоятельно. Это важно, поскольку обострения могут случиться в любой ситуации и в любом месте.
Массаж
Массаж грушевидной мышцы имеет важное значение в лечении данного заболевания. Процедура будет способствовать расслаблению зоны патологии, улучшению кровотока и обмена веществ, а также уменьшению болевого синдрома. Пациентам назначается от 10 до 20 сеансов, в зависимости от динамики процесса. Рекомендуется проходить массаж курсами, дважды в год.
ЛФК
ЛФК является важным компонентом комплексного лечения данного заболевания. Гимнастика помогает мышечной ткани расслабиться, уменьшает выраженность болевого синдрома. Комплекс лечебных упражнений, который может помочь пациентам:
- Лежа на спине, нужно согнуть колени и развести стопы на расстояние ширины плечевого пояса. После этого следует сводить и разводить колени на максимально возможное расстояние.
- Для следующего упражнения нужно принять такое же положение, как и в предыдущем, только колени и стопы сводятся вместе. Затем их следует наклонять поочередно в разные стороны, делая это медленно.
- Для этого упражнения требуется встать на четвереньки. После этого нижнюю конечность сгибают в колене, отводят в сторону, выпрямляют и возвращают в исходную позицию, выполняя все движения в обратном порядке. Все указанные движения осуществляют и со второй ногой.
- Для этого упражнения нужно сесть на стул, спина при этом должна быть прямой. Пораженную нижнюю конечность кладут на колено здоровой ноги. После следует медленно наклонять прямую спину вперед на максимально возможное расстояние. Как только оно достигнуто, необходимо вернуться в исходную позицию.
Обучение упражнениям при синдроме грушевидной мышцы осуществляется специалистами, которые контролируют правильность их выполнения. Это крайне важно, поскольку пациент в дальнейшем будет делать гимнастику в домашних условиях.
Какие существуют мази для снятия боли в мышцах?
Техника блокады
К этому методу лечения прибегают в случае стойкого выраженного болевого синдрома и при неэффективности основной терапии. Техника блокады грушевидной мышцы заключается в следующем: пациент ложится на живот, после чего врач производит антисептическую обработку кожного покрова. Врач очерчивает для себя треугольник, вершины которого находятся в следующих точках: большой вертел, седалищный бугор, задневерхняя ость подвздошной кости.
От последней точки нужно провести прямую линию, которая поделит на равные отрезки расстояние между седалищным бугром и большим вертелом. Саму линию делят на 3 одинаковые части. Точка укола – стыковка нижней и средней третей данного отрезка.
Перед блокадой проводят анестезию. После этого берут специальную длинную иглу, при помощи которой начинают медленно прокалывать кожу и вводить шприц в подлежащие ткани. После того, как врач почувствовал сопротивление (это говорит о достижении связки), иглу тянут вверх на 10 мм, наклоняют на 60 градусов и снова вводят вниз на 10 мм.
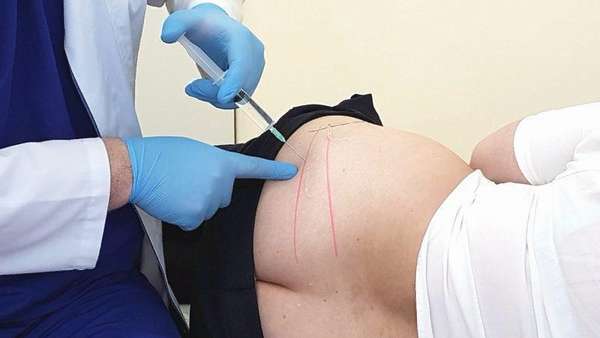
Благодаря этим манипуляциям специалисту удается достичь брюшка грушевидной мышцы. Как только это произошло, производится введение от 10 до 20 мл раствора «,Новокаина», или другого используемого для этих целей анестетика.
Важно отметить, что весь процесс производится под контролем ультразвукового аппарата, поэтому риск осложнений сведен к минимуму. Помимо «,Новокаина», для блокад могут применяться глюкокортикоиды: «,Дексаметазон»,, «,Дипроспан»,.
Заключение
Каждому человек необходимо иметь представление о синдроме грушевидной мышцы. При возникновении характерных клинических признаков нужно незамедлительно обращаться к врачу. Специалист проведет обследование, определит диагноз и составит схему терапии, больший объем которой осуществляется в домашних условиях.
Самостоятельно назначать лечение запрещено, этим можно только усугубить ситуацию.
Источник
