Препарат выбора при наджелудочковой пароксизмальной тахикардии с синдромом wpw 1 финоптин изоптин
АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Наджелудочковая тахикардия, как уже было сказано, является наиболее часто встречающимся нарушением ритма сердца (70%) при синдроме WPW. Различают два механизма возникновения АВ-узловой тахикардии: ортодромный и антидромный.
I. Ортодромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Эта форма АВ-узловой тахикардии встречается чаще (90%). Возбуждение сначала распространяется антеградно по АВ-узлу и затем ретроградно по дополнительному пути проведения (пучку Кента).
Направление и последовательность распространения возбуждения таковы: предсердия —> АВ-узел —> желудочки —> пучок Кента —> предсердия. В результате возникает круговое возбуждение.
Дельта-волна отсутствует. Узкие комплексы QRS быстро следуют друг за другом; зубец Р вследствие задержки возбуждения предсердий «попадает» на комплекс QRS и потому неразличим или появляется сразу после комплекса QRS, попадая на сегмент ST, что обусловливает феномен RP<PR.
Круговое возбуждение при синдроме Вольфа-Паркинсона-Уайта (WPW) является типичным примером механизма повторного входа волны возбуждения (re-entry).
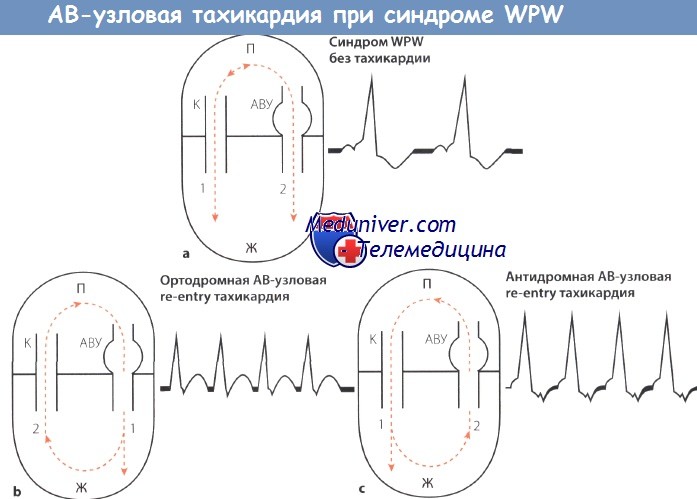
Схема АВ-узловой тахикардии при синдроме WPW.
АВУ — АВ-узел; П — предсердие, Ж -желудочек;
К — пучок Кента (дополнительный пучок проведения);
1,2- последовательность возбуждения; стрелки «вверх-вниз»- направление возбуждения.
II. Антидромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
При другом механизме, который лежит в основе более редкой формы АВ-узловой тахикардии возбуждение распространяется в обратном направлении, т.е. сначала антеградно по дополнительному проводящему пучку (пучку Кента), затем ретроградно через АВ-узел, но только тогда, когда эффективный рефрактерный период пучка Кента оказывается короче, чем АВ-узла.
В этом случае направление и последовательность распространения возбуждения таковы: предсердия —> пучок Кента —> желудочки —> АВ-узел —> предсердия.
В целом появляются уширенные комплексы QRS, напоминающие блокаду ножки ПГ, но с дельта-волной, так что синдром WPW можно диагностировать, несмотря на тахикардию.
Как и при желудочковой тахикардии, зубец Р на ЭКГ в этих случаях трудно идентифицировать. Однако при тщательном анализе кривой его часто можно обнаружить на сегменте ST сразу после зубца S.
Из-за формального сходства эту форму синдрома Вольфа-Паркинсона-Уайта (WPW) ранее называли псевдожелудочковой тахикардией, хотя истинная желудочковая тахикардия при синдроме WPW наблюдается крайне редко.
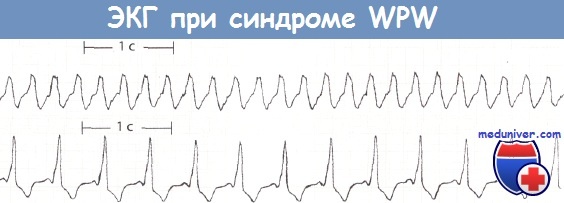
Синдром Вольфа-Паркинсона-Уайта (WPW).
Вверху: пароксизмальная наджелудочковая тахикардия. Антидромная АВ-узловая тахикардия. Частота желудочковых сокращений 155 ударов в минуту. Комплекс QRS уширен и составляет 0,12 с.
Внизу: синусовый ритм при синдроме WPW. Скорость движения бумажной ленты 25 мм/с.
III. Мерцание предсердий при синдроме Вольфа-Паркинсона-Уайта (WPW)
Мерцание предсердий занимает особое место среди нарушений ритма при синдроме WPW и составляет по частоте примерно 20%. При быстрой форме мерцания предсердий (тахиаритмия) существует опасность быстрого распространения возбуждения по дополнительному пути проведения из предсердий в желудочки. Это может привести к уширению комплексов QRS, изменению их конфигурации, напоминающей таковую при блокаде ножек ПГ, и стать причиной развития фибрилляции желудочков и смерти.
При тахиаритмической форме мерцания предсердий назначать препараты наперстянки и верапамил нельзя, так как эти препараты, с одной стороны, замедляют проведение возбуждения, с другой — еще больше укорачивают рефрактерный период пучка Кента, что приводит к облегчению проведения частых импульсов от предсердий к желудочкам.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)

— Также рекомендуем «Признаки гипокалиемии на ЭКГ»
Оглавление темы «Расшифровка ЭКГ (электрокардиограммы)»:
- Расшифровка холтеровского мониторинга электрокардиограммы (ЭКГ)
- Признаки перикардита на ЭКГ
- Признаки миокардита на ЭКГ
- Признаки хронического легочного сердца на ЭКГ
- Признаки ТЭЛА (тромбоэмболии легочной артерии, острого легочного сердца) на ЭКГ
- Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ
- Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В
- АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
- Признаки гипокалиемии на ЭКГ
- Синдром удлиненного интервала QT на ЭКГ
Источник
Клиника и осложнения
Субъективная переносимость пароксизмальных наджелудочковых тахикардий (ПНТ) во многом зависит от выраженности тахикардии: при частоте сердечных сокращений (ЧСС) более 130-140 уд/мин пароксизм редко остается бессимптомным. Однако иногда больные не ощущают пароксизма тахикардии, особенно если частота сердечных сокращений во время приступа невелика, приступ непродолжителен, а миокард интактен. Некоторые больные воспринимают сердцебиение как умеренное, однако ощущают во время приступа слабость,
ГоловокружениеГоловокружение (vertigo; синоним — вертиго) – термин, которым принято обозначать искаженное восприятие положения своего тела в пространстве, ощущение мнимого движения собственного тела или окружающей обстановки.
Подробнее смотрите статью
Головокружение
.
![]()
и тошноту. Генерализованные проявления вегетативной дисфункции (дрожь, озноб, потливость, полиурия и др.) при ПНТ выражены в меньшей степени, чем при приступах синусовой тахикардии.
Клиническая картина в некоторой степени зависит от конкретного вида аритмии, однако общим для всех ПНТ являются жалобы на совершенно внезапное возникновение приступа резкого сердцебиения. Темп сердечных сокращений как бы мгновенно переключается с обычного на очень быстрый, чему иногда предшествует более или менее длительный период ощущения перебоев в работе сердца (экстрасистолия). Окончание приступа ПНТ носит столь же внезапный характер, как и его начало, независимо от того, прекратился ли приступ самостоятельно или под влиянием лекарственных средств.
Особенности клинической картины во время приступа ПНТ зависят от ряда факторов: наличие или отсутствие «фонового» органического поражения сердца, состояния сократительного миокарда и коронарного кровотока, локализации эктопического водителя ритма, частоты сердечных сокращений, длительности приступа. Чем выше частота сердечных сокращений, тем обычно ярче выражена клиническая картина. При очень продолжительных приступах в большинстве случаев развивается сердечно-сосудистая недостаточность. Если же ПНТ появляется у больного с выраженными поражениями миокарда (инфаркт, застойная кардиомиопатия), уже в первые минуты после возникновения приступа может развиться кардиогенный (аритмогенный) шок. Опасны также такие нарушения гемодинамики, возникающие иногда на фоне ПНТ, как расстройства сознания вплоть до
ОбморокОбморок (syncope; синонимы – синкопе, синкопальное состояние) – синдром, проявляющийся приступообразной, внезапной утратой сознания неэпилептической природы, при которой больной падает или оседает на пол, вызванный главным образом кратковременным снижением мозгового кровотока. В основе О. лежит кратковременное нарушение функций ствола мозга, особенно ретикулярной формации и ее восходящих и нисходящих связей, регулирующих мышечный тонус и сознание. Диагностика О. проводится на основании клинических проявлений, с дифференциальной диагностикой основного заболевания. Лечение зависит от основного заболевания.
В тот или иной период О. возникают у трети населения, и лишь в небольшой части случаев они бывают проявлением серьезного заболевания.
Примерно 50 % всех О. составляет вазодепрессорный О., развивающийся при эмоциональных реакциях, пребывании в душном помещении, длительном стоянии, приеме алкоголя, в основе которого лежит патологический кардиоваскулярный рефлекс. Также среди наиболее распространенных причин выделяют ситуационные обмороки (при мочеиспускании, дефекации, кашле, глотании), ортостатическую гипотензию, кардиогенные обмороки (составляют 25 % всех О., наиболее опасны, часты при аритмиях сердца), О. при вертебробазиллярной недостаточности, внезапном повышении внутричерепного давления, гипервентиляции.
Подробнее смотрите статью
Обморок
.
![]()
, приступы Морганьи-Адамс-Стокса. Обмороки отмечаются примерно в 15% случаев ПНТ и возникают обычно либо в момент начала приступа, либо после его окончания. Некоторые больные во время приступа испытывают ангинозные боли (чаще всего при ишемической болезни сердца); часто развивается одышка (острая сердечная недостаточность – вплоть до отека легких).
Частота и продолжительность приступов варьируют в широких пределах. Короткие «пробежки» ПНТ (несколько последовательных эктопических комплекса) часто не ощущаются больными или воспринимаются как перебои. Иногда больной на протяжении многолетней жизни переносит единственный, но длительный (многочасовой) приступ ПНТ. А иногда тахикардия носит характер «возвратной» — с короткими, часто повторяющимися пароксизмами, которые могут ощущаться неспецифически: слабостью, чувством нехватки воздуха, ощущением перебоев в работе сердца. Между этими крайними вариантами существует множество промежуточных форм. Характерны повторяющиеся эпизоды ПНТ, которые клинически протекают однотипно, хотя нередко пароксизмы со временем учащаются и удлиняются, хуже переносятся, а иногда, напротив, становятся более редкими и короткими или даже вообще прекращаются.
Источник
| Рубрика МКБ-10 | Синонимы заболеваний по МКБ-10 |
|---|---|
| I10 Эссенциальная (первичная) гипертензия | Артериальная гипертония |
| Артериальная гипертензия | |
| Артериальная гипертензия кризового течения | |
| Артериальная гипертензия, осложненная сахарным диабетом | |
| Артериальная гипертония | |
| Внезапное повышение АД | |
| Гипертензивное нарушение кровообращения | |
| Гипертензивное состояние | |
| Гипертензивные кризы | |
| Гипертензия | |
| Гипертензия артериальная | |
| Гипертензия злокачественная | |
| Гипертензия эссенциальная | |
| Гипертоническая болезнь | |
| Гипертонические кризы | |
| Гипертонический криз | |
| Гипертония | |
| Злокачественная гипертензия | |
| Злокачественная гипертония | |
| Изолированная систолическая гипертензия | |
| Криз гипертензивный | |
| Обострение гипертонической болезни | |
| Первичная артериальная гипертензия | |
| Транзиторная артериальная гипертензия | |
| Эссенциальная артериальная гипертензия | |
| Эссенциальная артериальная гипертония | |
| Эссенциальная гипертензия | |
| Эссенциальная гипертония | |
| I15 Вторичная гипертензия | Артериальная гипертония |
| Артериальная гипертензия | |
| Артериальная гипертензия кризового течения | |
| Артериальная гипертензия, осложненная сахарным диабетом | |
| Артериальная гипертония | |
| Вазоренальная гипертензия | |
| Внезапное повышение АД | |
| Гипертензивное нарушение кровообращения | |
| Гипертензивное состояние | |
| Гипертензивные кризы | |
| Гипертензия | |
| Гипертензия артериальная | |
| Гипертензия злокачественная | |
| Гипертензия симптоматическая | |
| Гипертонические кризы | |
| Гипертонический криз | |
| Гипертония | |
| Злокачественная гипертензия | |
| Злокачественная гипертония | |
| Криз гипертензивный | |
| Обострение гипертонической болезни | |
| Почечная гипертензия | |
| Реноваскулярная артериальная гипертензия | |
| Реноваскулярная гипертония | |
| Симптоматическая артериальная гипертензия | |
| Транзиторная артериальная гипертензия | |
| I20 Стенокардия [грудная жаба] | Болезнь Гебердена |
| Грудная жаба | |
| Приступ стенокардии | |
| Рецидивирующая стенокардия | |
| Спонтанная стенокардия | |
| Стабильная стенокардия | |
| Стенокардии синдром X | |
| Стенокардия | |
| Стенокардия (приступ) | |
| Стенокардия напряжения | |
| Стенокардия покоя | |
| Стенокардия прогрессирующая | |
| Стенокардия смешанная | |
| Стенокардия спонтанная | |
| Стенокардия стабильная | |
| Хроническая стабильная стенокардия | |
| I21 Острый инфаркт миокарда | Инфаркт левого желудочка |
| Инфаркт миокарда без зубца Q | |
| Инфаркт миокарда в острый период | |
| Инфаркт миокарда нетрансмуральный (субэндокардиальный) | |
| Инфаркт миокарда острый | |
| Инфаркт миокарда с патологическим зубцом Q и без него | |
| Инфаркт миокарда трансмуральный | |
| Инфаркт миокарда, осложненный кардиогенным шоком | |
| Нетрансмуральный инфаркт миокарда | |
| Острая фаза инфаркта миокарда | |
| Острый инфаркт миокарда | |
| Подострая стадия инфаркта миокарда | |
| Подострый период инфаркта миокарда | |
| Субэндокардиальный инфаркт миокарда | |
| Тромбоз коронарной артерии (артерий) | |
| Угрожающий инфаркт миокарда | |
| I25 Хроническая ишемическая болезнь сердца | Ишемическая болезнь сердца на фоне гиперхолестеринемии |
| Ишемическая болезнь сердца хроническая | |
| Ишемия миокарда при артериосклерозе | |
| Ишемия миокарда рецидивирующая | |
| Коронарная болезнь сердца | |
| Стабильная ИБС | |
| Чрескожная транслюминальная ангиопластика | |
| I47.1 Наджелудочковая тахикардия | Наджелудочковая пароксизмальная тахикардия |
| Наджелудочковая тахиаритмия | |
| Наджелудочковая тахикардия | |
| Наджелудочковые нарушения ритма | |
| Наджелудочковые пароксизмальные тахикардии | |
| Наджелудочковые тахиаритмии | |
| Наджелудочковые тахикардии | |
| Неврогенная синусовая тахикардия | |
| Ортодромные тахикардии | |
| Параксизмальная наджелудочковая тахикардия | |
| Пароксизм наджелудочковой тахикардии | |
| Пароксизм наджелудочковой тахикардии при WPW-синдроме | |
| Пароксизм предсердной тахикардии | |
| Пароксизмальная наджелудочковая тахиаритмия | |
| Пароксизмальная наджелудочковая тахикардия | |
| Политопная предсердная тахикардия | |
| Предсердная аритмия | |
| Предсердная истинная тахикардия | |
| Предсердная тахикардия | |
| Предсердная тахикардия с АВ блокадой | |
| Реперфузионная аритмия | |
| Рефлекс Берцольда-Яриша | |
| Рецидивирующая устойчивая наджелудочковая пароксизмальная тахикардия | |
| Симптоматические вентрикулярные тахикардии | |
| Синдром Вольфа-Паркинсона-Уайта | |
| Синусовая тахикардия | |
| Суправентрикулярная пароксизмальная тахикардия | |
| Суправентрикулярная тахиаритмия | |
| Суправентрикулярная тахикардия | |
| Суправентрикулярная экстрасистолия | |
| Суправентрикулярные аритмии | |
| Тахикардия из AV соединения | |
| Тахикардия наджелудочковая | |
| Тахикардия ортодромная | |
| Тахикардия синусовая | |
| Узловая тахикардия | |
| Хаотическая политопная предсердная тахикардия | |
| I49.4 Другая и неуточненная преждевременная деполяризация | Экстрасистолическая аритмия |
| Экстрасистолия | |
| Экстрасистолия неуточненная | |
| I49.9 Нарушение сердечного ритма неуточненное | AV реципрокная тахикардия |
| AV-узловая реципрокная тахикардия | |
| Антидромная реципрокная тахикардия | |
| Аритмии | |
| Аритмия | |
| Аритмия сердца | |
| Аритмия, обусловленная гипокалиемией | |
| Вентрикулярная аритмия | |
| Вентрикулярная тахиаритмия | |
| Высокая частота сокращения желудочков | |
| Мерцательная тахисистолическая аритмия | |
| Нарушение сердечного ритма | |
| Нарушения ритма сердца | |
| Нарушения сердечного ритма | |
| Пароксизмальная наджелудочковая аритмия | |
| Пароксизмальная суправентрикулярная аритмия | |
| Пароксизмальная суправентрикулярная тахикардия | |
| Пароксизмальное нарушение ритма | |
| Пароксизмальный предсердно-желудочковый ритм | |
| Прекордиальная патологическая пульсация | |
| Сердечные аритмии | |
| Суправентрикулярная тахиаритмия | |
| Суправентрикулярная тахикардия | |
| Суправентрикулярные аритмии | |
| Тахиаритмия | |
| Экстрасистолическая аритмия | |
| R07.2 Боль в области сердца | Болевой синдром при инфаркте миокарда |
| Боли у кардиологических больных | |
| Кардиалгия | |
| Кардиалгия на фоне дисгормональной дистрофии миокарда | |
| Кардиальный синдром | |
| Кардионевроз | |
| Миокардиальные ишемические боли | |
| Неврозы сердца | |
| Перикардиальные боли | |
| Псевдостенокардия | |
| Функциональная кардиалгия |
Источник
Дочитай до конца — это интересно!
Наджелудочковая (суправентрикулярная) тахикардия – это повышение частоты сердечных сокращений более 120-150 ударов в минуту, при котором источником сердечного ритма служит не синусовый узел, а любой другой участок миокарда, располагающийся выше желудочков. Среди всех пароксизмальных тахикардий такой вариант аритмии наиболее благоприятный.
Приступ наджелудочковой тахикардии обычно не превышает нескольких суток и часто купируется самостоятельно. Постоянная наджелудочковая форма встречается крайне редко, поэтому правильнее такую патологию расценивать в качестве пароксизма.
Классификация Наджелудочковая тахикардия в зависимости от источника ритма делится на предсердную и предсердно-желудочковую (атриовентрикулярную) формы. Во втором случае регулярные нервные импульсы, распространяющиеся по всему сердцу, генерируются в предсердно-желудочковом узле.
Согласно международной классификации выделяют тахикардии с узким комплексом QRS и широким QRS. Наджелудочковые формы делятся на 2 вида по такому же принципу.
Узкий QRS-комплекс на ЭКГ формируется при нормальном прохождении нервного импульса от предсердия к желудочкам через атриовентрикулярный (АВ) узел. Все тахикардии с широким QRS подразумевают возникновение и функционирование патологического предсердно-желудочкового очага проведения. Нервный сигнал проходит минуя АВ-соединение. Из-за расширенного QRS-комплекса такие аритмии на электрокардиограмме довольно тяжело отличить от желудочкового ритма с увеличенной частотой сердечных сокращений (ЧСС), поэтому купирование приступа проводится точно так же, как при желудочковой тахикардии.
Распространенность патологии Согласно мировым наблюдениям, наджелудочковая тахикардия встречается у 0,2-0,3 % населения. Женщины в два раза чаще страдают этой патологией.
В 80 % случаев пароксизмы возникают у людей старше 60-65 лет. У 20 человек из ста заболевших диагностируются предсердные формы. Остальные 80 % страдают предсердно-желудочковыми пароксизмальными тахикардиями.
Причины наджелудочковой тахикардии Ведущими этиологическими факторами патологии выступают органические повреждения миокарда. К ним относятся различные склеротические, воспалительные и дистрофические изменения ткани. Данные состояния чаще возникают при хронической ишемической болезни сердца (ИБС), некоторых пороках и иных кардиопатиях.
Развитие суправентрикулярной тахикардии возможно при наличии аномальных путей проведения нервного сигнала к желудочкам от предсердий (к примеру, WPW-синдром).
По всей вероятности, несмотря на отрицания многих авторов, существуют нейрогенные формы пароксизмальной наджелудочковой тахикардии. Такая форма нарушения ритма может возникнуть при повышенной активации симпатической нервной системы во время избыточной психоэмоциональной нагрузки.
Механические воздействия на сердечную мышцу в некоторых случаях также являются виновниками возникновения тахиаритмий. Это встречается при наличии в полостях сердца спаек или дополнительных хорд.
В молодом возрасте часто невозможно определение причины наджелудочковых пароксизмов. Вероятно, это связано с изменениями в сердечной мышце, которые не изучены, либо не определены инструментальными методами исследования. Однако, такие случаи расцениваются как идиопатические (эссенциальные) тахикардии.
В редких случаях основной причиной наджелудочковой тахикардии является тиреотоксикоз (реакция организма на повышенный уровень гормонов щитовидной железы). Ввиду того, что это заболевание может создать некоторые препятствия в назначении противоаритмического лечения, анализ на гормоны необходимо выполнить в любом случае.
Механизм возникновения тахикардий В основе патогенеза наджелудочковой тахикардии лежит изменение структурных элементов миокарда и активация пусковых факторов. К последним относятся нарушения электролитного состава, изменение растяжимости миокарда, ишемия и действие некоторых лекарственных препаратов.
Ведущие механизмы развития пароксизмальных наджелудочковых тахикардий: 1. Повышение автоматизма отдельных клеток, расположенных на всем пути проводящей системы сердца с триггерным механизмом. Такой вариант патогенеза встречается редко.
2. Механизм re-entry. В этом случае происходит круговое распространение волны возбуждения с повторным входом (основной механизм развития наджелудочковой тахикардии).
Два вышеописанных механизма могут существовать при нарушении электрической однородности (гомогенности) мышечных клеток сердца и клеток проводящей системы. В подавляющем большинстве случаев межпредсердный пучок Бахмана и элементы АВ-узла способствуют возникновению аномального проведения нервного импульса. Гетерогенность вышеописанных клеток обусловлена генетически и объясняется различием работы ионных каналов.
Клинические проявления и возможные осложнения Субъективные ощущения человека с наджелудочковой тахикардией весьма разнообразны и зависят от степени выраженности заболевания. При частоте сердечных сокращений до 130 — 140 ударов в минуту и короткой продолжительности приступа пациенты могут вообще не ощущать никаких нарушений и не знать о пароксизме. Если ЧСС достигает 180-200 ударов в минуту, больные в основном жалуются на тошноту, головокружение или общую слабость. В отличие от синусовой тахикардии, при данной патологии вегетативные симптомы в виде озноба или потливости выражены в меньшей степени.
Все клинические проявления напрямую зависят от вида суправентрикулярной тахикардии, реакции организма на нее и сопутствующих заболеваний (особенно болезни сердца). Однако, общим симптомом практически всех пароксизмальных наджелудочковых тахикардий является ощущение учащенного или усиленного сердцебиения.
Возможные клинические проявления у больных с поражением сердечно-сосудистой системы: -обмороки (примерно в 15 % случаев);
-боли в области сердца (чаще у больных с ИБС);
-одышка и острая недостаточность кровообращения со всевозможными осложнениями;
-сердечно сосудистая недостаточность (при длительном течении приступа);
-кардиогенный шок (в случае возникновения пароксизма на фоне инфаркта миокарда или застойной кардиомиопатии).
Пароксизмальная наджелудочковая тахикардия может проявляться абсолютно по-разному даже у людей одного и того же возраста, пола и состояния здоровья организма. У одного больного кратковременные приступы случаются ежемесячно/ежегодно. Другой же пациент может лишь единожды в жизни перенести длительный пароксизмальный приступ без вреда для здоровья. Существует много промежуточных вариантов заболевания относительно вышеописанных примеров.
Диагностика Заподозрить у себя такое заболевание должен человек, у которого без особых на то причин резко начинается и точно так же резко заканчивается либо ощущение учащенного сердцебиения, либо приступы головокружения или одышки. Для подтверждения диагноза достаточно изучить жалобы пациента, выслушать работу сердца и снять ЭКГ.
При выслушивании работы сердца обычным фонендоскопом можно определить ритмичное учащенное сердцебиение. При ЧСС, превышающей 150 ударов в минуту, сразу же исключается вариант синусовой тахикардии. Если же частота сокращений сердца более 200 ударов, то и желудочковая тахикардия также маловероятна. Но таких данных недостаточно, т.к. в вышеописанный диапазон ЧСС может входить и трепетание предсердий, и правильная форма мерцательной аритмии.
Косвенными признаками наджелудочковой тахикардии являются: -частый слабый пульс, неподдающийся точному подсчету;
-снижение артериального давления;
-затрудненное дыхание.
Основу диагностики всех пароксизмальных наджелудочковых тахикардий составляет ЭКГ-исследование и Холтеровское мониторирование. Иногда приходится прибегать к таким методам, как ЧПСС (чреспищеводная стимуляция сердца) и нагрузочные ЭКГ-пробы. Реже, при крайней необходимости, проводят ЭФИ (внутрисердечное электрофизиологическое исследование).
Основными признаками наджелудочковой тахикардии на ЭКГ является повышение ЧСС больше нормы с отсутствием зубцов P. Иногда зубцы могут быть двухфазными или деформированными, однако, из-за частых желудочковых QRS-комплексов их обнаружить не удается.
Существует 3 основные патологии, с которыми важно провести дифференциальную диагностику классической наджелудочковой аритмии: 1. Синдром слабости синусового узла (СССУ). В случае не обнаружения существующего заболевания купирование и дальнейшее лечение пароксизмальной тахикардии может быть опасным.
2. Желудочковая тахикардия (при ней желудочковые комплексы очень похожи на таковые при QRS-расширенной наджелудочковой тахикардии).
3. Синдромы предвозбуждения желудочков. (в т.ч. WPW-синдром).
Лечение наджелудочковой тахикардии Лечение полностью зависит от формы тахикардии, длительности приступов, их частоты, осложнений заболевания и сопутствующей патологии. Наджелудочковый пароксизм должен быть купирован на месте. Для этого обязателен вызов скорой медицинской помощи. При отсутствии эффекта или развитии осложнений в виде сердечно-сосудистой недостаточности или острого нарушения сердечного кровообращения показана срочная госпитализация.
Направление на стационарное лечение в плановом порядке получают пациенты с часто рецидивирующими пароксизмами. Таким больным проводится углубленное обследование и решение вопроса о хирургическом лечении.
Купирование пароксизма наджелудочковой тахикардии При данном варианте тахикардии достаточно эффективны вагусные пробы: -проба Вальсальвы — натуживание с одновременной задержкой дыхания (самая эффективная);
-проба Ашнера – надавливание на глазные яблоки в течение короткого промежутка времени, не превышающего 5-10 секунд;
-массаж каротидного синуса (область сонной артерии на шее);
-опускание лица в холодную воду;
-глубокое дыхание;
-приседание на корточки.
Эти способы купирования приступа нужно применять с осторожностью, т.к. при перенесенном инсульте, тяжелой форме сердечной недостаточности, глаукоме или СССУ данные манипуляции могут нанести вред здоровью.
Часто вышеописанные действия неэффективны, поэтому приходиться прибегать к восстановлению нормального сердцебиения при помощи лекарственных препаратов, электроимпульсной терапии (ЭИТ) или чреспищеводной стимуляции сердца. Последний вариант применяют при непереносимости антиаритмических препаратов или при тахикардии с водителем ритма из АВ-соединения.
Для правильного выбора способа лечения желательно определить конкретную форму наджелудочковой тахикардии. В связи с тем, что на практике довольно часто существует экстренная необходимость в купировании приступа «сию минуту» и нет времени для дифдиагностики, ритм восстанавливается согласно алгоритмам, разработанным Министерством Здравоохранения.
Для предупреждения рецидивов пароксизмальной суправентрикулярной тахикардии применяют сердечные гликозиды и антиаритмические препараты. Дозировку подбирают индивидуально. Нередко в качестве противорецидивного препарата применяют то же лекарственное вещество, которым удачно купировался пароксизм.
Основу лечения составляют бета-блокаторы. К ним относятся: анаприлин, метопролол, бисопролол, атенолол. Для лучшего эффекта и с целью снижения дозировки эти лекарственные вещества используют совместно с антиаритмическими препаратами. Исключение составляет верапамил (данный препарат высокоэффективен для купирования пароксизмов, однако, его необоснованное сочетание с вышеописанными препаратами крайне опасно).
С осторожностью нужно подходить и к лечению тахикардии при наличии WPW-синдрома. В этом случае в большинстве вариантов также запрещено применять верапамил, а сердечные гликозиды стоит использовать с особой осторожностью.
Помимо этого, доказана эффективность и других противоаритмических препаратов, которые назначают последовательно в зависимости от тяжести и купируемости пароксизмов: -соталол,
-пропафенон,
-этацизин,
-дизопирамид,
-хинидин,
-амиодарон,
-новокаинамид.
Параллельно приему противорецидивных препаратов исключается применение любых лекарственных веществ, способных вызвать тахикардию. Нежелательно также употреблять крепкий чай, кофе, алкоголь.
В тяжелых случаях и при частых рецидивах показано хирургическое лечение. Существует два подхода: 1. Разрушение дополнительных проводящих путей химическим, электрическим, лазерным или другим способом.
2. Имплантация кардиостимуляторов или мини-дефибрилляторов.
Прогноз При эссенциальной пароксизмальной наджелудочковой тахикардии прогноз чаще благоприятный, хотя полное излечение случается довольно редко. Суправентрикулярные тахикардии, возникающие на фоне сердечной патологии, более опасны для организма. При правильном лечении высока вероятность его эффективности. Полное излечение также невозможно.
Профилактика Специфического предупреждения возникновения наджелудочковой тахикардии не существует. Первичная профилактика – недопущение основного заболевания, вызывающего пароксизмы. К вторичной профилактике можно отнести адекватную терапию патологии, провоцирующей приступы наджелудочковой тахикардии.
Таким образом, наджелудочковая тахикардия в большинстве случаев представляет собой неотложное состояние, при котором требуется экстренная помощь медицинских специалистов.
Подпишись) Тебе не сложно, а мне приятно)
Источник
