Посттравматический синдром после травмы руки
Çà 7 äíåé ïîäïèñàëîñü 1800 ÷åëîâåê, ñïàñèáî âàì, ïèøó äëÿ âàñ.
È âîò (ïî âàøèì ïðîñüáàì ) ïîñòàðàþñü îòâåòèòü íà âîïðîñû.
Ïîëó÷èëîñü î÷åíü äëèííî.
Ïîñò ïîñâÿù¸í òîìó, êàê ñïðàâëÿòüñÿ ñî ñòðåññîì è èçáåæàòü ðàíåå îïèñàííîé ìíîþ ïñèõîñîìàòèêè.
Ïñèõîñîìàòîçû:
Êîíâåðñèîííûå ñèìïòîìû:
Ïóíêò 1. Êàê ñïðàâèòüñÿ ñî ñòðåññîì è íå äîïóñòèòü åãî ñîìàòèçàöèè?
Ñòðåññ.
Ñòðåññ — ýòî ìåõàíèçì ðåàêöèè íà ðàçäðàæèòåëü (åñòåñòâåííûé êðàòêîñðî÷íûé ïðîöåññ).
Îí «àêòèâèðóåò» ðåñóðñû îðãàíèçìà è «çàìîðàæèâàåò» âòîðîñòåïåííûå ïðîöåññû.
Ïðè ðàçðåøåíèè ñèòóàöèè, îðãàíèçì ïåðåõîäèò â øòàòíûé ðåæèì ðàáîòû. Åñëè ñèòóàöèÿ íå ðàçðåøèëàñü, âåðîÿòåí ïåðåõîä â «Äèñòðåññ». Ýòî ÷ðåâàòî ñåðü¸çíûìè ïîñëåäñòâèÿìè, âåäü çàïàñû îðãàíèçìà óæå îïóñòîøåíû, à ïðîöåññû, êîòîðûå îòâå÷àþò çà âîñïàëåíèå, íå ìîãóò àäåêâàòíî ðàáîòàòü, òàê êàê îíè «çàìîðîæåíû». Íàðóøàåòñÿ õèìè÷åñêèé è ãîðìîíàëüíûé áàëàíñ (áîëåå ïîäðîáíî â ïîñòå ïðî ïñèõîñàìîòîçû).
Êàê áîðîòüñÿ ñî ñòðåññîì?
Áîðîòüñÿ ñî ñòðåññîì — ýòî òîæå ñòðåññ, ýòî íåâåðíûé ïóòü. Íàäî ðåøàòü âîïðîñ ñ ïåðâîïðè÷èíîé ñòðåññà. Íî îá ýòîì ÷óòü ïîçæå.
Äëÿ íà÷àëà, áàíàëüíûå îáùèå ðåêîìåíäàöèè äëÿ ïîääåðæàíèÿ èììóíèòåòà è òåëà ïðè äèñòðåññå:
1) Âèòàìèíû ( ðåêîìåíäóþ êóïèòü â ñïîðò.ïèòå).
2) Ãèãèåíà , ðåæèì ñíà (åñëè âàëåðüÿíêà íå ïîìîãàåò, îáðàòèòåñü ê âðà÷ó).
3) Ôèçè÷åñêèå íàãðóçêè (õîòÿ áû ïðîãóëêè), îíè ïîäíèìàþò óðîâåíü ýíäîðôèíà è ñåðîòîíèíà.
4) Íå ïûòàéòåñü ïðîñòî îòâëå÷üñÿ â êíèãó èëè òåëåôîí. Íóæíû «æèâûå» âïå÷àòëåíèÿ. Âàø îðãàíèçì âûðàáàòûâàåò ãîðìîíû ñòðåññà è èñòîùàåò âàñ. Äàéòå ñâîåìó òåëó ïîíÿòü, ÷òî âû íå óìèðàåòå. Ñäåëàéòå òî, ÷òî ïðèíåñ¸ò âàì óäîâîëüñòâèå è âûñâîáîäèò ýíäîðôèíû.
5) Ìåäèòàöèè ñ äûõàòåëüíûìè óïðàæíåíèÿìè. Íîðìàëèçóþò äàâëåíèå è ðàáîòó ñåðäöà.
6) Íàñêîëüêî âîçìîæíî ýòî, îòãîðîäèòåñü îò ôàêòîðà âûçûâàþùåãî ñòðåññ.
Ñòðåññ èç-çà ñòðåññà?
Èíîãäà áûâàþò î÷åíü ñëîæíûå, òóïèêîâûå ñèòóàöèè.
Íàïðèìåð, òî , ÷òî ó âàñ âûçûâàåò ñòðåññ è åñòü âàø ñòðåññ.
Àòîïè÷åñêèé äåðìàòèò. Îí ÿâëÿåòñÿ ïðîÿâëåíèåì ïñèõîñîìàòîçà, íî â äàëüíåéøåì îí ïðîñòî èñòîùàåò âàñ. Âû íå ñïèòå, ïîòîìó ÷òî ÷åøèòåñü è îò ýòîãî âû íå âûñûïàåòåñü , è ïëîùàäü ïîðàæåíèÿ êîæè âûðàñòàåò, òàê êàê ó îðãàíèçìà îòñóòñòâóþò ñèëû íà áîðüáó ñ ýòèì.
Äèåòà, ìàçè, ëåêàðñòâà, êðåìà — íå ïîìîãàþò? Îáðàòèòåñü ê ïñèõîòåðàïåâòó.
Ñòðåññ îò áåçûñõîäíîñòè?
×àùå âñåãî ïðè÷èíîé äèñòðåññà ÿâëÿåòñÿ — âíóòðåííèé êîíôëèêò.
×åëîâåê ïîíèìàåò èç-çà ÷åãî ñòðåññóåò è äàæå ïîíèìàåò, êàêèìè ïóòÿìè ìîæíî óáðàòü ðàçäðàæèòåëü, íî äëÿ íåãî òàêîé ñïîñîá íå ïðèåìëåì. Âîò è ìåòàåòñÿ ìåæ äâóõ îãíåé è ñèòóàöèÿ «äàâèò», à ðåøåíèå «êîëåòñÿ».
Íàïðèìåð: íåíàâèñòíàÿ ðàáîòà, íî åñëè óéòè, òî íå÷åì êîðìèòü ñåìüþ.  èòîãå, ÷åëîâåê äåëàåò òî, ÷òî íåíàâèäèò è òàì ãäå íåíàâèäèò. Ðåøèòü âíóòðåííèé êîíôëèêò ìîæíî ëèáî â ïîïûòêå ñìèðåíèÿ è ïîëó÷èòü èíñóëüò, ëèáî ñäåëàâ âûáîð â ñòîðîíó ñ÷àñòüÿ (íî íåèçâåñòíî êàê äîëãî îíî ïðîäëèòüñÿ). Òàê ÷òî èäèòå ê ïñèõîòåðàïåâòó. Îí ïîìîæåò â òîì, ÷òîáû âàø ðàçäðàæèòåëü íå ðàçäðàæàë òàê ñèëüíî. È ïîìîæåò îòêðûòü ìíîãî íîâîãî â ñåáå.
Ïàíè÷åñêèå Àòàêè êàê ïðîÿâëåíèå ñòðåññà?
Ïðèìåð èç ïðàêòèêè: ñïîðòñìåíêà ÷åìïèîíêà Åâðîïû. Ðîäèòåëè ðàñòèëè å¸ ñèëüíîé (ïëþñ çàêàëêà èç ïðîôåññèîíàëüíîãî ñïîðòà). Ñêâîçü áîëü è ñë¸çû âïåð¸ä ñ ïåñíåé è íèêîìó íå æàëîâàòüñÿ. Íà äàííûé ìîìåíò — ìàìà òðîèõ äåòåé è ðàáîòàåò òðåíåðîì, ó÷èò äåòåé. Âñ¸ òÿíåò ñàìà (â ñèëó âîñïèòàíèÿ). Íî ðåñóðñû íà ïðåäåëå. Îðãàíèçìó íàäî îòäîõíóòü, à îòäûõàåò îíà òîëüêî êîãäà áîëååò. Òàê è ïîëó÷àåòñÿ — óñòàíåò, ïåðåæèâ¸ò àòàêó, îòäîõí¸ò è ñíîâà â áîé.
×òîáû èçáåæàòü òàêèõ ñèòóàöèé äåëåãèðóéòå, ãîâîðèòå, åñëè âàì òÿæåëî. Íå íàäî âñ¸ òàùèòü â îäèíî÷åñòâå. Íå äîòàùèòå. Íå óìååòå äåëåãèðîâàòü èëè âû ïåðåæèâàåòå, ÷òî äðóãèå ñäåëàþò íå òàê? Ýòî óæå ïðî òðåâîãó. È åñëè âû õîòèòå ñàìîñòîÿòåëüíî ïðîäîëæèòü ðåøàòü ïðîáëåìû. Íå ïîëó÷èòñÿ, ïîòîìó ÷òî ó âàñ ïðîáëåìû èç-çà òîãî, ÷òî âû ðåøàåòå ïðîáëåìû.
Îòäûõ è ñòðåññ?
Ñòðåññ èñòîùàåò âàñ è íå äà¸ò âîñïîëíèòü ñèëû.
Ïîäóìàéòå, êîãäà âû îòäûõàëè? Íå ïðîñòî âàëÿëèñü íà äèâàíå áåç ñèë, ýòî íå îòäûõ — ýòî àíàáèîç. Îòäûõ — ýòî êîãäà âû âîñïîëíÿåòå ñâîè âíóòðåííèå ðåñóðñû ïîçèòèâíûìè ýìîöèÿìè, ñîáûòèÿìè, ñåðîòîíèíîì, äîôàìèíîì. Ïðåäñòàâüòå, ÷òî âû ìàøèíà, ó âàñ çàëèò ïîëíûé áàê, òî, íàñêîëüêî âàì õâàòèò åãî, åñëè âû âìåñòî çàïðàâêè ïðîñòî ãëóøèòå ìîòîð. Òîëüêî ó ìàøèíû êîí÷èòñÿ áåíçèí, à ó âàñ èììóíèòåò. Ïîâåðüòå, åñëè äëÿ âàñ ëó÷øèé îòäûõ — ýòî «Ïðîñòî ÷òîáû íèêòî íå òðîãàë» — òî âû èñòîùåíû.
Ìåäèêàìåíòû è ñòðåññ?
Ïðè¸ì ìåäèêàìåíòîâ ÷àñòî áûâàåò íåîáõîäèì. Ãëàâíîå — ïîñòàðàéòåñü íå ïèòü ëåêàðñòâà ïðîäîëæèòåëüíîå âðåìÿ è ðåøèòü òó ïðîáëåìó, èç-çà êîòîðîé âàì ïðèøëîñü ïðèáåãíóòü ê ìåäèêàìåíòàì.  ïðîòèâíîì ñëó÷àå, ïîñëå îòìåíû ïðåïàðàòà, âàñ «íàêðîåò» ñ íîâîé ñèëîé.
Âîîáùå, àíòèäåïðåññàíòû è ïñèõîòåðàïèÿ õîðîøî ðàáîòàþò â ïàðå.
Ïóíêò 2. Íóæåí ëè ïñèõîòåðàïåâò èëè ìîæíî ñïðàâèòüñÿ ñàìîñòîÿòåëüíî?
Âñ¸ çàâèñèò îò õàðàêòåðà ÷åëîâåêà è îáñòîÿòåëüñòâ. Íî â ëþáîì ñëó÷àå, ïîìîùü ñïåöèàëèñòà óïðîùàåò è óñêîðÿåò ïðîöåññ.
Ïñèõîòåðàïåâò VS ñòðåññ .
Ïðåäñòàâüòå ñåáå, ÷òî âû ñëîìàëè íîãó. Íî íå ïîøëè ê äîêòîðó, ñàìè íàëîæèëè ãèïñ, îòëåæàëèñü è äâèíóëè â ïóòü, ïîêîðÿòü íîâûå âåðøèíû, âåäü íîãà óæå íå áîëèò. Íî îêàçàëîñü, ÷òî ãèïñ ñðîññÿ íå ïðàâèëüíî, îäíà íîãà êîðî÷å äðóãîé, ïîøëî èñêðèâëåíèå ïîçâîíî÷íèêà, â ñâÿçè ñ ýòèì çàùåìëÿþòñÿ íåðâû, ïîÿâëÿåòñÿ ãðûæà, âû ïîêóïàåòå ñåáå òðîñòü è âñ¸ òàêæå ãîðäî èä¸òå âïåð¸ä. Îäèí âîïðîñ «Êóäà?». Ëó÷øå ê äîêòîðó.
Äóìàþ, âû õîòèòå ñïðîñèòü: «À êàê ìîæåò íåïðàâèëüíî ñðàñòèñü ïñèõîëîãè÷åñêàÿ òðàâìà?».
Âàðèàíòîâ î÷åíü ìíîãî, ïðèâåäó ïðèìåðû èç ïðàêòèêè:
1) Ìîëîäàÿ ñåìåéíàÿ ïàðà (ñóïðóã áûë ïîéìàí íà èçìåíå). Ðàçâîä, ïðîøëî 3 ãîäà, äåâóøêà îäíà. Ñàìîîöåíêè íåò, îäèíîêà è ñòðàäàåò îò ýòîãî, íî êîãäà å¸ çîâóò íà ñâèäàíèå, îíà îòêàçûâàåòñÿ. Ÿ áîëü «ïðîøëà». Íî ïîñëåäñòâèÿ îñòàëèñü. Îíà íå äîâåðÿåò ìóæ÷èíàì. Îíà õî÷åò îòíîøåíèé, íî áîèòñÿ, ÷òî å¸ îïÿòü ïðåäàäóò. È èçáåãàåò ýòîãî ïðåäàòåëüñòâà è âñåõ ìóæ÷èí çà îäíî.
2) Ìóæ÷èíà ñ ïàíè÷åñêèìè àòàêàìè. Åãî îòåö áûë âîåííûì è ìóøòðîâàë ñûíà. Ëþáîé ïðîñòóïîê îò òðîéêè â äíåâíèêå è îïîçäàíèÿ ñî øêîëû íàêàçûâàëñÿ. Îí âûðîñ, íî åãî «óáèâàþò» åãî òðåáîâàíèÿ ê ñåáå. Îí ïðèåçæàåò íà ðàáîòó çà ÷àñ, âñ¸ ïûòàåòñÿ ñäåëàòü èäåàëüíî. Íî åñëè îïàçäûâàåò èëè îøèáàåòñÿ, íà÷èíàåòñÿ ïàíè÷åñêàÿ àòàêà. Åãî ïîäñîçíàíèå äî ñèõ ïîð áîèòñÿ íàêàçàíèÿ.
3) Ñåìåéíûé ñåàíñ: ìóæ õî÷åò äåòåé è æåíà òîæå, íî îòêëàäûâàåò ýòî áîëåå òð¸õ ëåò. Âûÿñíÿåòñÿ, ÷òî îòåö æåíû óø¸ë èç ñåìüè, êîãäà åé áûëî 2 ãîäà. Ìàòü îáâèíÿëà äî÷ü â òîì, ÷òî îíà âèíîâíà â óõîäå îòöà èç ñåìüè, âåäü èç-çà íå¸ îíà ïîïðàâèëàñü âî âðåìÿ áåðåìåííîñòè è èç-çà íå¸ îíà íå ñìîãëà ïðèâåñòè ñåáÿ â ôîðìó, ÷òîáû ñîõðàíèòü ìóæà. Êàê èòîã, åñòü óñòàíîâêà, ÷òî íàøà êëèåíòêà ðîäèò, ðàñïîëíååò è áóäåò áðîøåíà ìóæåì.
4) Ìîëîäàÿ äåâóøêà æàëóåòñÿ, ÷òî íå ìîæåò îòêàçàòü ìóæ÷èíàì, îãðîìíîå êîëè÷åñòâî ïîëîâûõ ïàðòí¸ðîâ, îíè åé íå ñèìïàòè÷íû, äà è ïðîöåññ îñîáîãî óäîâîëüñòâèÿ íå ïðèíîñèò. Ïðè÷èíà êîíå÷íî â íèçêîé ñàìîîöåíêè, íî ñëîæèëàñü îíà èç íåñêîëüêèõ ôàêòîðîâ. Ðîäèòåëè î÷åíü çàíÿòûå è ôèíàíñîâî óñïåøíûå ëþäè, íå çàíèìàëèñü äî÷åðüþ, è îíà ÷óâñòâîâàëà ñåáÿ íèêîìó íå íóæíîé. Ïîòîì ëþáîâü, ñòðàñòü è îíà, íàêîíåö-òî íóæíà, å¸ ëþáÿò. Íî îòíîøåíèÿ çàêàí÷èâàþòñÿ. È âîò, ÷òî áû áûòü íóæíîé õîòü êîìó-òî, îíà äåëàåò òî, ÷òî äåëàåò.
5) Íó è íàïîñëåäîê: Ïðèâåëà æåíà ìóæà, îí ïü¸ò çàïîéíî, íî 1 ðàç â 2-3 ìåñÿöà. Æåíà çàáèðàåò äåòåé, óåçæàåò ê ìàòåðè. Çàïîé ïðåêðàùàåòñÿ, ìóæ èçâèíÿåòñÿ, ïðîñèò âåðíóòüñÿ, îáåùàåò èñïðàâèòüñÿ. Íî ýòî ñèòóàöèè áîëüøå 3 ëåò. Êàê îêàçàëîñü, ìóæ÷èíà ðîñ áåç îòöà, ìàìà ïîñòîÿííî ðàáîòàëà è óñòàâàëà, à îí æàëåë ñâîþ ìàìó. À â íàñòîÿùèé ìîìåíò, îí ïîíèìàåò, ÷òî íå ëþáèò æåíó, íå õî÷åò ñ íåé æèòü. Íî áðîñèòü íå ìîæåò, âñïîìèíàåò ñâîþ ìàìó è ñâî¸ äåòñòâî. Ãëóáîêî âíóòðè íàäååòñÿ, ÷òî îäíàæäû îíà ê íåìó ïîñëå çàãóëà íå âåðí¸òñÿ.  èòîãå ìó÷àåò ñåáÿ è åå.
Ïñèõîòåðàïåâò — ýòî òîò ÷åëîâåê, êîòîðûé âàì ïîìîæåò. Èíîãäà, ïðè÷èíîé íå èäòè áûâàåò ñòðàõ «áîëè», íå õî÷åò âîðîøèòü ïðîøëîå, à ïîñêîðåå çàáûòü. Âàøå ïðàâî, íî òîãäà âîçìîæíî âû áóäåòå õðîìàòü âñþ æèçíü. Èíîãäà, íàäî ñëîìàòü íåïðàâèëüíî ñðîñøóþñÿ êîñòü â íîãå, ÷òîáû âåðíóòü ñåáå âîçìîæíîñòü íîðìàëüíî õîäèòü.
Ïóíêò 3 .Ïñèõîòåðàïåâò.
Ðåøèëè ïîéòè, à êàê âûáðàòü?
Íàø ìåíòàëèòåò òàêîâ, ÷òî çà ïñèõîëîãè÷åñêîé ïîìîùüþ îáðàùàþòñÿ êîãäà óæå ïîëíûé ï*çäåö. À ðàç óæå îí íàñòóïèë, òî íàäî äåéñòâîâàòü íàâåðíÿêà! Ìåíÿ òóò ìíîãî ðàç ñïðàøèâàëè: « À ãäå íàéòè?», «À êàê ïîíÿòü?», «À îáìàíóò?» , «Ïñèõîëîãèÿ íå äîêàçàíà!!!!»
Îáî âñ¸ì ïî ïîðÿäêó.
0) ÑÀÌÎÅ ãëàâíîå — íå äîâåðÿéòå ñàéòàì, òàì ìîæíî êóïèòü ðåêëàìó è îòçûâû. Îñîáåííî íå äîâåðÿéòå òåì, êòî ðàññêàçûâàåò âàì, êàê âûáðàòü ïñèõîòåðàïåâòà.
1) Â ïñèõîëîãè èäóò, ÷òîáû ðåøèòü ñâîè ïðîáëåìû èëè ïîòîìó ÷òî ýòî ìîäíî.
2) 4 ãîäà â ïåäàãîãè÷åñêîì èëè äàæå ìîè 5,5 â ìåäèöèíñêîì — íå äåëàþò èç ëþäåé ïñèõîòåðàïåâòîâ. Ýòî âñ¸ ðàâíî, ÷òî âðà÷, êîòîðûé òîëüêî ïîëó÷èë äèïëîì.
3) Äàëåå îáó÷åíèå, íàïðàâëåíèÿ â ïñèõîòåðàïèè, åñëè ïðîâîäèòü ïàðàëëåëü ñ âðà÷àìè — ýòî èíòåðíàòóðà. Ñòîèò ýòî äîðîãî è äîëãî.
4) ×òî áû áûòü ïñèõîòåðàïåâòîì íàäî ñàìîìó ïðîéòè êóðñ ïñèõîòåðàïèè â ðîëè «ïàöèåíòà». Ýòî íåîáõîäèìî ÷òîáû òâîè ïðîáëåìû íå íàêëàäûâàëèñü íà êëèåíòà.
Åñëè ýòîãî íå ñäåëàòü, òî âîò âàì íàãëÿäíûé ïðèìåð ÷òî ìîæåò ïðîèçîéòè:
Þííàÿ ïñèõîëîãèíÿ îòêðûëà ïðè¸ì, äëÿ ïåðâûõ êëèåíòîâ, ïîëó÷èâ â÷åðà àæ ÊÐÀÑÍÛÉ äèïëîì. Ê íåé çà ïîìîùüþ â äåïðåññèè è ãîðåì óòðàòû ïðèõîäèò æåíùèíà, ó íå¸ â àâàðèè ïîãèá ñûí. È îíà ñ ãîðÿ íà÷àëà ïèòü äî áåñïàìÿòñòâà, ÷òîáû çàáûòüñÿ. Ãîâîðèò, ÷òî áîëüøå íå ìîæåò òàê è õî÷åò îñòàíîâèòüñÿ. Åù¸ åñòü ó íå¸ äî÷ü, è ïðîñèò ïîìîùè ó ïñèõîëîãà, êàê æèòü äàëüøå? À ïîäâîõ â òîì, ÷òî ìàòü (íàøåé ïñèõîëîãèíè) ëþáèëà âûïèòü ïî ïîâîäó è áåç. È íàøà ãåðîèíÿ ìàìó ñâîþ êîíå÷íî ëþáèò, íî çà äåòñòâî îíà íà íå¸ îáèæåííà è îáèäó íå ïðîðàáîòàëà. À òóò îòëè÷íûé îáúåêò äëÿ âûìåùåíèÿ. È îíà âûëèâàåò ñâîè äåòñêèå îáèäû, íà æåíùèíó , ââîäÿ å¸ â åù¸ áîëåå òÿæ¸ëîå ñîñòîÿíèå. Ãîâîðÿ åé, ÷òî íåëüçÿ áûòü òàêîé ñëàáîé, àëêîãîëèêè íå ëþäè, à íîðìàëüíûå ëþäè ðåøàþò ïðîáëåìó, à íå áóõàþò. È ïñèõîëîãèíÿ óâåðåíà, ÷òî ïîñòóïàåò ïðàâèëüíî. Îíà íå äà¸ò ïîääåðæêè, íå äà¸ò âûãîâîðèòüñÿ, à òîëüêî îáâèíÿåò ÷åëîâåêà è ò.ä.
5)Äîïóñòèì , îáðàçîâàíèå åñòü, îáó÷åíèå ïñèõîòåðàïèè åñòü, ñïåöèàëèñò ñàì ïðîø¸ë ïñèõîòåðàïèþ. Êàê ïîíÿòü, ÷òî îí âàì ïîìîæåò? Âû âåäü ïëàòèòå çà ñåàíñ, âûãîäíî ëè åìó âàñ ëå÷èòü? Èëè ÷åëîâåê áóäåò òÿíóòü ðåçèíó? Êàê ïîíÿòü, ÷òî îí äåéñòâèòåëüíî ëþáèò ñâîþ ðàáîòó è õî÷åò âàì ïîìî÷ü?
Íåñêîëüêî îñíîâíûõ ìîìåíòîâ:
1)Äëèòåëüíîñòü ñåàíñà 60-90 ìèíóò. Åñëè áîëüøå, òî âåðîÿòíåå âñåãî, ïðîñòî åñòü ìåñòî â ðàñïèñàíèè, è óñòðîèòü äâà ñåàíñà, çíà÷èò ïîëó÷èòü â äâà ðàçà áîëüøå äåíåã.
2)Îáû÷íî ñåàíñ òåðàïèè ïðîèñõîäèò ðàç â íåäåëþ, ðåæå äâà. Åñëè âàì ãîâîðÿò ÷òî íóæíî áîëüøå, òî âåðîÿòíî ïðîñòî çàðàáàòûâàþò
3)Îáåùàíèå «ÒÎ×Íλ ïîìî÷ü — ýòî ëèáî íåîïûòíûå íîâè÷êè, ëèáî «ïðîäàæíèêè».
4)Åñëè âàñ óãîâàðèâàþò è óáåæäàþò ïðèéòè íà ñåàíñ — ýòî ïëîõî. Âû ìîæåòå îáðàùàòüñÿ çà ïîìîùüþ òîãäà, êîãäà îíà âàì íóæíà. Âû ðåøàåòå çàêîí÷èëàñü ëè òåðàïèÿ, à íå ïñèõîòåðàïåâò.
5) Åñëè òåðàïåâò ãîâîðèò, ÷òî â âàñ ÷òî-òî íå òàê, ãîâîðèò ÷òî âû íå ïðàâû èëè ÷òî âàøè ðåàêöèè íå àäåêâàòíûå è âû ÷óâñòâóåòå ñåáÿ ðÿäîì ñ íèì íå êîìôîðòíî, òî áåãèòå. Òàêèì îáðàçîì, ñîçäà¸òñÿ çàâèñèìîñòü, âàì âíóøàþò, ÷òî âû áåç ïñèõîëîãà ïóñòîå ìåñòî.
6) Ïñèõîëîã íå ìîæåò, à îáìàíùèê ìîæåò çâîíèòü âàì ìåæäó ñåàíñàìè, ñïðàøèâàòü êàê äåëà, ðàñêðó÷èâàòü íà ýìîöèè è ïðèãëàøàòü íà âíåî÷åðåäíóþ ñåññèþ.
7) Íå ñìîòðèòå ñàéòû ïñèõîëîãîâ è ñàéòû ñ ïñèõîëîãàìè — ðåêëàìó íèêòî íå îòìåíÿë.
8) Åäèíñòâåííûé è ñàìûé ëó÷øèé ñïîñîá íàéòè ãðàìîòíîãî ñïåöèàëèñòà — ýòî ïîëó÷èòü ðåêîìåíäàöèþ îò ïðîâåðåííîãî âàìè ÷åëîâåêà.
Çàêëþ÷àþùàÿ ìûñëü î ïñèõîòåðàïåâòàõ â ÐÔ.
85% èäóò íà ïñèõîëîãà, ÷òîáû ðåøèòü ñâîè ïðîáëåìû. Ðåøàþò ìåíüøèíñòâî. Óáåð¸ì òåõ, êòî õî÷åò íàâàðèòü íà ÷óæîé áåäå. Îñòà¸òñÿ îãðîìíîå êîëè÷åñòâî íå ïðîðàáîòàííûõ ñïåöèàëèñòîâ. Îíè ìîæåò è ïðàâäà õîòÿò ïîìî÷ü, íî îíè ëèáî âðåäÿò, ëèáî íåîñîçíàííî ñîçäàþò çàâèñèìîñòü, äåëàþò òàê, ÷òîáû êëèåíò íå ìîã íè÷åãî ñäåëàòü, íå ïîñîâåòîâàâøèñü ñ ïñèõîëîãîì. È îíè ðàñòÿãèâàþò òåðàïèþ íà ÃÎÄÛ. Ñåáÿ ïðè ýòîì îíè âèäÿò «÷óäî ëþäüìè», íàñòîëüêî õîðîøèìè, ÷òî áåç íèõ íå ìîãóò ñïðàâèòüñÿ, à îíè âñåãäà ãîòîâû ñäåëàòü ÷åëîâåêà ñ÷àñòëèâûì è ïîìî÷ü. Íî ÿ íå âåðþ, ÷òî íóæíî 3 ãîäà áåç ïåðåðûâîâ ðàáîòàòü ñ ÷åëîâåêîì. Åñëè òàì òàêàÿ ñåðü¸çíàÿ ïàòîëîãèÿ, òî ýòî ïñèõèàòðèÿ. À åñëè äèàãíîçà íåò…….
Ïîëó÷èëîñü Î×ÅÍÜ ìíîãî, ñïàñèáî ÷òî äî÷èòàëè. Çàäàâàéòå âîïðîñû, ïîïðîáóþ îòâåòèòü.
È ðàç âû îñèëèëè âåñü ýòîò òåêñò, ÿ ñìåþ ïðèãëàñèòü âàñ
òåëåãðàìì:
https://t.me/prizma_psy
èíñòàãðàì :
https://instagram.com/prizma_psy?igshid=jhddpeimuef0
Источник
Данные литературы о частоте синдрома Зудека при переломах костей верхней конечности значительно варьируют, что обусловливается в основном различиями в толковании сущности заболевания. W. Zimmerli, изучив обширную литературу, пришел к выводу, что те авторы, которые любой (даже очень легкий) посттравматический остеопороз склонны рассматривать как зудековскую дистрофию, при тщательных поисках находят ее почти у всех пострадавших. И наоборот, другие, которые утверждают, что «Зудек» всегда является результатом неправильного лечения, видят его у своих больных лишь в единичных случаях или даже вовсе его не замечают. Авторы, углубленно занимающиеся проблемой синдрома Зудека (и подразумевающие под этим термином выраженные трофические расстройства, требующие специальной терапии), чаще всего приводят цифры от 5 до 30 %.
Так, согласно данным С. Wulle, при всех переломах костей верхней конечности синдром Зудека наблюдается в среднем в 8,5 % случаев. I. Heinzel приводит следующие данные о частоте синдрома Зудека при различной локализации переломов: ключица, лопатка, проксимальный эпиметафиз и диафиз плеча — 9,4—20,3 %, область локтевого сустава—13,6 %, средняя и нижняя треть предплечья — 13,5—22,4%, кости кисти — 4,9—9,5%. По мнению С. Wulle, почти половина всех случаев синдрома Зудека на верхней конечности наблюдается при переломах лучевой кости в классическом месте. О большой частоте нейродистрофических поражений кисти при переломах костей предплечья в области дистальных эпиметафизов свидетельствуют также и наблюдения других авторов: Н. А. Шварц — 18,3 %, М. А. Абдулхабиров — 28,0 %, Е. С. Строков — 19,8 %.
В то же время описания синдрома Зудека при переломах плечевой кости (за исключением упомянутой статистики I. Heinzel) в литературе представлены, как правило, лишь единичными наблюдениями. Легкие травмы дистальных отделов руки (ушибы, разрывы связок, вывихи) осложняются синдромом Зудека в 0,5—3,6 % случаев [Brunner В.], т. е. в 10—15 раз реже, чем переломы. Обращаем внимание читателей на то обстоятельство, что изложенные выше данные посвящены лишь синдрому Зудека (т. е. нейротрофическим поражениям преимущественно дистальных отделов руки) и, таким образом, не полностью отображают истинную частоту посттравматической дистрофии.
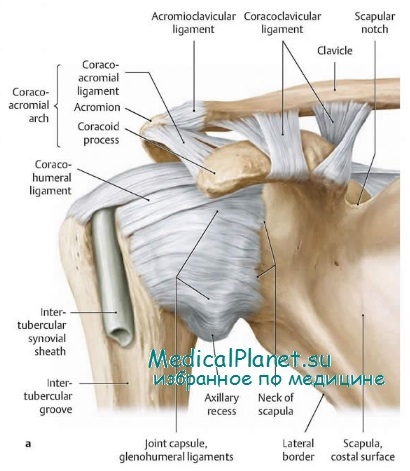
Как уже подчеркивалось выше, наличие шейно-плечевого и плечелопаточного нейродистрофических синдромов после повреждений плечевого сустава в большинстве случаев можно лишь угадывать в приводимом в литературе громоздком перечне посттравматических «контрактур», «артрозов», «артритов», «бурситов» и т. д. Согласно нашим данным, топография нейродистрофических поражений руки в решающей мере определяется локализацией первоначальных повреждений: при переломах дистального эпиметафиза лучевой кости формируются в основном синдромы Зудека и плечо—кисть, а при повреждениях области плечевого сустава — плечевой и шейно-плечевой нейродистрофические синдромы. Причем область плечевого сустава даже еще более уязвима (в смысле возможного возникновения посттравматических нейротрофических расстройств), чем дистальные отделы предплечья и кисть. Так, легкие повреждения плечевого сустава (надрывы связок, ушибы, вывихи) осложняются посттравматической дустрофией в 26,2 % случаев, т. е. немногим реже, чем переломы проксимального конца плечевой кости (31-40,1 %).

По мнению Rh. Vichar’d и соавт., при вывихах плеча, вследствие давления смещенной головки, интерпозиции сухожильно-периартикулярных тканей и грубых врачебных манипуляций часто повреждается подмышечный нерв, что и является причиной последующих болей и контрактуры в плечевом суставе. В ряде случаев нейротрофические нарушения могут быть обусловлены также травмой надлопаточного нерва [Montagna P.]. Однако по данным Э. П. Кузнецова, при вывихах плеча сопутствующие повреждения периферических нервов (т. е. всех ветвей плечевого сплетения) встречаются лишь в 3,8 % случаев, т. е. значительно реже, чем посттравматические функциональные нарушения в целом.
Г. И. Турнер в развитии нейротрофических нарушений при переломах лучевой кости в классическом месте решающее значение придавал травматизации «трофического» заднего межкостного нерва предплечья. Согласно С. Wulle и A. J. Tahmoush и соавт., при переломах костей предплечья в области ди-стального эпиметафиза межкостные ветви лучевого нерва, а также срединный и локтевой нервы могут пострадать:
1) в связи с ушибом или размозжением их в момент травмы;
2) вследствие вторичного сдавления отеком и фиброзной тканью;
3) в результате прогрессирующего внутриневрального фиброза.
Повреждения периферических нервов чаще всего (в 17 % случаев) предшествуют формированию наиболее тяжелого клинического варианта посттравматической дистрофии руки—синдрома плечо—кисть, реже травматические невриты сопровождают синдромы плечелопаточный и Зудека и очень редко — шейно-плечевой синдром. Причем у пострадавших с синдромами Зудека и плечо — кисть обычно наблюдаются симптомы грубого раздражения нервов, а при проксимальных клинических вариантах рефлекторной дистрофии (шейно-плечевом и плечелопаточном синдромах) травма периферических нервов обычно проявляется лишь кратковременными парезами.
М. В. Волков и Н. А. Любошиц предостерегиют ортопедов-травматологов от чрезмерного увлечения погружным остеосинтезом, который, по их мнению, обусловливает дополнительную травматизацию периферических нервных образований и, следовательно, повышает опасность возникновения нейротрофических осложнений. У 52 наших больных с переломами проксимального эпиметафиза плечевой кости были предприняты различны оперативные вмешательства (открытая репозиция, остеосинтез и др.). Посттравматическая дистрофия отмечена у 16 (30,1 %) из них, т. е. не чаще, чем при консервативном методе (в 34,3 % случаев). При переломах лучевой кости в классическом месте оперативные методы лечения (дистракционный и диафиксация) использованы у 118 пострадавших. Более чем у половины из них (у 63) развились нейродистрофические синдромы. Мы не склонны связывать последнее обстоятельство с «вредностью» чрескожного остеосинтеза или дистракции (применяющихся при наиболее сложных переломах). Однако это дает основание утвреждать, что при достаточной тяжести первоначальных повреждений использование перечисленных методов само по себе не в состоянии существенно уменьшить частоту посттравматической дистрофии руки.
— Рекомендуем далее ознакомиться со статьей «Влияние возраста на развитие нейродистрофических синдромов руки»
Оглавление темы «Посттравматическая дистрофия руки»:
- Посттравматическая дистрофия руки. Актуальность проблемы
- Иннервация и трофика тканей руки
- Синдромы Зудека и плечо — кисть. Причины
- Плечелопаточный болевой синдром. Причины
- Влияние локализации травмы на посттравматическую дистрофию руки
- Влияние возраста на развитие нейродистрофических синдромов руки
- Психические нарушения у больных с посттравматической дистрофией руки. Варианты
- Шейный остеохондроз как причина посттравматической дистрофией руки. Патогенез
- Внутренние болезни как причина посттравматической дистрофией руки. Патогенез
- Рефлекторные мышечно-тонические нарушения при посттравматической дистрофии руки. Патогенез
Источник
