Посттравматический рубец код по мкб 10
Рубрика МКБ-10: L91.0
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L80-L99 Другие болезни кожи и подкожной клетчатки / L91 Гипертрофические изменения кожи
Определение и общие сведения[править]
Келоид
Келоид — своеобразное плотное разрастание соединительной ткани, приобретающее вид опухолевого образования. Келоид можно рассматривать как форму дерматофибромы. Наблюдают преимущественно у женщин.
Этиология и патогенез[править]
Этиология и патогенез не ясны.
Различают истинный (спонтанный) келоид, развивающийся самопроизвольно, и ложный (рубцовый) келоид, возникающий на месте травмы или ожога. Истинный келоид часто возникает в местах незамеченных травм, разрешившихся пиококковых высыпаний и акне. У некоторых больных обнаруживают обменные и эндокринные нарушения, в частности снижение глюкокортикоидной активности коркового вещества надпочечников. Определённое значение в образовании келоида придают хроническим инфекциям (туберкулёз) и системным поражениям соединительной ткани. Важную роль играют повреждения кожи, особенно ожоги.
Mopфологическая картина истинных и ложных келоидов аналогична. В свежих келоидах — молодая соединительная ткань с большим количеством юных фибробластов, богатых протоплазмой, тучных клеток; окраска метахроматична вследствие обилия мукозной субстанции, повышено содержание гиалуроновой кислоты. Позднее количество клеток уменьшается, однако появляются плазматические клетки. В расположении их появляется значительная беспорядочность, клеточные тяжи как бы переплетаются между собой, появляются гиалиновые массы. Особенностью келоида является крайняя бедность сосудами и эластическими волокнами и наличие нервных окончаний.
Келоид следует отличать от гипертрофического рубца.
Гипертрофический рубец никогда не распространяется за пределы границ первичной раны, тогда как келоид прорастает в окружающие ткани и имеет характерные контуры. Келоид приподнят над кожей наподобие водяной капли, а гипертрофический рубец сливается с окружающими тканями. Различие между келоидом и гипертрофическим рубцом хорошо видно на поперечном разрезе. Келоид резко поднимается над здоровой кожей, образуя выпуклость, его поверхность, как правило, гладкая, в то время как поверхность гипертрофического рубца неровная, выступы чередуются на ней с атрофическими погружениями и впадинами. Келоид по сравнению с гипертрофическим рубцом не обладает тенденцией к спонтанному обратному развитию. Гипертрофический рубец со временем обычно рассасывается или уплощается, хотя иногда на это уходят месяцы и годы. Келоидный рубец быстро разрастается за пределы травмированного участка и далее остаётся без изменений.
Клинические проявления[править]
Истинный келоид в большинстве случаев — изолированное, одиночное опухолевидное образование розового цвета, плотной консистенции, возвышающееся до 0,5 см над уровнем кожи. Оно расположено чаще на груди, и от него отходят во все стороны отростки, похожие на клешни рака, на его поверхности нередко имеются и телеангиэктазии.
Келоид имеет обычно вначале небольшие размеры, затем, быстро разрастаясь, за относительно короткий срок увеличивается до определённых размеров и в таком виде остаётся без изменений долгие годы. Общее состояние больного не страдает. Келоид обычно безболезнен, лишь изредка он может быть причиной невралгических болей.
Ложный келоид может возникнуть на любом повреждённом участке кожи, в месте бывших рубцов, угрей, фурункулов, ожогов. Вначале образуется обычный рубец, который начинает разрастаться, постепенно возвышаясь над уровнем кожи на 0,5-1 см и превращаясь в ложный келоид, соответствующий форме предшествующего дефекта (линейная, продолговатая или округлая). Очень редко ложные келоиды захватывают неповреждённую кожу. Ложные келоиды имеют вначале красный или синюшный, затем белый цвет или цвет нормальной кожи. Иногда их может быть много, тогда в области суставов они вызывают образование контрактур. Рубцовые келоиды часто сопровождаются мучительным зудом.
Келоидный рубец: Диагностика[править]
Диагноз обычно не представляет затруднений, его ставят на основании клинической картины.
Дифференциальный диагноз[править]
Дифференциальный диагноз проводят с дерматофибромой, дерматофибросаркомой выбухающей, липомой, гипертрофическим рубцом.
Келоидный рубец: Лечение[править]
Во избежание образования рубцового келоида необходимо проводить активное лечение ран и воспалительных процессов на коже, в более ранние сроки производить кожную пластику при ожогах и применять давящие повязки на рубец. Некоторые авторы рекомендуют хирургическое иссечение келоида с последующим введением суспензии гидрокортизона. Медикаментозное лечение гипертрофических и келоидных рубцов одинаково: с интервалом 6 нед непосредственно в рубцовую ткань вводят триамцинолон (10 мг/мл). Альтернативный метод, с помощью которого можно добиться частичного сглаживания рубца, — ежедневная аппликация геля диметикона в течение 4-6 мес. При наличии контрактур от рубцового келоида значительную роль играет оперативное лечение, которое эффективно только после прекращения роста келоида. Оперативному вмешательству должно предшествовать консервативное лечение, что резко снижает опасность рецидивирования келоида.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
«Клиническая хирургия. В 3 т. Том 1 [Электронный ресурс] : национальное руководство / Под ред. В.С. Савельева, А.И. Кириенко. — М. : ГЭОТАР-Медиа, 2008. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970406748.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Гидрокортизон
- Метилпреднизолон
- Преднизолон
Источник
Келоидный рубец (МКБ 10) – это шрамовое образование, которое формируется на участке пораженного кожного покрова. Повреждение необходимо обрабатывать, иначе следы могут остаться на всю жизнь. Келоидный шрам также свидетельствует о скором заживлении разрушенных кожных тканей.

Что такое по МКБ 10
Келоидный рубец по коду мкб 10 классифицируется как физиологическое явление. Это результат восстановления тканей, деформированных искусственным способом. Зачастую шрамы заживают и становятся незаметными, но келоидные отличаются ярко выраженным характером и внешним видом.
Келоид – плотный нарост, который внешне может напоминать опухоль, отличается следующими особенностями:
- Рубец находится за границами поврежденного участка. Разрастается в горизонтальном направлении.
- Келоид – это рубцовый шрам, который характеризуется острыми болями, зудом. Яркий пример – ощущение стягивания кожи.
- Если гипертрофический дефект со временем становится практически невидимым, то коллоидный не меняет цвета, размера. Это происходит из-за того, что внутрь растут кровеносные сосуды.
Причины и симптомы образования
К формированию болезных шрамов приводят даже незначительные дефекты кожного покрова. Среди основных причин выделяются:
- Самостоятельное лечение раны. Если края рассечения соединены неправильно, кожа деформируется и болезни не избежать. Эту ошибку может допустить и врач.
- Келоид появляется как последствие инфекционного заражения. Дезинфекция и применение соответствующих средств – обязательное условие безопасного лечения раны.
- Как подтверждает код по мкб 10, келоидный рубец образуется после слишком сильного натяжения кожи во время наложения швов. Это портит внешний вид изначально и в дальнейшем становится фактором разрушающего воздействия.
- Медицинские обследования определяют келоиды как результат гормонального дисбаланса. В том числе среди причин выделяется иммунодефицит.
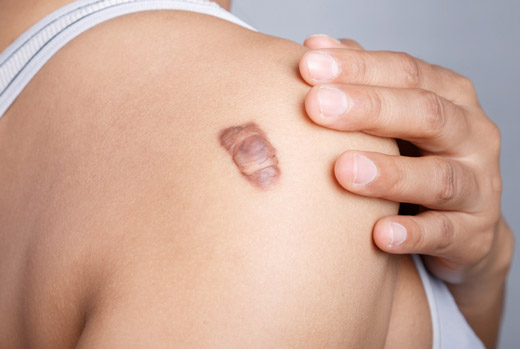
Международная классификация заболевания берет в расчет наследственную предрасположенность. Обилие шрамов у родственников может говорить о высокой вероятности формирования келоидного рубца.
Возможные осложнения
Международный классификатор не фиксирует келоиды как опасные заболевания, составляющие угрозу и приводящие к тяжким осложнениям. Это не станет причиной будущей опухоли, злокачественного образования, которое составляет риск для жизни.
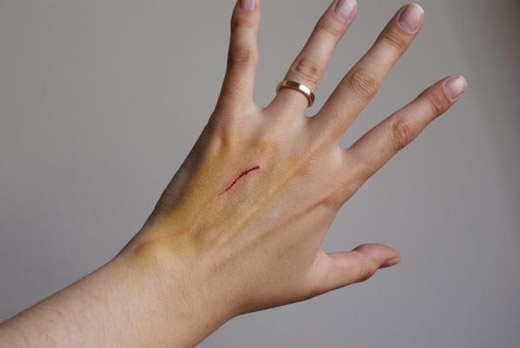
Удаление и изменение рубцов инициируется по двум причинам:
- Эстетическая. Выглядит некрасиво на открытом участке кожи. Шрам не маскируется под загар и при прорастании кровеносных сосудов выделяется на теле.
- Практическая. Рубцы, расположенные на сгибе суставов, сковывают движения. При ношении плотной обтягивающей одежды наступает дискомфорт и зуд от растирания.
Профилактика появления
Предупредить появление келоида можно следующими способами:
- Бандажи. Специальные повязки, создающие сильное давление, локализуют очаг распространения. Однако не каждая рана допускает применение таких решений.
- Сбалансированное лечение. Своевременно обращение к врачу поможет дезинфицировать рану и разработать индивидуальную программу для восстановления. Применение уксуса и других агрессивных средств ведет к побочным эффектам.
- Осторожность. Выдавливать гнойник или массировать рубец из-за зуда нельзя. Это говорит о воспалительном процессе, поэтому стоит обратиться к специалисту.
- Холодный покой. Бани, сауны и высокие температуры противопоказаны пациентам с келоидами.
В большинстве деформация шрамов – это следствие инфицирования раны. При получении ссадины или механического повреждения кожи главное – вовремя обратиться к врачу, не нагружать деформированные ткани и не заниматься самолечением.
Статья проверена редакцией
Не нашли подходящий совет?
Задайте вопрос эксперту
или смотрите все вопросы…
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рубец на матке.

Рубец на матке
Описание
Рубец на матке. Гистологически измененный участок маточной стенки, сформировавшийся после ее повреждения в ходе оперативных и диагностических вмешательств или травм. У небеременных женщин клинически не проявляется. При гестации и родах может осложниться разрывом с соответствующей симптоматикой. Для оценки состояния рубцовой ткани применяют гистерографию, гистероскопию, УЗИ тазовых органов. При угрожающем разрыве рекомендованы методы динамического наблюдения за состоянием плода (КТГ, допплерография маточно-плацентарного кровотока, УЗИ плода). Патология не подлежит лечению, но является одним из ключевых факторов, влияющих на выбор естественного или оперативного родоразрешения.
Дополнительные факты
По различным данным, в последние годы число беременных с рубцом на матке увеличилось до 4-8% и даже более. С одной стороны, это связано с более частым родоразрешением методом кесарева сечения (в России так завершается до 16% беременностей, а в Европе и США — до 20%). С другой стороны, благодаря использованию современных хирургических техник улучшились репродуктивные возможности женщин с диагностированной миомой матки или анатомическими аномалиями этого органа. Кроме того, при наличии показаний гинекологи всё чаще решаются на вылущивание миомы на 14-18-й неделе беременности. Высокая вероятность осложнений беременности и родов при наличии рубца на маточной стенке требует особого подхода к их ведению.
Рубец на матке
Причины
Рубцевание маточной стенки происходит после различных травматических воздействий. Наиболее распространенными причинами замещения мышечных волокон миометрия рубцовой тканью являются:
• Кесарево сечение. Плановое или экстренное родоразрешение хирургическим путем завершается ушиванием разреза. На сегодняшний день это наиболее распространенная причина возникновения рубцов на матке.
• Гинекологические операции. Рубцовая ткань в стенке матки формируется после миомэктомии, тубэктомии при внематочной беременности, реконструктивной пластики с удалением рудиментарного рога двурогой матки.
• Разрыв матки в родах. Зачастую при разрыве тела или шейки матки с переходом за внутренний зев принимается решение о сохранении органа. При этом рана ушивается, а после ее заживления формируется рубец.
• Повреждение при инвазивных манипуляциях. Прободением стенки матки может завершиться хирургический аборт, диагностическое выскабливание, значительно реже — эндоскопические процедуры. После такого повреждения рубец обычно бывает небольшим.
• Травма живота. В исключительных случаях целостность маточной стенки нарушается при проникающих ранениях брюшной полости и малого таза во время ДТП, несчастных случаев на производстве и пр.
Патогенез
Формирование рубца на матке — естественный биологический процесс ее восстановления после механического повреждения. В зависимости от уровня общей реактивности и размера разреза, разрыва или прокола заживление маточной стенки может происходить двумя способами — путем реституции (полноценной регенерации) или субституции (неполноценного восстановления). В первом случае поврежденный участок замещается гладкомышечными волокнами миометрия, во втором — грубыми пучками соединительной ткани с очагами гиалинизации. Вероятность формирования соединительнотканного рубца возрастает у пациенток с воспалительными процессами в эндометрии (послеродовым, хроническим специфическим или неспецифическим эндометритом ). Для полного созревания рубцовой ткани обычно требуется не менее 2 лет. От типа заживления напрямую зависит функциональная состоятельность матки.
Классификация
Клиническая классификация рубцов на матке основана на типе ткани, которой был замещен поврежденный участок. Специалисты в сфере акушерства и гинекологии различают:
• Состоятельные рубцы. Эластичные участки, которые образованы волокнами миометрия. Способны сокращаться в момент схватки, устойчивы к растяжению и значительным нагрузкам.
• Несостоятельные рубцы. Малоэластичные участки, образованные соединительнотканными и недоразвитыми мышечными волокнами. Не могут сокращаться при схватках, неустойчивы к разрыву.
При определении плана обследования и акушерской тактики важно учитывать локализацию рубцов. Рубцово-измененными могут быть нижний сегмент, тело, шейка с участком, прилегающим к внутреннему зеву.
Симптомы
Вне беременности и родов рубцовые изменения маточной стенки клинически никак не проявляются. В позднем гестационном периоде и родах несостоятельный рубец может разойтись. В отличие от первичного разрыва клинические проявления в этих случаях являются менее острыми, у некоторых беременных симптоматика на начальном этапе может отсутствовать. При угрозе повторного разрыва в дородовом периоде женщина отмечает боль разной интенсивности в эпигастрии, нижней части живота и пояснице. На стенке матки может прощупываться углубление. По мере усугубления патологии повышается тонус маточной стенки, появляются кровянистые выделения из влагалища. Прикосновение к животу беременной резко болезненно. О свершившемся разрыве по рубцу свидетельствует резкое ухудшение самочувствия со слабостью, бледностью, головокружением вплоть до потери сознания.
Возможные осложнения
Рубцовое изменение маточной стенки становится причиной аномалий в расположении и креплении плаценты — ее низкого расположения, предлежания, плотного крепления, приращения, врастания и прорастания. У таких беременных чаще наблюдаются признаки фетоплацентарной недостаточности и гипоксии плода. При значительных размерах рубца и его локализации в истмико-корпоральном отделе повышается угроза отслойки плаценты, самопроизвольного аборта и преждевременных родов. Наиболее серьезной угрозой для беременных с рубцовыми изменениями маточной стенки является разрыв матки при родах. Такое патологическое состояние зачастую сопровождается массивной внутренней геморрагией, ДВС-синдромом, гиповолемическим шоком и в подавляющем большинстве случаев – антенатальной гибелью плода.
Диагностика
Ключевой задачей диагностического этапа у больных с предполагаемым рубцом на матке является оценка его состоятельности. Наиболее информативными методами обследования в таком случае считаются:
• Гистерография. О несостоятельности рубцовой ткани свидетельствует измененное положение матки в полости таза (обычно с ее значительным смещением вперед), дефекты наполнения, истончение и зазубренность контуров внутренней поверхности на участке возможного рубца.
• Гистероскопия. В области рубцевания может отмечаться втяжение, свидетельствующее об истончении миометрия, утолщение и белесоватая окраска при наличии большого массива соединительной ткани.
• Гинекологическое УЗИ. Соединительнотканный рубец отличается неровным или прерывистым контуром, миометрий обычно истончен. В маточной стенке определяется много гиперэхогенных включений.
Полученные в ходе исследований данные учитывают при планировании следующей беременности и разработке плана ее ведения. С конца 2-го триместра таким беременным раз в 7-10 дней выполняют УЗИ рубца на матке. Рекомендованы УЗИ плода, допплерография плацентарного кровотока. При подозрении на угрожающий разрыв по рубцу в родах с помощью наружного акушерского исследования оценивают форму матки и ее сократительную активность. В ходе УЗИ определяют состояние рубцовой ткани, выявляют участки истончения миометрия или его дефекты. Для наблюдения за плодом применяют ультразвуковое исследование с допплерометрией и кардиотокографию.
Дифференциальная диагностика
Дифференциальную диагностику проводят с угрожающим абортом, преждевременными родами, почечной коликой, острым аппендицитом. В сомнительных случаях рекомендован осмотр уролога и хирурга.
Лечение
В настоящее время каких-либо специфических способов лечения рубцовых изменений на матке не существует. Акушерская тактика и предпочтительный способ родоразрешения определяются состоянием рубцовой зоны, особенностями течения гестационного периода и родов. Если при эхографии было определено, что плодное яйцо прикрепилось к стенке матки в области послеоперационного рубца, женщине рекомендуют прервать беременность при помощи вакуум-аспиратора. При отказе пациентки от аборта обеспечивается регулярный контроль над состоянием матки и развивающегося плода.
Самостоятельные роды при рубце на матке рекомендованы женщинам с одним ранее перенесенным кесаревым сечением, выполненным через поперечный разрез. Обязательными условиями для выбора в пользу естественного родоразрешения являются неосложненная беременность, состоятельность рубцовой ткани, нормальное функционирование плаценты и ее крепление вне зоны рубцовых изменений, головное предлежание плода, его соответствие размерам таза матери. В таких случаях беременную госпитализируют на 37-38 неделе беременности для комплексного обследования. Для улучшения прогноза с началом родов показано назначение спазмолитиков, антигипоксических и седативных препаратов, средств для улучшения фетоплацентарного кровотока.
Пациенткам с высоким риском повторного разрыва рекомендовано оперативное родоразрешение. Прямыми показаниями являются:
• Продольный рубец. Вероятность расхождения рубцовой ткани после рассечения маточной стенки в продольном направлении в разы выше, чем при поперечных разрезах.
• Наличие более одного рубца. Если женщина перенесла больше одного кесарева сечения, беременность завершают хирургическим способом.
• Некоторые гинекологические вмешательства. Консервативная миоэктомия узла на задней стенке матки, реконструктивная пластика при аномалиях развития матки и операция по поводу шеечной беременности являются противопоказаниями к естественным родам.
• Перенесенный ранее разрыв матки. Если прошлые роды осложнились разрывом маточной стенки, очередную беременность завершают кесаревым сечением.
• Несостоятельность рубца. При выявлении диагностических признаков преобладания в области рубца грубоволокнистой соединительной ткани выполняют операцию.
• Патология плаценты. Хирургическое родоразрешение показано при предлежании плаценты или ее расположении в зоне рубцевания.
• Клинически узкий таз. Нагрузки, возникающие при прохождении плода, размеры которого не соответствуют тазу роженицы, как правило, провоцируют повторный разрыв.
Если во время самопроизвольных родов у роженицы, имеющей рубец на матке, возникла угроза разрыва, кесарево сечение выполняется в экстренном порядке. После операции дефект маточной стенки ушивается. Экстирпацию матки осуществляют лишь при обширных повреждениях с невозможностью ушивания или возникновении массивных интралигаментарных гематом.
Профилактика
Выбор правильной акушерской тактики и динамическое наблюдение за беременной сводит к минимуму вероятность осложнений во время беременности и в процессе родов. Женщине, перенесшей кесарево сечение или гинекологические хирургические вмешательства, важно планировать беременность не ранее чем через 2 года после хирургического вмешательства, а при ее наступлении регулярно посещать акушера-гинеколога и выполнять его рекомендации. Для профилактики повторного разрыва необходимо обеспечить грамотное обследование пациентки и постоянное наблюдение за рубцом, выбрать оптимальный способ родоразрешения с учетом возможных показаний и противопоказаний.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
