Посттравматический болевой синдром что это


Такой термин, как «посттравматический синдром», используется для обозначения расстройств разного характера (двигательных, вегетативно-трофических, чувствительных), которые подразумевают боль после травмы верхней или нижней конечности.
Принято выявлять два типа посттравматического болевого синдрома:
- Для обозначения первого типа используется термин «рефлекторная симпатическая дистрофия». Она может появляться как после небольших, так и после тяжёлых травм. Так, посттравматический синдром головного мозга развивается после механических повреждений головы и черепно-мозговых травм;
- Второй тип посттравматической боли может возникнуть при повреждении периферического нерва или одной из его ветвей. Нередко он возникает после огнестрельных ранений, которые приводят к натяжению периферического нерва.
Лечение посттравматического синдрома — одно из приоритетных направлений в Клинике боли ЦЭЛТ. В арсенале наших специалистов имеется целый ряд современных методов лечения, которые вернут вас к привычному образу жизни.
В ЦЭЛТ вы можете получить консультацию специалиста-алголога.
- Первичная консультация — 4 000
- Первичная консультация заведующего Клиникой боли — 4 500
Записаться на прием
Клинические проявления посттравматического синдрома
Симптоматика посттравматического синдрома отличается в зависимости от стадий заболевания.
Стадия I
Первая стадия является острой и может длиться до трёх месяцев. Её симптомы заключаются в следующем:
- болевые ощущения разного характера: ноющие, жгучие, леденящие, пульсирующие;
- отёк поражённой конечности;
- ограничение подвижности;
- снижение силы мышц.
Стадия II
Вторую стадию называют дистрофической; её длительность составляет до двенадцати месяцев, но нередко и дольше. В этот период времени в больной конечности происходят дистрофические изменения, которые приводят к огрубению кожи и сопровождаются следующим:
- бледность или посинение кожных покровов;
- сухость кожи;
- атрофия подкожной жировой клетчатки;
- усиление ограниченности подвижности суставов;
- снижение плотности костной ткани.
Стадия III
На третьей, атрофической стадии болевые ощущения приобретают постоянный интенсивный характер и существенно усиливаются даже при малейших движениях повреждённой ногой или рукой. Происходит деформация, которая вызвана атрофией мышц; отёчность при этом уходит.
Наши врачи

Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 17 лет
Записаться на прием
Диагностика посттравматического синдрома
Поскольку специальных методов инструментальной диагностики не существует, диагноз «посттравматический синдром» специалисты Клиники боли ЦЭЛТ ставят на основе симптоматики. Для этого применяется алгоритм, учитывающий субъективные и объективные симптомы в истории развития синдрома.
Помимо этого, может применяться целый ряд методов инструментальной диагностики, направленный на определение участия симпатической нервной системы в развитии болевых ощущений. Методы включают в себя:
- симпатическую блокаду;
- исследование температуры кожного покрова;
- исследование судомоторной функции;
- метод вызванных кожных симпатических потенциалов.
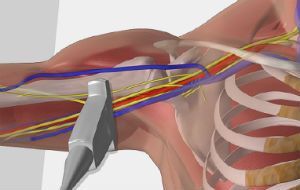
- Стоимость: 4 000 руб.
- Продолжительность: 15 минут
Помимо этого, могут быть проведены:
- рентгенография костей;
- элетроейромиография;
- исследования вызванных соматосенсорных потенциалов.
Лечение посттравматического синдрома
В первую очередь после постановки диагноза «посттравматический синдром» проводится блокирование симпатической иннервации поражённой конечности. Это не только позволяет ещё раз подтвердить правильность диагноза, но и имеет терапевтическое значение.
Лечение посттравматического синдрома в виде невральных блокад может осуществляться путём внутривенных инъекций, а также инъекций в определённые области. Так, при болевых ощущениях в руке и голове инъекция проводится в область поясничных симпатических узлов.
Если симпатическая блокада принесла желаемый эффект, то применяется системное лечение, которое предусматривает повторные внутривенные вливания фентоламина. Физиотерапевтические меры позволяют восстановить функции пострадавшей конечности.
Специалисты Клиники боли ЦЭЛТ имеют за плечами внушительный опыт успешного лечения посттравматического синдрома. Обращайтесь и меняйте свою жизнь в лучшую сторону!
Источник
Посттравматическое стрессовое расстройство это — последствие перенесенного сильного психологического переживания отражающегося на подсознании и последующей жизни. Психика человека не всегда самостоятельно может справиться с тяжелой травмой, которая буквально взрывает защитный барьер организма. Признаки синдрома появляются после сильнейшего эмоционального психотравмирующего события. В целом последствия стресса запускают разрушающий механизм и наносят непоправимый удар всем физиологическим системам и органам человека.
Посттравматическое расстройство симптомы:
- повышенная нервная возбудимость;
- цикличность воспоминаний о трагедии;
- полное погружение в мысли о прошлом;
- эмоциональная холодность, апатия и депрессивное состояние;
- немотивированная агрессия;
- отчуждение от общества
Моменты повышенной тревожности и нервного перенапряжения, при попытке очередной раз вспомнить и разобраться в случившейся ситуации, переходят в церебрастенический комплекс. На фоне нервного расстройства, которое провоцирует бессонницу, кошмарные сны, отказ от еды, привычного образа жизни, в нервной и других системах организма происходит сбой в их работе.

Подобная патология развивается стремительно, человек неожиданно понимает, что он ничего не может исправить и это очень сильно его угнетает. Иногда малейшее воспоминание о трагедии — слова, сказанные в тот момент, запахи или другие факторы, становятся причиной очередного нервного приступа. После этого клиническое состояние человека ухудшается. Посттравматический стрессовый синдром, то есть ПТСР прогрессируя, заводит больного в своеобразный тупик, из которого он не может найти выход самостоятельно.
Развивается зацикленность на тяжелых переживаниях, замкнутость и как следствие тяжелое депрессивное состояние. Чаще всего в связи с ригидностью психики, слабыми компенсаторными механизмами и слабой адаптацией нервное расстройство настигает лиц старшего возраста и детей. Женщины, в отличие от мужчин более подвержены этому синдрому.
Посттравматическое стрессовое расстройство, возникшее как следствие трагического события, возникает от разных ситуаций:
- природная или техногенная катастрофа;
- террористический акт или военный конфликт;
- смерть близкого человека, выкидыш при беременности;
- нападение с целью ограбления, избиение;
- жестокость и насилие;
- неизлечимое заболевание;
- сильные физические и психологические травмы
- и другие серьезные психологические стрессы;

Шок и моральная травма, следующая после инцидента, заставляют человека считать себя виновным в случившемся, что обесценивает его как личность. Его мировоззрение и жизненные идеалы терпят крах, невозможность контролировать собственную жизнь, наводит на мысль о ее никчемности. Если вовремя не начать лечение, человек может нанести сам себе телесное повреждение и даже покончить с собой.
Степень непосредственного участия человека в экстремальной ситуации напрямую влияет на развитие и течение синдрома. Свидетель события меньше подвержен риску возникновения синдрома в отличие от активного участника или жертвы трагедии. Согласно статистических данных у 30% свидетелей и у 95% участников проявляется стрессовое расстройство в тяжелой форме. В каждом конкретном случае все зависит от социальных условий, в которых находится человек после получения моральной и зачастую физической травмы. Заболевание протекает у больного значительно тяжелее при определенных индивидуальных особенностях, которые усугубляют его течение. В случае с отягощенной наследственностью, в анамнезе которой зафиксированы психические болезни, склонность к суициду, наркотическая, алкогольная и подобного плана зависимость риск развития заболевания повышается. Таким образом, причиной развития синдрома может быть любое сильное волнение, которое вызывает нервное перенапряжение психоэмоционального фона человека.
По квалификации посттравматическое расстройство выражено 4 видами:
- острый синдром — протекающий от 2 до 3 месяцев, характерен яркими клиническими проявлениями;
- хронический синдром — симптомы нарастают в течение полугода, характерны полнейшим истощением нервной системы, изменением образа жизни и апатией;
- деформационный синдром — развивается при вялотекущем хроническом расстройстве нервной системы, характерен возникновением навязчивых невротических состояний. Усугубляется тревожным фоном и фобиями.
- отстроченный синдром — чаще всего возникает как следствие на неожиданный внешний раздражитель после травмы, спустя полгода;
Лечение посттравматического расстройства
Лечение посттравматического расстройства, должно проходить под строгим контролем специалистов в комплексе: медикаментозная терапия и реабилитация. Применение медикаментов обусловлено наличием показаний, то есть при постоянном нервном напряжении, повышенной тревоге, пугливости, при навязчивых воспоминаниях, состоянии апатии и галлюцинациях.

Нарушения в вегето-сосудистой системе, сильное сердцебиение, перепады давления, отказ от пищи сказываются не только на психике человека, но и наносят непоправимый вред организму. Психотерапия и психокоррекция, в отличие от медикаментозного лечения, иногда выступают как отдельный, самостоятельный метод, в лечении нервных расстройств. Но лечение лекарственными препаратами одновременно с сеансами психотерапевта, приносит более быстрый и эффективный прорыв.
Как лечить посттравматический синдром обсуждается лечащим врачом совместно с психотерапевтом, поскольку важным в его преодолении может оказаться даже незначительный момент. Зачастую при легком протекании заболевания назначаются седативные препараты и успокоительные отвары лекарственных трав. При необходимости высокого купирования ярко выраженных симптомов ПТСР, назначаются антидепрессанты.
Антидепрессанты, стабилизируя состояние нервной системы, хорошо снимают тревожность, тем самым уменьшая количество приступов навязчивого воспоминания. Значительно снижается нервозность и раздражительность, исчезают приступы немотивированной агрессии, снижается тяга к наркотикам и алкоголю. Однако следует учитывать, что посттравматический синдром, первые дни приема антидепрессантов, может усугубиться, под действием большой не уточненной дозы лекарства. Поэтому прием медикаментов проводится под контролем лечащего врача, для определения точной дозы препарата. Поскольку повышения тревожности может спровоцировать агрессивное состояние и усугубить ход лечения заболевания. При вегетативных расстройствах дополнительно назначаются бета-блокаторы и транквилизаторы при неврастенических симптомах.

Для уменьшения тревоги и галлюцинаций, как последствия нервного перевозбуждения, назначаются нейролептики. Вспышки агрессии подавляются принятием дополнительных препаратов. Для стимуляции нервной системы при тяжелом расстройстве психики показано применения ноотропических средств, оказывающих стимулирующее воздействие на нервную систему в целом.
Учитывая, что побочное действием стимуляции нервной системы может выражаться бессонницей, прием препарата должен производиться в первой половине дня. Наряду с медикаментозным лечением обязательной является психотерапия, которая проводится несколькими этапами. Методы психотерапии, в зависимости от каждого конкретного случая, подразделяются на индивидуальные и групповые.
Установив доверительные отношения с пациентом на первом этапе, психолог настраивает его на положительный результат. Помогая преодолеть приступы навязчивых воспоминаний, специалист параллельно проводит психокоррекцию, с помощью которой избавляет от чувства агрессии и вины. На групповых сеансах врач взаимодействует с группой пациентов, которая собрана для борьбы с посттравматическими последствиями и объединена схожими проблемами. Такое лечение трудоемкое, но очень эффективное.
А как вы боретесь с посттравматическим синдромом? О чем думаете и что чувствуете? Помогают ли лекарства? Пишите комментарии и вопросы. Получайте квалифицированную помощь психолога. Ссылка на тему форума ниже ↙↙↙
⚠???????? Посттравматический синдром ????????⚠
Метки: медицинская психология, Посттравматический синдром
Следующая статья >>> Любовь без секса (влюбленность) возможна ли она
Следующая статья >>> Наивный человек кто это / Наивность и доверчивость
Источник
Черепно–мозговая травма (ЧМТ) является важнейшей медико–социальной проблемой, так как сопряжена со значительными распространенностью, медицинскими, социальными и экономическими последствиями, и эти последствия далеко не всегда коррелирует с тяжестью травмы.
По данным официальной статистики состояния здоровья населения России, травма вышла на второе место по распространенности, уступая лишь сердечно–сосудистым заболеваниям. Распространенность ЧМТ в России и странах СНГ составляет 4 случая на 1000 населения. У мужчин в возрасте 20–39 лет ЧМТ встречается в 2–3 раза чаще, чем у женщин. По данным ВОЗ, за последнее десятилетие отмечается устойчивый рост (до 2% в год) частоты повреждений головного мозга (ГМ). В структуре ЧМТ доминирует сотрясение ГМ – 81–90%, ушибы ГМ составляют 5–12%, его сдавление – 1–9% случаев. К последствиям перенесенных ЧМТ относят целый ряд неврологических и психических расстройств, которые можно обнаружить через 2–10 лет после травмы у 90% пациентов. Данные расстройства обычно определяют социальную дезадаптацию больных, приводя зачастую к временной утрате трудоспособности, нередко переходящей в стойкую утрату трудоспособности [1–2].
Как отмечалось ранее, значительный удельный вес имеет легкая ЧМТ – сотрясение и ушиб ГМ легкой степени. Прогноз при сотрясении и ушибе мозга легкой степени обычно благоприятный (при условии соблюдения пострадавшим рекомендованного режима и лечения). Практическое выздоровление или стойкая компенсация наблюдаются приблизительно у 30% больных с последствиями ЧМТ. У 15% пациентов имеющиеся нарушения функций после легкой травмы проявляются в основном посткоммоционным синдромом. Согласно другим данным прогрессирующее нарастание патологических явлений при легкой ЧМТ наблюдается у 50% пострадавших [3].
Сотрясение мозга (одна из наиболее частых форм легкой ЧМТ) клинически характеризуется триадой симптомов: потерей сознания, тошнотой или рвотой, ретро–, кон– или антероградной амнезией на короткий период времени. Очаговой неврологической симптоматики нет. Сразу после восстановления сознания характерны жалобы на головную боль, головокружение, слабость, шум в ушах [3–5].
В ответ на повреждение мозга при ЧМТ возникают нарушения мозгового кровообращения, ликвороциркуляции, проницаемости гематоэнцефалического барьера. Безусловно, при разной степени тяжести ЧМТ, выраженность патологических изменений в мозге различна. Вследствие избыточного обводнения клеток головного мозга и межклеточного пространства развивается отек и набухание мозга, что вместе с другими патологическими реакциями обусловливает повышение внутричерепного давления. Развертываются процессы смещения и сдавления мозга. Это, в свою очередь, вызывает дальнейшее ухудшение кровообращения, метаболизма и функциональной активности мозга. Неблагоприятным вторичным фактором поражения мозга является его гипоксия вследствие нарушения дыхания или кровообращения [6].
В Международной классификации болезней 10–го пересмотра (МКБ–10) состояния, возникающие после ЧМТ, обозначены термином «посткоммоционный (или постконтузионный) синдром», что указывает на наличие когнитивных, эмоциональных и поведенческих нарушений. Другие авторы предлагают для обозначения этого состояния следующие термины: «посттравматический синдром», «последствия ЧМТ», «травматическая болезнь ГМ» или «травматическая энцефалопатия».
Посттравматический синдром – это симптомокомплекс, включающий в себя головокружение, головную боль, трудности концентрации внимания, нервозность, нарушения сна и личностные расстройства.
Среди клинических проявлений головная боль является одним из наиболее постоянных симптомов во все периоды ЧМТ, причем лишь у части пациентов прослеживается определенная корреляция между тяжестью травмы и интенсивностью головной боли. Посттравматическая головная боль (ПГБ) парадоксально наиболее тяжела и чаще встречается после легких травм ГМ – в 89–92% случаев.
Факторы, определяющие плохой прогноз в отношении ПГБ:
– женщины более предрасположены к развитию посттравматической головной боли,
– у лиц старшего возраста восстановление проходит медленнее, и чаще развиваются остаточные явления,
– механические факторы (положение головы во время травмы – наклон или ротация) повышают риск развития головной боли в посттравматическом периоде.
Показано, что при более тяжелых травмах ПГБ отмечаются реже, а во многих случаях легких травм не всегда удается установить временную причинную связь между травмой и развившейся головной болью. Имеют значение и рентные установки, как фактора, способствующего хронизации ПГБ. Показано, что в странах, где пострадавшие в автомобильных авариях получают денежную компенсацию, частота ПГБ ниже [7].
Различают острую и хроническую ПГБ (ХПГБ). ПГБ, которая продолжается более двух месяцев, считается хронической. Как правило, частота и интенсивность ХПГБ не имеют четкой корреляции с тяжестью травмы, продолжительностью утраты сознания, амнезии, изменениями на ЭЭГ.
Структура ХПГБ у лиц, перенесших легкую ЧМТ, неоднородна. Преобладает ХПГБ напряжения (ХПГБН), реже встречается мигрень, посттравматическая цервикогенная головная боль (ПЦГБ) и комбинированный тип – сочетание ХПГБН с мигренью или ПЦГБ. Редкие варианты ХПГБ – посттравматическая кластерная и невралгическая боль. Важное значение имеет временная динамика ПГБ: чем больше времени прошло с момента травмы, тем меньше выражена ПГБ. Исключением являются ПГБ при субарахноидальном кровоизлиянии, гематоме. Хотя в большинстве случаев улучшение наступает между 6 и 12–м месяцами, многие пациенты имеют перманентную головную боль, с годами даже усиливающуюся.
В патогенезе острой ПГБ есть влияние как органических, так и психогенных факторов. К первым следует отнести сосудистые, ликвородинамические нарушения, травматическое повреждение мягких тканей головы, а при сочетанной краниоцервикальной травме – мышечно–скелетной системы шеи; ко вторым – психотравмирующую ситуацию, связанную с госпитализацией, проведением диагностических и лечебных мероприятий; тревожное ожидание и опасение появления «тяжелого осложнения».
Важное значение имеет эмоциональный стресс, который больной испытывает в связи с травмой. У пациентов с ХПГБ нередко имеют место особые обстоятельства травмы, несущие угрозу для жизни (криминальные, падение с большой высоты, транспортные), сами по себе порождающие развитие тревожно–депрессивных расстройств [8].
Течение легкой ЧМТ и полноценность посттравматической адаптации в определенной степени зависят от выраженности психо–вегето–соматической дизрегуляции в остром периоде. В формировании психовегетативного синдрома и ХПГБ играет роль травматическое воздействие на лимбико–ретикулярный комплекс, который наиболее подвержен ультраструктурным и микроваскулярным повреждениям при легкой ЧМТ. Большое значение имеет диффузное аксональное повреждение, которое приводит к обратимому разобщению коры, подкорковых структур и ствола мозга, нарушению функций интегративных структур, участвующих в формировании «болевого поведения».
Соотношение роли органических и психосоциальных факторов в патогенезе ПГБ с течением времени меняется: чем больше времени проходит с момента травмы, тем большее влияние приобретают психологические, социальные и ятрогенные факторы.
Ятрогения – это прежде всего неадекватное лечение в остром периоде: длительное стационарное лечение при отсутствии объективных показаний; необоснованная дегидратационная терапия, недостаточное использование сосудисто–ноотропных средств; несоблюдение постельного режима или его неоправданная длительность, высказывание при больном опасений о «грозных» последствиях ЧМТ.
Важную роль в посттравматической адаптации играют неблагоприятные биологические и психо–социальные факторы преморбида. В частности, среди больных с ХПГБ часто встречаются «болевые семьи» (больные с хронической головной болью среди близких родственников, постоянное обсуждение в семье болевых проблем и др.).
Несомненно, в хронизации ПГБ играет роль личность пострадавшего. Именно особенности личности определяют эмоциональную реакцию человека на боль, его болевое поведение, способность переносить и преодолевать боль. У больных с ХПГБ часто выявляют различные акцентуации характера, особенно эпилептоидного, неустойчивого, психастенического типов. Особенно склонны к хроническим болевым синдромам ипохондрические, демонстративные, депрессивные, зависимые, агрессивные личности.
Таким образом, механизмы развития ХПГБ не имеют принципиальных отличий от патогенеза нетравматических цефалгий, ЧМТ служит неспецифическим провоцирующим моментом в развитии ХПГБ, вызывающим декомпенсацию имевшихся нарушений, усиливает дезинтеграцию неспецифических систем, приводит к развитию психовегетативного синдрома, тревожно–депрессивных расстройств, нарушению деятельности ноцицептивных–антиноцицептивных систем и определяет выбор «болевого» органа. Неблагоприятная посттравматическая ситуация (ятрогения, психотравмы, семейно–культурологические факторы) способствуют закреплению ригидных тревожных поведенческих стереотипов и формированию «болевой личности».
Клинически ХПГБН характеризуется, как давящая, сжимающая по типу «каски», «тесной шапки»; средняя по интенсивности (по визуально–аналоговой шкале 5–6 баллов); чаще она начинается постепенно, продолжаясь целый день либо часть дня (обычно во второй половине). Локализация боли двухсторонняя, хотя может быть локальное преобладание, чаще соответствовавшее месту приложения травмирующей силы. Из сопровождающих симптомов больные с ХПГБН отмечают чувство давления на глазные яблоки, дурноту, повышенную чувствительность к громкому звуку и/или яркому свету. Головные боли могут сочетаться с другими алгическими синдромами: кардиалгиями, абдоминалгиями (не связанными с приемом пищи), дорсалгиями, болями в ногах при отсутствии объективных изменений в соответствующих зонах. Ведущими провоцирующими факторами при ХПГБН служат умственное и эмоциональное напряжение, психотравмирующие ситуации (стресс, волнение, ожидание, опасение, тревога), утомление глаз, позное перенапряжение, шум, свет, недостаток сна, перемена погоды. Боль никогда не возникает во время ночного сна; как правило, не усиливается при обычной физической нагрузке. У части больных с ХПГБН пальпаторно можно определить симметричный гипертонус и болезненность перикраниальных и шейных мышц.
Часто ХПГБН сопровождается астеническими, тревожно–депрессивными и ипохондрическими расстройствами. У таких пациентов можно обнаружить снижение степени самоконтроля, избыточное переживание боли, эмоциональную лабильность, нарушения сна (затрудненное засыпание; поверхностный сон с беспричинными или от незначительного шума пробуждениями; отсутствие ощущения бодрости после ночного сна; устрашающие, кошмарные, цветные сновидения; сноговорение). В когнитивной сфере имеет место снижение концентрации внимания и объема памяти [9–11].
Психопатологические синдромы относятся к частым последствиям ЧМТ. Среди посттравматических психических дисфункций преобладают синдромы пограничного уровня – астенические, неврозоподобные, психопатоподобные. В отдаленном периоде ЧМТ легкие психические дисфункции можно обнаружить у больных, преморбид которых характеризуется гармоничным развитием личности, но у таких пациентов чаще всего с течением времени происходит регресс данной симптоматики. У акцентуированных личностей (главным образом эпилептовидного и истерического круга), напротив, подобная динамика наблюдается гораздо реже, что является причиной социальной и трудовой дезадаптации, особенно в течение первых лет после ЧМТ. У этой категории больных астенические состояния имеют более тяжелое течение за счет наличия эмоциональной неустойчивости, повышенной тревожности, частых аффективных пароксизмов гнева, злобы, внутренней напряженности, несдержанности и взрывчатости, спонтанных колебаний настроения.
Вегетативные расстройства у перенесших ЧМТ больных представлены различными клиническими вариантами. Это связано с частым поражением гипоталамуса, ретикулярной формации мозгового ствола, неспецифических структур лобно–базальных и височно–медиобазальных отделов мозга, т.е. различных звеньев лимбической системы.
Вегетативные дизрегуляции обычно представлены психовегетативным синдромом. Характерны периодические подъемы артериального давления, синусовая тахикардия, брадикардия; нарушения терморегуляции (субфебрилитет, термоасимметрии, изменения терморегуляционных рефлексов), реже – обменно–эндокринные нарушения (гипо– или аменорея, импотенция, изменение углеводного, водно–солевого и жирового обмена). Больной предъявляет большое количество жалоб, среди которых цефалгия, хроническая утомляемость, многообразные чувствительные расстройства (парестезии, соматалгии, сенестопатии) [3–4].
Синдром вегетативной дисфункции является общим для всех форм последствий ЧМТ. В связи с этим ряд авторов предлагают все разнообразные клинические формы последствий легких закрытых ЧМТ распределить на 3 основные группы [12–14]:
• синдром вегетативной дисфункции с отсутствием симптомов органического поражения нервной системы;
• синдром вегетативной дисфункции с рассеянной органической неврологической симптоматикой;
• синдром вегетативной дисфункции с развитием очагового синдрома в виде преимущественного поражения отдельных структур ГМ.
Таким образом, при ЧМТ важным является правильно организованное лечение пациентов, как в остром, так и в отдаленном периодах. Одно из ведущих мест в лечении занимает медикаментозная терапия, направленная на предотвращение гипоксии мозга, улучшение обменных процессов, восстановление активной умственной деятельности, нормализацию эмоциональных и вегетативных проявлений. В конечном итоге правильно подобранная терапия определяет исход заболевания и риск хронизации патологических процессов после ЧМТ.
Для нормализации общего функционального состояния центральной нервной системы, компенсации нарушенных мозговых функций и повышения процессов нейропластичности после ЧМТ применяют вазоактивные (винпоцетин, ницерголин, циннаризин и др.) и ноотропные (пирацетам, пиритинол, ГАМК и др.) препараты, которые следует сочетать; назначается данная терапия повторяющимися 2–месячными курсами (с интервалами 2–3 месяца). Эту базисную терапию целесообразно дополнять средствами, влияющими на тканевый обмен (антиоксидантная терапия), аминокислотами (церебролизин, глутаминовая кислота и др.), антихолинэстеразными препаратами.
Омарон®, в одной таблетке которого содержится пирацетам (400 мг) и циннаризин (25 мг), благодаря выгодному сочетанию компонентов отличается от монокомпонетных препаратов тем, что обладает двойным механизмом действия: пирацетам обеспечивает ноотропное, а циннаризин – сосудистое действие. В конечном итоге комбинация пирацетама с циннаризином потенцирует обеспечение мозга кислородом (табл. 1).
Пирацетам обладает нейропротективными, антитромботическими и реологическими эффектами. Взаимодействие его молекулы с фосфолипидами мембран и восстановление текучести клеточных мембран объясняет эффективность пирацетама при чрезвычайно широком спектре заболеваний – от деменции и головокружения до миоклонуса и инсульта.
Циннаризин, помимо сосудорасширяющего эффекта, влияет на вязкость крови благодаря повышению эластичности мембран эритроцитов и их способности к деформации.
Режим дозирования Омарона: 1–2 таблетки 3 раза в сутки в течение 6–12 недель. Препарат хорошо переносится, безопасность его компонентов была неоднократно протестирована.
Показано, что компоненты Омарона нивелируют побочные эффекты друг друга на уровне центральной нервной системы (табл. 2).
В комплексную терапию закрытой ЧМТ по показаниям необходимо включать психотропные, миорелаксантные, вегетотропные средства, нестероидные противовоспалительные препараты.
Восстановительное лечение наряду с медикаментозной терапией включает методы лечебной физкультуры, физиотерапию, биомеханотерапию, рефлексотерапию, бальнеотерапию, а также занятия с логопедом, психологом, психотерапевтом [2–3].
Литература
1. Лихтерман Л.Б. Принципы современной периодизации течения черепно–мозговой травмы. Вопр. Нейрохир. 1999;5:53–59.
2. Бойко А.Н., Батышева Т.Т. и др. Черепно–мозговая травма. Consilium medicum/ 2007;9(8): 5–10
3. Штульман Д.Р., Левин О.Л. Легкая череп но–мозговая травма. Неврол. журн. 1999; 4 (1): 55–9.
4. Одинак М.М., Хилько В.А., Емельянов А.Ю.Закрытые травмы головного и спинного мозга. Руководство для врачей. Под ред. Г.А.Акимова, М.М. Одинака. СПб., 2000; 513–6.
5. Gollaher K, High W, Sherer M. Prediction of employment outcome one to three years follow ing brain injury. Brain Injury 1998; 12 (4): 255–63.
6. Коновалов А.Н., Лихтерман Л.Б., Потапов А.А. Нейротравматология: Справочник. М., 1994.
7. Международная классификация головных болей (полная русскоязычная версия). Международное общество головной боли, 2003.
8. Hawley C. Management of minor head injury in adults. Emerg Nurse. 2010 Nov;18(7):20–4
9. Вейн А.М., Колосова О.А., Яковлев Н.А., Каримов Т.К. Головная боль (классификация, клиника, диагностика, лечение). – М. – 1994. – 286 с.
10. О.В. Воробьева, А.М. Вейн. Посттравматические головные боли. // Сonsilium medicum. – 1999. – т. 1. – № 2. – с. 73–75.
11. Packard R.C. Posttraumatic headache. // Semin.–Neurol. – 1994. – vol. 14. – № 1. – p.40 – 45.
12. Вегетативные расстройства: Клиника, ле чение, диагностика. Под ред. А.М.Вейна. М., 1998.
13. Крылов И.К., Фалина Н.С., Зянгирова З.И. Клинико–физиологическая характеристи ка больных с травматическим поражени ем головного мозга в отдаленном периоде. Казанск. мед. журн. 1991; 45–7.
14. Макаров А.Ю. Последствия черепно–моз говой травмы и их классификация. Неврол. журн. 2001; 6 (2): 38–41
Источник
