Постменопаузальный остеопороз код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Постменопаузальный остеопороз.
Постменопаузальный остеопороз
Описание
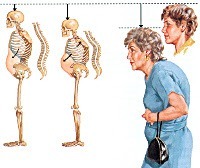
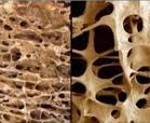
Постменопаузальный остеопороз. Патологическая деструкция костной ткани, вызванная системными обменными нарушениями вследствие гипоэстрогении. В половине случаев протекает скрыто и диагностируется после возникновения перелома. Может проявляться болями в крестце, пояснице, межлопаточной области, костях таза, предплечья и голени, искривлением позвоночника, уменьшением роста. Диагностируется при помощи денситометрии, определения уровня кальция, фосфора, маркеров костной резорбции, кальцитонина, паратгормона. Для лечения используют гормональные средства, ингибиторы остеорезорбции, стимуляторы остеосинтеза, препараты кальция и витамина D.
Дополнительные факты
Первичный постменопаузальный остеопороз — наиболее распространенный вариант остеопоретической болезни, составляющий более 85% в структуре этого метаболического заболевания костно-мышечной системы. По данным ВОЗ, денситометрически подтвержденное снижение минеральной плотности костей и нарушение их микроархитектоники наблюдается у 30-33% женщин старше 50 лет. В России частота типичных для остеопороза переломов предплечья составляет более 560 случаев на 100 тысяч пациенток постменопаузального возраста, остеопоретических переломов бедра — свыше 120 на 100 тыс. Социальная значимость патологии определяется ее влиянием на инвалидизацию и смертность пожилых женщин.

Постменопаузальный остеопороз
Причины
Уменьшение костной массы и нарушение микроархитектоники костей во время постменопаузы связано с инволютивными процессами, происходящими в женском организме, и возрастным изменением стиля жизни. Специалисты в сфере гинекологии подробно изучили причины расстройства и предрасполагающие факторы. К возникновению остеопороза у пожилых женщин приводят:
• Снижение уровня эстрогенов. Женские половые гормоны участвуют в метаболизме кальция — важного структурного компонента костей, обеспечивающего их прочность, обновление и восстановление костной ткани. Гипоэстрогения развивается при недостаточности или угасании функции яичников, медикаментозном подавлении секреции эстрогенов, хирургическом удалении органа у пациенток с опухолями, эндометриозом, внематочной беременностью.
• Нерациональное питание. Дефицит кальция возникает при ограниченном потреблении молокопродуктов, рыбы, диетических сортов мяса, бобовых, зелени, овощей, фруктов на фоне избытка легкоусвояемых углеводов, жиров, кофе, крепкого чая. Подобный рацион отличается низким содержанием кальция, веществ, которые способствуют усвоению минерала организмом, и повышенной концентрацией ингибиторов его всасывания в кишечнике.
• Низкая двигательная активность. С возрастом подвижность женщины уменьшается. Ситуация усугубляется снижением времени естественной инсоляции, наличием избыточного веса, заболеваний и патологических состояний, ограничивающих способность к самостоятельному передвижению, — длительным постельным режимом при лечении хронической соматической патологии, последствиями перенесенных нарушений мозгового кровообращения и инфарктов.
Факторами риска возникновения остеопороза в постменопаузальный период являются возраст, превышающий 65 лет, принадлежность к европеоидной расе, ранний климакс, дефицит массы тела, наличие в анамнезе дисгормональных расстройств, курение, злоупотребление спиртным. Не исключено влияние наследственности – заболевание чаще выявляют у женщин, близкие родственники которых страдали остеопорозом или имели частые переломы. Вероятность поражения костной системы также повышается при более чем трехмесячном приеме глюкокортикоидных препаратов, оказывающих влияние на кальциевый обмен.
Патогенез
При постменопаузальном остеопорозе нарушается баланс между остеосинтезом и остеорезорбцией — основными механизмами ремоделирования костной ткани. На фоне дефицита эстрогенов снижается секреция кальцитонина — гормона щитовидной железы, являющегося функциональным антагонистом паратгормона, повышается чувствительность костной ткани к резорбтивному действию гормона паращитовидной железы. Основной эффект паратгормона — увеличение концентрации кальция в крови за счет усиленного транспорта через кишечную стенку, реабсорбции из первичной мочи и остеорезорбции. Параллельно с этим активируются остеокласты — клетки, разрушающие костную ткань, инсулиноподобные факторы роста 1 и 2, остеопротогерин, трансформирующий β-фактор, колониестимулирующий фактор и другие цитокины, усиливающие костную резорбцию.
Дополнительными элементами патогенеза, способствующими развитию остеопороза, становятся ухудшение всасывания минерала из-за субатрофии кишечного эпителия и дефицита витамина D, для достаточной секреции которого требуется более длительное пребывание на солнце. Снижение двигательной активности в постменопаузальном периоде приводит к уменьшению динамических нагрузок на костно-мышечный аппарат, что также замедляет процессы его ремоделирования. Ситуация усугубляется ухудшением всасывания кальция в кишечнике и его усиленной экскрецией с мочой при приеме глюкокортикоидов, часто применяемых в схемах лечения эндокринных, аутоиммунных, воспалительных и других болезней, которыми страдают пожилые пациентки.
Симптомы
Практически у половины женщин заболевание протекает бессимптомно и выявляется только после перелома, вызванного незначительной травмой. В остальных случаях симптоматика прогрессирует постепенно. По мере потери костной массы пациентка начинает ощущать боли в пояснично-крестцовой области, усиливающиеся во время поднятия тяжелых предметов, поворотов, ходьбы. В последующем появляется ощущение тяжести в межлопаточном пространстве, болезненность в тазовом кольце, длинных трубчатых костях голени. Чтобы избавиться от болей и дискомфорта, на протяжении дня требуется дополнительный отдых в положении лежа.
Плаксивость.
Возможные осложнения
Наиболее серьезным последствием постменопаузального остеопороза является инвалидизация вследствие искривления позвоночника и частых переломов конечностей, усугубляемых постоянными болевыми ощущениями в костях. Пациентке сложно передвигаться не только на большие расстояния, но и по дому, ухаживать за собой, выполнять простые бытовые действия. Существенное ухудшение качества жизни может спровоцировать эмоциональные расстройства — тревожность, плаксивость, ипохондричность, склонность к депрессивному реагированию. У части женщин с остеопорозом отмечается длительная бессонница.
Диагностика
При выявлении у пациентки постменопаузального возраста компрессионных изменений позвоночника или типичных переломов конечностей в первую очередь необходимо исключить остеопороз. С диагностической целью используют методы, позволяющие оценить архитектонику костной ткани и степень ее насыщенности кальцием, а также обнаружить биохимические маркеры поражения костей. Наиболее информативными являются:
• Денситометрия. Современные двухэнергетические рентгеновские остеоденситометры с высокой точностью определяют, насколько снижена плотность костной ткани. С их помощью легко оценивать минерализацию «маркерных» костей (предплечья, тазобедренного сустава, поясничных позвонков) и всего организма. Метод применим для диагностики ранних стадий постменопаузального остеопороза. Вместо классического двухэнергетического исследования может выполняться ультразвуковой скрининг плотности костей (эходенситометрия), КТ-денситометрия.
• Биохимическое исследование крови. В ходе лабораторных анализов определяют содержание кальция, фосфора и некоторых специфических маркеров, свидетельствующих о нарушении ремоделирования костей. При усилении возрастной костной резорбции повышается уровень щелочной фосфатазы, остеокальцина в крови, дезоксипиридонолина в моче. При соотнесении с экскрецией креатинина достаточно специфичным является определение кальция в моче, содержание которого повышается при усилении резорбтивных процессов в костной ткани.
• Анализ содержания гормонов. Поскольку постменопаузальный остеопороз патогенетически связан с возрастным гормональным дисбалансом, показательным для диагностики является исследование уровня тиреокальцитонина (ТКТ) и паратирина. При инволютивном нарушении резорбции костей уменьшается концентрация кальцитонина в крови, при этом уровень паратиреоидного гормона остается нормальным или пониженным. Контрольное исследование содержания половых гормонов подтверждает естественную возрастную гипоэстрогению.
Дифференциальная диагностика
Дифференциальная диагностика проводится с сенильным и вторичным остеопорозом, злокачественными костными опухолями и метастазами в кости, миеломной болезнью, фиброзной дисплазией, болезнью Педжета, обычными травматическими переломами, сколиозом, остеохондропатией позвоночника, периферической нейропатией. При необходимости пациентку консультируют ортопед, травматолог, эндокринолог, нефролог, онколог, невропатолог, ревматолог, гематолог.
Лечение
Основной целью терапии является предотвращение возможных переломов за счет улучшения минерализации и архитектоники костей с одновременным повышением качества жизни пациенток. Для этого применяется комплексная антиостеопоретическая терапия, направленная на различные звенья патогенеза заболевания. Стандартная схема лечения остеопороза, вызванного постменопаузальными изменениями в организме женщины, включает следующие группы препаратов:
• Ингибиторы костной резорбции. Эстрогены, их комбинации с прогестинами или андрогенами предотвращают преждевременное разрушение костей и рекомендуются при сохранении климактерических проявлений в первые годы постменопаузы. При наличии противопоказаний или отказе пациентки от приема половых гормонов возможна их замена фитоэстрогенами, селективными модуляторами эстрогенной активности или рецепторов к эстрогенам. Кроме заместительной гормонотерапии эффект замедления резорбции оказывают кальцитонин, бисфосфонаты, препараты стронция.
• Стимуляторы образования костей. Усилению остеогенеза способствует назначение паратиреоидного гормона, анаболических стероидов, андрогенов, соматотропина, фторидов. Ускоренное ремоделирование костей при применении этих лекарственных средств достигается за счет активации остеобластов, усиления анаболических процессов, стимуляции гидроксилирования. Следует учитывать, что при постменопаузальных расстройствах применение таких препаратов ограничено рядом противопоказаний и возможных осложнений.
• Средства многопланового действия. Минерализация и архитектоника костной ткани улучшается при приеме препаратов кальция, особенно в комбинации с витамином D, что позволяет относить такие средства к категории базовых. Разносторонний эффект на процессы остеогенеза и разрушения костей также оказывают оссеино-гидроксилатный комплекс и флавоновые соединения, которые при минимальной вероятности осложнений эффективно тормозят функцию остеокластов, ответственных за резорбцию и деминерализацию, стимулируя остеобластный остеопоэз.
Результативное лечение остеопороза у женщин постменопаузального возраста невозможно без коррекции образа жизни и диеты. Пожилым больным рекомендованы умеренные физические нагрузки с исключением падений, подъема тяжестей, резких движений. В рацион необходимо добавить продукты, богатые кальцием, — молоко, творог, твердый сыр, бобовые, рыбу, другие морепродукты, отказавшись от злоупотребления кофе и спиртными напитками.
Профилактика
Хотя постменопаузальный остеопороз является прогрессирующим заболеванием, регулярное поддерживающее лечение и здоровый образ жизни позволяют существенно уменьшить вероятность переломов. С профилактической целью женщинам в постменопаузе рекомендован прием препаратов кальция, содержащих витамин D, дозированные инсоляции, коррекция диеты, достаточная физическая активность с учетом возрастной нормы, отказ от курения, ограниченное потребление продуктов, содержащих кофеин (кофе, чая, шоколада, колы, энергетиков). При выявлении признаков остеопороза эффективной защитой от нагрузок, провоцирующих переломы, могут стать корсеты и протекторы бедра.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Диагноз «постменопаузальный остеопороз» ставят женщинам, у которых выявлена патологическая деструкция костей в периоде после климакса. Болезнь вызывается различными обменными сбоями. Довольно часто она имеет скрытое течение. Поэтому медики выявляют заболевание лишь после возникновения перелома. Лечится остеопороз постменопаузального типа лекарственными препаратами, которые предупреждают дальнейшее разрушение костной ткани.
Что такое постменопаузальный остеопороз?
Долгое время остеопороз протекает без клинических проявлений и только после значительной потери костной массы возникают симптомы: боль в спине (в области поясницы и крестца)
Постменопаузальным остеопорозом называется заболевание, которое вызывается деструктивными процессами в костной системе. Согласно исследованиям специалистов, данная патология наблюдается у 30% женщин старше 50 лет.
Для заболевания выделено место в международной классификации болезней МКБ 10. Ему отведен код М81.0.
По частоте случаев диагностики данное заболевание уступает лишь патологиям, которые поражают сердце и легкие, а также онкологическим процессам.
Почему у женщин после менопаузы возникает остеопороз?
Климактерический синдром связан с гормональной перестройкой, которая отрицательно сказывается на организме женщины. По окончании климакса женский организм оказывается ослабленным. Даже банальная инфекция может привести к развитию недуга на фоне постменопаузы. Поэтому представительницам слабого пола с возрастом требуется более внимательно относиться к собственному здоровью, чтобы избежать подобных поражений.
Развитие постменопаузального остеопороза связано со следующими причинами:
- Снижение выработки женских половых гормонов, которые являются ответственными за обновление и восстановление костной ткани. Эти гормоны также способствуют удерживанию в организме кальция, который требуется для придания костям прочности.
- Ведение малоактивного образа жизни, отсутствие полноценных физических нагрузок. Этот фактор приводит к ухудшению обменных процессов в женском организме. Поэтому в худшую сторону изменяется плотность костей. Данное нарушение часто диагностируется у пациенток, которые длительное время соблюдали постельный режим.
- Неправильное питание. Женщины, чей рацион состоит из консервов и полуфабрикатов, не получают достаточное количество полезных для организма веществ, которые поддерживают его функции в нормальном состоянии.
- Соблюдение неправильно подобранной диеты, которая приводит к уменьшению массы тела. Ограничивая себя в полезных продуктах, женщина рискует столкнуться с ослаблением опорно-двигательного аппарата. Данное отклонение чревато истончением костной ткани; она становится непрочной и хрупкой.
- Наследственная предрасположенность. Медики установили, что патология может передаваться генетическим путем по женской линии.
- Длительное лечение заболеваний почек, которое требует приема глюкокортикоидных препаратов. Данные средства активно подавляют деятельность половых гормонов у женщин.
- Преждевременная менопауза. После ее наступления происходит отторжение эндометрия. Данный процесс может негативно сказаться на состоянии костной системы.
- Вредные привычки. Речь идет не только об алкоголе и сигаретах, но также о злоупотреблении кофе. Эти продукты отрицательно влияют на обменные процессы в костной ткани.
- Старые переломы. Даже зажившая травма может в будущем отрицательно сказаться на состоянии женского организма.
- Рождение более 3 детей. Беременность вредна для организма тем, что во время вынашивания ребенка женщина теряет большое количество кальция и фосфора. То же происходит в период лактации.
Все представительницы слабого пола, подвергающиеся действию данных факторов, входят в группу риска.
Симптомы
На развитие постменопаузального остеопороза указывает ряд характерных для него проявлений. Симптоматика может быть слабо или ярко выраженной. Все зависит от течения патологического процесса.
Симптомы постменопаузального остеопороза:
- Нарушение осанки и уменьшение роста. Женщину постоянно беспокоят ноющие боли в области позвоночника. Они могут значительно усиливаться после перенесенных интенсивных физических нагрузок или долгих прогулок.
- Дискомфортные ощущения в спине, которые концентрируются в месте расположения лопаток. Данный синдром со временем будет лишь усиливаться и распространяться на весь позвоночник.
- Явное искривление позвоночника, из-за которого у женщины меняется осанка.
- Переломы лучевых и берцовых костей, а также лодыжек. Не исключаются компрессионные переломы позвоночника. К данным проблемам приводит случайное падение или поднятие тяжестей.
- Переломы без механического воздействия на кости извне. Данный признак указывает на серьезные дегенеративные изменения в костной ткани, из-за чего она становится чрезмерно истощенной.
Любой из этих симптомов должен вызывать опасения. При их обнаружении женщине требуется немедленно пройти обследование у специалиста.
Что будет без лечения?
Наиболее серьезным последствием постменопаузального остеопороза является инвалидизация вследствие искривления позвоночника
Пациентки, которые не желают разбираться в своем диагнозе, пренебрегают врачебной помощью. Диагностика и лечение их не интересуют. Такая халатность рано или поздно приводит к развитию опасных для здоровья осложнений. Отсутствие адекватной терапии чревато для женщин появлением постоянных болей в костях и возникновением частых переломов даже при легком падении или поднятии тяжестей. Искривление позвоночника и уменьшение роста тоже можно отнести к числу осложнений. Подобные изменения значительно ухудшают качество жизни пациентки.
Информативная диагностика
Чтобы диагностика помогла лечению, она должна быть достаточно информативна. Метод диагностики постменопаузального остеопороза подбирается на основе жалоб больной.
Обследование проводится разными методами:
- Первичный осмотр врача. Специалист задает пациентке наводящие вопросы, чтобы выяснить, что именно ее тревожит.
- Костная денситометрия. Исследование предназначено для определения минеральной плотности кости.
- Ультразвуковая денситометрия. Информативный метод диагностики остеопороза, который позволяет получить ценные сведения о течении патологического процесса.
- Биохимический анализ крови. Он помогает оценить уровень кальцитонина, кальция, сывороточного остеокальцина в крови пациентки.
- Биохимический анализ мочи. Лабораторное исследование требуется для ознакомления с уровнем гидроксипролина, костной щелочной фосфатазы и компонентов коллагена в организме.
- Рентгенография. Метод эффективен только на поздних стадиях остеопороза, при потере 30 и более процентов костной массы.
Диагностика при подозрении на постменопаузальную форму остеопороза должна быть комплексной. Врач сам решает, какие процедуры следует пройти его пациентке, чтобы он получил достаточно информации для постановки диагноза.
Лечение
Основной целью лечения постменопаузального остеопороза является снижение вероятности получения женщиной переломов и предупреждение дальнейшего разрушения костной ткани.
Медикаментозные препараты
Полностью избавиться от заболевания нельзя. Пациентки могут лишь снизить выраженность патологии и предупредить ее рецидивы. Эффективнее всего бороться с постменопаузальным остеопорозом при помощи медикаментозной терапии. Она основывается на применении таких препаратов:
- Бисфосфонаты. Затормаживают течение разрушительного процесса в костях скелета. Стимулируют образование новых костных клеток.
- Препараты на основе кальция. Они полезны для всех людей, которые страдают от хрупкости костной ткани.
- Витамин D. Проводит стимуляцию работы остеобластов, клеток, участвующих в образовании костной ткани. Также препараты на основе этого витамина повышают качество минерализации твердых структур.
- Корректоры метаболизма хрящевой и костной ткани. Помогают восполнить нехватку кальцитонина в организме и затормаживают выработку паратиреоидного гормона, который регулирует процессы метаболизма костей.
Медики могут назначить пациентке заместительную гормональную терапию. Такое лечение подходит женщинам 45-50 лет во время постменопаузы. Более старшим пациенткам гормоны не назначаются по причине повышения вероятности развития серьезных осложнений.
Физиотерапия
Основной целью терапии является предотвращение возможных переломов за счет улучшения минерализации и архитектоники костей
Постменопаузальный остеопороз не скоро перейдет в стадию ремиссии, если не начать его физиотерапевтическое лечение. Пациенткам с таким диагнозам назначают следующие процедуры:
- Озонотерапия. Она обладает общим оздоровительным действием. Сеансы озонотерапии помогают насытить ткани кислородом и улучшить микроциркуляцию крови. Процедура также способствует повышению защитных сил организма.
- Миостимуляция. Во время процедуры происходит воздействие на мышцы пациентки импульсных токов. Благодаря этому приходит в норму нервная и мышечная ткань, а также улучшаются функции внутренних органов.
По усмотрению врача женщинам с остеопорозом постменопаузального типа назначаются магнитно-резонансная терапия и электрофорез.
ЛФК
Медикаментозную терапию и физиопроцедуры специалисты рекомендуют дополнять лечебной физкультурой. Гимнастика способствует улучшению общего состояния женщины, которая страдает от постменопаузального остеопороза. К тому же регулярные занятия благоприятно сказываются на работе всего организма.
Существует два вида физической активности, которая способствует укреплению костной ткани:
- упражнения для увеличения мышечной массы. К их числу относят любые разновидности поднятия тяжестей (в положении лежа, сидя или стоя);
- упражнения для опорно-двигательной системы. Речь идет о прыжках, которые предусматривают преодоление гравитации в вертикальном положении тела.
На сегодняшний день специалисты не могут предложить пациенткам с таким диагнозам универсальный комплекс упражнений. Для каждой женщины подбирается особый план тренировок, который будет полезен именно для нее.
Народная терапия
Народные методы обычно включают травяные сборы, действие которых направлено на нормализацию гормонального баланса и усвоения микроэлементов
Народная медицина тоже предлагает ряд проверенных способов улучшения состояния женщины, страдающей постменопаузальным остеопорозом. Применять их на практике можно лишь после получения разрешения лечащего врача.
Справиться с заболеванием костно-мышечной системы помогают такие средства:
- компрессы на основе отвара из окопника;
- смесь из лимонного сока и яичной скорлупы;
- мумиё (для внутреннего приема).
В среднем лечение данными средствами занимает не более 20 суток. Не стоит увеличивать продолжительность терапии, так как это может отрицательно сказаться на состоянии здоровья.
Прогноз
Прогноз лечения постменопаузального остеопороза сложно назвать положительным. Современная медицина пока не знает методов, которые позволяют полностью выздороветь. Поэтому пациенткам остается лишь поддерживать состояние костной ткани и уровень кальция в своем организме в пределах нормы.
Профилактика
Для профилактики развития постменопаузального остеопороза требуется обеспечить себе полноценное питание, которое обогащено продуктами, содержащими достаточное количество кальция. Также следует отказаться от вредных привычек, которые имеют разрушительное действие на организм.
При подозрении на возникновение проблем с опорно-двигательным аппаратом женщинам нужно записываться на прием к грамотному специалисту, который сможет выявить нарушение и подобрать оптимальное лечение для его устранения.
Источник
