Постэктомический синдром после удаления желчного пузыря

Постхолецистэктомический синдром (ПХЭС) — состояние после операции удаления желчного пузыря (холецистэктомии) по поводу хронического калькулезного холецистита. ПХЭС — это условное обозначение различных нарушений, повторяющихся болей и диспепсических проявлений, которые возникают у больных после холецистэктомии.
Постхолецистэктомический синдром. Причины
-
 допущенные диагностические ошибки до операции и технические погрешности во время операции,
допущенные диагностические ошибки до операции и технические погрешности во время операции, - функциональные нарушения, связанные с удалением желчного пузыря,
- обострение существующих до операции заболеваний, в первую очередь, болезней поджелудочной железы,
- развитие новых состояний желудочно-кишечного тракта в связи с удалением желчного пузыря (желчный рефлюкс в желудок, послабления стула, нарушения процессов переваривания пищи).
Функциональные нарушения сфинктерного аппарата желчевыводящих путей
В настоящее время считается доказанным факт, что после удаления желчного пузыря наблюдается повышение тонуса сфинктера Одди, причиной которого является исключение регулирующей роли сфинктера желчного пузыря и мышечной активности желчного пузыря на сфинктер Одди.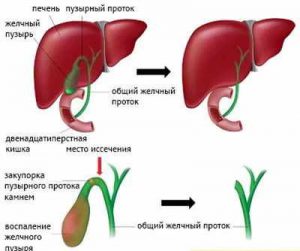
После удаления желчного пузыря включаются механизмы приспособления к работе желчевыводящих путей без желчного пузыря. Изменение моторной функции сфинктера Одди является одной из причин формирования острой или хронической боли в животе и диспепсического синдрома в послеоперационном периоде. Перестройка работы желчевыводящих путей после холецистэктомии может продолжаться до 1 года после операции.
Дисфункция сфинктера общего желчного протока и других сфинктеров желчевыводящей системы может приводить к повышению давления в протоках, застою желчи в них, что проявляется болями в правом подреберье или в подложечной области. Если преобладает дисфункция панкреатического протока, то появляется клиническая картина, характерная для панкреатита.
Разнообразие клинических проявлений ПХЭС затрудняет не только определение типа функциональных нарушений сфинктерного аппарата желчевыводящей системы, но затрудняет диагностику ПХЭС.
Нарушения печени, поджелудочной железы и кишечного тракта после холецистэктомии
Удаление желчного пузыря перестраивает процессы желчеобразования и желчевыделения.
- Отмечается увеличение образования желчи печенью, что является основной причиной поносов после холецистэктомии. Прием желчегонных препаратов в этих случаях нежелателен!
- Наиболее часто после удаления желчного пузыря страдает поджелудочная железа. При желчнокаменной болезни, дисфункции сфинктерного аппарата желчных путей, нарушении моторной функции желчного пузыря до операции формируется хронический билиарный пенкреатит (панкреатит, причиной которого является нарушения система желчеотделения).
- Иногда наблюдаются поражения протоковой системы, которые нарушают отток желчи – сужения, камни в протоках, увеличение лимфатических узлов, воспалительные заболевания в сфинктерно-протоковой системе.
Вследствие этого, обострения хронического панкреатита после удаления желчного пузыря встречаются достаточно часто — от 5 до 90 %. Такой разброс объясняется тем, что до операции не проведено достаточное обследование для оценки состояния поджелудочной железы, но в ряде случаев имеет место гипердиагностика хронического панкреатита.
В медицинской практике отмечается, что чем дольше существуют камни в желчном пузыре, тем чаще возникает хронический панкреатит.
В поджелудочной железе снижается объем секреции ферментов, развивается внешнесекреторная недостаточность функции поджелудочной железы, нарушаются процессы пищеварения. Холецистоэктомия, вовремя проведенная, способствует улучшению или нормализации показателей ферментативной функции поджелудочной железы.
После удаления желчного пузыря нередко нарушается функция 12-перстной кишки, что подтверждается появлением дуоденогастрального рефлюкса, т.е., заброс содержимого 12-перстной кишки в желудок, и вызывающего морфологические изменения в выходном отделе желудка и формирование хронического рефлюкс-гастрита (желчного).
После удаления желчного пузыря нарушается функция тонкой кишки (всасывания пищевых компонентов) и моторная функция толстой кишки (запоры, поносы).
Постхолецистэктомический синдром. Диагностика
Диагностика направлена на выявление различных заболеваний желудочно-кишечного тракта, которые пациент имел до операции, возникших после операции, возможные послеоперационные осложнения.
Диагноз устанавливается на основе:
- клинических проявлений болезни (жалоб пациента),
- объективных данных осмотра больного,
- лабораторных данных (биохимического исследования крови, клинического анализа крови, показателей обменных процессов – липидного, углеводного обменов, ферментативной функции поджелудочной железы, микрофлоры кишечного тракта),
- инструментальных методов обследования (ренгенологических, ультразвукового исследования гастродуоденоскопии),
- в более выраженных случаях – эндоскопической ретроградной холангиографии, компьютерной томографии, динамической сцинтиграфии.
Постхолецистэктомический синдром. Лечение и профилактика
В раннем послеоперационном периоде большое значение имеет лечебное питание, которое предусматривает часто дробное питание до 6 раз в день, небольшими порциями с ограничением жиров до 60-70 г в сутки.
С целью более быстрой адаптации пищеварительной системы к новым физиологическим условиям – функционирование без желчного пузыря, с учетом сопутствующих болезней рекомендуется более раннее расширение питания близкого к рациональному.
Постхолецистэктомический синдром. Лекарственная терапия по показаниям
С целью улучшения качества желчи, продуцируемой печенью, назначакются препараты урсодезоксихолевой кислоты (Урсосан, Урсофальк, Урсодез, Ливодекса, Эксхол, Холудексан, Урсодокса и др.). Доза продолжительность приема препарата определяется лечащим врачом.
Для связывания избытка желчи в кишечник и особенно наличие холагенной диареи назначаются сорбенты (Смекта) и антациды (Фосфалюгель, Маалокс, Алььагел и др.) по 1 пакету 3-4 раза в день через 1 час после еды в течение 7- 14 дней, режим приема и продолжительность определяется индивидуально.
При наличии боли в верхних отделах живота назначаются спазмолитики (например, Дюспаталин по 1 капсуле 2 раза в день, Дицетел по 50-100 мг 3 раза в день в течение 2-4 недель).
При наличии дуоденита, папиллита, появлении условно-патогенной флоры в посевах кала проводится 7-дневный курс антибактериальных препаратов. Препаратами выбора могут быть Эрцефурил, Интетрикс, Фуразолидон и др., реже антибиотики в общепринятых дозах.
При наличии сопутствующей патологии (панкреатит и др.) по показаниям назначаются ферментные препараты (Панкреатин, Мезим форте, Креон и др.).
Постхолецистэктомический синдром. Профилактика
Профилактика ПХЭС начинается уже в процессе подготовки к операции с целью выявления и своевременного лечения заболеваний гепатопанкреатодуоденальной зоны (заболеваний печени, панкреатита, дуоденита и эрозивно-язвенного процесса в 12-перстной кишке).
Особенно врача беспокоит состояние поджелудочной железы, и если до операции выявлен хронический панкреатит, необходимо провести курс лечения (антисекреторные препараты, спазмолитики, ферментные препараты, препараты урсодезоксихолевой кислоты). Эти мероприятия снижают риск возникновения обострений панкреатита в послеоперационный период в 2.5-3 раза.
Реабилитация
Опыт показывает, что признаки постхолецитэктомического синдрома чаще возникают в первый год наблюдения в период адаптации пищеварительного тракта в новых анатомических условиях.
Через 3-6 месяцев, хотя в настоящее время имеются сведении об успешном применении минеральных вод низкой минерализации после 10 дня после операции, показан прием минеральных вод, оптимальнее в условиях гастроэнтерологического питьевого курорта (Железноводск, Кашин, Дорохово, Карловы Вары и др.) с повторением курса минеральной воды в домашних условиях через полгода.
Диспансерное наблюдение пациентов проводится в течение первого года после операции.
Источник
ПХЭС или постхолецистэктомический синдром проявляется у пациентов перенесших операцию по удалению желчного пузыря. Синдром не является самостоятельным заболеванием, не входит в МКБ и представляет собой смежное появление отдельных признаков болезни. Основная причина возникновения ПХЭС – нарушения в работе системы желчевыделения, возникающие из-за изменения сократительной способности сфинктера Одди. На этом фоне затрудняется естественный отток желчи в кишечник.
Общие сведения о заболевании
Желчный пузырь представляет собой полый накапливающий желчь, продуцируемую клетками печени. Периодически он сокращается и тогда секрет поступает в двенадцатиперстную кишку. Отдельные элементы всасываются посредством стенок желчного пузыря и поступают обратно в кровь.
Если желчный пузырь удален, система перестраивается и пищеварение работает по-другому. При снижении адаптационных способностей или на фоне отдельных осложнений проявляется постхолецистэктомический синдром.
С ПХЭС чаще сталкиваются женщины, у мужчин она проявляется в 2 раза реже. Возрастных рамок синдром не имеет, ему одинаково подвержены пожилые пациенты, взрослые люди и дети.
Для постхолецистэктомического синдрома характерно возникновение приступообразных болей в области правого подреберья. Часто возникают признаки диспепсии, изменяется характер дефекации, есть расстройство стула. На этом фоне часто возникает гиповитаминоз, который приводит к похудению. Интересно, что все описанные симптомы в период восстановления после вмешательства медики рассматривают как вариант нормы. Если состояние контролировать, их можно ликвидировать.
ПХЭС часто называют дисфункцией сфинктера Одди. Он ритмично сокращается, обеспечивая порционные выбросы желчи в кишечник для обеспечения естественных процессов. Если его способность к сокращению утрачивается, формируются предпосылки к патологии.
Устранить постхолецистэктомический синдром или минимизировать интенсивность его проявления можно за счет использования щадящей диеты, приема ферментных препаратов. Спазмолитики не используются в коррекционных схемах и не влияют на процесс восстановления, их прием оправдан, когда пациента мучают боли.
Причины патологии
Четко сформулировать перечень основных причин, провоцирующих возникновение постхолецистэктомического синдрома сложно. Основным фактором ПХЭС является нарушение работы билиарной системы, изменяется естественный отток желчи. Повышают риски осложнений такие причины:
- изменение состава желчи, предрасположенность организма к формированию конкрементов;
- повышенная выработка желчного секрета гепатоцитами;
- застой секрета в двенадцатиперстной кишке из-за ее воспаления;
- спазм сфинктера Одди;
- стриктура холедоха;
- дисбактериоз кишечника, повышенная активность патогенной микрофлоры;
- позднее проведение вмешательства по удалению желчного пузыря;
- некачественная диагностика перед операцией;
- некачественно проведенное удаление желчного пузыря;
- ошибки врача-хирурга в ходе вмешательства;
- спайки в брюшной полости;
- протекающие инфекционные процессы.
Повышаются риски возникновения ПХЭС при некоторых болезнях органов ЖКТ. Проблема возникает на фоне панкреатита, свищей, рефлюкс-эзофагита, спаек, непроходимости кишечника. Подобные болезни не дают организму полностью компенсировать недостающую функцию, состояние может ухудшаться существенно.
Этапы развития патологии
Постхолецистэктомический синдром не проявляется внезапно. Сперва его симптомы проявляются остро (на этапе реабилитация), а потом исчезают – в норме. При развитии проблемы, сценарий другой:
- проведенное оперативное вмешательство с целью удаления желчного пузыря;
- проявление дуоденальной непроходимости;
- повышение давления в двенадцатиперстной кишке;
- развитие гастроэзофагеального рефлюкса;
- процесс застоя желчи;
- бактериальный процесс в кишечнике;
- резкое возрастание давления в ДПК;
- неравномерный выброс желчи и панкреатического сока в кишечник;
- формирование панкреатической недостаточности.
При обнаружении постхолецистэктомического синдрома сразу после его возникновения, прогноз на восстановление для больного – хороший. В запущенных случаях лечение осложняется необходимостью ликвидации всех звеньев патологической цепи.
Симптоматика
При постхолецистэктомическом синдроме больных беспокоят такие же симптомы, как до операции по удалению желчного пузыря. Главное проявление – острый болевой синдром, характер – режущий. Боль – приступообразная, затягивается на 15-20 минут, а потом идет на спад. Обострение провоцируется перееданием и часто возникает по ночам. Есть и другие симптомы, характерные для послеоперационного периода:
- тошнота, рвота, вздутие живота;
- урчание в животе;
- сухость и ощущение горечи в ротовой полости;
- изжога, понос, жировые массы в кале;
- прогрессирует мальабсорбция, пациент резко худеет;
- на фоне общего истощения прогрессирует хейлит, стоматит;
- проявляются симптомы гиповитаминоза;
- повышенная слабость, утомляемость;
- апатия, исчезает аппетит;
- кал становится кашеобразным, приобретает резкий запах;
- повышается температура тела, возникает озноб;
- возникает желтуха, сопровождается зудом.
Для пациентов при ПХЭС характерны психологические расстройства. Постоянно присутствует ощущение тревоги, возрастает раздражительность, связанная со стрессом. Возможно острое проявление болевого синдрома не только в области правого подреберья, но и в районе позвоночника, часто прогрессирует межреберная невралгия.
Интересно, что холецистэктомический синдром может протекать бессимптомно. При этом больной не будет жаловаться на симптоматику, а проблема будет обнаружена в результате применения методик лабораторного и инструментального обследования. При выявлении постхолецистэктомического синдрома, симптомы и лечение отличаются.
Диагностика
При возникновении первых подозрений на развитие постхолецистэктомического синдрома стоит обратиться к врачу гастроэнтерологу или хирургу. Для подтверждения диагноза используются разные методы, в частности лабораторные и инструментальные методики. На начальном этапе диагностика заключается в выслушивании жалоб пациента, врачу надо выяснить, в какой период после операции появились симптомы.
Перечень основных диагностических приемов ПХЭС:
- осмотр с пальпацией органов брюшной полости;
- общий клинический анализ крови (характерно снижение гемоглобина, эритроцитов, повышение лейкоцитов и увеличение численной массы СОЭ);
- биохимическое исследование крови: АСТ, АЛТ, глюкоза, амилаза;
- анализ кала (копрограмма);
- микроскопическое и бактериологическое исследование желчи;
- компьютерная и магнитно-резонансная томография;
- УЗИ органов брюшной полости;
- рентгенологическое исследование желудка с контрастом;
- гастроскопия или ФГДС;
- манометрия сфинктеров Одди.
При обнаружении осложнений в раннем послеоперационном периоде, обследование должно быть комплексным, потому часто к представленному перечню добавляются нехарактерные для органов ЖКТ методики. Пациентам рекомендуют пройти кардиографию или УЗИ сердца, часто назначают рентген легких, чтобы исключить пневмонию.
Терапия
При выявлении постхолецистэктомического синдрома, лечение назначают комплексное. Основная цель – концентрированное устранение имеющихся расстройств в системе пищеварения, которые спровоцировали симптоматику. Часто ПХЭС возникает у больных, нарушающих рекомендации доктора относительно питания в раннем послеоперационном периоде, потому главное условие успешной коррекции – диета. Не менее ценным считают грамотное медикаментозное вмешательство. При его неэффективности, проводится повторная операция.
Консервативное лечение
Основная цель медикаментозной коррекции ПХЭС – устранение острой боли. Для ее достижения используют обезболивающие препараты и спазмолитики. ускорить восстановление и нормализовать процесс пищеварения помогают препараты-ферменты. В общую схему при гипомоторном типе холецистита вводят желчегонные средства.
При наличии бактериальной инфекции назначают антибиотики. Основные группы препаратов, применяемых при лечение ПХЭС рассмотрены в следующей таблице.
| Какие препараты используют при постхолецистэктомическом синдроме | |
| Группа | Название препаратов |
| Обезболивающие и спазмолитики | Но-шпа, Спазмалгон, Бускопан, Дюспаталин |
| Ферментные средства | Мезим, Креон, Панкреазин, Панкреатин, Панзинорм |
| Желчегонные средства | Аллохол, Одестон и аналоги |
| Антибиотики | Эритромицин, Тетрациклин, Цефтриаксон |
| Прокинетики | Тримедат, Метоклопромид |
| Непатопротекторы | Фосфоглив, Эссенциале |
| Пробиотики и пребиотики | Линекс, Бифиформ |
| Нестероидные противовоспалительные средства | Парацетамол, Ибупрофен, Нимесулид, Ибуклин |
| Сорбенты | Активированный и белый уголь, Полисорб, Атоксил |
Принимать препараты из данного перечня бездумно, без предварительного обсуждения схемы с лечащим врачом – не следует. Использование подобных составов без соответствующего контроля способно привести к необратимым последствиям, в частности ухудшению клинической картины. Надо учитывать, что средства назначают строгим курсом, в определенных дозах, а через конкретный промежуток времени оценивают эффективность применяемого метода. Если она – снижена, рассматривают возможность проведения операции.
Хирургическое вмешательство
Операцию с целью устранения спазма сфинктера Одди проводят в случае, когда другие методы неэффективны. Для достижения эффекта используют разные методики, в частности рассекают сфинктер, вводят ботулотоксин, расширяют при помощи баллонной техники. В осложненных случаях иссечение заключается в удалении грубых рубцов и постановке стента.
Период восстановления после вмешательства непродолжительный. Людям в возрасте до 50 лет требуется не более 1 недели, у пожилых период растягивается на 14 дней. Эффект от операции проявляется сразу, пациент ощущает облегчение, беспокоящие симптомы устраняются.
Физиотерапия
Эти методики применяются с целью ускорения процесса регенерации и репарации, при этом их использование оправдано как после проведения удаления желчного пузыря, так и после иссечения сфинктера Одди. Главная особенность в том, что раннее применение таких методик гарантирует быстрое восстановление. В случае если рекомендации проигнорированы больным, при развитии постхолецистэктомического синдрома скорость восстановления снижается. К перечню рекомендованных методов физиотерапии относят:
- ультразвуковое лечение (проводиться через день);
- магнитотерапия и лазеротерапия;
- радоновые ванны (не используются при существенном обострении);
- аппликации озокерита;
- парафинотерапия, гальванизация, амплипульстерапия;
- электрофорез со спазмолитиками и анальгетиками.
Всем пациентам, перенесшим операцию по удалению желчного пузыря, через полгода рекомендуется посетить санаторий для профилактики обострений. Не менее важно регулярно выполнять комплекс посильных физических упражнений, разработанный врачом-реабилитологом. Важно учесть, что каждая методика физиотерапии имеет собственные противопоказания, потому о наличии проблем в работе организма нужно сообщать доктору при определении курса.
Народная медицина
Нетрадиционная медицина по эффективности уступает проверенным методам лечения, но она используется в качестве активного дополнения к приему препаратов, помогает скорее восстановиться после холецистэктомии. Для лечения постхолецистэктомического синдрома применяются средства, ускоряющие естественный отток желчи и устраняющие воспаление. К перечню популярных составов относят:
- настой из цветков календулы, корня валерианы, хмельных шишек;
- отвар корня аира, чистотела и кукурузных рыльцев;
- отвар смеси девясила, зверобоя, ромашки;
- чай шиповника и ромашки;
- желчегонный сбор №1 и №2.
Лечение ПХЭС народными средствами проходит совокупно с применением основной терапии, потому важно уточнить, не влияют ли фитосредства на эффективность принимаемых таблеток. По этой причине прием стоит согласовывать со специалистом. Чаще всего настои и отвары целебных трав рекомендуют принимать ежедневно в течение месяца за 30 минут до еды или спустя 1 час. Компоненты сборов рекомендуют чередовать для профилактики. В течение месяца ежедневно можно пить только ромашковый чай, заменяя им обычный.
Лечебная диета
Рекомендации, относительно питания для пациентов после проведения операции не меняются, сохраняются общие принципы для людей с холециститом:
- в меню должны быть продукты с невысокой калорийностью;
- показано ограниченное употребление жиров животного происхождения и углеводов;
- в период обострения (ухудшения состояния) необходима голодовка;
- питание дробное, до 6 раз в день, но маленькими порциями;
- термическая обработка: на пару, варка, запекание, тушение, полностью исключается жарка;
- из меню убирают жирное, копченое, острое, пряное;
- противопоказан любой алкоголь;
- в сутки больной должен выпивать не менее 1,5 литров чистой воды.
Приблизительный рацион для больного с постхолецистэктомическим синдромом на неделю представлен в таблице.
| День недели | Что можно есть |
| Понедельник | Завтрак: паровой омлет, отварное куриное филе, чай. 2 завтрак: запеченное яблоко с медом. Обед: Протертый суп-пюре, отварная морковь, гречневая каша, паровая тефтеля. Полдник: сушка с кисломолочным напитком. Ужин: порция овощей приготовленных на пару, нежирная печеная или отварная рыба. Второй ужин: тост с неострым сыром, ромашковый чай. |
| Вторник | Завтрак: яйцо сваренное вкрутую, порция сухофруктов, чай. 2 завтрак: банан, кисель. Обед: крупяной крем-суп на курином бульоне, картофель, тефтеля с соусом. Полдник: порция обезжиренного творога. Ужин: макароны с сыром. Второй ужин: тыква, запеченная в духовке, кефир. |
| Среда | Завтрак: овсяная каша на молоке с добавлением сливочного масла. 2 завтрак: порция сладких фруктов. Обед: постный борщ без капусты, тефтели с добавлением гречки, овощной салат. Полдник: стакан кефира галетное печенье. Ужин: рагу из овощей, любая рыба. Второй ужин: натуральный йогурт без добавок. |
| Четверг | Завтрак: яичный омлет с цветной капустой и соусом, чай. 2 завтрак: обезжиренный творог с добавлением фруктов. Обед: суп с фрикадельками, макароны из муки твердых сортов. Полдник: блины с творогом, чай. Ужин: порция отварных овощей (без картофеля), куриное филе, кисель. Второй ужин: стакан кефира, печенье. |
| Пятница | Завтрак: омлет из двух белков, фрикаделька в соусе. 2 завтрак: овсяное печенье, чай. Обед: суп с макаронами и фрикадельками, порция салата. Полдник: паштет из куриной печени с ломтиком хлеба. Ужин: отварные овощи (морковь или брокколи), рыба тушеная. Второй ужин: йогурт, половина печеного яблока. |
| Суббота | Завтрак: овсяная каша на молоке. 2 завтрак: кусочек хлеба со сливочным маслом, какао или чай с молоком. Обед: суп с картофелем, порция гречневой каши. Полдник: банан, ромашковый чай. Ужин: макароны с сыром, овощи приготовленные на пару. Второй ужин: стакан кефира. |
| Воскресенье | Завтрак: гречневая молочная каша. 2 завтрак: блины с творогом. Обед: суп на курином бульоне с лапшой, фрикадельки с рисом. Полдник: запеченное яблоко, хлеб со сметаной. Ужин: тушеное овощное рагу, хлеб. Второй ужин: йогурт. |
Второй ужин должен быть не позднее, чем за 1 час до отхода ко сну. При этом больной не должен ощущать голода, иначе вероятно обострение с ярким болевым синдромом ночью
Меры профилактики
Перечень основных рекомендаций, позволяющих заметно снизить риск развития ПХЭС выглядит так:
- своевременное обследование перед операцией в полном объеме;
- избавление от вредных привычек;
- планомерный отказ от жиров животного происхождения;
- регулярное питание, дробное, до 6 раз в день, но маленькими порциями;
- внесение в рацион растительных волокон;
- употребление комплексов витаминов и минералов;
- нормализация веса, похудение;
- активный образ жизни, исключающий гиподинамию;
- профилактика запоров, употребление продуктов и препаратов, регулирующих дефекацию.
Риск развития постхолецистического синдрома после удаления желчного пузыря повышена для женщин в возрасте старше 60 лет и людей, страдающих избыточным весом. Им надо контролировать восстановление регулярно. Проходить полное обследование с применением лабораторных и инструментальных методов во назначению врача раз в 2-6 месяцев. Снизить вероятность развития ПХЭС помогает правильное питание, исключающее любые отклонения от предписанного врачом рациона.
Источник
