Постхолецистэктомический синдром лечение народными средствами
После удаления желчного пузыря очень часто возникают некоторые патологические процессы. Их называют — постхолецистэктомическим синдромом. Для этого состояния характерны такие симптомы: появление тяжести и постоянных тупых болей под правым ребром; отрыжка; тошнота и непереносимость жирных или копченых блюд. Нередко боли обостряются, повышается температура тела, учащается сердцебиение и пульс.

Лечение таких нездоровых проявлений в послеоперационный период, как правило, сводится к диетическому питанию и назначению желчегонных препаратов. Однако и с помощью народных средств также можно избавиться от постхолецистэктомического синдрома. Травяные желчегонные отвары и настои без вреда для организма ускорят выздоровление и улучшат самочувствие.
Лечение постхолецистэктомического синдрома народными средствами
1. После удаления желчного пузыря следует приготовить настой из сбора таких трав: цветков бессмертника и высушенных семян кориандра (по 4 части), вахты и листьев мяты перечной (по 3 части). 2 ложки смеси заваривают 350 миллилитрами горячего кипятка и дают полтора часа настояться. Принимают внутрь по 100 миллилитров за 15 минут до еды.
 2. В послеоперационный период нужно пить такое желчегонное средство. Берут в равных пропорциях такие целебные травы: цветки календулы, ромашки, листья мяты перечной и траву тысячелистника. Добавляют к смеси еще немного цветков пижмы. Они должны составлять только 10-ю часть общего количества сбора. В небольшую кастрюлю кладут 2 ложки травяной смеси и заливают стаканом крутого кипятка.
2. В послеоперационный период нужно пить такое желчегонное средство. Берут в равных пропорциях такие целебные травы: цветки календулы, ромашки, листья мяты перечной и траву тысячелистника. Добавляют к смеси еще немного цветков пижмы. Они должны составлять только 10-ю часть общего количества сбора. В небольшую кастрюлю кладут 2 ложки травяной смеси и заливают стаканом крутого кипятка.
Далее емкость помещают на паровую баню и выдерживают на ней состав около 20 минут. Затем это зелье снимают и настаивают под крышкой еще один час. После этого целительное снадобье процеживают и дополняют выпаренную жидкость кипятком до первоначального объема. Принимают средство три раза в день по трети стакана за полчаса до еды. Еще рецепты в статье «Эффективные желчегонные средства«.
3. Эффективно восстанавливает организм при постхолецистэктомическом синдроме такой настой. Его готовят из смеси трав, которые берут в равных частях: мелиссы, чистотела, мяты перечной и лапчатки. На 250 мл кипятка достаточно положить одну ложку сбора. Принимают экстракт по 150 миллилитров до еды.
4. После операции при симптомах развития патологических процессов рекомендуют пить настой календулы. На литр кипятка берут 30 грамм цветков этого целебного растения. В течение дня весь настой необходимо выпивать.
5. На ночь при негативном самочувствии после операции следует пить такой настой. В стакане кипятка заваривают ложку смеси из следующих компонентов растений: корзинок соцветий бессмертника песчаного (3 части), корня ревеня и травы тысячелистника (по 5 частей). Рекомендуемый курс народной терапии: 2 месяца.
6. Для восстановления здоровья после операции можно применять и такое народное лечение. Берут плодов шиповника и травы крапивы (по 2 части), добавляют горца птичьего, володушку золотистую и корни синюхи (по 1 части). Далее две ложки измельченной растительной смеси заливают полулитром горячего кипятка и дают настояться не менее 3 часов. Процеженный готовый настой принимают внутрь за 45 минут до еды. Его нужно выпивать за день в три приема. Курс лечения: минимум один год. Один раз в два месяца необходимо делать 10-ти дневный перерыв.
лечение. Берут плодов шиповника и травы крапивы (по 2 части), добавляют горца птичьего, володушку золотистую и корни синюхи (по 1 части). Далее две ложки измельченной растительной смеси заливают полулитром горячего кипятка и дают настояться не менее 3 часов. Процеженный готовый настой принимают внутрь за 45 минут до еды. Его нужно выпивать за день в три приема. Курс лечения: минимум один год. Один раз в два месяца необходимо делать 10-ти дневный перерыв.
7. При первых симптомах постхолецистэктомического синдрома следует готовить отвар травы солянки холмовой. На стакан кипятка бросают одну чайную ложку сырья и варят снадобье на маленьком огне не более 3-х минут. Затем накрывают крышкой и настаивают снадобье около 2-х часов. Готовое средство принимают по половине стакана до 5 раз в день.
8. При постхолецистэктомическом синдроме следует принимать отвар из такого растительных компонентов сбора: корней пырея и цветущих зверобоя (по 10 г), цветочных корзинок бессмертника (20 г) и измельченной в мелкую массу коры крушины ломкой (20 г). На пол-литра кипятка берут две полные ложки смеси и кипятят состав на плите при минимальной температуре 5 мин. Процеженное средство принимают внутрь каждые три часа. Рекомендуемая доза: полстакана.
9. Перед едой регулярно следует пить по 3 ложки отвара бессмертника. Его готовят так: на стакан кипятка бросают 10 г сухих соцветий растения и ставят на плиту на 5 минут. Дают прокипеть при слабом огне.
10. Постхолецистэктомический синдром лечат отваром березовых почек. На 250  миллилитров кипятка берут 20 грамм сырья и ставят на слабый огонь на 10 минут. Принимают отвар до еды по одной ложке.
миллилитров кипятка берут 20 грамм сырья и ставят на слабый огонь на 10 минут. Принимают отвар до еды по одной ложке.
11. Улучшит состояние после операции такое лечение. В чашке кипятка заваривают 15 грамм листьев крапивы. Далее готовят отвар из корня этого же растения: 15 грамм измельченного корня заливают чашкой кипятка и нагревают на горячей плите 5 минут. Затем снадобье настаивают еще 20 минут, укутав махровым полотенцем. Готовый настой и отвар смешивают и пьют с добавлением меда по половине стакана 4 раза в сутки.
12. При проблемах, связанных с удаленным желчным пузырем, помогает истолченный в порошок корень одуванчика. Его принимают по половине чайной ложки три раза в сутки. За 20 минут до приема пищи такую порцию порошка запивают двумя глотками теплой воды.
13. Народное лечение рекомендует после холецистэктомии применять такое средство. Берут хлебный мякиш, делают их него 10 шариков (не больше размера фасолинки) с углублением, в которые вливают по две капли утиной или куриной желчи. Через два с половиной часа после съеденного обеда, необходимо их все проглотить. Курс такого лечения составляет не менее пяти дней ежедневного приема птичьей желчи.
14. Народная медицина рекомендует после операции на область печени накладывать компрессы из сока тыквы, портулака и молодых побегов живучки и винограда. Усилит лечебный эффект добавление в соки камфары.
После оперативного удаления желчного питаться следует небольшими порциями. Рекомендуется исключить любые физические перегрузки на организм. Необходимо также избегать стрессовых ситуаций.
Загрузка…
Источник

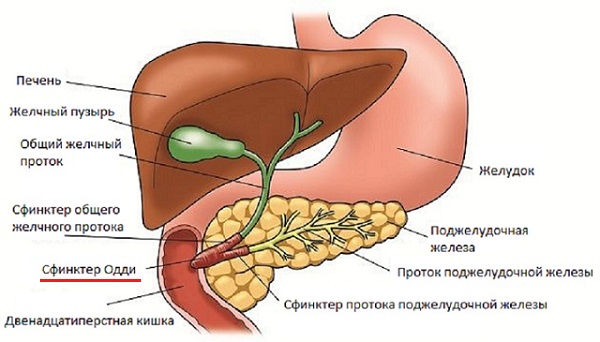
Постхолецистэктомический синдром (ПХЭС) – патология, возникающая в результате проведения холецистэктомии — оперативного удаления желчного пузыря. Это совокупность клинических признаков, обусловленная дисфункцией системы желчевыделения: изменением сократительной способности сфинктера Одди, затрудненным поступлением поджелудочного сока и желчи в кишечник.
Желчный пузырь — полый орган или резервуар, в котором скапливается и концентрируется желчь, вырабатываемая гепатоцитами. Периодически пузырь сокращается, желчь по протокам выбрасывается в 12-перстную кишку, где участвует в процессе пищеварения. Некоторые компоненты желчи всасываются через стенки пузыря обратно в кровь, а его клетки выделяют ряд важных для пищеварения веществ. Когда желчный пузырь удаляют, организм начинает приспосабливаться и перестраивает работу всей пищеварительной системы. Если адаптационные возможности организма снижены по каким-либо причинам, развивается постхолецистэктомический синдром. У мужчин патология встречается в два раза реже, чем у женщин. Заболевание не имеет четко выраженных возрастных или половых рамок. У детей оно регистрируется крайне редко.

Проявляется ПХЭС приступообразной болью в правом подреберьи, диспепсией, расстройством стула, признаками гиповитаминоза, похудением. Каждый четвертый больной, перенесший холецистэктомию, предъявляет подобные жалобы. Диагностика патологии основывается на данных УЗИ, ФГДС, КТ брюшной полости. Лечение заключается в соблюдении щадящей диеты, приеме спазмолитических и ферментных препаратов. В тяжелых случаях проводят хирургическое вмешательство.
Постхолецистэктомический синдром имеет еще одно название – дисфункция сфинктера Одди. В норме благодаря ритмичному сокращению его мышечных волокон желчь своевременно и равными порциями поступает в кишечник, где выполняет свое предназначение. При нарушении сократительной активности сфинктера Одди развивается ПХЭС.
Заболевание имеет код по МКБ-10 К 91.5 и название «Постхолецистэктомический синдром».
Этиология
Этиопатогенетические основы ПХЭС в настоящее время до конца не изучены. Ведущим причинным фактором болезни является дисфункция билиарной системы, проявляющаяся нарушением привычного тока желчи.

Факторы, приводящие к развитию ПХЭС:
- Изменение состава желчи, склонность к камнеобразованию;
- Гиперсекреция желчи гепатоцитами;
- Застой желчи в 12-перстной кишке, обусловленный ее воспалением или гастроэзофагеальной рефлюксной болезнью;
- Спазм сфинктера Одди;
- Стриктура холедоха;
- Дисбактериоз кишечника;
- Позднее проведение холецистэктомии;
- Неполноценная и несвоевременная предоперационная диагностика;
- Неполный объем операции;
- Интраоперационные ошибки хирурга;
- Патологический процесс в культе протока;
- Спайки в брюшной полости,
- Инфицирование.
Заболевания, способствующие развитию ПХЭС:
- панкреатит,
- СРК,
- воспаление различных отделов кишечника,
- рефлюкс-эзофагит,
- дивертикулит;
- папиллит;
- киста общего желчного протока;
- свищи желчевыводящих путей;
- непроходимость кишечника;
- жировая инфильтрация печени.
После холецистэктомии функция желчного пузыря выпадает. Включается ряд компенсаторных реакций. Если подобные механизмы не справляются, развивается ПХЭС.
Патогенетические звенья ПХЭС:
- Холецистэктомия,
- Развитие хронической дуоденальной непроходимости,
- Гипертензия в 12-перстной кишке,
- Дуоденогастральный и гастроэзофагеальный рефлюкс,
- Застой желчи,
- Бактериальная контаминация кишечника,
- Усугубление гипертензии,
- Асинхронизм поступления химуса, желчи и поджелудочного сока в кишечник,
- Развитие вторичной панкреатической недостаточности.
Симптоматика

У больных с ПХЭС возникают такие же симптомы, как и до операции. Клинические признаки патологии широки и вариабельны.
- Основной симптом болезни — боль режущего характера различной степени интенсивности. Приступы сильной боли могут продолжаться 20 минут и повторяться в течение 3 месяцев. В зависимости от локализации она напоминает боль при желчнокаменной болезни, панкреатите или одновременно при обоих недугах. Болезненные ощущения возникают после приема пищи и часто появляются по ночам.
- Диспепсический синдром проявляется тошнотой, рвотой, вздутием, урчанием в животе, отрыжкой, сухостью и горечью во рту, изжогой, неприятными ощущениями после употребления жирной пищи, поносом, появлением жира в кале.
- Постепенно у больных развивается синдром мальабсорбции, обусловленный нарушением всасывания питательных веществ в кишечнике. Больные резко худеют до крайнего истощения, у них развивается стоматит, хейлит и прочие признаки гиповитаминоза. В этот период начинают преобладать симптомы общей астенизации организма. Больные испытывают сильную слабость, утомляемость, у них резко снижается работоспособность, возникает сонливость, апатия, пропадает аппетит и интерес к происходящим событиям. Стул становится водянистым или кашицеобразным, зловонным и очень частым.
- У некоторых больных возникает лихорадка, озноб, гипергидроз, тахикардия.
- Желтуха с пожелтением кожи, инъекцией склер, кожным зудом.
- Неврологические расстройства — болевой синдром по типу невралгии тройничного нерва, межреберной невралгии, боль в спине.
- Психоэмоциональные нарушения — внутреннее напряжение, чувство тревоги и страха, раздражительность или эмоциональная лабильность.
Существует клинически асимптомный вариант, при котором отсутствуют жалобы больных, но имеются характерные изменения в результатах лабораторного исследования крови.
Осложнения ПХЭС:
- расхождение швов после операции,
- присоединение вторичной бактериальной инфекции,
- абсцедирование ткани,
- раннее развитие атеросклероза,
- анемия,
- кахексия,
- деформации скелета,
- авитаминоз,
- импотенция.
Диагностика
Диагностика ПХЭС начинается с выслушивания жалоб больного и сбора анамнеза заболевания. Необходимо выяснить, через какое время после холецистэктомии появились первые симптомы? Когда проводилась операция?

Специалисты анализируют семейный анамнез и узнают, какие заболевания ЖКТ имеют родственники больного.
- Физикальные методы обследования включают опрос и осмотр больного, а также пальпацию органов брюшной полости.
- В общеклиническом анализе крови — снижение количества эритроцитов, гемоглобина, повышение лейкоцитов и увеличение СОЭ.
- Биохимическое исследование крови — определение общего билирубина, его фракций, АлАТ, АсАТ, ЩФ, глюкозы крови, амилазы крови.
- Копрограмма – анализ кала на наличие непереваренных фрагментов пищи, жира, грубых пищевых волокон.
- Микроскопическое, бактериологическое и биохимическое исследования желчи проводятся по показаниям.
- КТ и МРТ позволяют визуализировать сосуды и органы брюшной полости.
- УЗИ брюшной полости выявляет конкременты в желчных протоках, их воспаление, расширение и деформацию.
- К дополнительным методам относится рентгенография легких, которую проводят с целью исключения пневмонии и медиастенита.
- Рентгеноконтрастное исследование желудка определяет наличие язв.
- Гастроскопию и ФГДС проводят для исключения прочих патологий пищеварительной системы.
- Сцинтиграфия позволяет выявить нарушения циркуляции желчи.
- Электрокардиография.
- Трансабдоминальная ультрасонография.
- Многофракционное дуоденальное зондирование.
- Холеграфия.
- Манометрия сфинктера Одди.
- Холангиопанкреатография.
Лечение
Лечение больных с ПХЭС комплексное. Оно направленно на устранение имеющихся нарушений со стороны пищеварительной системы, которые заставили пациента обратиться к врачу. Лечение патологии заключается в соблюдении строгой диеты, проведении консервативной терапии и при её неэффективности – оперативного вмешательства.
Диетотерапия
 Больным необходимо соблюдать режим питания: пищу принимать небольшими порциями 5-6 раз в день, ограничить употребление жиров и полностью исключить из рациона жареные, кислые, острые, пряные блюда и алкогольные напитки. Рацион должен быть обогащен витаминами А и В, а также пищевыми волокнами, клетчаткой и пектином.
Больным необходимо соблюдать режим питания: пищу принимать небольшими порциями 5-6 раз в день, ограничить употребление жиров и полностью исключить из рациона жареные, кислые, острые, пряные блюда и алкогольные напитки. Рацион должен быть обогащен витаминами А и В, а также пищевыми волокнами, клетчаткой и пектином.
К разрешенным продуктам относятся компоты, морсы, подсушеный хлеб, маложирные молочно-кислые продукты, овощные супы, нежирная говядина, курятина, рассыпчатые каши, фруктовые и овощные салаты, зелень, бобы. Запрещены: сдоба, сало, свинина, жирная рыба, приправы, крепкий чай и кофе, алкогольные напитки, полуфабрикаты, копчености, маринады.
Соблюдение этих рекомендаций способствует нормализации состава желчи, снижению давления в двенадцатиперстной кишке и желчных протоках, регулирует продвижение желчи по ним.
Видео: о питании после удаления желчного пузыря
Медикаментозная терапия
- Для снятия болевого синдрома принимают спазмолитики и обезболивающие средства – «Нош-пу», «Дюспаталин», «Бускопан», «Спазмалгон».
- Ферментные препараты позволяют стабилизировать процесс пищеварения – «Креон», «Панзинорм», «Мезим», «Панкреатин».
- Желчегонные средства – «Аллохол», «Одестон».
- Антибактериальные средства назначают для борьбы с бактериальной микрофлорой – «Эритромицин», «Цефтриаксон», «Тетрациклин».
- Прокинетики улучшают моторную функцию ЖКТ – «Метоклопромид», «Тримедат».
- Гепатопротекторы для защиты печени – «Фосфоглив», «Эссенциале».

- Пре- и пробиотики для нормализации микрофлоры кишечника – «Дюфалак», «Бифиформ», «Линекс».
- Сорбенты для выведения токсинов – «Полифепам», «Активированный уголь».
- НПВС – «Парацетамол», «Ибупрофен», «Ортофен».
Физиотерапия
С целью стимуляции репаративных и регенеративных процессов больным с ПХЭС назначают следующие физиотерапевтические процедуры:
- Ультразвук на область желчного пузыря через день,
- Магнитотерапию,
- Лазеротерапию,
- Радоновые ванны.
- Амплипульстерапию,
- Электрофорез анальгетиков и спазмолитиков,
- Гальванизацию,
- Парафинотерапию,
- Аппликации озокерита.
Физиотерапия противопоказана лицам, страдающим острым холангитом, циррозом печени с асцитом, острой печеночной дистрофией.
Всем больным показано санаторно-курортное лечение через полгода после операции и регулярные занятия ЛФК.
Народная медицина
Средства народной медицины, улучшающие состояние больных после холецистэктомии:

- настой из цветов календулы, корня валерианы, шишек хмеля,
- настойка из золототысячника, птичьего горца, корня аира, чистотела, кукурузных рыльцев,
- отвар зверобоя, ромашки, девясила,
- желчегонный сбор из календулы, мяты, пижмы, ромашки, тысячелистника,
- чай из шиповника.
Эти средства облегчают состояние при ПХЭС, устраняют застой желчи, обеспечивают желчегонный эффект, снимают воспаление. Лечение народными средствами должно проходить исключительно в комплексе с основной терапией.
Принимать народные средства следует в течение месяца за полчаса до еды или спустя час после нее. Чтобы избежать привыкания, напитки необходимо чередовать.
Оперативное лечение
Операцию проводят в тех случаях, когда консервативные методы становятся неэффективными.
Чтобы устранить стойкий спазм сфинктера Одди, проводят различные манипуляции:
- рассекают его,
- вводят ботулотоксин,
- расширяют с помощью баллона,
- устанавливают стент,
- удаляют грубые рубцы.
Профилактика

Клинические рекомендации по профилактике ПХЭС, позволяющие предупредить его развитие:
- полное и своевременное обследование больного перед операцией,
- своевременное выявление сопутствующих заболеваний,
- борьба с вредными привычками,
- правильное питание с ограничением жирных продуктов,
- регулярный 4-6-кратный прием пищи,
- обогащение рациона пищевыми волокнами,
- прием витаминно-минеральных комплексов,
- нормализация массы тела,
- активный образ жизни,
- предупреждение запоров,
- регулярное наблюдение у гастроэнтеролога после операции.
Соблюдение этих рекомендаций позволяет свести к минимуму риск развития ПХЭС и избавить пациента от мучений и страданий.
ПХЭС – патология, обусловленная нарушением пищеварения функциональной или органической природы. Симптоматика заболевания многообразна и неспецифична. Функциональные нарушения лечат консервативным путем, а органические — оперативным.
Видео: о правильной реабилитациии после холицистэктомии
Видео: лекции по постхолицистэктомическому синдрому
Источник
Общие сведения
Постхолецистэктомический синдром (ПХЭС) – это целый комплекс симптомов, которые проявляются у человека после того, как ему провели удаление желчного пузыря. Для этого состояния характерны приступы боли, проблемы с пищеварением, диарея, понижение массы тела и др.
Согласно медицинской статистике, постхолецистэктомический синдром, код по МКБ-10 которого — K91.5, проявляется у 5–40% пациентов. Специалисты предполагают, что такое состояние является либо продолжением болезни, которая и привела к оперативному вмешательству, либо следствием операции. Как правило, удаление желчного пузыря не приводит к серьезным негативным последствиям для работы желчных путей. Около 10% случаев желчной колики являются следствием нарушений сфинктера Одди – как структурных, так и функциональных. Термин «дисфункция сфинктера Одди» также применяется вместо определения «постхолецистэктомический синдром».
О том, как может проявляться постхолецистэктомический синдром, когда происходит спазм сфинктера Одди и как правильно действовать, чтобы устранить неприятные признаки, речь пойдет в этой статье, где описаны симптомы и лечение постхолецистэктомического синдрома.
Патогенез
У основной части больных с этим синдромом отмечаются функциональные моторные расстройства. Неотъемлемая часть патогенеза желчекаменной болезни – моторные нарушения желчного пузыря и сфинктерного аппарата желчевыводящих путей.
Вследствие удаления желчного пузыря отмечается нарушение функции сфинктерного аппарата желчных путей. Развитие боли после операции, как правило, связано с увеличением давления в билиарном тракте, что связано с нарушениями функции сфинктера Одди.
В организме сфинктер Одди обеспечивает анатомическую и физиологическую связь между желчевыводящими путями, поджелудочной железой и двенадцатиперстной кишкой.
Физиологический контроль сфинктера Одди определяется рядом гормональных и нервных стимулов. В частности, важная роль в этой регуляции отводится гастроинтестинальным гормонам. Особое значение имеет холецистокинин (панкреозимин) и секретин.
Когда желчный пузырь сокращается и синхронно расслабляется сфинктер Одди, концентрированная желчь поступает в двенадцатиперстную кишку. В это время происходит выделение панкреатического сока под действием холецистокинина, что обеспечиваются все условия для расщепления пищи. Если происходит спазм сфинктера этот процесс нарушается.
Желчный пузырь непосредственно задействован в модуляции ответа сфинктера Одди на влияние гастроинтестинальных гормонов. После удаления желчного пузыря реакция сфинктера Одди в ответ на холецистокинин снижается.

Сфинктер Одди
О том, как изменяется функциональное состояние сфинктера Одди после холецистэктомии, существуют разные мнения. В частности, есть теория, что после операции повышается тонус и расширяется общий желчный проток. Также есть мнение, что вследствие холецистэктомии проявляется недостаточность сфинктера Одди, так как он не может длительнее время выдерживать высокое давление желчи. Противоречия, которые отмечаются в описании состояния сфинктера Одди, связаны с тем, что его функции исследовались в разные сроки после проведения холецистэктомии.
Классификация
В современной медицине отсутствует общепринятая классификация постхолецистэктомического синдрома. В зависимости от причины, по которой проявляются такие симптомы, в своей практике медики определяют это состояние широко, применяя такую классификацию:
- Рецидивы образования камней общего желчного протока – как ложные, так и истинные.
- Стенозирующий дуоденальный папиллит.
- Стриктуры общего желчного протока.
- Ограниченный перитонит в хронической форме.
- Холепанкреатит.
- Вторичные гастродуоденальные язвы — билиарные или гепатогенные.
Однако Римские критерии II 1999 года, а также Римские критерии III 2006 года ограничивают рамки «ПХЭС» дисфункцией сфинктера Одди, возникшей после холециетэктомии. Применяется следующая классификация дисфункции сфинктера Одди:
Дисфункция сфинктера Одди по билиарному типу. Определяется три типа этой разновидности:
- Билиарный тип I – проявляются типичные приступы боли продолжительностью 20 и больше минут; общий желчный проток расширяется больше, чем на 12 мм; при проведении эндоскопической ретроградной панкреатохолангиографии выведение контрастного вещества замедляется больше, чем на 45 минут; отмечается превышение нормы трансаминаз и/или щелочной фосфатазы.
- Билиарный тип II – проявляются приступы болей билиарного типа; до 63% пациентов имеют манометрическое подтверждение сфинктера Одди. При этом возможны и структурные, и функциональные нарушения.
- Билиарный тип III – проявляются приступы болей билиарного типа без объективных нарушений. Манометрическое подтверждение сфинктера Одди отмечается только у 12-28% пациентов. Как правило, дисфункция имеет функциональную природу.
Дисфункция сфинктера Одди по панкреатическому типу. Панкреатический тип проявляется эпигастральной болью, которая характерна для панкреатита. Боль отдает в спину и уменьшается, когда пациент наклоняется вперед. У больного значительно повышается сывороточная амилаза и липаза. При манометрии определяется дисфункция сфинктера Одди в 39–90% случаях.
Дисфункция сфинктера Одди по смешанному типу. Смешанный тип характеризуется опоясывающей болью, или боль локализуется в эпигастрии. Также проявляются другие признаки, характерные как для билиарного, так и для панкреатического типов.
Причины
Чаще всего признаки ПХЭС проявляются вследствие таких причин:
- Камни в желчевыводящих протоках (холедохолитиаз). Это могут быть как рецидивы желчнокаменной болезни, когда происходит повторное образование камней, так и ложные рецидивы с оставшимися конкрементами. В большинстве случаев остаются именно те камни, которые не были удалены во время первой операции.
- Органические и функциональные изменения большого дуоденального сосочка (БДС). Эта причина приводит к появлению болей, температуры и желтухи после удаления желчного пузыря. После такого вмешательства у большинства больных на некоторое время усиливается тонус сфинктера БДС. Но при отсутствии патологических изменений тонус постепенно приходит в норму. Примерно у четверти прооперированных людей отмечается стеноз БДС. Сначала развивается отек, после чего, при продолжительной травматизации при прохождении камней, отмечается его сужение.
- Повреждения желчных протоков и стриктуры. Сужение протока происходит или вследствие изменений стенки, связанных с воспалением, или является следствием нахождения там камня. Иногда на это влияют внешние причины.
- Холангит. При плохом высвобождении желчи она застаивается в желчевыводящих путях. Как следствие, создаются условия для восходящего распространения инфекции. При холецистэктомии происходит удаление только одного очага инфекции, но протоки могут остаться инфицированными.
- Особенности проведения операции. Рецидив болей развивается в том случае, если в оставленной части желчного пузыря или культе содержатся камни или сгущенная желчь.
- Опухоли желчных протоков. Их могут не обнаружить в процессе операции или они появляются позже.
- Болезни двенадцатиперстной кишки. У людей с болезнями желчевыводящих путей часто отмечаются отек и гиперемия слизистой оболочки двенадцатиперстной кишки, ее атрофия, нарушения моторной функции.
- Панкреатит в хронической форме. Часто встречается у людей, которые перенесли холецистэктомию. При технически правильно проведенной холецистэктомии отток панкреатического сока улучается и восстанавливается внешнесекреторная функция железы. Но если фиброзные изменения ярко выражены, то после операции панкреатит может проявиться как самостоятельная болезнь.
- Другие причины. Рецидив болей после проведенной операции могут спровоцировать дисбактериоз, колит, нарушение кишечного всасывания, гемолитическая болезнь, а также заболевания почек, толстой кишки, позвоночника. Боли, не связанные с изменениями желчевыводящей системы, тоже могут восприниматься как ПХЭС.
Симптомы постхолецистэктомического синдрома
Основные симптомы спазма сфинктера Одди – это проявление приступов сильных или средней интенсивности болей, которые продолжаются более 20 минут и проявляются на протяжении больше чем трех месяцев. Также проявляются диспепсические и невротические расстройства. Беспокоит тяжесть в правом подреберье. Как правило, боль постоянная. Иногда приступы сначала проявляются редко и длятся несколько часов, а потом, в промежутках между приступами, боль вообще не ощущается. У некоторых больных со временем частота приступов и интенсивность болей увеличивается. Связь приступов с приемом пищи у всех проявляется по-разному. Но наиболее часто боль беспокоит через 2-3 часа после еды.
Иногда, в тяжелых случаях, боль длительна и упорна, она сочетается со рвотой и тошнотой, а также с мучительными приступами изжоги.
Если причины ПХЭС связаны с истинным рецидивом образования камней желчного протока, то неприятные симптомы появляются не раньше, чем через несколько лет после проведенной операции. В таком случае развиваются следующие признаки:
- Боль в правом подреберье и в правой части эпигастральной области — как правило, монотонная, реже в виде приступов. В большинстве случаев боль менее сильная, чем до проведения операции.
- Нарушения циркуляции желчи, что подтверждает диагностика.
- Инфекционно-воспалительный процесс, который развивается вследствие нарушения циркуляции желчи. Он проявляется лихорадкой, плохим самочувствием. У больного повышается СОЭ. Если развивается гнойный холангит, симптомы усугубляются.
- При ложном рецидиве камнеобразования желчного протока проявления аналогичны истинному рецидиву. Но при таком состоянии симптомы появляются раньше — примерно через 2 года после операции.
Анализы и диагностика
 Люди, которым была проведена холецистэктомия, находятся на диспансерном наблюдении у специалиста с целью раннего определения неблагоприятных результатов, а также обеспечения важных профилактических мероприятий и контроля выполнения рекомендаций пациентом.
Люди, которым была проведена холецистэктомия, находятся на диспансерном наблюдении у специалиста с целью раннего определения неблагоприятных результатов, а также обеспечения важных профилактических мероприятий и контроля выполнения рекомендаций пациентом.
В процессе диагностики проводится ряд исследований и лабораторных анализов. Врач обязательно изучает анамнез, проводит опрос и осмотр пациента. Для установления диагноза проводят:
- Общий анализ крови.
- Биохимический анализ крови, в процессе которого определяются биохимические маркеры синдрома холестаза-цитолиза.
- Анализ мочи.
- Электрокардиография.
- Рентгеноскопия грудной клетки.
- Ультразвуковое исследование.
- ФГДС.
- КТ, МРТ.
В процессе обследования больных, которые жалуются на признаки ПХЭС, используется принцип поиска причин таких проявлений от более простых к сложным, а также использования методик от неинвазивных к более травматичным, но позволяющим получить важную информацию.
Еще один важный момент касается хирургической настороженности при таких симптомах: она должна быть тем больше, чем меньше времени прошло от операции.
Как правило, после лабораторных анализов обследование таких больных начинают с проведения УЗИ брюшной полости, которое дает возможность исключить анатомические изменения органов и перейти к более целенаправленным обследованиям.
Однако, несмотря на то, что возможности современной диагностики достаточно широкие, у определенного количества людей не удается выяснить причину неприятных симптомов после перенесенной холецистэктомии.
Лечение постхолецистэктомического синдрома
Очень важно, чтобы лечение постхолецистэктомического синдрома было комплексным и направлялось на устранение причин проявления неприятных симптомов. Пациенту, который перенес удаление желчного пузыря, необходимо помнить, что правильное питание, четкий режим приема пищи, физическая активность – это важнейшие условия успешной реабилитации после хирургической операции. Также при проявлении болей и других неприятных симптомов проводится медикаментозное лечение.
Доктора
Лекарства
Медикаментозное лечение дисфункции сфинктера Одди направлено на то, чтобы улучшить моторную функцию сфинктерного аппарата билиарного тракта, восстановить нормальный отток желчи, обеспечить секреции поджелудочной железы.
На тонус сфинктерного аппарата влияют разные группы препаратов: блокаторы кальциевых каналов, нитраты. Однако важно учитывать, что у многих из таких лекарств есть ряд серьезных побочных кардиоваскулярных эффектов.
В процессе лечения широко используют препараты — миотропные спазмолитики. Это средства Дротаверин, Но-шпа, Мебеверин.
Применяются также препараты, облегчающие процесс притока желчи в пищеварительный тракт. Это желчегонные средства Одестон, Хофитол, Холензим.
Прокинетик Домперидон приводит в норму моторику ЖКТ, улучшает желчеотток, снижает проявления дуоденальной гипертензии, предотвращает дуоденогастральный рефлюкс.
При необходимости проводится лечение антибактериальными препаратами. Назначают препараты Нитроксолин, Фуразолидон, Кларитромицин, Ципрофлоксацин, Цефазолин и др.
С целью устранения повреждающего влияния буферных желчных кислот и установления нормального уровня рН для ферментов поджелудочной железы применяют антациды. Назначают Алмагель, Алмагель Нео, Маалокс и др.
Для купирования боли применяют ненаркотические анальгетики – Ибупрофен, Парацетамол, Баралгин.
Скорректировать биллиарную недостаточность можно путем применения за
