Постхолецистэктомический синдром и повторные операции на желчных путях
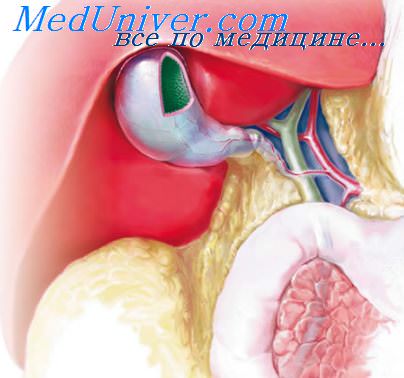
Постхолецистэктомический синдром. Повторные операции на желчных путяхПостхолецистэктомический синдром представляет собой собирательнoe понятие, объединяющее все случаи появления болей или других болезненных проявлений у больных, перенесших холеинстэктомию. Этот термин, впервые появившийся в американской литературе и получивший широкое распространение, не может считаться удачным, так как включает и ряд заболеваний, совершенно не связанных с патологией желчного пузыря и произведенной холецистэктомией, тем более что удаление патологически измененного желчного пузыря само по себе не должно приводить к появлению болей или других болезненных ощущений. Причины болей после холецистэктомии, появляющихся в различные сроки после операции (как в первый месяц, так и спустя несколько лет), многочисленны и разнообразны. Почти в 60% случаев они связаны с заболеванием органов, не относящихся к билиопанкреодуоденальной зоне: гастритом, язвенной болезнью желудка и двенадцатиперстной кишки, грыжей пищеводного отверстия диафрагмы, колитом, спондилезом и многими другими. Остальные причины появления болевого синдрома могут быть сгруппированы следующим образом: 1) поражения общего желчного протока, не устраненные во время операции (гепатикохоледохолитиаз, рубцовый стеноз фатсрова сосочка);
Необходимо дать ответ в первую очередь на следующие вопросы: Основным показанием к операции у данных больных являются признаки нарушения оттока желчи: печеночная колика, желтуха, кожный зуд, холангит, длительно не заживающий или вновь открывшийся наружный желчный свищ. Повторные операции, как правило, трудны, травматичны и технически сложны. Они требуют глубокого знания данной патологии, соответствующего оснащения и большого опыта хирурга. Нередко наиболее трудоемким моментом операции оказывается обнаружение и выделение из рубцов гепатикохоледоха. Непременным условием вмешательства являются рентгеноконтрастное н другие исследования желчных протоков и фатерова сосочка (зондирование, исследование катетером типа Фогарти, холедохоскопия, фиброхоледохоскопия). При оставлении части желчного пузыря или длинной культи пузырного протока необходимо их удаление. «Забытые» камни также подлежат удалению. При наличии мелких конкрементов и «замазки» операцию заканчивают холедоходуоденостомией. В случае высокой посттравматической структуры общего печеночного протока билиодигестивный анастомоз накладывают на транспеченочном дренаже. Транспеченочный полихлорвнниловый дренаж служит каркасом, на котором формируют анастомоз. Спустя 16—18 мес его удаляют. Операции при стриктуре терминального отдела общего желчного протока, фатерова сосочка, хроническом гепатите и стенозирующем панкреатите аналогичны выполняемым при осложненном хроническом холецистите. — Также рекомендуем «Доброкачественные опухоли желчного пузыря. Рак желчного пузыря» Оглавление темы «Болезни желчных путей и поджелудочной железы»: |
Источник
Содержание
- Постхолецистэктомический синдром
- Причины развития постхолецистэктомического синдрома
- Симптомы постхолецистэктомического синдрома
- Диагностика постхолецистэктомического синдрома
- Лечение постхолецистэктомического синдрома
- Профилактика и прогноз
Постхолецистэктомический синдром – специфический симптомокомплекс, обусловленный перенесенной холецистэктомией и связанными с этим изменениями функционирования желчевыделительной системы. К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, диспепсические расстройства, диарея и стеаторея, гиповитаминоз, снижение массы тела. Для выявления причин синдрома проводится УЗИ и МСКТ брюшной полости, фиброгастродуоденоскопия, РХПГ. Лечение постхолецистэктомического синдрома может быть консервативным (щадящая диета, прием спазмолитиков и ферментов) и хирургическим (дренирование желчных протоков, эндоскопическая сфинктеропластика и др.).
Постхолецистэктомический синдром
Постхолецистэктомический синдром – это комплекс клинических симптомов, развивающийся вследствие оперативного удаления желчного пузыря. В группу пациентов с постхолецистэктомическим синдромом не входят больные, у которых проведена холецистэктомия с погрешностями, остались камни в желчных протоках, развился послеоперационный панкреатит, сопровождающийся сдавлением общего желчного протока, холангит.
Постхолецистэктомический синдром встречается в среднем у 10-15% пациентов (при этом в разных группах этот показатель доходит до 30%). У мужчин он развивается практически в два раза реже, чем у женщин. Постхолецистэктомический синдром может развиться сразу после проведения оперативного удаления желчного пузыря, а может проявиться спустя длительное время (несколько месяцев, лет).
Причины развития постхолецистэктомического синдрома
Основным патогенетическим фактором развития постхолецистэктомического синдрома является нарушение в билиарной системе – патологическая циркуляция желчи. После удаления желчного пузыря, являющегося резервуаром для вырабатываемой печенью желчи и участвующего в своевременном достаточном ее выделении в двенадцатиперстную кишку, привычный ток желчи изменяется. В некоторых случаях нормальное снабжение кишечника желчью не удается обеспечить. Окончательный механизм этих нарушений еще недостаточно изучен.
Факторами, способствующими развитию постхолецистэктомического синдрома, могут быть имеющие место дискинезии желчевыводящих путей, спазм сфинктера Одди (мышечного образования в месте впадения общего желчного протока в двенадцатиперстную кишку), оставшийся после операции пузырный проток значительной длины. Иногда причинами возникновения этого синдрома может быть выраженная послеоперационная боль и скопление жидкости в области произведенной операции. Только в 5% случаев причину развития постхолецистэктомического синдрома выявить не удается.
Симптомы постхолецистэктомического синдрома
Данный симптомокомплекс может проявляться сохранением клинических проявлений, имевших место до операции, в той или иной степени выраженности (чаще всего менее выраженных, но иногда отмечают и усиление дооперационной клиники). Иногда после холецистэктомии возникают новые симптомы.
Основной симптом – болевой. Боль может быть как режущей, так и тупой, различной степени интенсивности. Встречается приблизительно в 70% случаев. Вторым по распространенности является диспепсический синдром – тошнота (иногда рвота), вздутие и урчание в животе, отрыжка с горьким привкусом, изжога, диарея, стеаторея. Секреторные нарушения приводят к нарушению всасывания пищи в 12-перстной кишке и развитию синдрома мальабсорбции. Следствием этих процессов служат гиповитаминоз, снижение массы тела, общая слабость, ангулярный стоматит.
Также может подниматься температура тела, возникать желтуха (иногда проявляется только субиктеричностью склер). Постхолецистэктомический синдром может принимать различные клинические формы, проявляясь ложными и истинными рецидивами камнеобразования холедоха, стриктурами общего желчного протока, стенозирующим папиллитом, спаечным процессом в подпеченочном пространстве, холепанкреатитом, билиарными гастродуоденальными язвами.
Диагностика постхолецистэктомического синдрома
В ряде случаев диагностирование развивающегося постхолецистэктомического синдрома бывает затруднено сглаженной, слабо выраженной клинической картиной. Для получения полноценной медицинской помощи пациенту в послеоперационном периоде и в дальнейшей жизни без желчного пузыря необходимо внимательно относиться к сигналам своего организма и однозначно сообщать об имеющихся жалобах своему врачу. Необходимо помнить, что постхолецистэктомический синдром – это состояние, требующее выявления причин его возникновения и соответствующей этиологической терапии.
Для выявления состояний, приведших к развитию постхолецистэктомического синдрома, назначают лабораторные исследования крови, чтобы обнаружить возможный воспалительный процесс, а также инструментальные методики, направленные на диагностирование патологий органов и систем, как непосредственно оказывающих влияние на работу билиарной системы, так и опосредованно действующих на общее состояние организма.
Спиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ печени) максимально точно визуализирует состояние органов и сосудов брюшной полости, также информативной методикой является УЗИ брюшной полости. Эти методы могут выявить присутствие конкрементов в желчных протоках, послеоперационное воспаление желчных путей, поджелудочной железы.
При рентгенографии легких исключают заболевания легких и средостения (которые могут быть причиной болевого синдрома), рентген желудка с контрастным веществом может помочь выявить наличие язв и непроходимости в желудочно-кишечном тракте, рефлюкса.
Для исключения происхождения симптомов в результате иных заболеваний пищеварительного тракта, производят эндоскопическое исследование желудка (гастроскопия) и двенадцатиперстной кишки (фиброгастродуоденоскопия). Нарушения в циркуляции желчи выявляют с помощью радионуклеидного исследования – сцинтиграфии. При этом в организм вводится специфический маркер, который скапливается в желчи.
Одним из самых информативных методов, позволяющих изучить состояние протоков билиарной системы является РХПГ (эндоскопическая ретроградная панкреатохолангиография). В ходе этого исследования выявляются нарушения тока желчи, отмечают состояние желчных путей, протоков, ампулы Фатерова сосочка, выявляют мелкие конкременты, отмечают скорость выделения желчи. Также можно произвести манометрию сфинктера Одди и общего желчного протока.
Во время проведения РХПГ возможно осуществить некоторые лечебные мероприятия: удалить имеющиеся в протоках камни, расширить просвет желчных путей в местах сужений, произвести сфинктеротомию при стойком спазме. Однако стоит помнить, что в некоторых случаях эндоскопия желчных протоков способствует возникновению панкреатита. Для исключения патологии сердца используют ЭКГ.
Лечение постхолецистэктомического синдрома
Методы лечения постхолецистэктомического синдрома напрямую зависят от причин его развития. В том случае, если данный синдром является следствием какой-либо патологии органов пищеварения, лечение осуществляют согласно рекомендациям по терапии данной патологии.
Лечение, как правило, включает в себя щадящую диету: соблюдение режима питания – еда небольшими порциями 5-7 раз в день, пониженное суточное содержание жиров (не более 60 грамм), исключение жареных, кислых продуктов, острой и пряной пищи, продуктов, обладающих желчегонной активностью, раздражающих слизистые оболочки элементов, алкоголя. При выраженном болевом синдроме для его купирования применяют дротаверин, мебеверин. Лекарственные средства назначаются гастроэнтерологом в соответствии с принципами медикаментозного лечения основной патологии.
Хирургические методы лечения направлены на дренирование и восстановление проходимости желчных протоков. Как правило, проводится эндоскопическая сфинктеропластика. При неэффективности производят диагностическую операцию для детального изучения брюшной полости на предмет вероятных причин развития синдрома.
Профилактика и прогноз
В качестве профилактики постхолецистэктомического синдрома можно отметить меры по своевременному выявлению различных сопутствующих заболеваний, могущих послужить причиной развития нарушений циркуляции желчи: полное и тщательное комплексное обследование печени, поджелудочной железы, желчевыводящих путей, пищеварительного тракта, сосудистой системы брюшной полости при подготовке к операции.
Прогноз излечения от постхолецистэктомического синдрома связан с излечением от основного заболевания, послужившего причиной развития симптомокомплекса.
Источник
Энциклопедия / Заболевания / Желудочно-кишечный тракт / Постхолецистэктомический синдром
Постхолецистэктомический синдром — собирательное понятие, подразумевающее заболевания, связанные прямо или косвенно с операцией удаления желчного пузыря, так как болезненные изменения, происходящие в организме после операции, разнообразны и далеко не всегда ограничиваются желчевыводящими путями.
Важную роль в развитии синдрома играет поражение внепеченочных желчных путей.
Камни желчных протоков являются наиболее частой причиной возобновления болей после удаления желчного пузыря и повторных операций.
В редких случаях причиной постхолецистэктомического синдрома может стать киста желчного протока.
Заболевания печени являются в ряде случаев причиной неудовлетворительного самочувствия больных после удаления желчного пузыря.
Немаловажное значение имеет развитие застоя желчи, который и является причиной развития или нарастания нарушений функции печени после операции.
Удаление желчного пузыря по поводу желчекаменной болезни не избавляет больного от обменных нарушений, склонность к камнеобразованию сохраняется и после операции.
Хаотичное поступление желчи в кишечник после удаления желчного пузыря нарушает переваривание и всасывание жира, уменьшает бактерицидность кишечного содержимого, приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры.
Картина синдрома определяется причинами, обусловившими заболевание.
Характерны:
- боль в правом подреберье и подложечной области, распространяющаяся в спину и правую лопатку,
- возможно появление желтухпостхолецистэктомического синдромаи и зуда кожи,
- нарушения пищеварения (тошнота, ощущение горечи во рту, метеоризм, неустойчивый стул, запор, понос).
Диагностика постхолецистэктомического синдрома – это выявление изменений в печени, поджелудочной железе, являющихся причиной страдания больных, с применением всего комплекса современных лабораторно-инструментальных методов исследования, которые включают
- определение в крови уровня билирубина,
- щелочной фосфатазы,
- гаммаглутамилтрансферазы,
- аланиновой и аспарагиновой трансаминаз,
- липазы, амилазы, эластазы I.
Лабораторные исследования проводят во время или не позднее 6 часов после окончания болевого приступа, а также в динамике.
«Золотым стандартом» диагностики считают эндоскопическую ретроградную холангиопанкреатографию и манометрию сфинктера Одди (доступную пока лишь ограниченному числу научно-исследовательских центров).
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение больных должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей (проток и сфинктеров), желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания и явились поводом для обращения к врачу.
Назначается частое дробное питание (5–7 раз в день), соблюдение диеты с низким содержанием жира (40–60г в сутки растительных жиров), исключаются жареные, острые, кислые продукты.
Для обезболивания можно применять дротаверин, мебеверин.
В случаях, когда испробованы все медикаментозные варианты, а эффект от лечения отсутствует, для восстановления проходимости желчных путей проводится оперативное лечение.
Для устранения относительной ферментативной недостаточности, улучшения переваривания жиров применяют ферментные препараты, содержащие желчные кислоты (фестал, панзинорм форте) в среднесуточных дозах.
Наличие скрытых, а тем более явных нарушений переваривания жиров подразумевает длительное применение ферментов как с лечебной, так и с профилактической целями. Поэтому продолжительность курса лечения индивидуальна.
Нередко удаление желчного пузыря сопровождается нарушением кишечного биоценоза.
Для восстановления кишечной микрофлоры вначале назначаются антибактериальные лекарственные средства (доксициклин, фуразолидон, метронидазол, интетрикс), короткими 5–7-дневными курсами (1–2 курса).
Затем проводится лечение препаратами, восстанавливающими кишечный микробный пейзаж, способствующими росту нормальной микрофлоры (например, бифидумбактерин, линекс).
В течение 6 месяцев после удаления желчного пузыря больные должны находиться под врачебным контролем. Санаторно-курортное лечение целесообразно рекомендовать не ранее чем через 6–12 месяцев после операции.
Профилактикой развития постхолецистэктомического синдрома послужит комплексное обследование органов пищеварения (печени, желчевыводящих путей, поджелудочной железы, желудка, двенадцатиперстной кишки) до операции с целью выявления функциональных и органических изменений.
Источник: diagnos.ru
Источник
