Послеоперационный синдром после удаления желчного пузыря
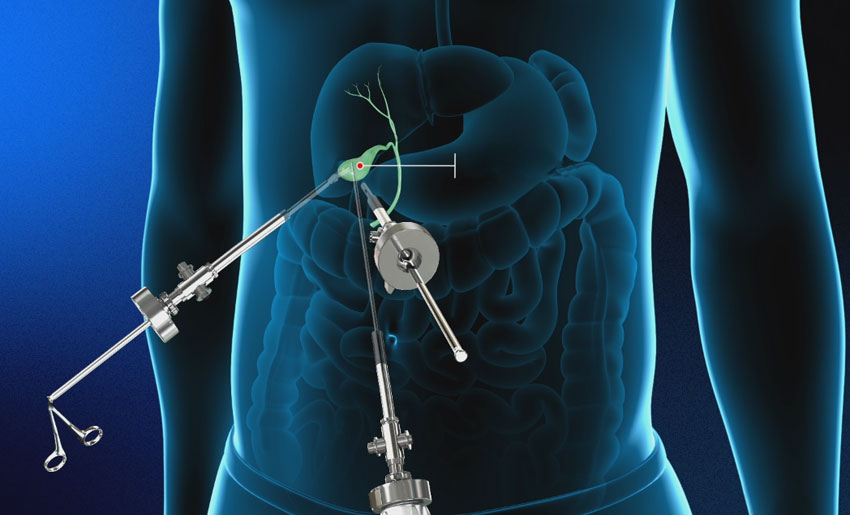
Постхолецистэктомический синдром (ПХЭС) — состояние после операции удаления желчного пузыря (холецистэктомии) по поводу хронического калькулезного холецистита. ПХЭС — это условное обозначение различных нарушений, повторяющихся болей и диспепсических проявлений, которые возникают у больных после холецистэктомии.
Постхолецистэктомический синдром. Причины
-
 допущенные диагностические ошибки до операции и технические погрешности во время операции,
допущенные диагностические ошибки до операции и технические погрешности во время операции, - функциональные нарушения, связанные с удалением желчного пузыря,
- обострение существующих до операции заболеваний, в первую очередь, болезней поджелудочной железы,
- развитие новых состояний желудочно-кишечного тракта в связи с удалением желчного пузыря (желчный рефлюкс в желудок, послабления стула, нарушения процессов переваривания пищи).
Функциональные нарушения сфинктерного аппарата желчевыводящих путей
В настоящее время считается доказанным факт, что после удаления желчного пузыря наблюдается повышение тонуса сфинктера Одди, причиной которого является исключение регулирующей роли сфинктера желчного пузыря и мышечной активности желчного пузыря на сфинктер Одди.
После удаления желчного пузыря включаются механизмы приспособления к работе желчевыводящих путей без желчного пузыря. Изменение моторной функции сфинктера Одди является одной из причин формирования острой или хронической боли в животе и диспепсического синдрома в послеоперационном периоде. Перестройка работы желчевыводящих путей после холецистэктомии может продолжаться до 1 года после операции.
Дисфункция сфинктера общего желчного протока и других сфинктеров желчевыводящей системы может приводить к повышению давления в протоках, застою желчи в них, что проявляется болями в правом подреберье или в подложечной области. Если преобладает дисфункция панкреатического протока, то появляется клиническая картина, характерная для панкреатита.
Разнообразие клинических проявлений ПХЭС затрудняет не только определение типа функциональных нарушений сфинктерного аппарата желчевыводящей системы, но затрудняет диагностику ПХЭС.
Нарушения печени, поджелудочной железы и кишечного тракта после холецистэктомии
Удаление желчного пузыря перестраивает процессы желчеобразования и желчевыделения.
- Отмечается увеличение образования желчи печенью, что является основной причиной поносов после холецистэктомии. Прием желчегонных препаратов в этих случаях нежелателен!
- Наиболее часто после удаления желчного пузыря страдает поджелудочная железа. При желчнокаменной болезни, дисфункции сфинктерного аппарата желчных путей, нарушении моторной функции желчного пузыря до операции формируется хронический билиарный пенкреатит (панкреатит, причиной которого является нарушения система желчеотделения).
- Иногда наблюдаются поражения протоковой системы, которые нарушают отток желчи – сужения, камни в протоках, увеличение лимфатических узлов, воспалительные заболевания в сфинктерно-протоковой системе.
Вследствие этого, обострения хронического панкреатита после удаления желчного пузыря встречаются достаточно часто — от 5 до 90 %. Такой разброс объясняется тем, что до операции не проведено достаточное обследование для оценки состояния поджелудочной железы, но в ряде случаев имеет место гипердиагностика хронического панкреатита.
В медицинской практике отмечается, что чем дольше существуют камни в желчном пузыре, тем чаще возникает хронический панкреатит.
В поджелудочной железе снижается объем секреции ферментов, развивается внешнесекреторная недостаточность функции поджелудочной железы, нарушаются процессы пищеварения. Холецистоэктомия, вовремя проведенная, способствует улучшению или нормализации показателей ферментативной функции поджелудочной железы.
После удаления желчного пузыря нередко нарушается функция 12-перстной кишки, что подтверждается появлением дуоденогастрального рефлюкса, т.е., заброс содержимого 12-перстной кишки в желудок, и вызывающего морфологические изменения в выходном отделе желудка и формирование хронического рефлюкс-гастрита (желчного).
После удаления желчного пузыря нарушается функция тонкой кишки (всасывания пищевых компонентов) и моторная функция толстой кишки (запоры, поносы).
Постхолецистэктомический синдром. Диагностика
Диагностика направлена на выявление различных заболеваний желудочно-кишечного тракта, которые пациент имел до операции, возникших после операции, возможные послеоперационные осложнения.
Диагноз устанавливается на основе:
- клинических проявлений болезни (жалоб пациента),
- объективных данных осмотра больного,
- лабораторных данных (биохимического исследования крови, клинического анализа крови, показателей обменных процессов – липидного, углеводного обменов, ферментативной функции поджелудочной железы, микрофлоры кишечного тракта),
- инструментальных методов обследования (ренгенологических, ультразвукового исследования гастродуоденоскопии),
- в более выраженных случаях – эндоскопической ретроградной холангиографии, компьютерной томографии, динамической сцинтиграфии.
Постхолецистэктомический синдром. Лечение и профилактика
В раннем послеоперационном периоде большое значение имеет лечебное питание, которое предусматривает часто дробное питание до 6 раз в день, небольшими порциями с ограничением жиров до 60-70 г в сутки.
С целью более быстрой адаптации пищеварительной системы к новым физиологическим условиям – функционирование без желчного пузыря, с учетом сопутствующих болезней рекомендуется более раннее расширение питания близкого к рациональному.
Постхолецистэктомический синдром. Лекарственная терапия по показаниям
С целью улучшения качества желчи, продуцируемой печенью, назначакются препараты урсодезоксихолевой кислоты (Урсосан, Урсофальк, Урсодез, Ливодекса, Эксхол, Холудексан, Урсодокса и др.). Доза продолжительность приема препарата определяется лечащим врачом.
Для связывания избытка желчи в кишечник и особенно наличие холагенной диареи назначаются сорбенты (Смекта) и антациды (Фосфалюгель, Маалокс, Алььагел и др.) по 1 пакету 3-4 раза в день через 1 час после еды в течение 7- 14 дней, режим приема и продолжительность определяется индивидуально.
При наличии боли в верхних отделах живота назначаются спазмолитики (например, Дюспаталин по 1 капсуле 2 раза в день, Дицетел по 50-100 мг 3 раза в день в течение 2-4 недель).
При наличии дуоденита, папиллита, появлении условно-патогенной флоры в посевах кала проводится 7-дневный курс антибактериальных препаратов. Препаратами выбора могут быть Эрцефурил, Интетрикс, Фуразолидон и др., реже антибиотики в общепринятых дозах.
При наличии сопутствующей патологии (панкреатит и др.) по показаниям назначаются ферментные препараты (Панкреатин, Мезим форте, Креон и др.).
Постхолецистэктомический синдром. Профилактика
Профилактика ПХЭС начинается уже в процессе подготовки к операции с целью выявления и своевременного лечения заболеваний гепатопанкреатодуоденальной зоны (заболеваний печени, панкреатита, дуоденита и эрозивно-язвенного процесса в 12-перстной кишке).
Особенно врача беспокоит состояние поджелудочной железы, и если до операции выявлен хронический панкреатит, необходимо провести курс лечения (антисекреторные препараты, спазмолитики, ферментные препараты, препараты урсодезоксихолевой кислоты). Эти мероприятия снижают риск возникновения обострений панкреатита в послеоперационный период в 2.5-3 раза.
Реабилитация
Опыт показывает, что признаки постхолецитэктомического синдрома чаще возникают в первый год наблюдения в период адаптации пищеварительного тракта в новых анатомических условиях.
Через 3-6 месяцев, хотя в настоящее время имеются сведении об успешном применении минеральных вод низкой минерализации после 10 дня после операции, показан прием минеральных вод, оптимальнее в условиях гастроэнтерологического питьевого курорта (Железноводск, Кашин, Дорохово, Карловы Вары и др.) с повторением курса минеральной воды в домашних условиях через полгода.
Диспансерное наблюдение пациентов проводится в течение первого года после операции.
Источник
Боль в животе и диспепсия остаются спутниками каждого 4-го больного после удаления желчного пузыря. Всему виной нарушения физиологических процессов, развивающиеся в ответ на исключение удаленного органа из билиарной цепочки. Несмотря на неприятные последствия, холецистэктомия остается единственным способом избавления от камней в желчном пузыре. Чтобы сохранить хорошее самочувствие, достаточно изменить образ жизни после операции.

Зачем удаляют желчный
Ежегодно в мире выполняется более 2,5 миллиона холецистэктомий. Наибольшая тенденция хирургической активности наблюдается в развитых странах. Высокий уровень заболеваемости связан с массовым пристрастием к фаст-фуду и перекусам на ходу, малоподвижному образу жизни. Если продолжать жить по таким принципам, это приведет к застою желчи и образованию камней.
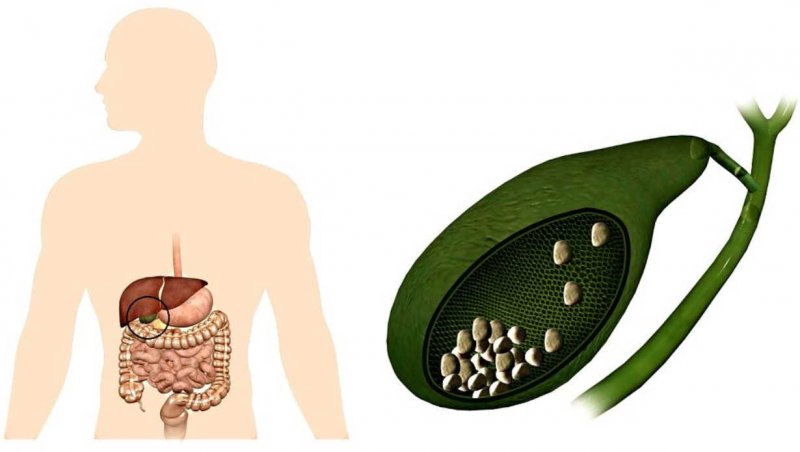
Болезнь сопровождается образованием камней в желчном пузыре. Они бывают разные по составу, форме и количеству. При отсутствии противопоказаний, конкременты растворяют и выводят с желчью. Но химическое или механическое удаление камней не гарантирует отсутствие рецидивов. Если запущен обменный патологический процесс, конкременты будут появляться снова. Поэтому эктомия желчного пузыря – основной способ предупредить последствия ЖКБ, которые опасны для жизни пациента.
Изменения в организме после операции
Оперативное вмешательство не влияет на процесс образования желчи. Даже если удаляют желчный, она продолжает вырабатываться клетками печени. Только теперь секрет не задерживается в желчном пузыре, а поступает напрямую в 12-перстную кишку. В первое время после холецистэктомии, пока не произошла адаптация печени, и она не начала синтезировать ограниченный объем желчи, у человека будут наблюдаться симптомы нарушения пищеварения (жидкий стул, метеоризм, тошнота).
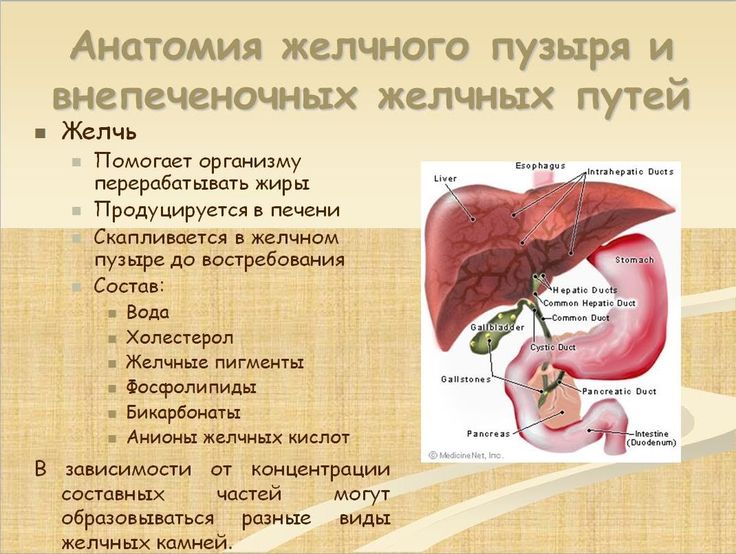
Если вырезали пузырь, меняется анатомия и физиология всего пищеварительного тракта:
- изменение структуры поджелудочной железы – выявляется на УЗИ, как повышение эхогенности;
- поджелудочная железа вырабатывает больше фермента трипсина и меньше липазы;
- повышается давление внутри желудка и дуоденального пространства;
- нарушается отток панкреатического сока;
- увеличивается количество Helicobacter pylori на слизистой оболочке желудка;
- расширение печеночных и желчных протоков (до 10 мм по УЗИ);
- меняется концентрация желчных кислот;
- нарушается тонус сфинктера Одди.
После холецистэктомии желчь сохраняет литогенность, качество ее химического состава не улучшается. С избавлением желчного пузыря утрачивается возможность ее концентрации и порционного выброса в дуоденальное пространство. В результате происходит нарушение поступления желчи в тонкий кишечник и расстройством пищеварения.
Бесконтрольный отток желчи в 12-перстную кишку и дисбаланс ее компонентов приводит к нарушению переваривания и всасывания жировых соединений. Вот почему ухудшаются антимикробные свойства секрета, что влечет повышение численного значения бактерий на слизистой 12-перстной кишки, нарушению микрофлоры кишечника, ухудшению циклического обращения желчных кислот в пищеварительном тракте.
Возможные осложнения
Несмотря на малоинвазивность современных хирургических методов, осложнения после операции по поводу удаления желчного пузыря возникают довольно часто. Полостная операция уже давно стала резервной, лапароскопическая холецистэктомия является предпочтительным способом в хирургии.
Специфика методики заключается в необходимости выполнения резекции под эндоскопическим контролем, наблюдая процесс с помощью двухмерного изображения. Хирург лишен тактильного контакта с тканями, орган удаляют без возможности объективно оценить их состояние в момент оперативного вмешательства.
Вырезают пузырь, манипулируя длинными хирургическими инструментами. Это затрудняет выполнение операции при наличии воспаления или рубцовых образований. Инструментальная пальпация «вслепую» грозит проколом стенки пузыря или протока, независимо от опытности хирурга.
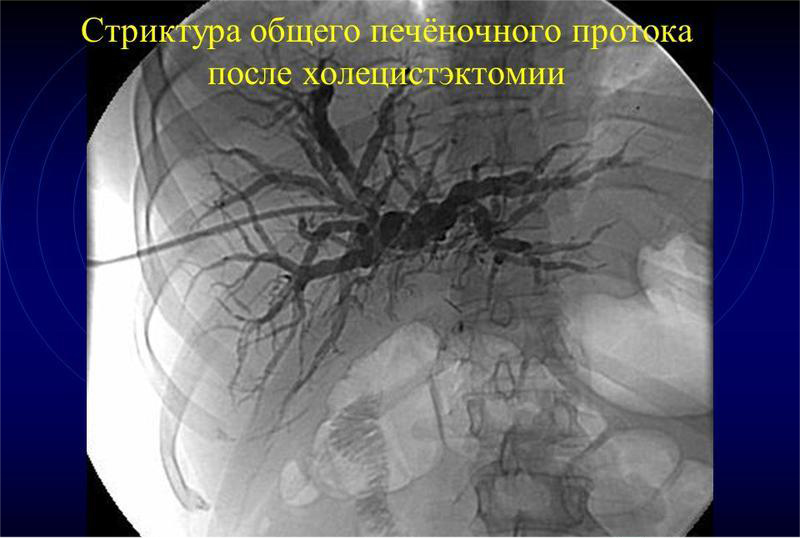
Осложнения после холецистэктомии по причине ятрогенных ошибок:
- перфорация (прокол) общего печеночного протока;
- нарушение целостности стенки 12-перстной кишки;
- инфицирование оперируемых тканей;
- внутреннее кровотечение из печени.
В момент вклинивания инструментов и прокола стенки пузыря происходит желчеистечение в брюшную полость, что грозит развитием перитонита. В случае операционных осложнений резко меняется тактика хирургического ведения пациента и выполняется экстренная лапаротомия (полостное удаление).
В первые дни после операции
Лапароскопия проводится под общей анестезией. На время выхода из наркоза пациент остается в заторможенном состоянии, у него пересыхают губы, сильно хочется пить, может появляться тошнота, в редких случаях рвота. В дальнейшем у оперированных женщин и мужчин появляются следующие признаки:
- боли в правом боку;
- сухость и зуд во рту, икота;
- ощущение жуткого голода;
- аллергические проявления – крапивница, отек Квинке, анафилактический шок, что особенно опасно для жизни;
- появление неврологической симптоматики – онемения, жжения, покалывания на коже.
Наркоз после эктомии желчного пузыря угнетающе действует на терморегуляцию. Вот почему у некоторых больных наблюдается резкое повышение или понижение температуры тела.
Послеоперационные осложнения
Первые 7 суток больной находится под постоянным наблюдением лечащего врача. Этот отрезок времени называется ранним послеоперационным периодом, в течение которого у человека могут появиться опасные осложнения:
- перитонит – воспаление брюшины, как следствие ранения пузыря во время его удаления;
- наружный желчный свищ – незаживающее отверстие, по которому желчь из протоков поступает наружу;
- абсцесс брюшной полости – нагноение стенки живота (может предшествовать перитониту);
- гематома послеоперационной раны – скопление крови в области оперируемого участка;
- инфильтрат – воспалительное уплотнение;
- правосторонний плеврит с выработкой экссудата – воспаление плевральных листков правого легкого со скоплением в полости жидкости;
- ранняя спаечная непроходимость – уменьшение просвета желчных протоков за счет рубцовых разрастаний, может приводить к механической желтухе.
При отсутствии профилактических мер, после полостной или лапароскопической холецистэктомии может развиться тяжелое осложнение – легочная тромбоэмболия.
Это заболевание, при котором тромбы, сформировавшиеся в венах нижних конечностей при застое крови во время операции, транспортируются с потоком крови к легочным артериям. Это грозит закупоркой сосуда и летальным исходом.
Последствия удаления
Несмотря на то, что желчный пузырь не относится к жизненно важным органам, его отсутствие приводит к серьезным переменам в физиологии всех составляющих пищеварительного тракта. К таким выводам пришли специалисты зарубежной и отечественной медицины, опираясь на результаты многолетних исследований, которые регулярно публикуются в статьях на авторитетном медицинском сайте.
Постхолецистэктомический синдром
Если удален желчный пузырь, самым распространенным последствием является дисфункция сфинктера Одди (это второе название постхолецистэктомического синдрома). Она встречается у 40 % больных и может развиваться:
- по гипертонусу – замыкательная мышца всегда находится в напряжении;
- по гипотонусу – когда сфинктер постоянно расслаблен.
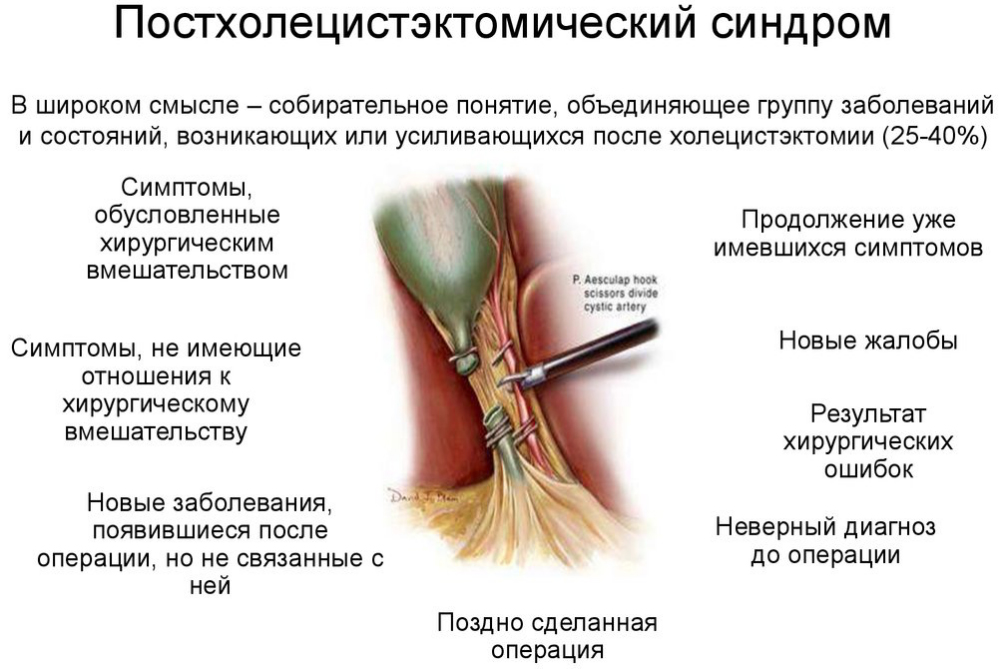
Проблемы обусловлены отсутствием желчного пузыря, который моделировал работу сфинктера желчевыводящих протоков путем передачи сигнала в виде нервных импульсов и стимуляции выработки холецистокинина. Отсутствие связи с желчным пузырем вызывает дискоординацию сфинктера Одди, что чревато появлением следующих симптомов:
- болевые ощущения в области удаленного пузыря;
- тяжесть и дискомфорт в желудке;
- тошнота, рвота;
- изжога, метеоризм;
- отрыжка, диарея.
Коррекция любого последствия после удаления заключается в медикаментозном лечении, соблюдении рекомендаций врача по поводу диеты, режима питания, жизненного уклада. При серьезных нарушениях проводится восстановление функции сфинктера путем оперативного вмешательства.
Холедохолитиаз
Обменные нарушения и литогенность желчи сохраняются после эктомии желчного пузыря, поэтому даже через несколько лет камни могут образоваться снова. Но на этот раз их локализация – холедох (общий желчевыводящий проток). Конкременты затрудняют отток желчи и приводят к появлению типичных признаков образования камней:
- холангит – воспалительное поражение стенок протоков;
- механическая желтуха – вследствие увеличения концентрации билирубина в крови;
- печеночная колика – приступообразная острая боль под правым ребром.
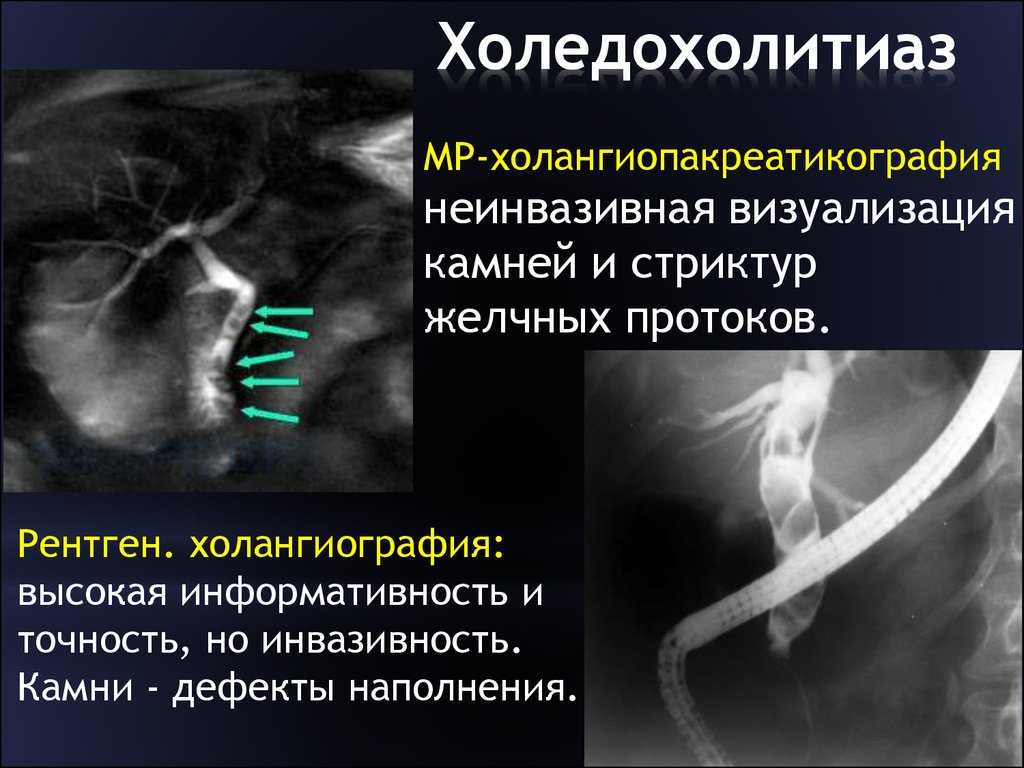
При развитии воспалительных процессов к болевому синдрому присоединяется тошнота, рвота, лихорадка с резким подъемом температуры тела до 39 градусов, повышенное потоотделение. Если камень перекрывает проток, появляются признаки желтухи – желтушность кожи и склер. В этом случае для нормализации состояния показано растворение или удаление камней.
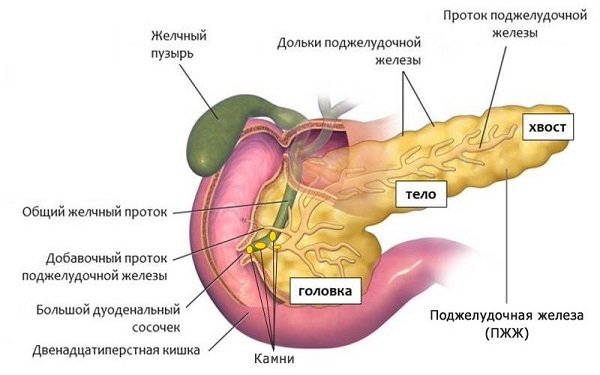
Билиарный панкреатит
Жизнь после операции, а именно эктомия желчного пузыря омрачается проблемами с поджелудочной железой. Нарушение механизма выработки ферментов, задержка панкреатического сока приводит к воспалению органа. Заболевание может прогрессировать много лет и проявляется:
- приступами болей в правой и левой половине живота;
- иногда болевой синдром может носить опоясывающий характер;
- приступ провоцирует прием жирной, острой, жареной пищи;
- у некоторых пациентов болевой синдром может появиться ночью;
- в период обострения отмечается небольшое повышение температуры тела.
Главную роль в лечении билиарного панкреатита играет питание, которое снижает нагрузку на билиарную систему и способствует покою поджелудочной железы.
В период сильного обострения мужчинам и женщинам назначают 3-х дневный лечебный голод и употребление минеральной воды без газа. В дальнейшем даются рекомендации по соблюдению диеты №5 со строгим ограничением жиров. Последствия после удаления желчного пузыря напрямую зависит от питания, поэтому важно соблюдать диету.
Дуоденогастральный рефлюкс
После удаления желчного пузыря на фоне нарушения механизма работы сфинктера Одди происходит заброс содержимого из 12-перстной кишки в желудок. Патологическое явление сопровождается следующими симптомами:
- боль, распространяющаяся по всему животу;
- язык покрыт желтым налетом;
- отрыжка, изжога.

Рефлюкс подтверждается на ультразвуковом исследовании органов брюшной полости, лечится медикаментозно, в тяжелых случаях хирургическим путем. Длительное течение дуоденогастрального рефлюкса приводит к развитию язвы желудка и 12-перстной кишки за счет агрессивного воздействия желчи на слизистую ЖКТ.
Гастрит и эзофагит
Воспаление желудка и пищевода – частое явление после удаления желчного пузыря. Регулярный заброс едкой желчи раздражает стенки верхних отделов ЖКТ, разрушает защитный слой слизи и вызывает воспалительную реакцию. При поражении пищевода у человека появляется:
- ощущение кома в горле;
- боль во время глотания;
- жжение, изжога.
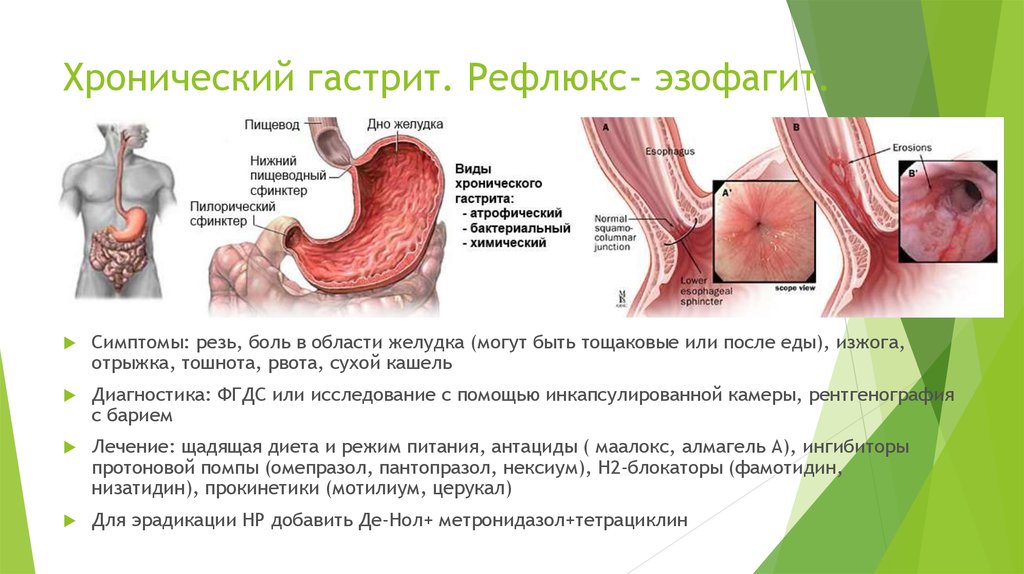
В осложненных случаях голос становится хриплым, образуются язвы во рту, неприятный запах изо рта, боль распространяется за грудину и отдает в спину. Обычно, если был удален желчный пузырь, такое последствие, как эзофарингит, сочетается с гастритом. Это чревато появлением:
- тупой ноющей болью в эпигастральной области;
- тяжестью в верхней части живота;
- изжогой, отрыжкой;
- рвотой с желчью и слизью;
- серым налетом на языке;
- ухудшением аппетита.
Патологический процесс распространяется и на кишечный отдел, вызывая урчание в животе, метеоризм, расстройство стула – чередование запоров и поносов. Чтобы улучшить состояние после удаления желчного пузыря, человеку рекомендуют придерживаться диетического питания. Важным советом является необходимость вести здоровый стиль жизни с отказом от алкоголя и других вредных привычек.
Кисты
После операции по удалению желчного пузыря часто выявляется кистозное расширение желчного протока. Оно напоминает небольшой мешочек и проявляется:
- болью в животе;
- окрашиванием кожи в желтый цвет;
- повышением температуры тела до 38,5 градусов;
- общее недомогание, слабость;
- потеря веса.
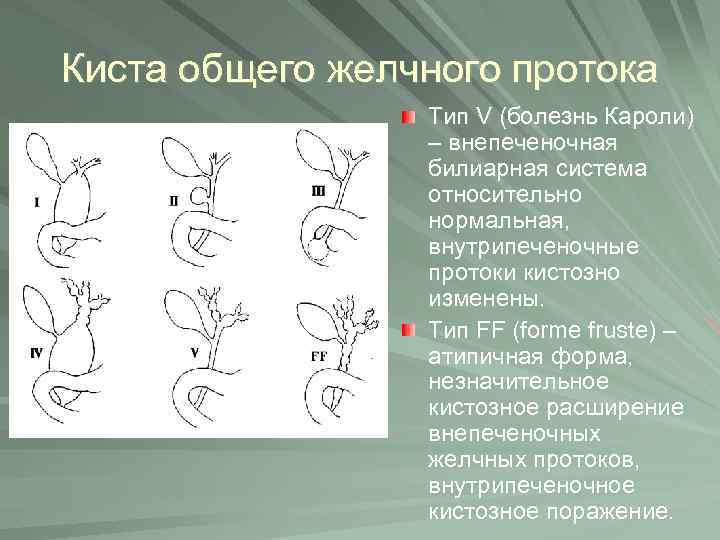
У каждого третьего пациента кисты прощупываются при пальпации. Лечатся такие осложнения после удаления желчного пузыря операцией, образования удаляются. При отсутствии адекватной терапии они могут переродиться в онкологические опухоли, что опасно для здоровья и жизни пациента.
Послеоперационная грыжа
Несмотря на малую травматичность после лапароскопии, грыжеподобные выпячивания в области шва наблюдаются довольно часто. Опасность частичного расхождения послеоперационного рубца появляется при несоблюдении рекомендаций врача в отношении физических нагрузок и необходимости ношения бандажа.
Жить с грыжей нельзя, это чревато ущемлением грыжевого мешка, некрозом его содержимого и последующим развитием перитонита.
Избежать проблем можно, если прислушиваться к советам доктора – поддерживать переднюю стенку живота послеоперационным поясом, не допускать запоров и дозировать физическую нагрузку.
Профилактика осложнений
В большинстве случаев после проведения холецистэктомии качество жизни улучшается. У больных проходят колики, тошнота, изжога, горечь во рту. Чтобы самочувствие было хорошим, важно проводить профилактику возможных нежелательных последствий еще до операции:
- полная предоперационная диагностика (УЗИ) для выявления хронических патологий, которые могут повлиять на здоровье в послеоперационный период;
- прекращение приема препаратов, разжижающих кровь;
- за 3 дня перейти на щадящую диету.

Чтобы предупредить последствия удаления желчного пузыря, два месяца после операции нужно жить, избегая физических нагрузок, не игнорировать важные советы по соблюдению режима питания. Если вырезали желчный пузырь – диета должна восприниматься не кратковременным ограничением в еде, а стать стилем жизни.
Реабилитация после операции
Высокий риск развития осложнений сохраняется в течение длительного промежутка времени после резекции пораженного органа. Постепенная адаптация организма необходима для сохранения хорошего самочувствия и привычного уклада жизни после удаления (холецистэктомии) желчного пузыря.
В период реабилитации нельзя поднимать тяжелые предметы, физическая активность должна ограничиваться не долгими пешими прогулками на свежем воздухе. Для предупреждения застойных явлений полезно делать несложные физические упражнения – подъемы ног, «велосипед», дыхательную гимнастику.
После оперативного удаления желчного пузыря часто происходит застой желчи. Чтобы его нормализовать, пациент принимает желчегонные средства, ферменты и препараты, которые помогут восстановить микрофлору кишечника. Дополнительно нужно провести несколько сеансов физиотерапии – магнитотерапию, лечение ультразвуковыми волнами. Если вести правильный образ жизни и соблюдать врачебные рекомендации, можно прожить нормальную жизнь здорового человека.
Диета
Если удалили желчный пузырь, важно перейти на диетическое питание, пересмотрев ежедневный рацион и режим приема пищи. Эвакуация желчи из протоков происходит после употребления еды, поэтому есть нужно несколько раз – 5–6 раз в день. Чтобы снять нагрузку с билиарного тракта, блюда можно готовить в пароварке, запекать, варить:
- вегетарианские супы с крупами;
- делать фрикадельки, паровые тефтели из нежирного мяса;
- запеченная, вареная рыба из сортов с низким содержанием жира;
- кисломолочные продукты, нежирный творог, кефир лучше выбирать с биодобавками;
- разваренные каши (гречку, овсянку) с небольшим количеством сливочного масла;
- сухое печенье, мед, зефир;
- некрепкий чай без сахара, минеральная вода без газа, отвар шиповника.
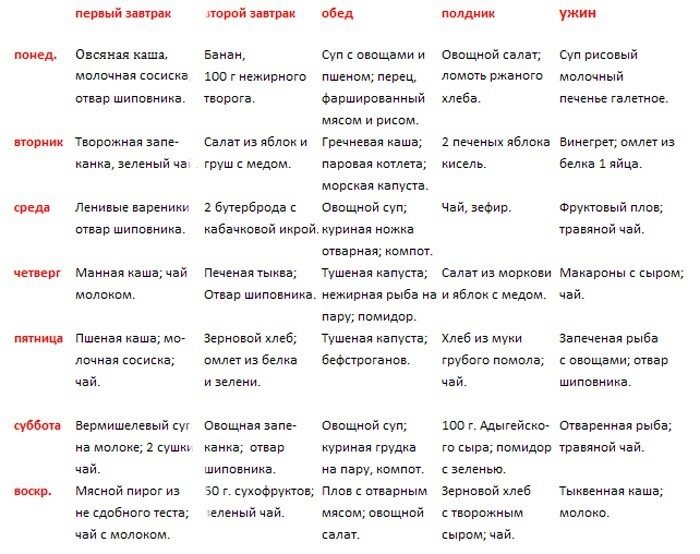
После удаления желчного пузыря из рациона исключают острую, жирную, жареную пищу, ограничение соли – до 5 г в сутки. К запрещенным продуктам относят:
- сдобные изделия из теста, жареные пирожки, торты;
- жирные бульоны, свинина, баранина;
- алкоголь, кофе, газированные напитки;
- нельзя кислые фрукты;
- из овощей исключают капусту, лук, чеснок, редис, шпинат, редьку;
- вредны острые закуски, пряности.
Не стоит переедать, объем порции не должен превышать 200 мл. Еда должна быть теплой, холодная пища провоцирует спазм желчных протоков. Для людей, перенесших холецистэктомию, диету важно соблюдать в течение всей жизни.
Прогноз
В среднем восстановление организма мужчин и женщин длится около 12 месяцев. За это время печень приспосабливается выполнять функции желчного пузыря после его удаления, и больному можно делать перерывы в диете. Постепенно рекомендуется включать в меню новые продукты, но не более одного в месяц. Для поддержания положительного эффекта после операции, важно вести здоровый образ жизни всегда.
Чтобы исключить риск возможных осложнений, нужно регулярно обследоваться у доктора. Первая контрольная диагностика проводится через год после оперативного вмешательства. Изучив ее результаты, специалист сможет сделать выводы об уровне адаптации организма к новым условиям. Насколько жизнь после удаления желчного пузыря будет полноценной, зависит только от настроя и самодисциплины больного.
Источник
