Последствия спинномозговой травмы код мкб
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Другие и неуточненные травмы грудного отдела спинного мозга (S24.1)
Разделы медицины:
Нейрохирургия
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Травма позвоночника и спинного мозга является разноплановой патологией, характеризующейся различными механизмами, уровнем, степенью повреждения костных и невральных структур.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Позвоночно-спинномозговая травма и ее последствия.
Код протокола:
Код (-ы) МКБ-10:
S12.0 – Перелом первого шейного позвонка.
S12.1 – Перелом второго шейного позвонка
S12.2 – Перелом других уточнённых шейных позвонков
S12.7 – Множественные переломы шейных позвонков
S13.0 – Травматический разрыв межпозвонкового диска на уровне шеи
S13.1 – Вывих шейного позвонка
S14.0 – Контузия и отёк шейного отдела спинного мозга
S22.0 – Перелом грудного позвонка
S22.1 – Множественные переломы грудного отдела позвоночника
S23.0 – Травматический разрыв межпозвонкового диска в грудном отделе
S23.1 – Вывих грудного позвонка
S24.0 – Ушиб и отек грудного отдела спинного мозга
S24.1 – Другие и неуточненные травмы грудного отдела спинного мозга
S32.0 – Перелом поясничного позвонка
S33.0 – Травматический разрыв межпозвонкового диска в пояснично-крестцовом отделе
S 33.1 – Вывих поясничного позвонка
T91.1 – Последствия перелома позвоночника (нестабильность позвоночника, болевой синдром и др.)
Т91.3 – Последствия травмы спинного мозга (спастический и болевой синдром, и др.)
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека
ЖКТ – желудочно-кишечный тракт
КМА – калия магния аспарагинат
КТ – компьютерная томография
ЛФК – лечебная физическая культура
МРТ – магниторезонансная томография
ОЦК – объём циркулирующей крови
СЗП – свежезамороженная плазма
СОЭ – скорость оседания эритроцитов
УВЧ – терапия ультравысокочастотная
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиография
ПСМТ – позвоночно-спинномозговая травм
Дата разработки протокола: апрель 2013 года.
Категория пациентов: пациенты нейрохирургического отделения с позвоночно-спинномозговой травмой.
Пользователи протокола: нейрохирурги, неврологи.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация
По уровню повреждения:
1. Травма верхнешейного отдела (С0-С2):
— Атланто-окципитальная дислокация.
— Переломы кондиловидных отростков.
— Переломы атланта.
— Переломы аксиса.
— Травматическая атланто-аксиальная нестабильность.
2. Шейная травма (субаксиальная) на уровне С3-Тһ1.
3. Грудная травма на уровне Тh1-Th10.
4. Грудо-поясничная травма на уровне Th11-L2.
5. Поясничная травма на уровне L2-5.
6. Повреждения крестцового отдела позвоночника.
7. Множественные повреждения позвоночника
8. Многоуровневые повреждения позвоночника
По нарушению функции спинного мозга:
1. С частичным нарушением
Синдромы:
— Центромедуллярный синдром
— Синдром Броун-Секара
— Синдром передних столбов
— Синдром задних столбов
2. С полным нарушением
Неврологический дефицит по шкале ASIA (American Spinal Injury Association):
1. Группа А, полное: Нет ни двигательной, ни чувствительной функции в крестцовых сегментах S4-S5.
2. Группа В, неполное: Сохранена чувствительность, но отсутствует двигательная функция в сегментах ниже неврологического уровня, включая S4-S5.
3. Группа С, неполное: Двигательная функция ниже неврологического уровня сохранена, но более половины ключевых мышц ниже неврологического уровня имеют силу менее 3 баллов.
4. Группа D, неполное: Двигательная функция ниже неврологического уровня сохранена, и, по крайней мере, половина ключевых мышц ниже неврологического уровня имеют силу 3 балла и более.
5. Группа Е, норма: двигательная и чувствительная функции нормальные.
По виду повреждения:
1. Позвоночная или неосложненная травма позвоночника.
2. Спинномозговая травма.
3. Позвоночно-спинномозговая травма.
По степени повреждения спинного мозга и его структур:
1. Сотрясение спинного мозга.
2. Ушиб спинного мозга иили корешков.
3. Сдавление спинного мозга иили корешков.
4. Частичный перерыв спинного мозга.
5. Полный анатомический перерыв спинного мозга иили корешков.
По виду повреждения позвоночника:
1. Ушиб мягких тканей позвоночника.
2. Частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента.
3. Самовправившийся вывих позвонка.
4. Разрыв межпозвонкового диска.
5. Вывихи позвонков.
6. Переломо-вывихи позвонков.
7. Переломы позвонков.
По типам:
1. Изолированная ПСМТ
2. Сочетанная ПСМТ
3. Комбинированная ПСМТ
По срокам:
1. Острый период (первые 3 суток)
2. Ранний период (от 3 суток до 3-4 недель)
3. Промежуточный период (от 1 до 3 месяцев)
4. Поздний период (более 3 месяцев)
По степени нарушения целостности покровов:
1. Закрытая
2. Открытая
3. Проникающая
По характеру повреждения позвоночника:
1. Стабильная
2. Нестабильная
Переломы позвоночного столба — по механизму образования:
1. Компрессионные (тип А1-3)
2. Дистракционные (тип В1-3)
3. Ротационные (тип С1-3)
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия:
1. Рентгенография позвоночника в 2-хпроекциях(прямая и боковая)
2. КТ позвоночника
3. Общий анализ крови (6 параметров), эритроциты, гемоглобин, лейкоциты с лейкоформулой, гематокрит, тромбоциты, СОЭ, свертываемость
4. Биохимический анализ крови (определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АлТ, АсТ)
5. Анализ крови на ВИЧ.
6. Кровь на гепатиты В, С
7. Общий анализ мочи
8. Определение группы крови и резус-фактора
9. ЭКГ
10. Коагулограмма
11. Консультация терапевта
12. Консультация хирурга, травматолога.
13. Рентгенография органов грудной клетки.
14. УЗИ органов брюшной полости
Дополнительные диагностические мероприятия:
1. Консультация специалистов по показаниям
2. МРТ позвоночника.
Диагностические критерии
Жалобы и анамнез
Жалобы на боли в области повреждения позвоночника, двигательные и чувствительные нарушения (сегментарные и/или проводниковые), нарушения функции тазовых органов, в зависимости от степени повреждения спинного мозга и его структур.
Анамнез: выясняется механизм травмы, время, симптомы, возникшие непосредственно в момент травмы, последующие мероприятия (оказание первой медицинской помощи, транспортировка, проведенное лечение и его эффективность на предыдущих этапах, динамика симптомов).
Физикальное обследование
Наличие локального болевого синдрома; изменение оси позвоночника, в ряде случаев кифотическая деформация в области повреждения; анталгическое рефлекторное сокращение мышц; отечность, кровоподтеки, могут быть ссадины и раны мягких тканей; ограничение или невозможность движений в позвоночнике. Неврологические нарушения – нарушение чувствительности, двигательной функции, нарушение функции тазовых органов ниже уровня повреждения.
Лабораторные исследования
Достоверных отклонений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается. Возможно, снижение показателей красной крови за счет кровоизлияния в области повреждения позвоночника.
Инструментальные исследования
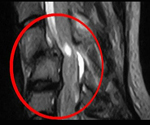
На спондиллограммах, КТ-, МРТ-сканах определяются различной степени повреждения позвоночника и структур спинного мозга.
Спондиллограммы проводятся в двух стандартных проекциях (прямой и боковой). При подозрении на травму верхне-шейного отдела дополнительно проводят рентгенографию через открытый рот.
КТ и МРТ проводятся в трех стандартных проекциях: сагиттальной, фронтальной и аксиальной + КТ с 3D реконструкцией.
По показаниям для диагностики патологического перелома на фоне остеопороза проводится денситометрия губчатых костей скелета.
Показания для консультации специалистов:
— при нарушении функций жизненно-важных органов консультация врача-реаниматолога;
— при подозрении на травматическое повреждение внутренних органов – консультация хирурга;
— при наличии сопутствующей патологии консультации соответствующих специалистов: при изменениях на ЭКГ — консультация кардиолога, терапевта, при эндокринной патологии – эндокринолога и другие.
Дифференциальный диагноз
Дифференциальный диагноз
Наличие в анамнезе травмы позвоночника и спинного мозга, характерная клинико-неврологическая симптоматика (болевой синдром в месте повреждения, проводниковые и сегментарные неврологические нарушения) и изменения на спондиллограммах, КТ и МРТ-сканах (переломы, вывихи, переломо-вывихи, растяжения костно-связочных структур позвоночника, изменение интенсивности сигнала спинного мозга) исключает необходимость в проведении дифференциального диагноза.
Лечение
Цели лечения
1. Декомпрессия спинного мозга и его корешков.
2. Фиксация и стабилизация позвоночно-двигательных сегментов с целью ранней реабилитации.
Тактика лечения
Немедикаментозное лечение
Диета в зависимости от наличия сопутствующей патологии (сахарный диабет, заболевания ЖКТ и другие) соответственно возрасту и потребностям организма. Режим в ближайшие 3 суток постельный, в последующем, при отсутствии грубых неврологических нарушений, ходьба при помощи ходунков. Вертикализация только после проведения КТ позвоночника, где подтверждается надежная и полноценная фиксация позвоночника, его переднего и заднего опорного комплексов. Вставать разрешается только в съемном жестком корсете. Рекомендуется носить его до 6 месяцев при повреждениях в грудо-поясничном, поясничном и пояснично-крестцовом отделах. При травмах шейного отдела рекомендуется ношение воротника типа «филадельфия» до 2 месяцев.
При грубом неврологическом дефиците режим постельный на противопролежневом матраце. С первых суток больного активно поворачивают в постели (со спины на бок и на живот) каждые 2 часа, можно придавать туловищу полувертикальное положение.
Со 2 суток нужно начинать занятия ЛФК под руководством инструктора, уделяя внимание также дыхательным упражнениям для профилактики гипостатической пневмонии.
Со 2-4 суток начинают физиотерапию, под контролем врача физиотерапевта. Она включает (по показаниям) применение магнитотерапии, электрофореза, ультразвука, УВЧ терапию, лазеротерапию, массаж и другие.
Медикаментозное лечение основное:
1. Антибиотикопрофилактика.
2. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол 100мг. в/м, кетопрофен 100мг. в/м, тримеперидин) при болях течение 5-10 суток.
Медикаментозное лечение дополнительное:
1. Коррекция нарушений микроциркуляции (пентоксифилин 100 мг в/в, алпростадил 20мкг в/в) 5-10 суток по показаниям при неврологическом дефиците.
2. Стимуляция синаптической передачи нервных импульсов (галантамин) по показаниям.
3. Купирование спастического синдрома при центральных парезах и параличах (толперизон 150мг в/м, баклофен 25 мг таб внутрь)
Другие виды лечения: ранняя реабилитация – ЛФК, дыхательная гимнастика, физиотерапевтическое лечение в раннем послеоперационном периоде
Хирургическое вмешательство заключается в декомпрессии нервных структур на уровне повреждения и надежная фиксация поврежденного позвоночно-двигательного сегмента с использованием современных способов фиксации
Профилактические мероприятия:
1. Профилактика уроинфекций (при нарушениях функции тазовых органов).
2. Профилактика пневмонии (при нарушениях функции спинного мозга на уровне шейного и шейно-грудного отделов).
3. Профилактика пролежней
4. Профилактика тромбоэмболических осложнений.
Дальнейшее ведение:
1. Наблюдение невропатолога и травматолога по месту жительства.
2. КТ, МРТ контроль через 6 месяцев после операции.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
1.Устранение факторов компрессии структур позвоночного канала, надежная стабилизация позвоночно-двигательных сегментов, подтвержденных на контрольных послеоперационных КТ-сканах через 6 месяцев.
2.Отсутствие послеоперационных осложнений.
3. Заживление раны.
Госпитализация
Показания для госпитализации:
Наличие факта позвоночно-спинномозговой травмы, подтвержденной данными клинико-неврологического статуса и инструментальными методами обследования (спондиллография, КТ и (или) МРТ позвоночника).
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. European Manual of Medicine. Neurosurgery. C. B. Lumenta, C. Di Rocco, J. Haase, J. J. A. Mooij. Springer-Verlag Berlin Heidelberg 2010. The Spine and Spinal Cord, pp. 339-351.
2. Handbook of Spine Surgery. Ali A Baaj, Praveen V. Mummaneni, Juan S. Uribe, Alexander R. Vaccaro, Mark S. Greenberg. – Thieme, New York — Stuttgart. – 2011. — 455 P.
3. Белова А. Н. Нейрореабилитация: руководство для врачей. Глава 9, позвоночно-спинномозговая травма. — Г.: Антидор, 2000. — 568 с.
4. Kompendium Neurochirurgie, Hölper, Soldner, Behr. 2. Auflage 2007 Prolnn-Verlag.
- 1. European Manual of Medicine. Neurosurgery. C. B. Lumenta, C. Di Rocco, J. Haase, J. J. A. Mooij. Springer-Verlag Berlin Heidelberg 2010. The Spine and Spinal Cord, pp. 339-351.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1. Кисаев Е.А. – врач нейрохирург АО «Республиканский научный центр нейрохирургии».
2. Керимбаев Т.Т. – заведующий отделением АО «Республиканский научный центр нейрохирургии».
Рецензенты:
Махамбаев Г.Д. – главный внештатный нейрохирург УЗ Карагандинской области, заведующий отделением нейрохирургии КГП «Областной медицинский центр» г.Караганда.
Указание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Диагностика
- Симптомы
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Позвоночно-спинномозговая травма.
Позвоночно-спинномозговая травма
Описание
Позвоночно. Спинномозговая травма — травма, в результате которой были нарушены функции и анатомическая целостность позвоночного столба и/или спинного мозга и/или его магистральных сосудов и/или корешков спинномозговых нервов. Клинические проявления зависят от уровня и степени тяжести повреждения; они могут варьировать от преходящих парезов и расстройств чувствительности до параличей, нарушения движения, расстройства функций тазовых органов, глотания, дыхания В диагностике травм позвоночника и спинного мозга используются спондилография, миелография, МРТ, КТ, люмбальная пункция. Лечение позвоночно-спинномозговой травмы может включать репозицию, иммобилизацию, фиксацию позвонков, декомпрессию мозга с последующей восстановительной терапией.
Дополнительные факты
Позвоночно-спинномозговая травма – нарушение анатомо-физиологических взаимоотношений позвоночного столба и структур позвоночного канала (оболочек, вещества, сосудов спинного мозга, спинномозговых нервов), приводящее к частичной или полной утрате соответствующих функций. В различных странах частота позвоночно-спинномозговая травм варьирует от 30 до 50 случаев на 1 млн. Населения. Среди пострадавших преобладают мужчины молодого трудоспособного возраста (20—39 лет), что обусловливает не только медицинскую, но и социальную значимость проблемы. Организацией и оказания своевременной специализированной помощи пострадавшим с позвоночно-спинномозговой травмой занимается нейрохирургия, неврология и травматология.
Причинами повреждений позвоночника и спинного мозга при позвоночно-спинномозговой травме могут быть как прямые травматические воздействия на позвоночник, так и опосредованная его травма при падении с высоты, при дорожно-транспортных происшествиях, насильственном сгибании при завалах.

Позвоночно-спинномозговая травма
Классификация
Позвоночно-спинномозговые травмы разделяют на изолированные, сочетанные (в сочетании с механическим повреждением других органов и тканей) и комбинированные (в комбинации повреждения с термическими, радиационными, токсическими и другими факторами). По характеру повреждения позвоночно-спинномозговые травмы разделяют следующим образом:
• закрытые (без повреждения паравертебральных тканей);
• открытые, не проникающие в позвоночный канал;
• открытые, проникающие в позвоночный канал — сквозные (поражение позвоночного канала навылет) и слепые (ранящий предмет остается в позвоночном канале) и касательные.
Открытые травмы позвоночника могут быть огнестрельными (осколочные, пулевые) или неогнестрельными (резаные, рубленые, колотые и тд ).
Повреждения позвоночника при позвоночно-спинномозговой травме подразделяют на следующие нозологические формы: ушиб позвоночника, частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента, самовправившийся вывих позвонка, разрыв межпозвоночного диска, частичные и полные вывихи позвонков, переломы позвонков, переломовывихи (сочетание смещение позвонков с переломом их структур).
Повреждения двух и более смежных позвонков и/или межпозвоночных дисков называют множественными повреждениями позвоночного столба; повреждения двух и более несмежных позвонков и/или межпозвоночных дисков — многоуровневыми повреждениями позвоночного столба. Множественные переломы позвонков на нескольких уровнях называют множественными многоуровневыми повреждениями позвоночного столба.
Важно учитывать, что нестабильные повреждения могут возникать даже без переломов позвонков: при разрыве капсульно-связочного аппарата позвоночного двигательного сегмента и межпозвонкового диска, при самовправившихся вывихах позвонков.
Для определения лечебной тактики при позвоночно-спинномозговой травме большое значение имеет не столько оценка функционального состояния спинного мозга, сколько нозологический диагноз. Некоторые виды травм спинного мозга (сотрясение и ушиб) лечат консервативно, другие (сдавление мозга, его магистральных сосудов и корешков, гематомиелия) — оперативно. Различают следующие виды поражений.
• Сотрясение спинного мозга.
• Ушиб спинного мозга (степень тяжести определяется ретроспективно в связи с наличием в остром периоде спинального шока, обычно приводящего к синдрому полного нарушения рефлекторной деятельности спинного мозга в среднем в течение трех недель).
• Сдавление спинного мозга (острое, ранее, позднее) с развитием компрессионной миелопатии.
• Анатомический перерыв («полное повреждение» — по номенклатуре зарубежных авторов) спинного мозга.
• Гематомиелия (кровоизлияние в спинной мозг или внутримозговая гематома).
• Кровоизлияние в межоболочечные пространства.
• Повреждение магистрального сосуда спинного мозга (травматический инфаркт спинного мозга).
• Повреждения корешков спинномозговых нервов (их делят так же: сотрясение, ушиб, сдавление, разрыв, нарушение кровообращения и кровоизлияния в корешок).
Диагностика
Диагностический алгоритм при позвоночно-спинномозговой травме включает следующие этапы: опрос пострадавшего, врача или свидетеля происшествия, доставивших больших в стационар, с уточнением жалоб и их динамики; осмотр и пальпацию; неврологическое обследование; инструментальные методы исследования. К последним относятся: спондилография, люмбальная пункция с ликвородинамическими пробами, КТ и/или МРТ головного мозга, миелография, КТ-миелография, вертебральная ангиография.
При сборе анамнеза необходимо выяснить механизм и время травмы, локализацию боли, двигательных и чувствительных расстройств; расспросить о том, какие положения или движения облегчают или усиливают боль в позвоночнике; поинтересоваться, двигал ли пострадавший ногами и руками сразу после травмы. Развитие неврологических расстройств сразу после травмы свидетельствует об ушибе спинного мозга. Он может быть изолированным или сочетаться с компрессией мозга. В случае появления и нарастания неврологических расстройств (что можно выявить только в отсутствие спинального шока, характерного для ушиба мозга) следует предполагать раннюю или позднюю компрессию спинного мозга и его корешков гематомой или вторично сместившимися в позвоночный канал поврежденными костно-хрящевыми структурами.
При беседе с пациентом необходимо выяснить все жалобы, чтобы исключить повреждения других органов и систем. Если пациент не помнит обстоятельств происшествия, необходимо исключить черепно-мозговую травму. При нарушениях чувствительности может отсутствовать боль ниже области повреждения мозга, поэтому все отделы позвоночника подлежат обязательному пальпаторному и рентгенологическому обследованию. Осмотр позволяет выявить локализацию следов травмы, видимых деформаций, определить уровень обязательного рентгенологического обследования и алгоритм целенаправленного лечения других органов и тканей. Так, при наличии кровоподтеков и деформации в области грудной клетки необходимо исключить прелом ребер, разрыв легкого, гемоторакс и пневмоторакс. Деформация позвоночника в грудопоясничном отделе может сопровождаться не только травмой позвонков на этом уровне, но и повреждением почек, селезенки, печени и других внутренних органов.
При осмотре пациента с позвоночно-спинномозговой травмой определяют отсутствие или слабость в конечностях, тип дыхания, участие межреберных мышц в дыхательных движениях, напряжение брюшной стенки. Так, диафрагмальный тип дыхания в сочетании с тетраплегией свидетельствуют о травме шейного отдела спинного мозга ниже IV сегмента. Пальпаторное исследование позвоночника позволяет выявить локализацию боли, крепитацию отломков, деформацию линии остистых отростков или увеличение расстоянии между ними. Запрещено определять патологическую подвижность позвонков методом пальпации, так как это может привести к дополнительным повреждениям не только нервной ткани, но также сосудов и других тканей и органов.
Цель проведения инструментальных методов обследования при позвоночно-спинномозговой травме — максимально быстро отличить сдавление спинного мозга, его магистральных сосудов и корешков от других видов повреждений, подлежащих консервативному лечению. Спинальный шок (арефлексия и атония парализованных мышц) в остром периоде травмы, а также невозможность самостоятельного опорожнения тазовых органов — показания к активному использованию инструментальных методов исследования для дифференциальной диагностики. Раннее их использование позволяет не только распознать сдавление спинного мозга, но также определить локализацию, характер, причину компрессии и особенности повреждения позвоночника. Диагностический алгоритм инструментальных исследований в остром периоде позвоночно-спинномозговой травмы следующий.
• Спондилография в передней и боковой проекциях.
• Спондилография в косой проекции (для исследования дугоотросчатых суставов и межпозвоночных отверстий) и через открытый рот (для диагностики атлантоаксиальных сегментов).
• КТ.
• Люмбальная пункция с ликвородинамическими пробами.
• Миелография восходящая и снисходящая.
• КТ-миелография.
• ССВП.
• Вертебральная ангиография.
Решение диагностических задач при позвоночно-спинномозговой травме не всегда требует проведения всех вышеперечисленных методов диагностики. На основании результатов инструментальных методов исследования и сопоставления их с клиническими признаками диагностируют сдавление спинного мозга, его магистральных сосудов и корешков спинномозговых нервов, при которых показано хирургическое лечение.
Симптомы
При оценке неврологического статуса при позвоночно-спинномозговой травме используют шкалу ASIA/ISCSCI — Международный стандарт неврологический и функциональный классификации повреждений спинного мозга. Данная унифицированная шкала позволяет количественно оценить функциональное состояние спинного мозга и степень неврологических нарушений. В качестве критериев состояния спинного мозга используют оценку мышечной силы, тактильной и болевой чувствительности, рефлекторной активности в аногенитальной зоне.
Боль в шейном отделе позвоночника. Запор. Икота. Низкая температура тела. Слабость мышц (парез). Снижение потоотделения.
Лечение
Необходима иммобилизация позвоночника, осторожная и быстрая транспортировка пациента с позвоночно-спинномозговой травмой в ближайший многопрофильный стационар, в котором есть специалисты и возможности для лечения спинальных больных, либо (предпочтительнее) в специализированное нейрохирургическое отделение. Пациенту в бессознательном состоянии на месте, где он обнаружен после ДТП, падения с высоты, избиения и иных инцидентов, результатом которых может стать позвоночно-спинномозговая травма, необходимо произвести иммобилизацию позвоночника. Такого пациента следует расценивать как больного с повреждением позвоночника, пока не будет доказано обратное.
Показания к экстренному хирургическому вмешательству при позвоночно-спинномозговой травме:
• появление и/или нарастание неврологической спинальной симптоматики (наличие «светлого промежутка»), что характерно для тех видов раннего сдавления, которые не сопровождаются спинальным шоком;
• блокада ликворных путей;
• деформация позвоночного канала рентгенонегативными (гематома, травматическая межпозвоночная грыжа, поврежденная желтая связка) или рентгенопозитивными (костные обломки, структуры вывихнутых позвонков или вследствие выражено угловой деформации) компрессирующими субстратами при наличии соответствующей спинальной симптоматики;
• изолированная гематомиелия, особенно в сочетании с блокадой ликворных путей;
• клинико-ангиографические признаки сдавления магистрального сосуда спинного мозга (показано неотложное оперативное вмешательство);
• гипералгические и паралитические формы корешков спинномозговых нервов;
• нестабильные повреждения позвоночных двигательных сегментов, представляющих угрозу для вторичного или прерывистого сдавления спинного мозга.
Противопоказания к хирургическому лечению позвоночно-спинномозговой травмы:
• травматический или геморрагический шок с нестабильной гемодинамикой;
• сопутствующие повреждения внутренних органов (внутреннее кровотечение, опасность развития перитонита, ушиб сердца с признаками сердечной недостаточности, множественные повреждения ребер с гемопневмотораксом и явлениями дыхательной недостаточности);
• тяжелая черепно-мозговая травма с нарушениями уровня сознания по шкале Глазго менее 9 баллов, при подозрении на внутричерепную гематому;
• тяжелые сопутствующие заболевания, сопровождающиеся анемией (менее 85 г/л), сердечно-сосудистой, печеночной и/или почечной недостаточности;
• жировая эмболия, тромбоэмболия легочной артерии, нефиксированные переломы конечностей.
Хирургическое лечение сдавления спинного мозга необходимо проводить в оптимально короткие сроки, так как на первые 6-8 часов приходится 70% всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому имеющиеся противопоказания к оперативному лечению нужно устранять активно и максимально короткие сроки в палате интенсивной терапии или реанимационном отделении. Базовая терапия включает в себя регуляцию функций дыхания и сердечно-сосудистой деятельности; коррекцию биохимических показателей гомеостаза, борьбу с отеком мозга; профилактику инфекционных осложнений, гиповолемии, гипопротеинемии; регуляцию функций тазовых органов путем установки приливно-отливной системы Монро или катетеризации мочевого пузыря не реже четырех раз в сутки; коррекцию нарушений микроциркуляции; нормализацию реологических параметров крови; введение ангиопротекторов, антигипоксантов и цитопротекторов.
При атлантоокципитальной дислокации пациентам показана ранняя репозиция методом краниоцервикальной тракции или одномоментное закрытое вправление рычаговым способом Рише-Гютера. После устранения атлантоокципитальной дислокации используют иммобилизацию торакокраниальной гипсовой повязкой, головодержателем. В случаях осложненных вывихов шейных позвонков в первые 4-6 часов (до развития отека мозга) показано одномоментное закрытое вправление вывиха по методу Рише-Гютера с последующей внешней фиксацией в течение двух месяцев. Если после позвоночно-спинномозговой травмы прошло более 6 часов и у пациента выявлен синдром полного нарушения рефлекторной деятельности мозга, показано открытое вправление вывиха задним доступом в сочетании с задним или передним спондилодезом.
При оскольчатых переломах тел шейных позвонков и их компрессионных переломах с углообразной деформации более 11 градусов показана передняя декомпрессия мозга путем удаления тел сломанных позвонков с замещением их костным трансплантатом, кейджем с костной крошкой или пористым титано-никелевым имплантатом в сочетании с титановой пластиной или без нее. При повреждении более двух соседних позвонков показана передняя или задняя стабилизация. При сдавлении спинного мозга сзади фрагментами сломанной дуги позвонка показана задняя декомпрессия. Если повреждение позвоночного сегмента нестабильное, декомпрессию сочетают с задним спондилодезом, предпочтительно транспедикулярной конструкцией.
Стабильные компрессионные переломы тел грудных позвонков типа A1 и А2 с кифотической деформацией более 25 градусов, приводящие к переднему сдавлению спинного мозга по типу его распластывания и натяжения на клинке, лечат одномоментной закрытой (бескровной) реклинацией в первые 4-6 часов после травмы или открытой реклинацией и декомпрессией мозга с междужковым спондилодезом стяжками либо иными конструкциями. Переломовывихи грудных позвонков в остром периоде легко репонировать и реклинировать, поэтому используют задний доступ в позвоночный канал для декомпрессии мозга. После ламинэктомии, наружной и внутренней декомпрессии мозга, локальной гипотермии производят транспедикулярный спондилодез, позволяющий дополнительно репонировать и реклинировать позвоночник.
Учитывая большие резервные пространства поясничного отдела позвоночного канала, декомпрессию корешков конского хвоста выполняют из заднего доступа. После удаления компрессирующих субстратов, репозиции и реклинации позвонков проводят транспедикулярный спондилодез и дополнительную коррекцию позвоночного столба. Через две-три недели можно выполнить передний спондилодез аутокостью, кейджем или пористым имплантатом.
При грубой деформации позвоночного канала крупными фрагментами тел поясничных позвонков можно использовать переднебоковой забрюшинный доступ для реконструкции передней стенки позвоночного канала и замещения удаленного тела позвонка костным трансплантатом (с фиксирующей пластиной или без нее), пористым титано-никелевым имплантатом или кейджем с костной крошкой.
В период реабилитации после перенесенной позвоночно-спинномозговой травмы лечением пациента занимаются неврологи, вертебрологи и реабилитологи. Для восстановления двигательной активности применяют ЛФК и механотерапию. Наиболее эффективно сочетание лечебной физкультуры с методами физиотерапии: рефлексотерапия, массаж, электронейростимуляция,
