Порок сердца плода код мкб
 ВПС – это врожденные пороки сердца, представляющие собой нарушение строения или функций сердца, а также магистральных сосудов, возникшие при неправильном эмбриогенезе. Обычно они зарождаются на 2-4 неделе беременности и прогрессируют по мере формирования органов.
ВПС – это врожденные пороки сердца, представляющие собой нарушение строения или функций сердца, а также магистральных сосудов, возникшие при неправильном эмбриогенезе. Обычно они зарождаются на 2-4 неделе беременности и прогрессируют по мере формирования органов.
Пороки приводят к проблемам во внутрисердечном кровообращении, а порой и всей системе кровоснабжения организма. Опасность связана с сердечной недостаточностью, часто заканчивающейся летальным исходом в детском возрасте.
Эти патологии встречаются у каждого сотого новорожденного и имеют различный характер, локализацию и степень риска для жизни ребенка. Чаще всего они выявляются в младенческом и детском возрасте, но могут впервые проявиться уже у взрослых людей.
Причины возникновения и механизм развития
Почему дети рождаются с пороком сердца? Врожденные пороки возникают в процессе внутриутробного развития плода. Механизм развития связывается с сочетанием генетических, эндогенных и экстрагенных факторов. В генетическом механизме этиологии отмечаются генные нарушения точечного характера и хромосомные мутации (делеция и дупликация ДНК). В наследственности преобладает аутосомно-рецессивный тип.
 Помимо наследственного механизма, генетические мутации могут вызываться внешними мутагенами:
Помимо наследственного механизма, генетические мутации могут вызываться внешними мутагенами:
- Физической природы – радиационное и ионизирующее облучение.
- Химические воздействия – алкогольные отравления, курение, медикаментозное лечение (антибиотики, НПВС и другие), лакокрасочная продукция, нитраты, талидомид.
- Биологические факторы – заболевания в период вынашивания ребенка (краснуха, корь, ветряная оспа, энтеровирусы), сахарный диабет, гипер- или авитаминоз, гипоксии.
Развитие ВПС идет по 2-м механизмам – нарушение внутрисердечной или системной гемодинамики. В первом случае наблюдается перегруз сердечных отделов, блокирование протоков, истощение механизмов компенсаторного типа, гипертрофия и дилатация отделов органа, сердечная недостаточность. Системные сбои развиваются в форме системной гипоксии, малокровие (кровяной избыток) в кругах кровообращения.
Коды по МКБ-10 и классификация
Какие бывают ВПС? Всех их не перечислить. В международной классификационной системе МКБ-10 рассматриваемые пороки отнесены к врожденным нарушениям кровообращения:
- Код Q20 объединяет ВПС в форме дефектов сердечных элементов, в т.ч. Q20.1, 2 и 4 включает нарушения входного или выходного отверстия желудочков, Q20.3 и 5 дефекты желудочково-артериального и предсердно-желудочкового соединения, Q20.8 и 9 – аномалии иных и неуточненных типов.
- Q21 – это пороки развития перегородок.
- Q22 – ВПС легочного и трехстворчатого клапанов.
- Q23 – пороки аортального (Q23.0 и 1) и митрального (Q23.2 и 3) клапанов. В эту группу включена левосторонняя сердечная гипоплазия (Q23.4).
- Q24 объединяет ВПС разного типа – левокардия (Q24.1), трехпредсердное сердце (Q24.2), субаортальный стеноз (Q24.4), сердечная блокада (Q24.6) и некоторые другие нарушения.
- Q25 – недостатки формирования крупных артерий, в т.ч. аорты (Q25.0-Q25.4), легочной артерии (Q25.5-Q25.7).
- Q26 – врожденные венозные дефекты, в т.ч. полой вены (Q26.0 и 1), легочной вены (Q26.2- Q26.4), портильной вены (Q26.5).
- Q27 затрагивает патологии периферических сосудов.
- Q28 объединяет другие ВПС системы кровообращения.
Классификация пороков сердца обеспечивает более четкую диагностику патологии, что позволяет унифицировать схему лечения.
Достаточно часто используется подразделение патологии по наличию цианоза. По этому признаку выделяются 2 типа ВПС: белые пороки (без цианоза), при которых происходит лево-правый сброс крови, а венозная и артериальная кровь не перемешиваются, и синие пороки с выраженным цианозом (право-левый сброс крови с перемешиванием артериальной и венозной крови).
Распространенные виды патологии
Среди ВПС можно выделить наиболее распространенные у детей патологии:
- Триада Фалло (Код МКБ-10 Q21.8). Относится к синим порокам и включает следующие нарушения – обструкция выходного правожелудочкового отдела, правожелудочковую гипертрофию и повреждение перегородки между предсердиями.
- Тетрада Фалло (Q21.3). Характеризуется нарушением просвета легочной артерии, поражением межжелудочковой перегородки, нарушением расположения начального участка аорты, правожелудочковая гипертрофия. Считается синим пороком. Относится к наиболее распространенным младенческим ВПС.
- Пентада Фалло (Q21.0). Помимо признаков тетрады включает разрушение межпредседсердной перегородки. Этот порок встречается редко, но жизненно опасен для ребенка.
- Дефектность перегородки между предсердиями (Q21.1). Он заключается в незаращении перегородки между предсердиями. Это белый ВПС. Характеризуется избытком крови, поступающей в малый круг.
- Дефектность перегородки между желудочками (Q21.0). Кровяной поток из левого желудочка проникает в правый через незаращенную перегородку. При данном поражении фиксируется кислородное голодание, развивается одышка.
- Артериальные протоки открытого типа (Q25.0). Эти белый тип. У новорожденных могут обнаруживаться в форме Боталлова протока, не относящегося к патологиям. Опасным дефект становится, если проток не зарастает с возрастом. На ранней стадии вызывает плохое функционирование органов дыхания.
- Декстрокардия (Q24.0). Аномалия характеризуется неправильным размещением сердца, когда значительная его часть смещена в правую сторону грудной клетки. Соответственно изменяется расположение и кровеносных сосудов. Выделяются 2 типа – неизолированная аномалия сочетается с нарушением расположения других внутренних органов и изолированная патология при обычном размещении их.
- Пентада Кантрелла (Q89.7). Это очень редкий порок, относящийся к летальной категории. Он включает аномалии развития грудины, передней брюшной стенки, диафрагмы, перикарда и сердца. Характеризуется смещением сердца вниз и выступлением его относительно грудной клетки.
- Транспозиция магистральных сосудов (Q25.9). Дефект заключается в аномальном размещении аорты и артерии относительно сердечных желудочков. Аорта начинается из правого желудочка, а легочная артерия – из левого, что блокирует попадание кровяного потока с кислородом в ткани.
- Коарктация аорты (Q25.1) или стеноз перешейка главной артерии. Отмечается ее сужение, обычно ниже участка ответвления подключичной артерии.
- Стеноз легочной артерии (Q25.6). Протекает с развитием цианоза. При данной патологии происходит сужение устья артерии, что препятствует кровяному оттоку в артерию при сокращении правого желудочка.
- Аномалия Эбштейна (Q22.5). Это дефект трехстворчатого предсердно-желудочкого клапана в виде неправильного расположения створок. Над клапаном образуется аномальный правожелудочковый участок, срастающийся с предсердием.
- Атрезия легочной артерии (Q25.5). Дефект вызывает дисфункцию створок клапана или неполное открытие створок. Блокируется поступление кровяной массы из желудочка в артерию.
Важно! Врожденные пороки имеют множество разновидностей. Часть из них резко проявляется сразу после рождения, но многие становятся заметными по мере взросления ребенка (например, в подростковом возрасте). Знание симптомов пороков сердца поможет вовремя заметить опасность.
Как определяют ВПС у плода?
В настоящее время ВПС можно выявить у ребенка до его рождения, т.е. в материнской утробе. Основной способ – УЗИ сердца плода. Орган уже к 10 недели беременности формируется в достаточной степени для оценки его структуры. Оптимальный срок исследования — 19-23 неделя беременности. При выявлении отклонений во время проведения УЗИ обеспечивается проведение ЭхоКГ с применением метода Доплера.
УЗИ и ЭхоКГ сердца плода позволяет выявить 70-80% всех ВПС еще в утробе у матери. Сложно выявить крохотные дефекты перегородок или клапанов. Некоторые нарушения (кардиомиопатии, опухоли, фетальные аритмии) не обнаруживаются, т.к. развиваются в более поздние сроки.
Диагностика у новорожденных и грудничков
 Диагностику у грудничков проводит кардиолог. Прежде всего, врач производит осмотр на наличие синюшности, одышки с привлечением межреберных мышц, изменения дыхания при использовании кислородной маски.
Диагностику у грудничков проводит кардиолог. Прежде всего, врач производит осмотр на наличие синюшности, одышки с привлечением межреберных мышц, изменения дыхания при использовании кислородной маски.
Осуществляется прослушивание сердца для выявления шумов, измерение артериального давление, общий анализ крови.
Обязательная методика – УЗИ сердца с цветным доплеровским исследованием. Высокую информативность имеет ЭКГ с параллельным снятием фонокардиограммы.
Врожденные пороки у взрослых
Большинство ВПС проявляется в детском возрасте. Однако некоторые типы патологии не проявляют себя длительное время, и только у взрослых людей (после 20-25 лет) дают о себе знать. Процент выявленных ВПС у взрослых не превышает 0,3%, что связано с тем, что патология уже проявила себя ранее.
Изменения в сердечно-сосудистой системе не носят статического характера. Даже небольшие ВПС постепенно прогрессируют по следующим механизмам:
- разрастание соединительной ткани в артериолах легких с облитерацией;
- трансформация гипертрофии миокарда в патологическую форму;
- формирование кальциноза в клапанной системе;
- прогрессирование клапанной дисфункции.
Возрастает роль тромбозов, легочной гипертензии и инфекционного эндокардита.
Всегда ли обязательно лечение?
Необходимость и принцип лечения ВПС требует учета тяжести клинической картины и обширности очага поражения. В ряде случаев сердечно-сосудистые нарушения, выявленные у новорожденных, зарастают сами (например, открытые протоки).
Некоторые ВПС могут вообще не сказаться на работоспособности органа, если не создавать экстремальных условий. Вопрос о необходимости лечения решает кардиолог после проведения необходимых диагностических исследований. В любом случае поведение аномалии должно держаться под контролем.
Как лечить ВПС: терапия и хирургия
 Лечение может осуществляться оперативным и терапевтическим способом. Экстренное хирургическое вмешательство осуществляется при прямой угрозе жизни ребенку. Плановые операции проводятся при повышенном риске тяжелых осложнений. Они учитывают возраст ребенка и часто переносятся на период 5-7 лет.
Лечение может осуществляться оперативным и терапевтическим способом. Экстренное хирургическое вмешательство осуществляется при прямой угрозе жизни ребенку. Плановые операции проводятся при повышенном риске тяжелых осложнений. Они учитывают возраст ребенка и часто переносятся на период 5-7 лет.
Если операция не показана или противопоказана, то может назначаться терапевтическое лечение. Однако даже терапия должна осуществляться осторожно. Показаны общеукрепляющие, профилактические препараты.
Радикальная терапия сильнодействующими средствами назначается при острой левожелудочковой и хронической сердечной недостаточности, цианотических приступах, проблемах с дыханием, значительной сердечной аритмии, ишемии миокарда.
Способ выбирает кардиолог на основании пройденного обследования, возраста пациента и вида врожденного порока сердца.
- Прием лекарств. Лекарственную терапию назначают пациентам, у которых выявили врожденный дефект в зрелом возрасте. В этом случае хирургические методы чаще не применяют.
- Длительное лечение по этапам. В некоторых случаях детям с данным заболеванием необходимо лечение на протяжении всей жизни. В него входит хирургическая коррекция и прием медицинских препаратов. Пациентам необходим постоянный уход. Эти процедуры значительно продлевают жизнь.
- Катетеризация сердца. Самым распространенным способом лечения является катетеризация сердечной мышцы. Эта процедура выполняется без вскрытия грудной клетки. Врач вводит катетер через вену и устраняет дефекты в сердечной мышце при помощи хирургических инструментов, которые находятся на конце катетера. В некоторых случаях этот метод не применяется.
- Операция на открытом сердце. Оперативное вмешательство используют в тех случаях, когда дефект нельзя устранить при помощи катетера. Этот способ требует длительного восстановления пациента.
- Пересадка сердца. Этот метод используют в том случае, когда хирургическое вмешательство не принесет нужного результата.
- Наблюдение лечащим врачом и поддерживающее лечение. После перенесенного хирургического вмешательства пациента должен наблюдать лечащий врач. Врожденные дефекты сердечной мышцы могут быть связаны с нарушением работы других органов. Необходимо обучить повзрослевшего ребенка наблюдать за своим состоянием и принимать назначенные медицинские препараты.
- Ограничение активности. Детей, имеющих врожденные пороки сердца, следует ограничивать в активности. Родители должны постоянно контролировать занятия ребенка и следить за тем, чтобы они были спокойными и не опасными. Безопасные для таких пациентов упражнения можно узнать у лечащего врача.
- Предупреждение инфекции. В некоторых случаях пациентам с врожденными пороками сердечной мышцы назначают терапию антибиотиками, чтобы избежать развития инфекций. Такую процедуру больные проходят перед любыми хирургическими вмешательствами.
Последствия
Степень опасности ВПС для жизни ребенка и взрослого человека зависит от их типа и скорости прогрессирования. При непринятии мер в ряде случаев возможен летальный исход. Кроме того, прогрессирование патологии способно вызвать такие осложнения:
- сердечная недостаточность;
- бактериальный эндокардит при развитии ВПС синего типа;
- пневмонии;
- синдром Эйзенменгера;
- гипертензия;
- инсульты ишемического или геморрагического типа;
- инфаркт миокарда;
- стенокардия;
- приступы одышки;
- анемии релятивного характера.
Продолжительность жизни
 Сколько живут с врожденным пороком сердца? Продолжительность жизни зависит от своевременности и эффективности принятия мер. Наиболее опасны ВПС для новорожденных.
Сколько живут с врожденным пороком сердца? Продолжительность жизни зависит от своевременности и эффективности принятия мер. Наиболее опасны ВПС для новорожденных.
Статистика показывает, что до 60% младенцев с врожденным пороком сердца не доживают до 1 года и до 80% – до 5 лет. Только 15-18% детей без оперативного лечения доживают до сознательного возраста.
Определенное ухудшение состояния отмечается в возрасте 13-16 лет, что связано с повышением нагрузок, психологическими стрессами и гормональными изменениями.
Современная медицина внесла заметный вклад в повышение выживаемости. Оперативное вмешательство делает прогноз излечения благоприятным. В среднем при успешно проведенной операции продолжительность жизни составляет 35-40 лет.
Можно ли предупредить развитие?
Наиболее эффективно исключить внешние мутагены в период беременности. Для этого необходимо своевременно лечить заболевания, способные спровоцировать ВПС у плода. Прием лекарственных средств должен производиться строго по назначению врача. Абсолютно недопустимы алкоголь и курение.
Проведение УЗИ сердца у плода на ранней стадии беременности позволит своевременно выявить патологию. Современная медицина способна осуществлять лечение (в т.ч. хирургическое) плода даже непосредственно в материнской утробе.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Комбинированный митральный порок сердца.
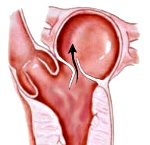
Комбинированный митральный порок сердца
Описание
Комбинированный митральный порок сердца. Сочетанное поражение, характеризующееся недостаточностью двустворчатого клапана и стенозом левого предсердно — желудочкового отверстия. Митральный порок сердца проявляется слабостью, снижением переносимости физической нагрузки, одышкой, кровохарканьем, акроцианозом, сердцебиением, перебоями в работе сердца. Диагностика митрального порока сердца предполагает анализ анамнестических, аускультативных, инструментальных (электрокардиографических, фонокардиографических, рентгенологических, эхокардиографических) данных. Медикаментозная терапия митрального порока сердца включает профилактику рецидивов ревматической лихорадки, инфекционного эндокардита, лечение аритмии, антикоагулянтную терапию; хирургическое лечение заключается в протезировании митрального клапана.
Дополнительные факты
Комбинированный митральный порок сердца (митральная болезнь) – приобретенный порок сердца, сочетающий недостаточность атриовентрикулярного клапана со стенозом левого атриовентрикулярного отверстия и проявляющийся соответствующими нарушениями внутрисердечной гемодинамики. Комбинированный митральный порок сердца встречается в кардиологии значительно чаще, чем изолированная митральная недостаточность или митральный стеноз.
При митральном пороке сердца может отмечаться преобладание стеноза отверстия или недостаточности клапана или иметь место примерно одинаковое сочетание стеноза и недостаточности. В связи с этим выделяют митральный порок с умеренным стенозом и значительной недостаточностью; митральный порок со значительным стенозом и умеренной недостаточностью; митральный порок со значительным стенозом и значительной недостаточностью.
Особенности гемодинамики при комбинированном митральном пороке сердца.
Изменения внутрисердечной гемодинамики при комбинированном митральном пороке сердца обусловлены сочетанием признаков, свойственных каждому из пороков в отдельности, и зависят от преобладания стеноза атриовентрикулярного отверстия или недостаточности митрального клапана.
При митральном пороке сердца развиваются гипертрофия и дилатация левого предсердия, правого и левого желудочков. Вслед за этим нарастают застойные явления в венах малого круга кровообращения и легочная гипертензия. Декомпенсация комбинированного порока характеризуется признаками правожелудочковой недостаточности и застоя крови в большом круге кровообращения. Снижается объем сердечного выброса, особенно при физической нагрузке (фиксированный ударный объем).

Комбинированный митральный порок сердца
Причины
Комбинированный митральный порок сердца практически всегда формируется вследствие перенесенного ревматизма. Рецидивы ревматических атак вызывают поражение створок митрального клапана, приводя к их сращению по комиссурам, развитию фиброза, склероза и кальциноза створок, поражению подклапанных структур. Одновременно при ревматическом эндокардите нарастает рубцевание и стенозирование левого предсердно-желудочкового отверстия.
Кроме ревматического поражения, в формировании митрального порока сердца велика роль вторичных неспецифических факторов. В их ряду наибольшее значение придается гемодинамическим воздействиям, которым постоянно подвержен митральный клапан. Это приводит к дополнительным надрывам створок в области комиссур. Дальнейшая организация мест надрывов сопровождается срастанием створок и прогрессированием митрального порока сердца.
Деформация створок митрального клапана и рубцовый стеноз предсердно-желудочкового отверстия выражены значительнее, чем при изолированных митральных пороках сердца. Створки клапана утолщены, их края вывернуты; клапанное отверстие сужено и теряет способность увеличиваться в размерах; хорды утолщены и укорочены, имеется выраженный кальциноз.
Симптомы
В анамнезе пациентов с комбинированным митральным пороком сердца имеются сведения о перенесенном тяжелом эндомиокардите или панкардите, наличии экстракардиальных симптомов ревматизма, позднем начале лечения, длительной активности ревматического процесса или повторных рецидивах заболевания.
Субъективные проявления митрального порока сердца характеризуются одышкой, кашлем, кровохарканьем, сердцебиением, перебоями и болью в области сердца, снижением толерантности к физической нагрузке. Ухудшение самочувствия может вызываться острой респираторной или бронхолегочной инфекцией.
Объективно выявляются бледность кожных покровов, акроцианоз, тахикардия, фибрилляция предсердий. Больные с митральным пороком сердца астеничны, нередко имеют черты физического инфантилизма. Комбинированный митральный порок сердца быстро декомпенсируется. В поздних стадиях определяется набухание шейных вен, периферические отеки, гепатомегалия.
Боль в груди слева. Боль в грудной клетке. Боль за грудиной. Кровохарканье. Одышка.
Диагностика
В случае преобладания стеноза левого атриовентрикулярного отверстия (при его площади 0,5-1,0 см2 и небольшом объеме митральной регургитации) в картине митрального порока сердца преобладают симптомы стеноза. Признаками митрального стеноза служат диастолический шум, хлопающий I тон, звук открытия митрального клапана и тд.
Если в структуре комбинированного митрального порока сердца недостаточность атриовенрикулярного клапана превалирует над стенозом (при площади митрального отверстия 1,5-2 см2), аускультативно выявляется интенсивный и длительный систолический шум, занимающий всю систолу. При одинаковой степени выраженности стеноза и недостаточности определяется ослабление I тона над верхушкой сердца и акцент II тона над легочной артерией; наряду с интенсивным систолическим шумом выслушивается диастолический.
На электрокардиограмме регистрируются признаки гипертрофии левого предсердия и желудочков. Фонокардиография выявляет типичные изменения шумов сердца, характеризующие митральный стеноз и митральную недостаточность. Рентгенография грудной клетки обнаруживает расширение границ сердца, кальциноз в проекции митрального клапана, изменения легочного рисунка.
С помощью эхокардиографии подтверждается диагноз митрального порока сердца и определяются превалирующие изменения (стеноз или недостаточность). Допплерэхокардиография помогает оценить величину регургитации и диастолического градиента давления на митральном клапане. При необходимости для получения этих сведений прибегают к зондированию полостей сердца и вентрикулографии.
Дифференциальная диагностика
Дифференциальная диагностика при комбинированном митральном пороке сердца проводится с гипертрофической кардиомиопатией и дефектом межпредсердной перегородки.
Лечение
Медикаментозная терапия при комбинированном митральном пороке сердца направлена на профилактику рецидивов ревматической лихорадки, инфекционного эндокардита, лечение аритмий, предупреждение тромбоэмболических осложнений.
Оперативное лечение митрального порока сердца проводится при выраженной клинической картине и величине регургитации свыше 40% от ударного объема крови. При комбинированном митральном пороке сердца обычно выполняется протезирование митрального клапана. При отсутствии кальциноза и нормальной подвижности клапана прибегают к клапаносохраняющему вмешательству – пластике митрального клапана (аннулопластике) с использованием искусственного полужесткого кольца.
Показатели улучшения качества жизни и выживаемости после кардиохирургической операции у больных с комбинированным митральным пороком сердца значительно ниже, чем после комиссуротомии по поводу изолированного стеноза.
Прогноз
В целом течение митрального порока сердца неблагоприятно. Исход заболевания определяется темпами прогрессирования нарушений гемодинамики, частотой и тяжестью повторных ревматических атак, развитием осложнений. При выраженных гемодинамических нарушениях быстро снижается сократительная функция гипертрофированного, рубцово и дистрофически измененного миокарда, что рано приводит к сердечной недостаточности и летальному исходу.
Больные с комбинированным митральным пороком сердца должны находиться под наблюдением кардиолога, ревматолога и кардиохирурга. Беременность при данном пороке допустима при условии полной компенсации кровообращения.
Профилактика
Рекомендации в области профилактики митрального порока сердца касаются предупреждения ревматических атак, провоцируемых инфекционными заболеваниями: фарингитом, тонзиллитом, скарлатиной и тд.
Источник
