Поражение периферических нервов и корешковый синдром
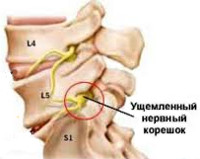
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
Общие сведения
Корешковый синдром — распространенный вертеброгенный симптомокомплекс, имеющий вариабельную этиологию. Ранее в отношении корешкового синдрома использовался термин «радикулит» — воспаление корешка. Однако он не совсем соответствует действительности. Последние исследования показали, что воспалительный процесс в корешке зачастую отсутствует, имеют место рефлекторные и компрессионные механизмы его поражения. В связи с этим в клинической практике стал употребляться термин «радикулопатия» — поражение корешка. Наиболее часто корешковый синдром наблюдается в пояснично-крестцовом отделе позвоночного столба и связан с поражением 5-го поясничного (L5) и 1-го крестцового (S1) позвонков. Реже встречается шейная радикулопатия, еще реже — грудная. Пик заболеваемости приходится на среднюю возрастную категорию — от 40 до 60 лет. Задачами современной неврологии и вертебрологии является своевременное выявление и устранение фактора, вызывающего компрессию корешка, поскольку длительное сдавление влечет за собой дегенеративные процессы в корешке с развитием стойкой инвалидизирующей неврологической дисфункции.

Корешковый синдром
Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
- чрезмерные нагрузки на позвоночник,
- гормональные сбои,
- ожирение,
- гиподинамия,
- аномалии развития позвоночника,
- переохлаждение.
Симптомы
Клиника корешкового сидрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4. Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами — к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации — массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
Источник
Распространенный симптомокомплекс в неврологии – корешковый синдром. Этиология его вариабельна – от воспалительного процесса до травмы. Возрастные ограничения ему также не присущи – поражение в вертеброгенной зоне может быть и у детей, и у взрослых. Тактика лечения будет напрямую зависеть от провоцирующих факторов расстройства, а также выраженности неприятной симптоматики. При своевременном обращении к врачу и комплексной терапии шансы на выздоровление высоки.
Причины
Анатомические особенности позвоночника обусловливают возможность сложной и слаженной иннервации, как внутренних органов, так и конечностей. Ведь от каждого позвонка отходят сразу два спинномозговых корешка – комбинация чувствительной и двигательной веточки нерва. Место его выхода – отверстие, и будет наиболее уязвимой частью, которая в силу патологических изменений в позвоночном столбе послужит платформой для формирования корешкового синдрома.

В большинстве случаев на нервное волокно оказывается давление – первичная механическая компрессия. К примеру, при переломах позвонковых отростков, их подвывихах либо при разрастаниях на них остеофитов – мелких твердых шипов. Деформирующие процессы – корешковый остеохондроз, и как его результат – снижение высоты позвоночного диска, не мене частая служат первопричиной уменьшения диаметра межпозвонкового отверстия, с ущемлением выходящего из него нервного корешка.
Иные причины:
- нейроинфекции – сифилис, туберкулез спинного мозга;
- грыжа межпозвонковых дисков;
- остеомиелит;
- новообразования – злокачественные/доброкачественные опухоли;
- нестабильность позвонков;
- чрезмерные физические нагрузки;
- гормональные сбои;
- ожирение;
- гиподинамия.
Как правило, появлению неприятных ощущений в районе корешка нерва предшествует определенный период – исчерпания компенсаторных возможностей организма.
Симптоматика
Характерным стартом корешкового синдрома поясничного отдела – симптом острой боли. Она локализуется вдоль ущемленного нервного волокна. Так, при развитии патологического процесса в крестцовом отделе справа, поражению будет подвержена ягодица и соответствующая конечность. Усиление неприятных ощущений происходит при попытках сесть, нагнуться, пройтись быстрым шагом.
Характер болевого синдрома во многом зависит от поражающего фактора и его тяжести. Однако, чаще люди описывают развитие жгучих, пекущих, стреляющих ощущений. Они не позволяют им передвигаться, выполнять привычные обязанности.

Дополнительный признак корешкового ущемления – резкое снижение чувствительности покровных тканей. Парестезии по степени выраженности различны – от едва заметного онемения, до полного отсутствия восприятия человеком определенной части тела. В ряде случаев присутствуют ощущения ползания мурашек, покалывания.
Визуально у больного человека можно наблюдать перекос положения тела – компенсаторное принятие позы, при которой дискомфорт меньше. При отсутствии комплексной терапии, у остеохондроза с корешковым синдромом симптомами будут выступать:
- рефлекторное тоническое напряжение мышц;
- снижение сухожильных рефлексов;
- атрофия отдельных участков – как следствие мышечно-тонического синдрома.
При частых обострениях корешкового синдрома и отсутствии положительного результата от проводимого лечения, человек может стать инвалидом – нуждаться в социальной защите и помощи в быту.
Диагностика
В постановке диагноза поясничного остеохондроза с корешковым синдромом 2/3 информации дает тщательный сбор анамнеза, а также осмотр больного. Человек может буквально до минуты указать, когда у него резко появилась боль, в какой области позвоночника, и даже, что подтолкнуло к расстройству здоровья.

Специалист при осмотре может увидеть патологический перекос позвоночного столба в одну сторону, а при надавливании на мышечные волокна – ощутить их спазм и напряженность. Дополнительная проверка рефлексов позволить оценить, на каком уровне произошло корешковое ущемление.
Для подтверждения остеохондроза с корешковым синдромом врач порекомендует обследования:
- УЗИ околокорешковых вен и артерий;
- рентгенография – оценить степень компрессии корешка в позвонке;
- магнитно-резонансная томография;
- миелография;
- эпидурография;
- веноспондилография;
- биопсия тканей – по индивидуальным показаниям для исключения опухоли;
- анализы крови – общий, биохимический, на онкомаркеры;
- пункция с забором спинномозгового ликвора – исключить сифилис, туберкулез мозга.
Чем больше информации у специалиста от диагностических процедур, тем точнее ему будут ясны причины развития корешкового синдрома. Это облегчает в дальнейшем подбор оптимальной схемы избавления от неприятных ощущений.
Тактика лечения
Справиться с корешковым синдромом при дегенеративных процессах в позвонковых структурах непросто. Самостоятельно можно воспользоваться только какой-либо мазью с согревающим эффектом – нанести ее наружно и лечь на кушетку с твердой поверхностью. Остальные методики лечебной тактики должен назначить врач.
Устранить болевой синдром призваны медикаменты:
- нестероидные противовоспалительные средства – Аэртал, Найз, Кеторолак;
- миорелаксанты – Мидокалм, Баклосан, Нолодатак;
- витамины – подгруппы В.
Препаратам свойственно оказывать сразу несколько фармакологических эффектов – не только устранять неприятные ощущения, но и купировать воспалительные процессы, расслаблять спазмированные мышечные ткани, корректировать нервную проводимость.
При корешковом синдроме шейного отдела, симптомы и лечение которого также должны быть под контролем врача, дополнительно рекомендуется ношение фиксирующего устройства – воротника Шанса. Он помогает удерживать голову в правильном положении, снимает часть нагрузки с позвоночника. На этом фоне облегчение наступает быстрее.

Из немедикаментозной терапии отлично зарекомендовали себя физиопроцедуры – магнитотерапия, лазеротерапия, электрофорезы. Помимо этого, в период стихания негативной симптоматики рекомендуют массаж, мануальную терапию, грязелечение, рефлексотерапию.
Реже при корешковом синдроме лечение требует оперативного вмешательства. К примеру, при огромных межпозвонковых грыжах либо опухолях. Вопрос объема хирургического вмешательства будет решен врачами в индивидуальном порядке.
Осложнения
Распространенным осложнением корешкового болевого синдрома, безусловно, можно назвать снижение качества жизни человека – затрудненность передвижения, самообслуживания, выполнения трудовых обязанностей. Все это отражается на социальных связях и отношениях.
Особенно актуальным становится вопрос при хроническом корешковом синдроме – с частыми обострениями, отсутствия выраженного положительного результата от проводимой терапии. Тяжелые осложнения:
- разрыв грыжевого мешка;
- инфаркт спинного мозга;
- парезы/параличи конечностей;
- атрофия мышц;
- инвалидизация.
Вопрос о невозможности выполнять человеком своей работы из-за утраты им двигательной активности на фоне корешкового синдрома, должен быть рассмотрен врачебным консилиумом, а затем и медико-социальной комиссией. К этому моменту лечащий врач уже прибегал к помощи консервативной терапии, а также хирургическим методикам борьбы с болевым синдромом – реабилитационные возможности практически исчерпаны.
С целью предупреждения вышеперечисленных осложнений, специалисты призывают людей не заниматься самолечением, а своевременно обращаться за медицинской помощью – при первых же неприятных ощущениях в какой-либо части тела.
Профилактика
Поскольку корешковый синдром – это лишь итог протекающей в организме человека основной болезни в районе позвоночного столба, то усилия специалистов направлены на ее комплексное и своевременное лечение. Как и к любой патологии, в этом случае актуально мнение, что лучшим способом борьбы будет являться профилактика.

Для предупреждения формирования корешкового синдрома достаточно придерживаться основных принципов здоровой жизни:
- избегать гиподинамии – при адекватной физической нагрузке позвоночник защищен мышечным каркасом, в нем протекают правильные метаболические процессы;
- избегать переохлаждений – как локальных, так и общих;
- не увлекаться саунами, бассейнами – не более 1–2 раз в неделю;
- правильно организовать место для ночного отдыха – позвоночник предпочитает жесткую/полужесткую поверхность кровати, лучше приобрести ортопедический матрас;
- обязательно выполнять физкультурные комплексы – времени уходит минут 20–30, а пользы от них на многие годы;
- правильное питание – для крепких костей и полноценных нервных реакций требуется ежедневное поступление множества микроэлементов, минералов, а также витаминов.
Непременное условие здоровых нервов – отсутствие стрессовых ситуаций. Конечно, современный ритм жизни не позволяет полностью избежать нервных нагрузок. Тем не менее, позитивный взгляд на любую ситуацию позволяет с ней справиться и избежать осложнений со стороны позвоночника.
Источник
