Поликистоз яичника код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
Другие названия и синонимы
Синдром поликистозных яичников СПКЯ, Синдром Штейна-Левенталя, Склерополикистоз.
Названия
Поликистоз яичников.
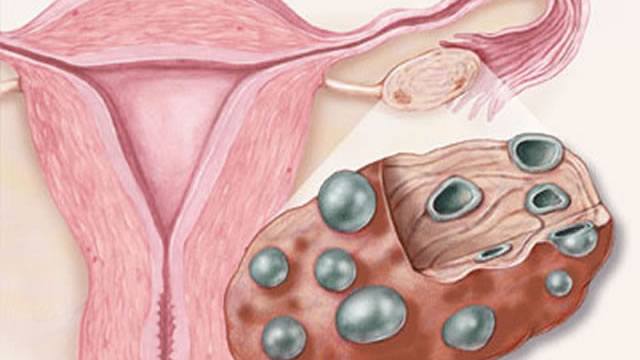
Поликистоз яичников
Синонимы диагноза
Синдром поликистозных яичников СПКЯ, Синдром Штейна-Левенталя, Склерополикистоз.
Описание
Синдром поликистозных яичников — это нейроэндокринных синдром, характеризуеться двусторонним увеличением яичников и наличием в них большого количества кистозно-атретичних фолликулов и сопровождается нарушениями менструального цикла преимущественно по типу олигоопсоменореи или аменореи, гирсутизма, бесплодием, ожирением.
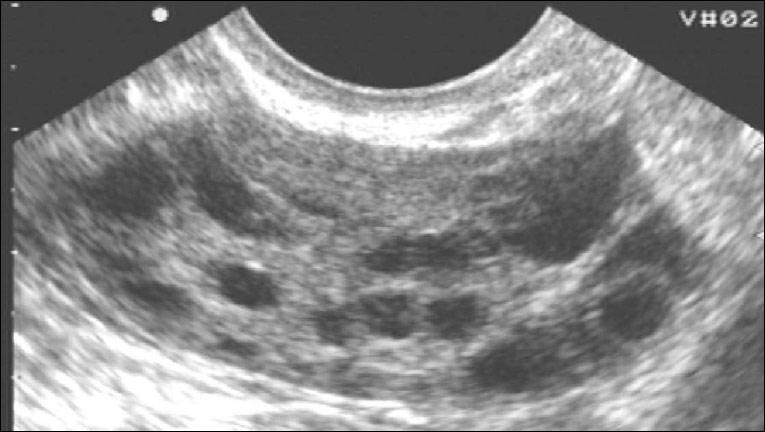
Поликистоз яичников при УЗИ-обследовании
Причины
В основе развития синдрома — нарушения цирхорального ритма выделения ЛГ-РГ, вследствие чего усиливается продукция ЛГ и ограничивается выделение ФСГ.
Под действием ФСГ в зернистых клетках яичников образуются, ароматазы и энзимы, трансформирующие андрогены в эстрогены. При синдроме поликистозних яичников наблюдается дефицит ФСГ и избыток ЛГ, в связи с чем яичники в повышенном количестве продуцируют андрогены.
Существует теория, связывающая развитие синдрома поликистозных яичников с наследственным дефицитом 19-гидроксилазы и 3-бета-дегидрогеназы, которые превращают тестостерон и андростендион в эстрадиол и эстрон, за счет чего усиливается продуцирование яичниками андрогенов.
Следует подчеркнуть, что положительный и отрицательный обратную связь между гормонами яичников и гормонами гипоталамо-гипофизарной системы сохраняется.
В яичниках повышается синтез ингибина, который тормозит выделение ФСГ. Вследствие сниженного выделения ФСГ отсутствует овуляция и, как следствие, лютеиновая фаза цикла. На фоне низкого монотонного длительного характера выброса эстрогенов, а также за счет внегонадного синтеза их в жировой ткани развивается гиперплазия эндометрия.
Нарушение процессов фолликулогенеза и синтеза эстрогенов в яичниках может быть следствием гиперандрогении надпочечникового генеза.
Зависимости от патогенетических механизмов возникновения различают гипоталамо-гипофизарную, яичниковую и надпочечниковую формы синдрома поликистозных яичников. Такое деление можно считать условным, поскольку указанные уровне нейрогуморальной регуляции функции яичников тесно взаимосвязаны.
Симптомы
Клиническое течение синдрома в основном типично и характеризуется нарушением менструального цикла в виде аменореи или алигоопсоменореи, в отдельных случаях больные жалуются на кровотечения. Как правило, наблюдаются ожирение, гирсутизм, бесплодие, невынашивание беременности. В ходе бимануального обследования пациенток обнаруживают двустороннее увеличение яичников. В случае сочетания синдрома поликистозных яичников с другими нейроэндокринными синдромами (адреногенитальным, послеродовым ожирением, болезнью Иценко — Кушинга) клиническая картина проявляется соответствующими симптомами.
Гиперпролактинемия. Молозивоподобные выделения из сосков. Редкие месячные. Скудные месячные. Увеличение веса.
Диагностика
Диагностика заболевания основывается на характерной клинической картине, результатах гинекологического исследования, изучения функционального состояния яичников, а также исключения андрогенпродуцирующих опухолей. В комплекс обследования таких больных необходимо включать: ультразвуковое исследование, тесты функциональной диагностики яичников, определения уровня в сыворотке крови гонадотропинов, половых стероидов, гормонов коры надпочечников и щитовидной желез. С целью исключить аденому гипофиза выполняют краниографию. Для подтверждения гиперандрогении и установления формы синдрома определяют содержание 17-КС и 17-ОКС в суточной моче и ставят пробы с АКТГ, дексаметазоном, ЛГ-РГ.
Окончательный диагноз устанавливают после проведения лапароскопии и гистологического исследования ткани яичников.
Лечение
Для лечения синдрома поликистозных яичников широко используют как хирургические, так и консервативные методы. Лечение направлено на нормализацию менструального цикла, восстановления фертильности, снижение гирсутизма и гиперплазии эндометрия. Консервативная терапия включает немедикаментозные и медикаментозные методы.
К немедикаментозным методам относятся диетотерапия, целью которой является снижения общей калорийности пищи, а также физиотерапевтические процедуры (эндоназальный электрофорез витамина В1, ультрафиолетовое облучение крови и ), направленные на нормализацию гормональных взаимосвязей. Кроме немедикаментозних методов применяют медикаментозные препараты, подлежит нормализации углеводный и жировой обмен (метформин 1500 мг в сутки).
Медикаментозное лечение заключается в назначении преимущественно гормональних препаратов. Для стимуляции овуляции используют кломифен или клостилбегит по 50 — 150 мг в сутки с 5-го по 9-й день менструального цикла, а также препараты, содержащие «чистый» ФСГ или в комбинации с ЛГ (менопур, хумегон, метродин и ).
Для лечения и профилактики гиперпластических процессов эндометрия применяют синтетические прогестины по стандартной схеме (6 — 8 циклов).
Для лечения гирсутизма успешно применяют ципротерон-ацетат (Диане-35) по стандартной схеме, верошпирон по 50 мг 2 раза в день с 4-го по 21-й день менструального цикла, метронидазол с 5-го дня менструального цикла за схеме. Такие курсы повторяют трижды с перерывом 1 мес. При наличии гиперпролактинемии назначают бромкриптин, метерголин, парлодел в дозе 1,25 — 5 мг в сутки по сокращенной схеме с 5-го по 14-й день или непрерывно в течение 2 — 3 мес.
Больным с надпочечниковой формой в комплекс лечения добавляют глюкокортикоиды (преднизолон, дексаметазон).
Эффективными сегодня считаются оперативные методы лечения синдрома поликистозных яичников. Раннее хирургическое лечение значительно повышает эффективность терапии в плане восстановления овуляторных менструальных циклов и наступления беременности. Механизмы действия оперативного лечения до сих пор еще недостаточно изучено, однако доказано, что уменьшение объема ткани яичников способствует снижению выработки андрогенов и повышению продукции ФСГ. Среди оперативных методов преимущественно используют лапароскопическую клиноподобную резекцию яичников, демедуляцию, декапсуляцию, декортикацию, лазерную вапоризацию углекислым или аргоновым лазером.
Источник
- Описание
- Лечение
Краткое описание
Поликистоз яичников (склерокистозная болезнь яичников, синдром поликистоза яичников) характеризуется состоянием хронической олигоовуляции и/или ановуляции, что проявляется олигоменореей и/или аменореей, гипертрихозом, бесплодием и ожирением. Статистические данные. Синдром обнаруживают у 3–7% женщин репродуктивного возраста.
Код по международной классификации болезней МКБ-10:
- E28.2 Синдром поликистоза яичников
Этиология. Центральная патология, обусловленная повышением секреции люлиберина, ЛГ и уровня андрогенов.
Генетические аспекты • Недостаточность 17 — — гидроксистероид дегидрогеназы (КФ 1.1.1.62, тестикулярная форма — КФ 1.1.1.63 и КФ 1.1.1.64) — семейная форма поликистозной болезни яичника (также нарушения половой дифференцировки в виде мужского псевдогермафродитизма с гинекомастией [*264300, ]). Идентификация генных дефектов и конкретной клинической формы затруднена.
Патогенез. Основное звено — увеличение содержания в крови андрогенов.
• Предполагают, что основное нарушение локализовано в гипоталамо — гипофизарной системе (постоянная, а не циклическая гиперпродукция ЛГ) или же происходит избыточная секреция андрогенов в яичниках. Обнаружены отклонения синтеза андрогенов в надпочечниках, что может быть пусковым моментом; есть сообщения об исчезновении синдрома поликистоза яичников после удаления андрогенсекретирующей аденомы надпочечников •• Повышенное содержание андростендиона (превращается в жировой и других тканях в эстрон) и других андрогенов препятствуют созреванию фолликулов, вследствие чего возникает ановуляция •• Повышенный уровень циркулирующего эстрона приводит к секреции гипофизом избытка ЛГ и снижает образование ФСГ ••• Повышенный уровень ЛГ вызывает гиперплазию тека — и стромальных клеток яичников, а также дополнительно повышенную продукцию андрогенов ••• Пониженный уровень дополнительно ФСГ препятствует созреванию фолликулов.
• Ожирение увеличивает и без того повышенные уровни половых стероидов как за счёт уменьшения содержания связывающего половые гормоны глобулина, что повышает уровень свободного тестостерона, так и за счёт увеличения превращения андростендиона в эстрон.
• Прекращение развития фолликулов приводит к увеличению яичников, утолщению капсулы, появлению множественных мелких фолликулярных кист.
Патоморфология. Яичники имеют характерный внешний вид — гладкая утолщённая капсула перламутрового цвета с множественными мелкими кистами (образованы атретическими фолликулами), хорошо видимыми на разрезе. Белочная оболочка яичника утолщена.
Клиническая картина. Выделяют • первичный поликистоз яичников — болезнь поликистозных яичников • вторичный поликистоз яичников — синдром поликистозных яичников.
• Первичный поликистоз яичников •• Бесплодие и нарушения менструального цикла (аменорея или олигоменорея) в результате хронической ановуляции •• Редко кровотечения вследствие длительной и нециклической эстрогенной стимуляции эндометрия •• Гиперпластические процессы в эндометрии (25% пациенток), увеличение риска развития карциномы эндометрия •• Двустороннее увеличение яичников в 2–6 раз по сравнению с нормой.
• Вторичный поликистоз яичников •• Повышенная жирность кожи, акне и гирсутизм вследствие избытка андрогенов •• Признаки истинной вирилизации (огрубение голоса, увеличение клитора) •• Менструальный цикл нарушен по типу олигоменореи, часто возникают ановуляции и недостаточность лютеиновой фазы цикла •• Беременность наступает редко, часто заканчивается выкидышем на ранних сроках.
• Ожирение наблюдают у 40% пациенток независимо от вида поликистоза.
Лабораторные исследования • Увеличенное соотношение ЛГ/ФСГ (в 2 и более раз). Содержание ЛГ обычно увеличено, ФСГ — на нижней границе нормы • Содержание тестостерона и андростендиона в крови чаще повышено. Реже наблюдают повышенное содержание андрогенов, преимущественно надпочечникового генеза (дегидроэпиандростерон и сульфат дегидроэпиандростерона) • Концентрация эстрона в крови обычно высокая, эстрадиола — в пределах нормы.
Специальные исследования — УЗИ органов таза позволяет выявить увеличенные яичники с многочисленными мелкими кистами фолликулов.
Лечение
ЛЕЧЕНИЕ
Цели • Уменьшение выраженности симптомов гиперандрогенемии • Восстановление овуляции и фертильности.
Уменьшение выраженности проявлений гиперандрогенемии • Пероральные контрацептивы с антиандрогенными свойствами (этинилэстрадиол+ципротерон, этинилэстрадиол+диеногест) • Препараты ГК, например дексаметазон 0,5 мг на ночь (т.к. пик выброса АКТГ приходится на раннее утро) • Спиронолактон по 100 мг 1–2 р/сут — уменьшает синтез андрогенов в яичниках и надпочечниках и ингибирует связывание андрогенов с рецепторами в волосяных фолликулах и других мишенях • Эффекты гормональной терапии в отношении нежелательного роста волос на лице и теле редко развиваются быстро — улучшение наблюдают не ранее чем через 3–6 мес. Часто необходимо искусственное удаление волос: выбривание, электролиз, химическая эпиляция.
Восстановление овуляции и фертильности • Кломифен по 50 мг 1–2 р/сут с 5 по 9 день от начала менструального цикла, индуцированного прогестероном, блокируя связывание эстрогена с рецепторами в клетках — мишенях (гипоталамус и гипофиз), стимулирует образование ЛГ и ФСГ и созревание фолликулов и овуляцию • Менотропины 75–150 ЕД/сут в/м ежедневно до повышения содержания эстрогенов в крови и подтверждения с помощью УЗИ созревания фолликулов в яичниках. Через 24–48 ч после окончания инъекций препарата далее для стимуляции овуляции вводят ХГТ по 1500–3000 ЕД/сут в/м в течение 3 дней. Из — за риска гиперстимуляции яичников и возникновения многоплодной беременности подобную терапию проводят лишь при неэффективности других подходов • При хронической ановуляции и аномальном менструальном кровотечении — прогестин (например, медроксипрогестерон 10 мг в течение 10 дней каждые 1–3 мес) или циклическая терапия эстрогеном — прогестином (прерывают персистирующую пролиферацию эндометрия).
МКБ-10 • E28.2 Синдром поликистоза яичников
Примечание. Синдром Стайна–Левенталя (#184700, синдром поликистоза яичников с гиперандрогенемией, полиморфизм локуса CYP11A [118485, 15q23–q24], ; гетерогенное). Множественные кисты яичников, гиперплазия стромы и клеток теки в атретических фолликулах; увеличенная активность 5 — редуктазы печени; обычно проявляется гирсутизмом, ожирением, нарушением менструаций, бесплодием и увеличением яичников.
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Поликистоз яичников».
Источник
Автор: Волкова А.А., врач-эндокринолог, практический стаж с 2015 года.
Май, 2019
Код по МКБ-10: Е28.2
Синонимы: синдром поликистозных яичников, СПКЯ, гиперандрогенная ановуляция, синдром Штейна-Левенталя

Синдром поликистозных яичников – заболевание, при котором на яичниках у женщины начинают активно образовываться доброкачественные образования кистозной формы, приводящие к различным сбоям в работе этих органов.
СПКЯ может быть обусловлен различными факторами, но в большинстве случаев – это следствие нарушений в работе нейроэнокринной системы.
Проявляется СПКЯ нарушениями менструального цикла, набором веса, бесплодием, кожными проблемами, активным ростом волос по мужскому типу.
Лечение основано на применении гормональных препаратов, а также оперативном вмешательстве в случае неэффективности консервативной терапии.
Что это за болезнь
СПКЯ – заболевание, знаменитое разнообразной клинической картиной, трудностями в диагностике и лечении. Однако при любой форме болезни основной ее особенностью является то, что в яичниках начинают активно образовываться кисты – доброкачественные, часто полые образования различного размера. Наличие кист неминуемо приводит к тому, что происходят сбои в работе яичников.
В репродуктивную фазу от СПКЯ страдает в среднем от 5 до 10% женщин. Причем заболевание может в течение длительного промежутка времени ничем о себе не напоминать.
Поликистоз яичников, как заболевание, больше всего опасен с точки зрения бесплодия. Женщины, не способные зачать или выносить ребенка в 25% случаев страдают от данной болезни. И пока СПКЯ не удастся скомпенсировать, вероятность зачатия очень мала.
Причины и факторы риска СПКЯ
Основа, лежащая в развитии СПКЯ – это различные эндокринные нарушения. Причем различные отклонения наблюдаются не в одном, а сразу в нескольких органах. Чаще всего отмечается:
- неправильная регуляция работы надпочечников и яичников еще на уровне гипофиза или гипоталамуса;
- неверная работа коркового слоя надпочечников, из-за чего они продуцируют очень большое количество андрогенов, негативно влияющих на работу яичников;
- сбои в работе непосредственно самих яичников (неправильная секреция эстрогенов и, как следствие, появление нарушений в строении органа);
- неправильная работа поджелудочной железы, при которой она секретирует очень много инсулина, а ткани организма теряют к нему чувствительность.
Среди факторов риска, увеличивающих вероятность развития СПКЯ, значатся:
- ожирение;
- избыток инсулина;
- черепно-мозговые травмы;
- заболевания гипофиза и гипоталамуса;
- заболевания надпочечников;
- постоянные негативные психоэмоциональные воздействия;
- болезни органов половой системы.
Поскольку яичники, являясь органом эндокринной системы, сами вынуждены подчиняться другим гормонам, вырабатываемым более высоко стоящими органами, получается, что СПКЯ развивается в основном, как мультифакторное заболевание. При этим неверная гормональная регуляция со временем ведет к тому, что капсула яичника становится более плотной, фолликулы перестают правильно развиваться, а это, в свою очередь, приводит к формированию кист.
Причиной эндокринных нарушений, потянувших за собой развитее СПКЯ, могут быть любые негативные воздействия на организм. Стрессы, кардинальная смена климата, остро или хронически протекающие инфекционные заболевания способны привести к тому, что органы эндокринной системы перестанут работать в соответствии с запросами организма.
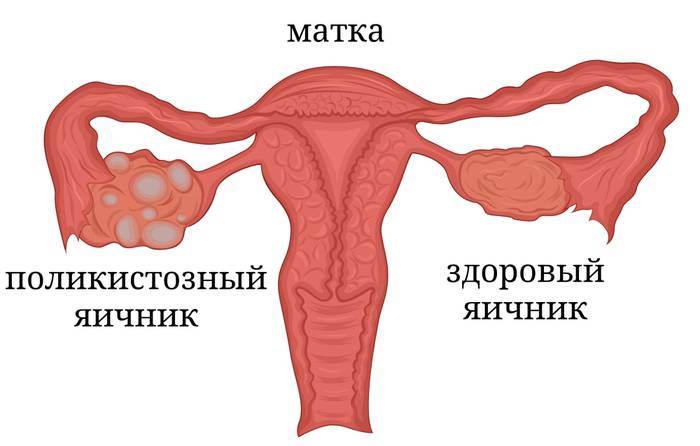
Фото: сравнение здорового яичника и яичника при СПКЯ
Классификация
Синдром поликистоза яичников – заболевание, у которого есть небольшая классификация. Основана она на том, откуда произошла патология. Выделяют:
Первичное заболевание
В эту группу относят, в первую очередь, врожденную форму поликистоза. Она встречается из-за различных нарушений, появляющихся еще на этапе развития плода в утробе. Дополнительно сюда же относят заболевание, при котором структурные нарушения в органе первичны, а вот эндокринные расстройства уже имеют вторичное происхождение. Такая ситуация – редкость.
Вторичное заболевание
Вторичным называют поликистоз, если он развился на фоне уже существующих эндокринных нарушений. В клинической практике вторичная форма поликистоза яичников встречается чаще, чем первичная (95% случаев).
Симптомы, указывающие на синдром поликистоза яичников
СПКЯ – заболевание, которое может протекать бессимптомно. Хотя если признаки болезни все же появляются, игнорировать их женщине довольно сложно. Обращают на себя внимание:
Различные нарушения в менструальном цикле
Большинство женщин относят сюда только нерегулярность менструального цикла. Однако на практике в эту группу нарушений входят также полное отсутствие менструаций или их чрезмерное количество. Бывают ситуации, когда месячных нет в течение длительного промежутка времени, а затем развивается полноценное маточное кровотечение, которое может нести угрозу жизни.
Кожные проблемы
Из-за дисбаланса гормонов женщины часто жалуются на появление угрей, акне, прыщей. Также может отмечаться чрезмерная сухость кожного покрова.
Неадекватная работа сальных и потовых желез
Чрезмерная сальность волосяного покрова, избыточное потоотделение также могут быть следствием СПКЯ.
Набор веса
Ожирение в той или иной форме наблюдается минимум у 40% женщин, страдающих от поликистоза яичников. Причем ожирение – это не только довольно характерный симптом, но и один из факторов риска. Это значит, что женщины и девушки, имеющие лишний вес, имеют больше шансов заболеть СПКЯ.
Гирсуртизм
Под этим термином понимают слишком активный рост волос т.е. появление оволосения по мужскому типу. При этом волосы разрастаются на груди, ногах, могут появляться на лице в виде редких усиков или бородки.
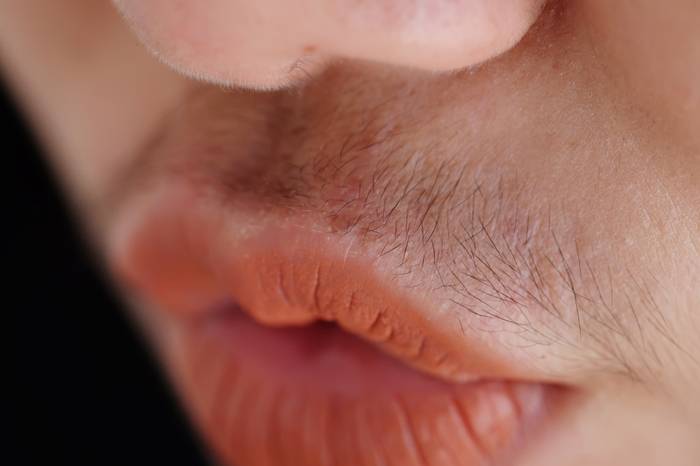
Фото: одно из проявлений гирсутизма у женщин
Проблемы с фертильностью
Как и в случае с нарушением менструального цикла, проблемы с фертильностью могут быть очень разнообразны. Некоторые женщины просто не способны забеременеть на фоне наличия у них СПКЯ, а некоторые забеременеть способны, но выносить плод до сроков, с которых он становится жизнеспособным, не способны.
Омужествление
В этот синдром также входит множество симптомов. Чаще всего это, в первую очередь, изменение фигуры с женского типа на мужской. Также это может быть андрогенная форма алопеции, то есть постепенная потеря волосяного покрова на голове. Залысины в основном определяются на макушке, а также в районе лба, по боковым его сторонам.
Появление стрий
Стрии – полосы, где кожа чрезмерно растянута. Они появляются из-за резкого набора массы тела, а локализуются в основном на животе, бедрах, груди. Способствует образованию стрий гормональный дисбаланс, на фоне которого кожный покров теряет свою эластичность.
Все симптомы могут также дополняться выраженным предменструальным синдромом, депрессией, сонливостью, повышенной нервозностью, снижением работоспособности, затуманенностью мышления.
Важные критерии для постановки диагноза
Для того чтобы поставить женщине диагноз СПКЯ, врач должен понять, соответствует ли клиническая картина ряду показателей. Критериями для выставления конкретного диагноза являются:
- наступление первых менструаций (менархе) своевременно;
- появление сбоев в менструальном цикле по типу олигоменореи еще с периода менархе;
- наличие лишнего веса и оволосения по мужскому типу еще с менархе (наблюдается в половине случаев);
- бесплодие первичного типа — все попытки забеременеть были неудачными;
- отсутствие овуляции;
- увеличение размера яичников по данным УЗИ-исследования, проводимого трансвагинально;
- большое количество ЛГ в крови, увеличение соотношения ЛГФСГ более, чем в 2,5 раза.
Обследования
Диагностика СПКЯ начинается в первую очередь с оценки жалоб пациентки. Дополнительно данные включают картину, полученную при инструментальной и лабораторной диагностике. Проводят:
- осмотр на гинекологическом кресле, благодаря которому можно определить увеличение и уплотнение яичников;
- УЗИ малого таза, на котором могут быть заметны фолликулярные кисты на периферии яичников, увеличение их в диаметре или длине, уплотнение капсулы органа;
- допплерометрия, задача которой показать, что в яичниках усилен кровоток;
- МРТ, необходимое, чтобы исключить злокачественные образования в яичниках, способные давать сходную клиническую картину;
- диагностическое лапароскопическое исследование, которое покажет, есть ли изменения в структуре яичников.
Какие анализы необходимо сдавать
Оценка гормонального профиля с помощью с помощью анализа крови:
- тестостерон,
- ЛГ,
- ФСГ,
- эстрадиол,
- пролактин.
Оценка липидного профиля в составе биохимического анализа крови, призванная показать, есть ли нарушения в липидном обмене.
Принципы лечения
Терапией СПКЯ занимается гинеколог-эндокринолог или гинеколог с эндокринологом в тандеме.
Лечение СПКЯ может сильно варьироваться в зависимости от того, есть ли у женщины ожирение. При его наличии первоначально усилия направляют на то, чтобы ликвидировать лишний вес, как один из факторов риска, а только потом назначают основную терапию. Если лишнего веса у пациентки нет, возможен переход к лечению заболевания сразу.
В лечении поликистоза яичников используют две методики:
- консервативную;
- оперативную.
На ранних стадиях развития болезни рекомендуется консервативная методика. Она основана на подборе гормональных препаратов, таких как комбинированные оральные контрацептивы (Дюфастон, Ярина, Джес и др.), антиэстрогены (Кломифен), гонадотропины. Также рекомендуется нормализовать рацион питания, чтобы сбросить вес или предотвратить его дальнейший набор, увеличить физическую активность.
Длительность терапии с помощью противозачаточных средств варьируется от 3 до 6 месяцев, чтобы понять, есть ли эффект от консервативного лечения.
Лапароскопия при СПКЯ
Если консервативные методики не дают эффекта (сохраняются симптомы заболевания, не восстанавливается репродуктивная функция, не нормализуется вес), прибегают к оперативному вмешательству. Сегодня в лечении СПКЯ используют малотравматичную лапароскопию, в отличие от более ранних годов, когда использовалась лапаротомия.
Лапараскопия — операция, при которой вместо полноценного разреза выполняется несколько проколов диаметром до 1 см, через которые вводятся инструменты. Этим она и отличается от лапаротомии, когда делается полноценный разрез. Вмешательство происходит под контролем небольшой видеокамеры. Восстановление после операции занимает от 4 до 6 недель и требует соблюдения ряда рекомендаций. среди них:
- ограничение по физическим нагрузкам;
- ограничение на половые контакты на 30 дней;
- отказ от употребления соленых, жирных, жареных, острых блюд, специй;
- отказ от алкоголя.
Во время лапароскопии предпочтительным вариантом операции является клиновидная резекция яичника с прижиганием. При этом пациентке удаляют часть яичника в форме клина, наиболее сильно пораженную кистами, выполняют прижигание. Как итог, нормализуется частично количество гормонов, удается добиться нормальной овуляции и наступления беременности более, чем в 65% случаев. Однако операция – не панацея, так как решает проблемы только на 1-3 года, а потом из оставшейся ткани яичников снова разрастаются кисты.
При сохранении желания завести ребенка, обратиться к врачу с целью получить подготовительные рекомендации стоит в первые полгода. При этом женщине выписывают таблетки, оказывающие стимулирующее воздействие на созревание яйцеклетки, а также рекомендуется начать половую жизнь без предохранения.
При необходимости операцию можно сделать повторно, но эффект от нее будет выражен уже не так сильно.
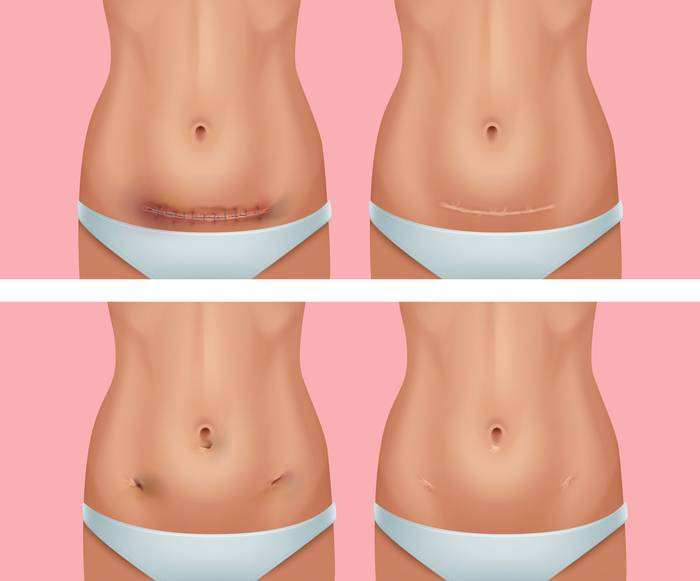
Фото: вверху — шов после лапаротомии, внизу — после лапароскопии — свежий и после заживления
Осложнения заболевания
Поликистоз яичников – опасное заболевание, которое при неверном лечении может привести к осложнениям. Среди них:
- бесплодие;
- выраженное ожирение;
- дислипидемия т.е. нарушение жирового обмена;
- развитие сахарного диабета II типа из-за резистентности тканей к инсулину, вырабатываемому поджелудочной железой;
- онкологические изменения в эндометрии матки;
- раковое поражение молочных желез;
- патологические изменения в системе свертывания крови вплоть до склонности к повышенному тромбообразованию;
- атеросклеротические поражения сосудов;
- патологии сердечнососудистой системы.
Из-за большого количества осложнений, которые может вызывать СПКЯ, его лечение самостоятельно, без контроля специалиста, категорически не рекомендуется. Также не рекомендуется использование народных средств в терапии заболевания.
Рекомендации по профилактике и прогноз
СПКЯ – заболевание, в основе профилактики которого лежат регулярные плановые посещения гинеколога. Поликистоз, если его выявить на ранней стадии развития, легче поддается коррекции, что позволяет избежать большинства осложнений, включая бесплодие. Стоит уделять внимание профилактике абортов, правильному использованию контрацептивов, предотвращению воспалительных заболеваний половых органов. Косвенной профилактикой при наличии факторов риска являются избегание стрессовых воздействий, ведение здорового образа жизни.
Поликистоз яичников – заболевание, которое на сегодняшний день полному излечению не поддается. Болезнь можно взять под контроль, снизить выраженность ее проявлений, чтобы улучшить качество жизни пациентки. Также можно пройти курс коррекции, направленный на то, чтобы женщина смогла забеременеть. Однако поскольку СПКЯ прогрессирует с возрастом, стоит планировать беременность как можно раньше.
Источник
