Пояснично крестцовый радикулит код мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Пояснично-крестцовый радикулит.
Пояснично-крестцовый радикулит
Описание
Пояснично-крестцовый радикулит – наиболее частая форма радикулита. Заболевают обычно люди в возрасте 30 – 50 лет, особенно часто лица, выполняющие работу, связанную с избыточными нагрузками на позвоночник, а также работающие в неблагоприятных температурных условиях. Почти у всех заболевших отмечается рецидивирующее течение заболевания.
Симптомы
Обычно пояснично-крестцовый радикулит проявляется внезапно возникающей сильной болью в пояснице, распространяющейся на заднюю поверхность бедра. Более чем в 80% случаев первоначально боль возникает в пояснице и только затем переходит на заднюю часть ноги. Значительно реже боль отмечается одновременно в пояснице и ноге, а еще реже только в ноге. Характер проявления боли определяется уровнем поражения.
При ущемлении или воспалении пятого поясничного корешка пациенты жалуются на стреляющие боли в области ягодицы, наружно боковой поверхности бедра, передней поверхности голени и внутренней части стопы, вплоть до большого пальца. Во многих случаях в этих же областях отмечается нарушение кожной чувствительности (парестезии).
При поражении первого крестцового корешка боль идет по ягодице, задней и наружной поверхности бедра, голени, а затем по подошвенной и наружной части стопы к мизинцу. Отмечается значительное ослабление или полное исчезновение рефлекса ахиллова сухожилия.
Очень часто наблюдается сочетанное поражение нескольких нервных корешков и тогда клиническая картина заболевания складывается из сочетания отдельных корешковых синдромов.
Пояснично-крестцовый радикулит обычно развивается остро и продолжается около 2-3 недель. Пациенты стремятся максимально ограничить свою подвижность, так как любая активность (ходьба, наклоны, повороты) приводит к усилению боли. Во многих случаях больные изгибают позвоночник в сторону поражения и удерживают его в таком положении. Эта вынужденная поза называется противоболевым сколиозом.
При обследовании пациента выявляется защитное напряжение длинных мышц спины. При надавливании на остистые отростки позвонков с боку возникает локальная болезненность, которая иногда может распространяться и на поверхность ягодицы. Очень часто при осмотре выявляются и симптомы вегетативно-трофических нарушений (похолодание и побледнение кожных покровов, повышенная потливость, ослабление пульсации артерий стопы и ).
Пояснично-крестцовому радикулиту обычно сопутствуют следующие симптомы:
- Симптом Ласега — при поднятии выпрямленной ноги со стороны поражения у больного, лежащего на спине, происходит резкое усиление боли в поясничной, ягодичной областях и задней поверхности бедра.
- Симптом Бехтерева — если больной переходит из положения «лежа» на спине в положение «сидя», то при этом отмечается рефлекторное сгибание больной ноги.
- Симптом Нери — при резком наклоне головы вперед происходит усиление боли в пояснице и ноге.
- Симптом Дежерина — усиление боли в пояснице при натуживании, кашле или чихание.
- Симптом Бонне — на стороне поражения отмечается сглаженность ягодичной складки.
Пояснично-крестцовый радикулит
Причины
Обычно заболевание имеет спондилогенную природу, то есть возникает на фоне дегенеративно-дистрофических заболеваний позвоночника.
Лечение
Лечение больных комплексное, применяют лекарственные препараты анальгезирующего, рассасывающего и седативного действия, витамины. Используют бальнеотерапию, физиотерапию, мануальную терапию, лечебную гимнастику, массаж, ортопедическое лечение.
После стихания острых болей назначают иглоукалывание, электролечение, массаж, лечебную физическую культуру, бальнеотерапию, грязелечение. При рецидивирующем течении показано санаторно-курортное лечение с применением радоновых или сероводородных ванн и грязевых аппликаций.
Прогноз
Прогноз благоприятный. Своевременно начатое комплексное лечение обычно приводит к выздоровлению. Снижение трудоспособности вплоть до инвалидности наблюдается при присоединении ишемии или инфаркта спинного мозга вследствие сдавливания либо закупорки артерий и крупных вен.
Профилактика
Профилактика включает меры, предупреждающие развитие привычного сколиоза у детей, создание оптимальных условий труда, укрепление мышечного корсета и закаливание организма. Для предупреждения рецидивов рекомендуется спать на непрогибающейся постели, необходимы также ежедневная гигиеническая гимнастика, массаж шейно-плечевой и пояснично-крестцовой областей, ношение специального пояса, матерчатого корсета.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Радикулит.

Радикулит
Описание
Радикулит. (лат. Radicula — корешок) — поражения корешков спинного мозга, вызывающие моторные, вегетативные и болевые нарушения. Радикулит проявляется интенсивным болевым синдромом, снижением мышечной силы, рефлексов и чувствительности в зоне, иннервируемой пораженным спинномозговым нервом. Диагностика радикулита осуществляется при помощи рентгенографии, КТ и МРТ позвоночника, по показаниям возможно проведение миелографии и люмбальной пункции. В лечении применяют обезболивающие и противовоспалительные препараты, блокады, физиотерапевтические процедуры, мануальные техники, вытяжение позвоночника, лечебную физкультуру и массаж.
Дополнительные факты
Радикулит. (лат. Radicula — корешок) — поражения корешков спинного мозга, вызывающие моторные, вегетативные и болевые нарушения. Этиологическими факторами радикулита являются дегенеративно-дистрофические изменения в позвоночнике, такие как остеохондроз, деформирующий спондилез, а также различные аномалии развития позвоночника (сакрализация, спондилолистез, добавочные ребра, аплазия позвонков). Провоцировать воспалительные процессы в позвоночнике способны также переохлаждения, травмы, инфекции (грипп, туберкулез, сифилис, цереброспинальный менингит), а также корешковые формы нейровирусных заболеваний (клещевой энцефалит и тд ).
Болевой синдром при радикулите может проявляться в результате поднятия тяжести, неловкого движения, инфекции или простуды, когда происходит растяжение или разрыв фиброзного кольца диска, студенистый диск выдвигается за пределы своих границ, а на его месте образуется межпозвоночная грыжа. Зачастую выдвинутый диск или остеофиты сдавливают не только спинномозговой корешок, но и близлежащие оболочки и ткани, которые в свою очередь служат дополнительным источником болевого синдрома. Кроме того, в его патогенезе играют роль еще два фактора: дискалгия и мышечно-тоническая боль.

Радикулит
Классификация
В зависимости от топографии воспалительного процесса радикулиты подразделяют на ряд форм:
• пояснично-крестцовый,.
• грудной,.
• шейный,.
Которые в свою очередь могут иметь хроническую или острую форму. Кроме того, различают первичные радикулиты (токсического, инфекционного происхождения) и вторичные, обусловленные аномалиями позвоночника и спинного мозга. При менингорадикулите воспалительный процесс развивается одновременно в корешках спинномозговым нервом. И оболочках спинного мозга.
Симптомы
Основные симптомы радикулита — боли, снижение рефлексов, частичное расстройство чувствительности, вегетативные нарушения. Первые приступы боли, связанные с надрывом фиброзного кольца межпозвоночного диска, носят диффузный характер (напоминают «миозиты» или «прострелы»). И только с образованием грыжи диска, которая сдавливает корешок, формируется корешковый синдром, когда возникают ощущения покалывания и онемения. В области пораженного корешка развивается иннервация и, как следствие, снижение или полное отсутствие чувствительности (температурной, тактильной и болевой). Со временем нарастает слабость мышц, расположенных в зоне пораженного корешка, вплоть до полной их атрофии.
Симптомами первичных радикулитов (инфекционной и токсической этиологии) являются проявления, соответствующие заболеванию, вызвавшему радикулит (в случае ОРВИ – повышение температуры, озноб ). При пояснично-крестцовом радикулите локализация боли, усиливающейся при ходьбе и кашле, возможна в поясничной области, голени, бедре или стопе. На начальной стадии заболевание протекает по типу люмбаго, люмбалгии и люмбоишиалгии.
Основной симптом люмбаго — внезапная острая боль в пояснице, возникающая в результате поднятия тяжести, неловкого движения или переохлаждения. В инициации болевого синдрома играет роль раздражение рецепторов фиброзного кольца диска или подвывих межпозвонковых суставов. Ограничена подвижность в поясничном отделе позвоночника, тонус поясничных мышц повышен, они болезненны при пальпации. В большинстве случаев сильнейшие боли («прострелы») не позволяют больным находиться в положении стоя или ходить.
Люмбалгия — тупая боль подострого характера в области поясницы. Зачастую рецидивирует. Затруднено положение сидя, ходьба и любые движения в пояснице. В ряде случаев симптомы натяжения (Ласега, Вассермана) слабоположительные. При люмбоишиалгии боль в области поясницы (как острого, так и подострого характера) иррадирует в одну или обе ноги. Развиваются нейромышечные, вегето-сосудистые и трофические нарушения в нижней конечности. Наблюдается повышенный тонус мышц поясницы, ограничение движений и выравнивание поясничного лордоза.
Для частичного снятия болевого синдрома при радикулитах больные принимают «защитную» позу: сидят, подогнув под себя ногу и упершись руками в кровать, или лежат, подложив под живот подушку. Меняется походка: в движении больные стараются опираться преимущественно на здоровую ногу. Довольно часто отмечаются повышенный тонус поясничных мышц, анталгический сколиоз, реже кифоз. При пальпации болезненными становятся паравертебральные точки в поясничной области, задняя поверхность бедра, подколенная ямка, пятка (точка Гара) и середина стопы (медиопланатарная точка Бехтерева), и это едва ли не определяющий симптомокомплекс пояснично-крестцового радикулита.
Первые симптомы шейного радикулита — боль в шее (односторонняя), вынужденное положение головы (гипопластическая кривошея), повышенный тонус шейных мышц, патологический лордоз шеи. Боль нарастает при кашле, чихании и любом движении головы. При образовании грыжи диска и сдавливания корешков болевые ощущения распространяются и на руку (проксимальные отделы), переднюю поверхность грудной клетки или лопатку. Наблюдается снижение глубоких рефлексов и парестезии (в дистальных отделах руки). Боль при радикулитах может обостряться по ночам, в таких случаях больные вынуждены подолгу ходить, «укачивая» больную руку.
Боль в горле. Боль в шее. Боль в шейном отделе позвоночника. Недомогание. Озноб. Потливость. Разбитость.
Возможные осложнения
Поражение спинномозговых корешков и образование грыжи межпозвоночных дисков может привести к сдавлению (или закупорке) крупных корешковых вен и радикуломедуллярных артерий. Уменьшение кровотока может повлечь за собой развитие ишемий различной этиологии и, как следствие, инфаркт спинного мозга, при котором нарушаются чувствительная и двигательная функции человека. В таком состоянии возможно определение группы инвалидности.
Диагностика
Рентгенологическое исследование позвоночника при различных формах радикулита обычно выявляет остеохондроз, который довольно часто встречается. Поэтому обследование должно быть развернутым. В целях исключения деструктивных процессов в позвоночнике показана спондилограмма. Однако она не способна верифицировать дискогенную этиологию заболевания. При пояснично-крестцовых радикулитах проводится люмбальная пункция, которая обнаруживает небольшое повышение содержания белка.
Для распознавания этиологии радикулитов необходимо тщательное изучение анамнеза, клиники, а также большого объема параклинических данных (клинический анализ крови, миелография, спондилограмма, исследование цереброспинальной жидкости, МРТ и КТ позвоночника ) Следует отметить, что при дискогенных радикулитах, как правило, страдают только один-два корешка. А в случаях грудных радикулитов следует исключить вертеброгенный остеохондроз, здесь причина сдавления корешков кроется в иных заболеваниях. Кроме того, радикулит необходимо дифференцировать от острого миозита мышц спины.
Лечение
Лечение проводится вертебрологом или неврологом. Ведущая триада в лечебном процессе — иммобилизация позвоночника (жесткая постель), тепло и анальгетики (диклофенак, индометацин ). Она позволяет в первую очередь купировать обострение болей. В случаях гипералгических форм радикулита следует добавить внутримышечное введение анальгетиков (амидопирин+бутадион, метамизола натрия). Рекомендовано и местнораздражающие средства — перцовый пластырь, растирания. Большое значение в лечении радикулитов имеют физиотерапия, блокады спазмированных мышц, вытяжение. После частичного снятия болевого синдрома следует присоединить ЛФК, массаж и мануальную терапию. При затяжном люмбоишиалгическом синдроме больным назначают инъекции витаминов группы В. Применение витамина В12 в больших дозах оказывает выраженный болеутоляющий эффект. В тяжелых случаях возможно проведение новокаиновых блокад (с витамин В12, гидрокортизоном ) или внутривенные инфузии диазепама, дифенгидрамина, эуфиллина.
В случае непрекращающихся болей (не взирая на 3-4 месяца терапии), рекомендовано предложить больному операцию на позвоночнике (удаление межпозвоночной грыжи). Обязательным показанием к оперативному вмешательству при радикулите могут служить парализующий ишиас, обусловленный сдавлением конского хвоста, с развитием нарушений функций тазовых органов. Для лечения рецидивов рекомендовано санаторно-курортное лечение с применением грязевых аппликаций, сероводородных и радоновых ванн.
Прогноз
Благоприятный прогноз возможен в случае своевременной диагностики и развернутого лечения, включающего все возможные направления. Только при таком подходе можно ожидать выздоровления, не опасаясь рецидивов. В случае развития ишемии и, как следствие, инфаркта спинного мозга невозможно прогнозировать полное выздоровление, так как последствием таких осложнений зачастую становятся нарушение двигательной и чувствительной функций организма.
Профилактика радикулитов включает в себя меры, направленные на поддержание правильной осанки, укрепление мышц спины. Рекомендуется избегать чрезмерных нагрузок на позвоночник. Правильная осанка во время сна и бодрствования минимизирует напряжение, которое испытывает позвоночный столб. Не следует спать на слишком жестких матрацах. Вопреки бытующему мнению они способны искажать положение позвоночника и нарушать его функцию. Чтобы избежать этого и сохранить естественный изгиб позвоночника рекомендуется подкалывать небольшие подушки под шею и поясницу или использовать полужесткий матрац, который способен поддержать естественное положение позвоночника.
Поддержание правильной осанки весьма важно и в повседневной работе. Поднимая предметы с пола, рекомендуется согнуть ноги в коленях, не наклоняя при этом туловище. Таким образом, нагрузка переместится со спины на ноги. Рекомендуется избегать неудобных поз (продолжительное сидение за столом с опущенной головой, сидение перед телевизором, уронив подбородок на грудь ). Кроме того, большую роль в профилактике радикулита имеет гимнастика, способствующая укреплению мышц спины, а также занятия спортом и закаливание, которые повышают устойчивость организма к физическим нагрузкам и переохлаждениям.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Пояснично-крестцовая радикулопатия.
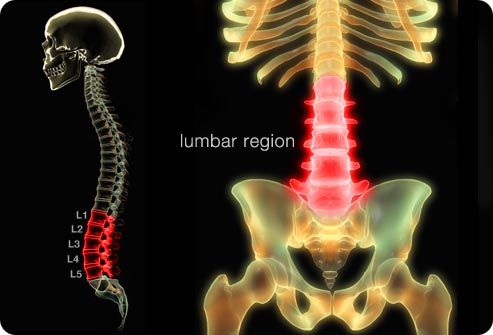
Область поражения при пояснично-крестцовой радикулопатии
Описание
Пояснично-крестцовая радикулопатия (ПКР) – один из наиболее тяжелых вариантов вертеброгенных болевых синдромов, который характеризуется особенно интенсивной и стойкой болью, обычно сопровождающейся резким ограничением подвижности. Хотя на долю радикулопатии приходится около 5% случаев боли в спине, именно она является наиболее частой причиной стойкой утраты трудоспособности. В то время как у 90% пациентов с острой болью в спине (при включении всех ее вариантов) она самостоятельно проходит в течение 6 нед, не менее чем у 30% пациентов с радикулопатией боль сохраняется дольше.
Эпидемиология.
ПКР возникает примерно у 3–5% лиц среди населения. Заболеваемость мужчин и женщин примерно равна, однако ее пик у мужчин приходится на возраст от 40 до 50 лет, а у женщин – от 50 до 60 лет. Риск развития вертеброгенной радикулопатии повышен у тех, кто занимается тяжелым физическим трудом, при курении, отягощенном семейном анамнезе. Регулярная физическая активность может снижать риск радикулопатии, но у тех, кто начал ею заниматься после эпизода дискогенной боли в спине, риск может повышаться.
Симптомы
Клинически ПКР характеризуется остро или подостро развивающейся пароксизмальной (стреляющей или пронизывающей) или постоянной интенсивной болью, которая хотя бы эпизодически иррадиирует в дистальную зону дерматома (например при приеме Ласега). Боль в ноге обычно сопровождается болью в пояснице, но у молодых она может быть только в ноге. Боль может развиться внезапно – после резкого неподготовленного движения, подъема тяжести или падения. В анамнезе у таких пациентов часто бывают указания на повторные эпизоды люмбалгии и люмбоишиалгии. Поначалу боль может быть тупой, ноющей, но постепенно нарастает, реже сразу же достигает максимальной интенсивности. Если радикулопатия вызвана грыжей диска, боль, как правило, усиливается при движении, натуживании, подъеме тяжести, сидении в глубоком кресле, длительном пребывании в одной позе, кашле и чиханье, надавливании на яремные вены и ослабевает в покое, в особенности если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах.
При осмотре спина часто фиксирована в слегка согнутом положении. Нередко выявляется сколиоз, усиливающийся при наклоне кпереди, но пропадающий в положении лежа. Он чаще всего обусловлен сокращением квадратной мышцы поясницы. При латеральной грыже сколиоз направлен в здоровую сторону, при парамедианной – в больную. Наклон кпереди резко ограничен и осуществляется лишь за счет тазобедренного сустава. Резко ограничен и наклон в больную сторону. Отмечается выраженное напряжение паравертебральных мышц, уменьшающееся в положении лежа.
Характерны нарушение чувствительности (болевой, температурной, вибрационной и ) в соответствующем дерматоме (в виде парестезий, гипер- или гипалгезии, аллодинии, гиперпатии), снижение или выпадение сухожильных рефлексов, замыкающихся через соответствующий сегмент спинного мозга, гипотония и слабость мышц, иннервируемых данным корешком. Поскольку в поясничном отделе позвоночника примерно в 90% случаев грыжа диска локализуется на уровнях L4–L5 и L5–S1, в клинической практике чаще всего выявляется радикулопатия L5 (около 60% случаев) или S1 (около 30% случаев). У пожилых людей грыжи межпозвонковых дисков чаще развиваются на более высоком уровне, в связи с этим у них нередки радикулопатии L4 и L3.
Связь между пораженным корешком и локализацией грыжи носит сложный характер и зависит не только от уровня грыжи диска, но и от направления выпячивания. Грыжи поясничных дисков чаще всего бывают парамедианными и оказывают давление на корешок, выходящий через межпозвонковое отверстие на один уровень ниже. Например, при грыже диска L4–L5 чаще всего пострадает корешок L5. Однако если грыжа того же диска будет направлена более латерально (в сторону корешкового канала), то вызовет сдавление корешка L4, если более медиально – может привести к сдавлению корешка S1 ( рисунок). Одновременное вовлечение 2 корешков с одной стороны при грыже 1 диска – редкое явление, чаще оно отмечается при грыже диска L4–L5 (в этом случае страдают корешки L5 и S1).
Типично наличие симптомов натяжения и прежде всего симптома Ласега, однако данный симптом не специфичен для радикулопатии. Он пригоден для оценки тяжести и динамики вертеброгенного болевого синдрома. Симптом Ласега проверяют, медленно (!) поднимая прямую ногу больного вверх, ожидая воспроизведения корешковой иррадиации боли. При вовлечении корешков L5 и S1 боль появляется или резко усиливается при подъеме ноги до 30–40°, а при последующем сгибании ноги в коленном и тазобедренном суставах она проходит (в противном случае она может быть обусловлена патологией тазобедренного сустава или имеет психогенный характер).
При выполнении приема Ласега боль в пояснице и ноге может возникать также при напряжении паравертебральных мышц или задних мышц бедра и голени. Чтобы подтвердить корешковую природу симптома Ласега, ногу поднимают до предела, выше которого возникает боль, а затем форсированно сгибают стопу в голеностопном суставе, что при радикулопатии вызывает корешковую иррадиацию боли. Иногда при медиальной грыже диска наблюдается перекрестный симптом Ласега, когда боль в пояснице и ноге провоцируется поднятием здоровой ноги. При вовлечении корешка L4 возможен «передний» симптом натяжения – симптом Вассермана: его проверяют у больного, лежащего на животе, поднимая прямую ногу вверх и разгибая бедро в тазобедренном суставе либо сгибая ногу в коленном суставе.
При компрессии корешка в корешковом канале (вследствие латеральной грыжи, гипертрофии суставной фасетки или формирования остеофитов) боль часто развивается более медленно, постепенно приобретая корешковую иррадиацию (ягодица–бедро–голень–стопа), нередко сохраняется в покое, но нарастает при ходьбе и пребывании в вертикальном положении, но в отличие от грыжи диска облегчается при сидении. Она не усиливается при кашле и чихании. Симптомы натяжения, как правило, менее выражены. Наклоны вперед ограничены меньше, чем при срединной или парамедианной грыже диска, а болевые ощущения чаще провоцируются разгибанием и ротацией. Часто наблюдаются парестезии, реже снижение чувствительности или мышечная слабость.
Слабость мышц при дискогенных радикулопатиях обычно бывает легкой. Но иногда на фоне резкого усиления корешковых болей может остро возникать выраженный парез стопы (парализующий ишиас). Развитие данного синдрома связывают с ишемией корешков L5 или S1, вызванной сдавлением питающих его сосудов (радикулоишемия). В большинстве случаев парез благополучно регрессирует в течение нескольких недель.
Острый двусторонний корешковый синдром (синдром конского хвоста) возникает редко, обычно вследствие массивной срединной (центральной) грыжи нижнепоясничного диска. Синдром проявляется быстро нарастающими двусторонними асимметричными болями в ногах, онемением и гипестезией промежности, нижним вялым парапарезом, задержкой мочеиспускания, недержанием кала. Эта клиническая ситуация требует неотложной консультации нейрохирурга.
Причины
Самой частой причиной ПКР является грыжа межпозвонкового диска. В молодом возрасте в виду более высокого внутридискового давления пульпозное ядро легче проникает между поврежденными волокнами фиброзного кольца, что обусловливает более частое развитие дискогенной радикулопатии. Грыжи межпозвонковых дисков, способные компримировать корешок, условно подразделяются на 3 типа: 1) латеральные (смещаются в сторону межпозвонкового отверстия); 2) парамедианные (медиолатеральные); 3) срединные.
У пожилых людей радикулопатия чаще вызвана сдавлением корешка в области латерального кармана или межпозвонкового отверстия вследствие формирования остеофитов, гипертрофии суставных фасеток, связок или иных причин. Более редкие причины – опухоли, инфекции, дисметаболические спондилопатии в совокупности объясняют не более 1% случаев радикулопатии.
Лечение
У большинства пациентов с дискогенной радикулопатией на фоне консервативной терапии удается достичь существенного ослабления и регресса болевого синдрома. Основой консервативной терапии радикулопатии, как и других вариантов боли в спине, являются нестероидные противовоспалительные препараты (НПВП), которые должны применяться с первых часов развития заболевания, предпочтительнее их парентеральное введение. При интенсивных болях возможно применение трамадола в дозе до 300 мг/сут. Облигатным компонентом лечения должен быть короткий (7–14 дней) курс миорелаксантов (например тизанидина или толперазона).
Кортикостероиды – наиболее эффективное средство подавления воспалительной реакции, при этом предпочтительнее их эпидуральное введение, создающее более высокую локальную концентрацию. Введение кортикостероидов вызывает существенное ослабление болевого синдрома, хотя, по-видимому, не влияет на отдаленный исход радикулопатии. Эффективность кортикостероидов выше при длительности обострения менее 3 мес. Вводить их можно на уровне пораженного сегмента (трансламинарным или трансфораминальным способом) либо через крестцово-копчиковое или I крестцовое отверстие. Трансламинарный доступ, при котором игла вводится через паравертебральные мышцы (при парамедианном доступе) или межостистую связку (при срединном доступе), более безопасен, чем трасфораминальный доступ, при котором игла вводится через межпозвонковое отверстие. Эпидурально лучше вводить кортикостероиды, образующие депо в месте введения, например суспензию гидрокортизона (100 мг), пролонгированный препарат метилпреднизолона (40 мг) или дипроспан. Кортикостероид вводят в одном шприце с местным анестетиком (например с 0,5% раствором новокаина). Объем раствора, вводимого интерламинарно, обычно составляет до 10 мл, трансфораминально – до 4 мл, в крестцово-копчиковое и I крестцовое отверстие – до 20 мл. В зависимости от эффективности повторные инъекции проводятся с интервалом в несколько дней или недель. Важное значение может иметь блокада болезненных точек и инактивация триггерных точек при наличии сопутствующего миофасциального синдрома. При вертеброгенной радикулопатии нет достаточных оснований для применения диуретиков или вазоактивных препаратов. Тем не менее возможно применение пентоксифиллина, учитывая его способность оказывать тормозящее действие на продукцию фактора некроза опухоли-a.
Учитывая смешанный характер болевого синдрома, представляется перспективным воздействие не только на ноцицептивный, но и на невропатический компонент боли. До сих пор эффективность средств, традиционно применяемых при невропатической боли, прежде всего антидепрессантов и антиконвульсантов, остается недостаточно доказанной. Лишь в единичных небольших исследованиях показан положительный эффект габапентина, топирамата, ламотриджина. Условием эффективности этих средств может быть раннее начало их применения. Положительный эффект получают и при местном применении пластин с лидокаином.
Постельный режим часто неизбежен в остром периоде, но по возможности должен быть сведен к минимуму. При радикулопатии, как и при других вариантах боли в спине, более быстрое возвращение к повседневной активности может быть фактором, предупреждающим хронизацию боли. При улучшении состояния присоединяют лечебную гимнастику, физиотерапевтические процедуры и приемы щадящей мануальной терапии, направленные на мобилизацию и релаксацию мышц, что может способствовать увеличению подвижности в позвоночнике. Традиционно применявшаяся популярная тракция поясничного отдела оказалась неэффективной в контролируемых исследованиях. В ряде случаев она провоцирует ухудшение, так как вызывает растяжение не пораженного заблокированного сегмента (и декомпрессию корешка), а сегментов, расположенных выше и ниже.
Абсолютными показаниями к оперативному лечению является сдавление корешков конского хвоста с парезом стопы, анестезией аногенитальной области, нарушением функций тазовых органов. Показанием к операции может быть также нарастание неврологических симптомов, например слабости мышц. Что касается других случаев, то вопросы о целесообразности, оптимальных времени и методе оперативного лечения остаются предметом дискуссии.
Недавние масштабные исследования показали, что хотя раннее оперативное лечение несомненно приводит к более быстрому ослаблению боли, спустя полгода, год и два оно не имеет преимуществ по основным показателям болевого синдрома и степени инвалидизации перед консервативной терапией и не снижает риск хронизации боли. Выяснилось, что сроки проведения оперативного вмешательства в целом не влияют на его эффективность. В связи с этим в неосложненных случаях вертеброгенной радикулопатии решение вопроса об оперативном лечении может быть отсрочено на 6–8 нед, в течение которых должна проводиться адекватная (!) консервативная терапия. Сохранение интенсивного корешкового болевого синдрома, резкое ограничение подвижности, резистентность к консервативным мероприятиям в эти сроки могут быть показаниями к оперативному вмешательству.
В последние годы наряду с традиционной дискэктомией применяют более щадящие методики оперативного вмешательства; микродискэктомию, лазерную декомпрессию (вапоризацию) межпозвонкового диска, высокочастотную аблацию диска К примеру, лазерная вапоризация потенциально эффективна при радикулопатии, связанной с грыжей межпозвонкового диска при сохранении целостности фиброзного кольца, выбуханием его не более чем на 1/3 сагиттального размера позвоночного канала (около 6 мм) и при отсутствии у пациента двигательных расстройств или симптомов компрессии корешков конского хвоста. Малоинвазивность вмешательства расширяет круг показаний к нему. Тем не менее остается неизменным принцип: оперативному вмешательству должна предшествовать оптимальная консервативная терапия в течение не менее 6 нед.
Основные медуслуги по стандартам лечения | |||||||
Клиники для лечения с лучшими ценами
|
