Пограничные признаки антифосфолипидного синдрома что это
Антифосфолипидный синдром — аутоиммунная патология, в основе которой лежит образование антител к фосфолипидам, являющимся главными липидными компонентами клеточных мембран. Антифосфолипидный синдром может проявляться венозными и артериальными тромбозами, артериальной гипертензией, клапанными пороками сердца, акушерской патологией (привычным невынашиванием беременности, внутриутробной гибелью плода, гестозом), поражением кожи, тромбоцитопенией, гемолитической анемией. Основными диагностическими маркерами антифосфолипидного синдрома являются Ат к кардиолипину и волчаночный антикоагулянт. Лечение антифосфолипидного синдрома сводится к профилактике тромбообразования, назначению антикоагулянтов и антиагрегантов.
Общие сведения
Антифосфолипидный синдром (АФС) – комплекс нарушений, вызванных аутоиммунной реакцией к фосфолипидным структурам, присутствующим на клеточных мембранах. Заболевание было детально описано английским ревматологом Hughes в 1986 году. Данные об истинной распространенности антифосфолипидного синдрома отсутствуют; известно, что незначительные уровни АТ к фосфолипидам в сыворотке крови обнаруживаются у 2-4% практически здоровых лиц, а высокие титры – у 0,2%. Антифосфолипидный синдром в 5 раз чаще диагностируется среди женщин молодого возраста (20-40 лет), хотя заболеванием могут страдать мужчины и дети (в т. ч. новорожденные). Как мультидисциплинарная проблема, антифосфолипидный синдром (АФС) привлекает внимание специалистов в области ревматологии, акушерства и гинекологии, кардиологии.
Антифосфолипидный синдром
Причины
Основополагающие причины развития антифосфолипидного синдрома неизвестны. Между тем, изучены и определены факторы, предрасполагающие к повышению уровня антител к фосфолипидам. Так, транзиторное нарастание антифосфолипидных антител наблюдается на фоне вирусных и бактериальных инфекций (гепатита С, ВИЧ, инфекционного мононуклеоза, малярии, инфекционного эндокардита и др.). Высокие титры антител к фосфолипидам обнаруживаются у пациентов с системной красной волчанкой, ревматоидным артритом, болезнью Шегрена, узелковым периартериитом, аутоиммунной тромбоцитопенической пурпурой.
Гиперпродукция антифосфолипидных антител может отмечаться при злокачественных новообразованиях, приеме лекарственных средств (психотропных препаратов, гормональных контрацептивов и др.), отмене антикоагулянтов. Имеются сведения о генетической предрасположенности к повышенному синтезу антител к фосфолипидам у лиц-носителей антигенов HLA DR4, DR7, DRw53 и у родственников больных антифосфолипидным синдромом. В целом иммунобиологические механизмы развития антифосфолипидного синдрома требуют дальнейшего изучения и уточнения.
В зависимости от структуры и иммуногенности различают «нейтральные» (фосфатидилхолин, фосфатидилэтаноламин) и «отрицательно заряженные» (кардиолипин, фосфатидилсерин, фосфатидилинозитол) фосфолипиды. К классу антифосфолипидных антител, вступающих в реакцию с фосфолипидами, относятся волчаночный антикоагулянт, Ат к кардиолипину, бета2-гликопротеин-1-кофакторзависимые антифосфолипиды и др. Взаимодействуя с фосфолипидами мембран клеток эндотелия сосудов, тромбоцитов, нейтрофилов, антитела вызывают нарушение гемостаза, выражающиеся в склонности к гиперкоагуляции.
Классификация
С учетом этиопатогенеза и течения различают следующие клинико-лабораторные варианты антифосфолипидного синдрома:
- первичный – связь с каким-либо фоновым заболеванием, способным индуцировать образование антифосфолипидных антител, отсутствует;
- вторичный — антифосфолипидный синдром развивается на фоне другой аутоиммунной патологии;
- катастрофический – острая коагулопатия, протекающая с множественными тромбозами внутренних органов;
- АФЛ-негативный вариант антифосфолипидного синдрома, при котором серологические маркеры заболевания (Ат к кардиолипину и волчаночный антикоагулянт) не определяются.
Симптомы антифосфолипидного синдрома
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность. Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
Почечные проявления могут включать как незначительную протеинурию, так и острую почечную недостаточность. Со стороны органов ЖКТ при антифосфолипидном синдроме встречаются гепатомегалия, желудочно-кишечные кровотечения, окклюзия мезентериальных сосудов, портальная гипертензия, инфаркт селезенки. Типичные поражения кожи и мягких тканей представлены сетчатым ливедо, ладонной и подошвенной эритемой, трофическими язвами, гангреной пальцев; опорно-двигательного аппарата — асептическими некрозами костей (головки бедренной кости). Гематологическими признаками антифосфолипидного синдрома служат тромбоцитопения, гемолитическая анемия, геморрагические осложнения.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Диагностика
Антифосфолипидный синдром диагностируется на основании клинических (сосудистый тромбоз, отягощенный акушерский анамнез) и лабораторных данных. Основные иммунологические критерии включают выявление в плазме крови средних или высоких титров Ат к кардиолипину класса IgG/IgM и волчаночного антикоагулянта дважды в течение шести недель. Диагноз считается достоверным при сочетании, по меньшей мере, одного основного клинического и лабораторного критерия. Дополнительными лабораторными признаками антифосфолипидного синдрома являются ложноположительная RW, положительная реакция Кумбса, повышение титра антинуклеарного фактора, ревматоидного фактора, криоглобулинов, антител к ДНК. Также показано исследование ОАК, тромбоцитов, биохимического анализа крови, коагулограммы.
Беременные с антифосфолипидным синдромом нуждаются в мониторинге показателей свертывающей системы крови, проведении динамического УЗИ плода и допплерографии маточно-плацентарного кровотока, кардиотографии. Для подтверждения тромбозов внутренних органов выполняется УЗДГ сосудов головы и шеи, сосудов почек, артерий и вен конечностей, глазных сосудов и др. Изменения створок сердечных клапанов выявляются в процессе ЭхоКГ.
Дифференциально-диагностические мероприятия должны быть направлены на исключение ДВС-синдрома, гемолитико-уремического синдрома, тромбоцитопенической пурпуры и др. Учитывая полиорганность поражения, диагностика и лечение антифосфолипидного синдрома требуют объединения усилий врачей различных специальностей: ревматологов, кардиологов, неврологов, акушеров-гинекологов и др.
Лечение антифосфолипидного синдрома
Основной целью терапии антифосфолипидного синдрома служит предотвращение тромбоэмболических осложнений. Режимные моменты предусматривают умеренную физическую активность, отказ от долгого нахождения в неподвижном состоянии, занятий травматичными видами спорта и длительных авиаперелетов. Женщинам с антифосфолипидным синдромом не следует назначать пероральные контрацептивы, а перед планированием беременности необходимо обязательно обратиться к акушеру-гинекологу. Беременным пациенткам в течение всего периода гестации показан прием малых доз глюкокортикоидов и антиагрегантов, введение иммуноглобулина, инъекции гепарина под контролем показателей гемостазиограммы.
Медикаментозная терапия при антифосфолипидном синдроме может включать назначение непрямых антикоагулянтов (варфарина), прямых антикоагулянтов (гепарина, надропарина кальция, эноксапарина натрия), антиагрегантов (ацетилсалициловой кислоты, дипиридамола, пентоксифиллина). Профилактическая антикоагулянтная или антиагрегантная терапия большинству больных с антифосфолипидным синдромом проводится длительно, а иногда пожизненно. При катастрофической форме антифосфолипидного синдрома показано назначение высоких доз глюкокортикоидов и антикоагулянтов, проведение сеансов плазмафереза, переливание свежезамороженной плазмы и т. д.
Прогноз
Своевременная диагностика и профилактическая терапия позволяют избежать развития и рецидивирования тромбозов, а также надеяться на благоприятный исход беременности и родов. При вторичном антифосфолипидном синдроме важным представляется контроль за течением основной патологии, профилактика инфекций. Прогностически неблагоприятными факторами служат сочетание антифосфолипидного синдрома с СКВ, тромбоцитопения, быстрое нарастание титра Ат к кардиолипину, стойкая артериальная гипертензия. Все пациенты с диагнозом «антифосфолипидный синдром» должны находиться под наблюдением ревматолога с периодическим контролем серологических маркеров заболевания и показателей гемостазиограммы.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 июля 2019;
проверки требуют 2 правки.
Антифосфолипидный синдром (АФС), или фосфолипидный синдром, или синдром антифосфолипидных антител (АФС или САФА) — аутоиммунное состояние гиперкоагуляции, вызванное антифосфолипидными антителами. АФС провоцирует образование тромбов (тромбоз) как в артериях, так и венах, а также связанные с беременностью осложнения, такие как выкидыш, мертворождение, преждевременные роды и тяжелая преэклампсия.
Диагностические критерии постановки диагноза АФС требуют наличия одного клинического события, такого как тромбоз или осложнение беременности, а также проведения двух анализов крови на антитела, разнесённых по крайней мере на три месяца друг от друга, которые подтверждают наличие либо волчаночного антикоагулянта, либо анти-бета-2-гликопротеина-I.
Антифосфолипидный синдром может быть первичным или вторичным. Первичный антифосфолипидный синдром возникает в отсутствие каких-либо других связанных с ним заболеваний. Вторичный антифосфолипидный синдром встречается совместно с другими аутоиммунными заболеваниями, такими как системная красная волчанка (СКВ). В редких случаях АФС приводит к быстрой полиорганной недостаточности вследствие генерализованного тромбоза, это явление называется «катастрофическим антифосфолипидным синдромом» (или синдромом Ашерсона) и ассоциируется с высоким риском смерти.
История открытия[править | править код]
Антифосфолипидный синдром был впервые полностью описан в 1980-х годах после различных предыдущих докладов о специфических антителах у людей с системной красной волчанкой и тромбозом[2][3]. Этот синдром иногда называют «синдромом Хьюза», после того, как ревматолог Грэм Р. В. Хьюз, работавший в больнице Святого Томаса в Лондоне, подробно описал это состояние[3][4].
Симптомы[править | править код]
Наличие антифосфолипидных антител в отсутствие тромбов или связанных с беременностью осложнений не указывает на АФС. Антифосфолипидный синдром может привести к артериальным или венозным сгусткам крови в любых органах, или к связанным с беременностью осложнениям.[5] . У пациентов с АФС наиболее распространенным симптомом является тромбоз глубоких вен нижних конечностей, а также артериальный тромбоз. У беременных женщин, страдающих от АФС, существует повышенный риск повторного выкидыша, внутриутробного ограничения роста плода и преждевременных родов. Часто причиной таких осложнений является плацентарный инфаркт.
К другим общим симптомам, которые не являются частью критериев классификации АФС, относятся низкий уровень тромбоцитов, болезнь клапанов сердца и ретикулярная асфиксия[6]. Существует также взаимосвязь между антифосфолипидными антителами и головными болями, мигренями и осциллопсией. Некоторые исследования показали наличие антифосфолипидных антител в крови и спинномозговой жидкости пациентов с психологическими симптомами[7]. У очень малого количества пациентов первичный АФС приводит к развитию системной красной волчанки.
Патогенез[править | править код]
Факторы риска развития антифосфолипидного синдрома: для первичного АФС — это генетический маркер HLA-DR7, для вторичного АФС — генетические маркеры HLA-B8, HLA-DR2 и DR3-HLA, а также системная красная волчанка или другие аутоиммунные заболевания.
Антифосфолипидный синдром является аутоиммунным заболеванием, в котором антифосфолипидные антитела (антикардиолипиновые антитела и волчаночный коагулянт) взаимодействуют с белками, которые связываются с анионными фосфолипидами на плазматических мембранах. Как и многие другие аутоиммунные заболевания, этот синдром чаще встречается у женщин, чем у мужчин. Точная причина заболевания неизвестна, но очевидно, что происходит активация системы свёртывания крови. Клинически важные антифосфолипидные антитела (те, которые возникают в результате аутоиммунного процесса) связаны с тромбозом и сосудистыми заболеваниями[8].
Лечение[править | править код]
Часто это заболевание лечится аспирином (реже варфарином), который ингибирует активацию тромбоцитов и выступает в качестве антикоагулянта. Цель профилактического лечения варфарином — поддержание МНО пациента между 2,0 и 3,0. Обычно антикоагулянты не назначаются пациентам, которые не имели тромботических симптомов. Во время беременности вместо варфарина (который может проникать через плаценту и обладает тератогенным действием) обычно применяют гепарин с низким молекулярным весом и низкие дозы аспирина. В трудноизлечимых случаях пациенту может быть назначен иммуноглобулин, а также плазмаферез[9][10].
Прогноз[править | править код]
Долгосрочный прогноз для АФС определяется в основном рецидивом тромбоза, который может возникнуть менее чем у трети больных, иногда, несмотря на антитромботическую терапию.
В популярной культуре[править | править код]
Первичный антифосфолипидный синдром становится окончательным диагнозом пациента в пятом эпизоде шестого сезона сериала «Доктор Хаус». Пациент выздоравливает.
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Ruiz-Irastorza G., Crowther M., Branch W., Khamashta M.A. Antiphospholipid syndrome (англ.) // The Lancet. — Elsevier, 2010. — October (vol. 376, no. 9751). — P. 1498—1509. — doi:10.1016/S0140-6736(10)60709-X. — PMID 20822807.
- ↑ 1 2 Hughes G.R. Thrombosis, abortion, cerebral disease, and the lupus anticoagulant (англ.) // Br. Med. J. (Clin Res Ed) : journal. — 1983. — October (vol. 287, no. 6399). — P. 1088—1089. — doi:10.1136/bmj.287.6399.1088. — PMID 6414579.
- ↑ Sanna G., D’Cruz D., Cuadrado M.J. Cerebral manifestations in the antiphospholipid (Hughes) syndrome (англ.) // Rheumatic Diseases Clinics of North America (англ.)русск. : journal. — 2006. — August (vol. 32, no. 3). — P. 465—490. — doi:10.1016/j.rdc.2006.05.010. — PMID 16880079.
- ↑ Tong M., Viall C. A., Chamley L. W. Antiphospholipid antibodies and the placenta: a systematic review of their in vitro effects and modulation by treatment (англ.) // Human Reproduction (англ.)русск. : journal. — 2014. — Vol. 21, no. 1. — P. 97—118. — doi:10.1093/humupd/dmu049. — PMID 25228006.
- ↑ Rinne T., Bronstein A.M., Rudge P., Gresty M.A., Luxon L.M. Bilateral loss of vestibular function: clinical findings in 53 patients (англ.) // Journal of Neurology (англ.)русск. : journal. — 1998. — Vol. 245, no. 6—7. — P. 314—321. — doi:10.1007/s004150050225. — PMID 9669481.
- ↑ Sokol D.K., O’Brien R.S., Wagenknecht D.R., Rao T., McIntyre J.A. Antiphospholipid antibodies in blood and cerebrospinal fluid of patients with psychosis (англ.) // Journal of Neuroimmunology (англ.)русск. : journal. — 2007. — Vol. 190, no. 1. — P. 151—156. — doi:10.1016/j.jneuroim.2007.08.002. — PMID 17868908.
- ↑ Triplett D.A. Antiphospholipid antibodies. (англ.) // Archives of Pathology & Laboratory Medicine (англ.)русск.. — 2002. — November (vol. 126, no. 11). — P. 1424—1429. — doi:10.1043/0003-9985(2002)1261424:AA2.0.CO;2. — PMID 12421152.
- ↑ de Jong P.G., Goddijn M., Middeldorp S. Antithrombotic therapy for pregnancy loss (англ.) // Human Reproduction (англ.)русск.. — 2013. — Vol. 19, no. 6. — P. 656—673. — doi:10.1093/humupd/dmt019. — PMID 23766357.
- ↑ Horton J.D., Bushwick B.M. Warfarin therapy: evolving strategies in anticoagulation (англ.) // American Family Physician (англ.)русск. : journal. — 1999. — Vol. 59, no. 3. — P. 635—646. — PMID 10029789.
Источник
Расстройства обменного происхождения встречаются в практике эндокринологов и не только. По характеру это самые разные состояния, в том числе сопряженные с избыточной активностью собственного иммунитета организма человека. Имеют место опасные изменения, насколько — зависит от конкретного диагноза.
Антифосфолипидный синдром — это патологический процесс, сопряженный с выработкой особых антител к одноименному веществу. Фосфолипиды входят в структуру клеточных мембран, потому нарушение приводит к генерализованным расстройствам в работе организма. В частности страдает кровеносная система.
«Визитной карточкой» синдрома является нарушение процесса свертывания крови, смещение его в сторону гиперкоагуляции из-за деструкции тромбоцитов, как раз тех клеток, которые и участвуют в нормальной работе организма.
Кроме, наблюдается поражение центральной нервной системы, сердца, почек и прочих структур. Огромные проблемы возникают на фоне беременности, возможны выкидыши и другие опасные осложнения.
Лечение представляет определенные трудности. В основном это связано с невозможностью быстро распознать источник нарушения. Однако при грамотной помощи удается скорректировать расстройство и обеспечить позитивные прогнозы.
Механизм развития
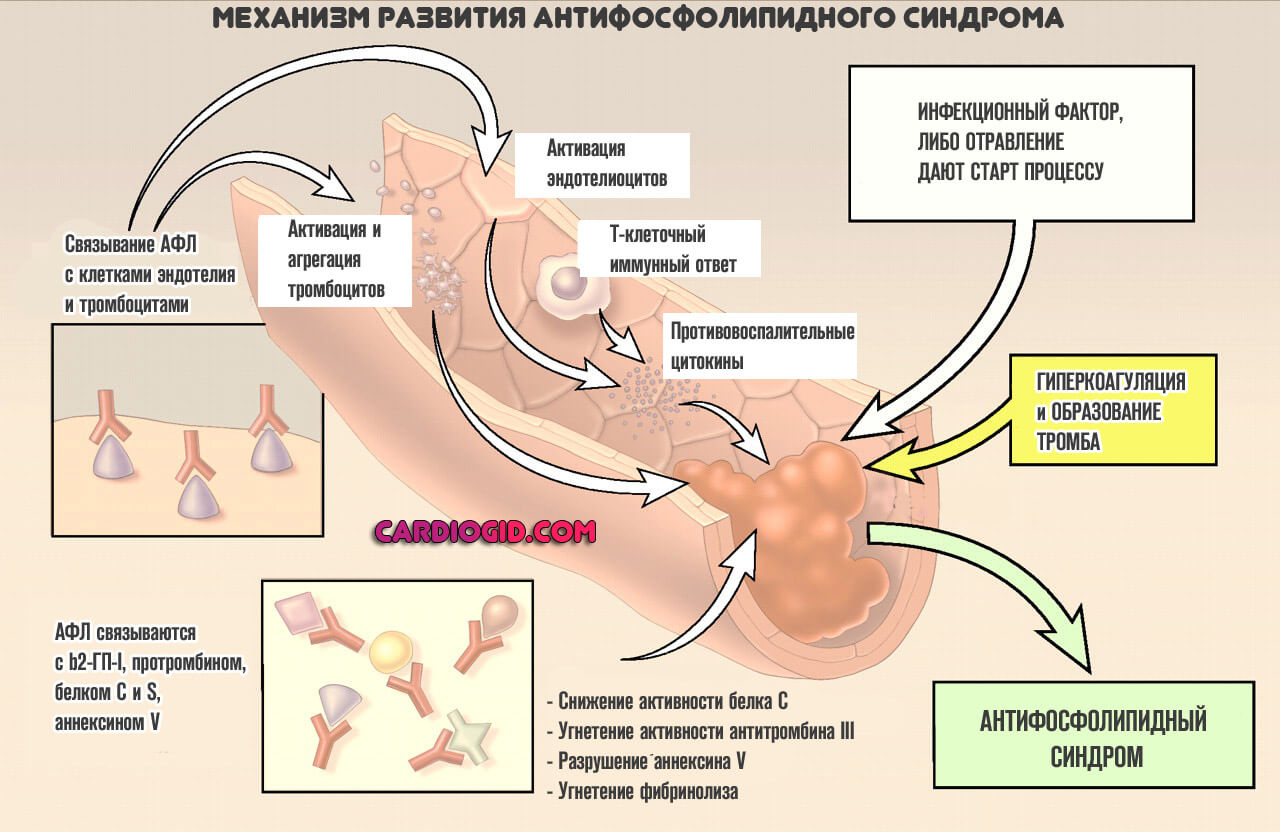
В основе патологического процесса лежит группа изменений. Алгоритм становления проблемы примерно следующий:
- На организм человека влияет некий провоцирующий фактор. К таковым может относиться перенесенное инфекционное заболевание, вирусное или бактериальное, вариантов несколько. Системные расстройства воспалительного профиля, но не септического характера.
Также влияние токсического фактора, отравление солями тяжелых металлов, парами прочих веществ. Что стало виной началу патологического процесса — нужно выяснять посредством диагностики.
- В результате влияния негативного фактора развивается проблема по типу аутоиммунной реакции. Она ложная, поскольку реальной угрозы уже нет. Такой сбой может быть разной степени тяжести: от минимальной, которая практически не заметна или не имеет симптомов вообще до критических нарушений.
- В результате аутоиммунной реакции вырабатывается большое количество антител к фосфолипидам. Эти соединения входят в структуру клеток и вещества провоцируют разрушение мембран, что приводит к катастрофическим последствиям.
Нужно отметить, что почти у 3% людей возможно повышение уровня антител без каких-либо проблем со здоровьем. Патологией это не считается, организм справляется с нарушением, но вполне может указывать на начальные фазы расстройства, потому игнорировать такое явление категорически не стоит.
- Антитела к фосфолипидам вызывают разрушение клеток за счет растворения внешней мембраны. Страдают все цитологические структуры без разбора, в зависимости от того, как циркулируют вещества иммунитета.
В результате АФС синдрома, больше всего затрагиваются тромбоциты, структуры головного мозга и центральной нервной системы вообще, сердце, почки, у беременных под удар попадает плацента, возникает огромная опасность для плода.
В конечном итоге такая реакция приводит к нарушению работы всего тела. Насколько опасному — зависит от количества синтезируемых антител и агрессивности реакции иммунитета организма. Необходимо как можно быстрее начинать лечение. В противном случае предсказать осложнения не получится.
По статистике в основном страдают женщины в возрасте до 35-45 лет. Они находятся в группе повышенного риска, потому требуется тщательное наблюдение, особенно в фертильные годы и в период течения беременности.
Классификация
Подразделение процесса проводится по комплексному критерию: этиология плюс клиническая картина и особенности конкретного состояния.
Соответственно определяют такие моменты:
- Первичная форма. Сопровождается спонтанным развитием. Каких-либо заболеваний сторонних, способных вызывать нарушение не существует. Однако оно может просто не определяться. Потому имеет смысл обследовать пациента несколько раз с интервалом в пару месяцев, диагноз может быть пересмотрен.
- Вторичный патологический процесс. Встречается намного чаще. Антифосфолипидный синдром возникает на фоне прочих заболеваний. В том числе нетипичных, таких как инфекционные процессы. Распознать их необходимо, чтобы затем увязать с характером отклонения.
- Идиопатическая форма. Устанавливается по результатам неоднократно проведенной диагностики. Речь идет о состоянии, причина которого неясна. При этом врачи вынуждены бороться с проявлениями нарушения, а не с самим заболеванием.
По мере уточнения характера расстройства, возможно, диагноз будет пересмотрен. Вопрос остается открытым до дальнейшей диагностики. Считается наименее благоприятной формой, поскольку нет возможности влиять на первопричину.
- АФЛ-отрицательная или скрытая. Встречается сравнительно часто. При этом несмотря на типичные проявления патологического процесса и присутствие специфических антител, прочие маркеры заболевания не определяются. Не обнаруживается волчаночный антикоагулянт, некоторые другие вещества, что странно для такого состояния.
Необходимо провести серию лабораторных тестов, чтобы подтвердить подозрения на скрытую форму. Синдром АФС в анализе крови — это не единственный признак, но наиболее характерный, потому оценивают в таком случае именно его.
- Критический или катастрофический тип. Характеризуется массивной гиперкоагуляцией с развитием опасных осложнений. Появляется множество тромбов, без срочной медицинской помощи пациент обречен.
Указанная классификация комплексная, есть и другие способы подразделения, но они не считаются общепризнанными, потому используется в куда меньшей мере.
Симптомы
Клиническая картина крайне неоднородна, поскольку антифосфолипидные антитела присутствуют во всем организме сразу, возможно развитие изменений со стороны целой группы систем. Признаки называют в зависимости от преимущественной локализации нарушения.
Кровообращение
Среди характерных моментов:
- Тромбозы. На фоне рассматриваемого заболевания высока вероятность образования сгустков, которые не позволят питать ткани и органы. Это крайне опасное состояния, поскольку оно чревато отмиранием клеток и гангреной.
- Ощущение онемения конечностей. Проявление тромбоза. Встречается в результате частичной закупорки. Сопровождается беганием мурашек, невосприимчивостью к механическим раздражителям.
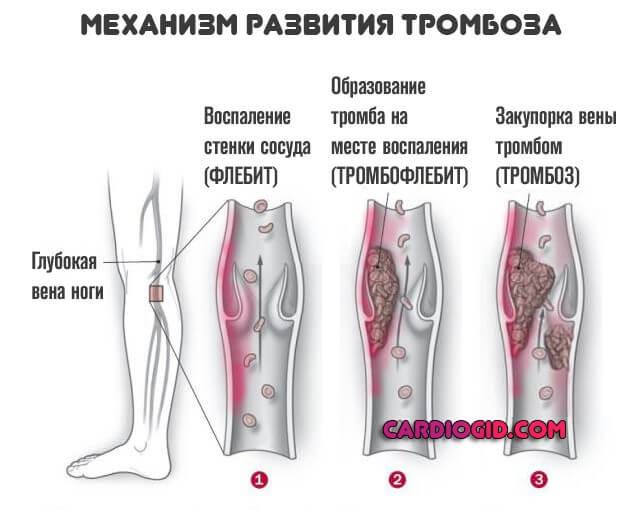
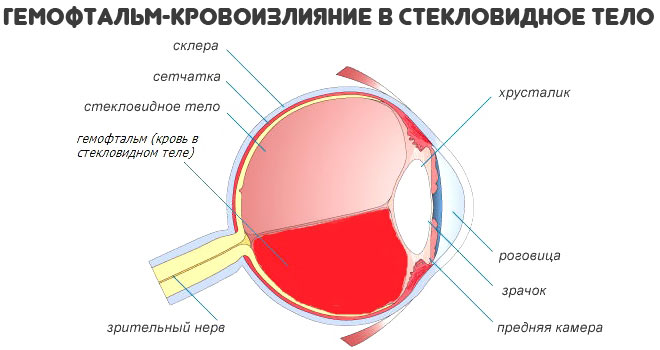
- Слепота, моно- или бинокулярная. Развивается как результат тромбоза вен сетчатки. Возможен разрыв сосуда, гемофтальм, но чаще всего начинается простая ишемия с деструкцией зрительного нерва и становлением полной и необратимой потери способности видеть. Это один из наиболее опасных сценариев на фоне антифосфолипидного синдрома.
- Расстройства чувствительности, двигательной активности. В результате все того же тромбоза.
- Изменение оттенка тканей. Сначала на бледный, затем на фиолетовый, багровый или грязновато-коричневый. Вариантов несколько, в зависимости от того, какие сосуды поражены.
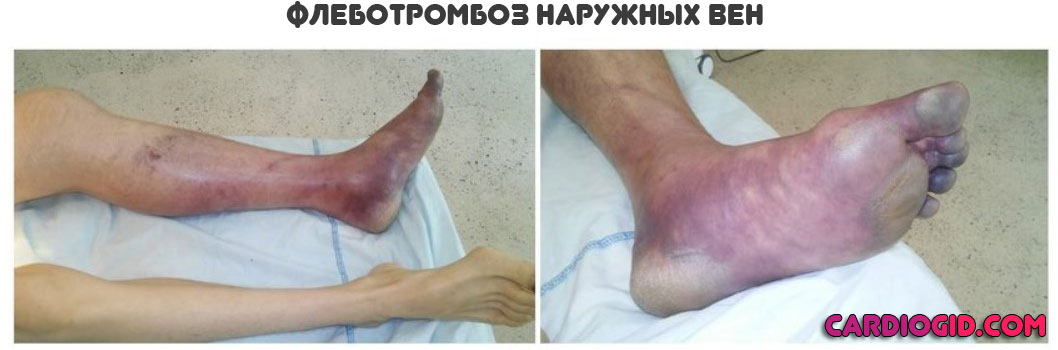
- Интенсивные болевые ощущения. При перемещении и просто попытке опереться на пораженную ногу, использовать руку со стороны вовлечения в процесс. В основном страдают как раз конечности.
- Некроз. Отмирание тканей, гангрена.
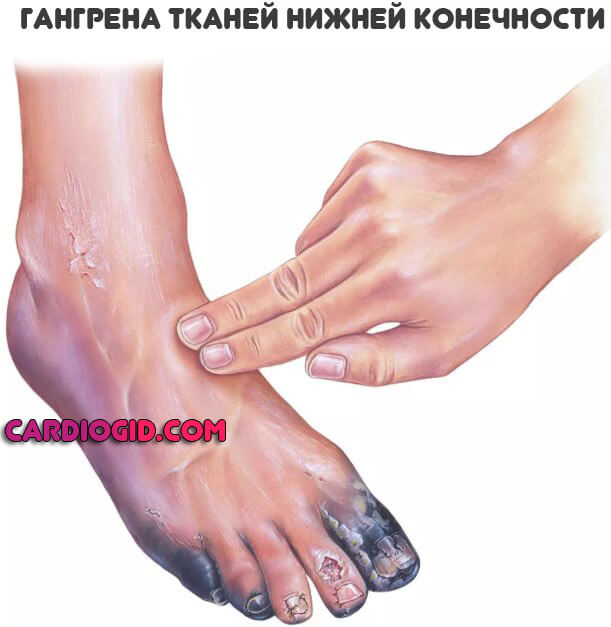
Встречаются поражения не только вен, но и артерий. Развитие тромбоза магистральных и даже отдаленных сосудов сопровождается отрывом сгустка, его миграцией и в конечном итоге закупоркой важных трофических путей (например легочной артерии) со стремительным летальным исходом. Порой пациент не успевает не только среагировать, но и понять, что произошло.
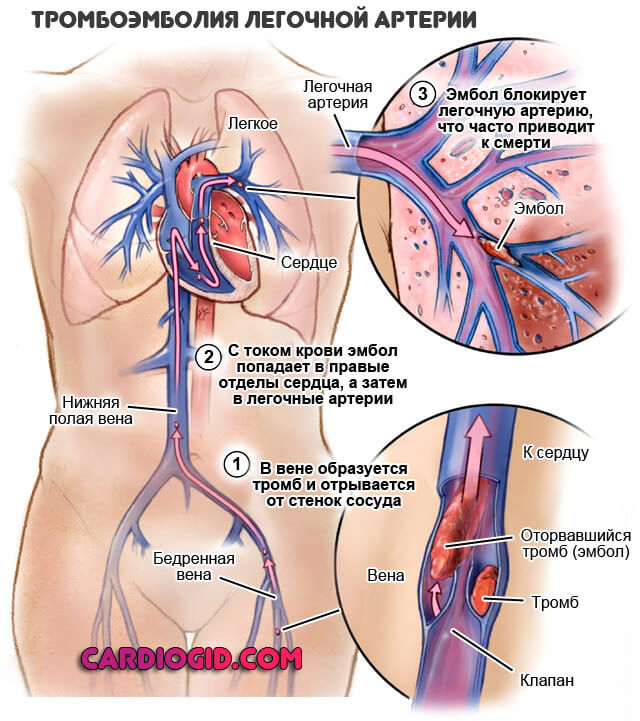
Сердце
Кардиальные структуры поражаются столь же часто. Клинические проявления антифосфолипидного синдрома включают в себя следующие симптомы:
- Интенсивные боли в грудной клетке. По характеру они жгучие или давящие. Что как раз указывает на ишемическое происхождение дискомфорта. Сила велика, продолжительность — порядка нескольких десятков минут, затем ощущение стихает.
- Нарушения ритма. Тахикардия. Ускорение биения, по мере прогрессирования изменений ЧСС может резко упасть. Это неблагоприятный признак.
- Одышка. Даже в состоянии полного покоя, без какой-либо физической нагрузки. При механической активности проявление становится все более интенсивным.
- Тошнота.
- Головокружение. Расстройство со стороны центральной нервной системы. На фоне поражения сердца падает сократительная способность мышечного органа, он не способен питать мозг в достаточной мере. Это причина нарушения самочувствия. В дальнейшем вероятна потеря сознания, возможно неоднократная.
- Слабость. Астенический синдром. Характеризуется разбитостью, сонливостью, невозможностью вести привычную активную деятельность.
- Возможна паническая атака. Ощущение сильного страха без видимого источника проблемы.
По характеру симптомы напоминают полную клинику при стенокардии, однако приступ имеет высокую вероятность трансформации в инфаркт. Пациентов в обязательном порядке госпитализируют еще до того, как исход станет понятен.
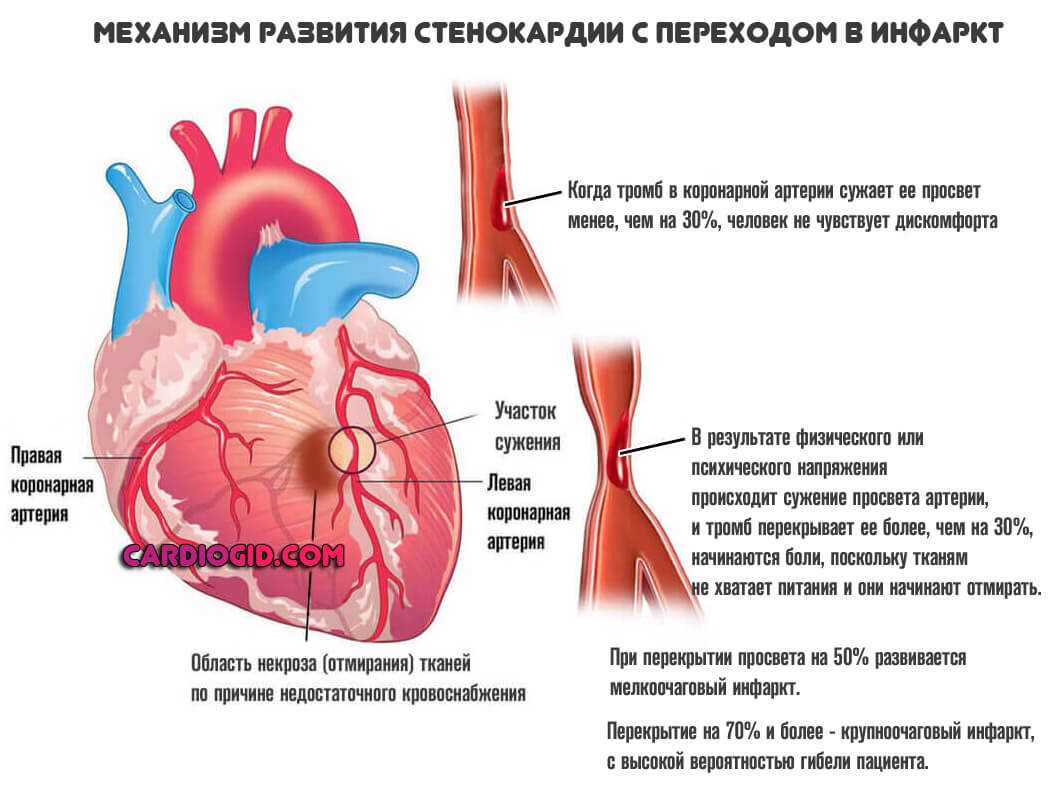
Симптомы предынфарктного состояния подробно описаны здесь.
Почки
Поражение структур выделительного тракта сопровождается группой типичных нарушений:
- Болевые ощущения. Дискомфорт проявляется практически сразу, интенсивность обычно незначительна. Характер — тянущий, ноющий.
- Дизурия. Определяется массой вариантов. Нарушением процесса мочеиспускания по типу задержки, снижение количества суточной урины или, напротив, рост объема таковой. При исключении несахарного диабета.
Встречаются болевые ощущения при процессе опорожнения пузыря, прочие моменты. Это не нормальные явления. Однако они недостаточно специфичны, антифосфолипидный синдром подозревают в последнюю очередь. Отсюда важность тщательного сбора анамнеза и анализа жалоб.
- Изменение оттенка мочи. На темный, красноватый. Это явное указание на развитие гематурии или появление белка.
- Рост температуры тела. Не всегда, в зависимости от конкретной ситуации.
Без срочной и качественной помощи вероятна почечная недостаточность, прочие опасные для здоровья и жизни явления.
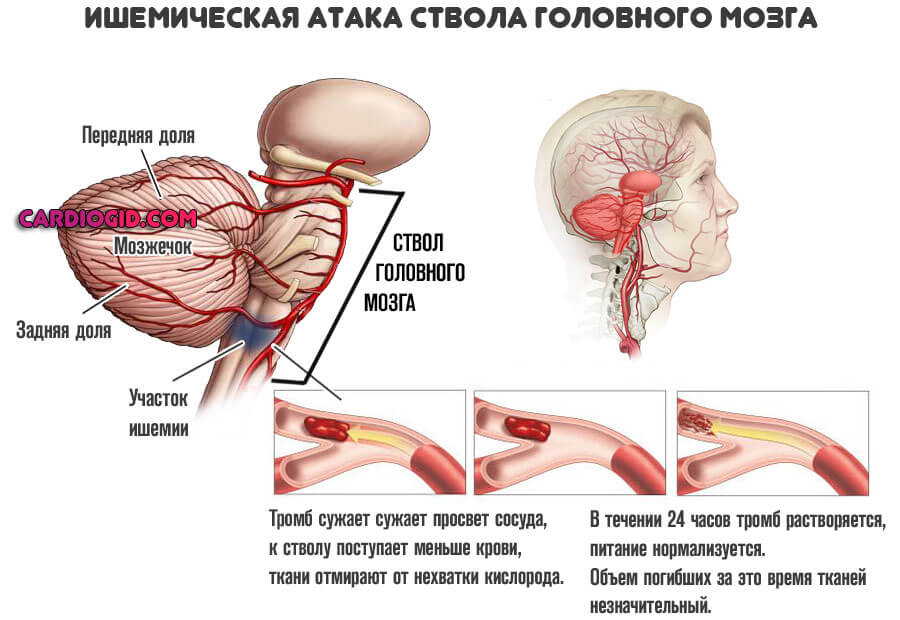
Центральная нервная система
При поражении головного мозга наблюдаются такие проявления:
- Слабость. Астенический синдром.
- Нарушение координации движений. Пациент не способен нормально перемещаться, контролировать собственную активность, физические проявления. Это результат нарушения работы экстрапирамидной системы.
- Очаговые неврологические симптомы. В зависимости от того, какой участок поражен. Форм множество.
- Головная боль.
Объективно поражение центральной нервной системы напоминает инсульт или преходящее нарушение церебрального кровотока. В разных вариациях.
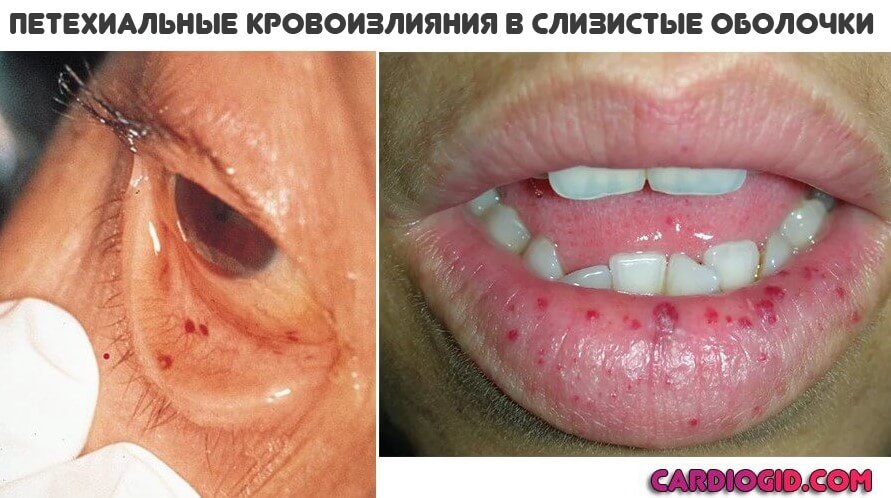
Кожные признаки
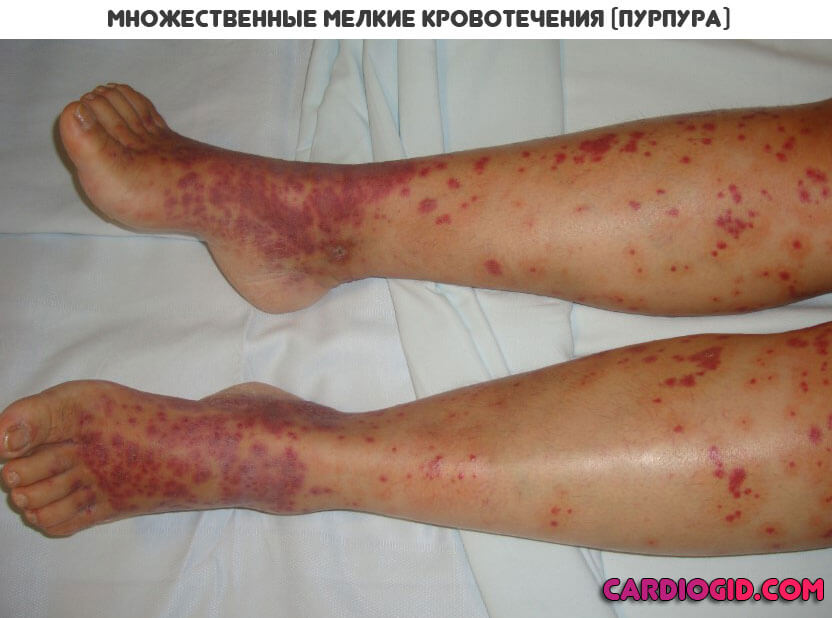
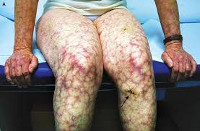
Основное проявление АФС синдрома со стороны дермы — это образование красноватых пятен множественной локализации небольших размеров. Оттенок варьируется от розоватого до насыщенно багрового или алого.
Называется такое проявление — ливедо (сетчатый цианотический рисунок), пурпура или петехиальная сыпь. Подобное — результат массивного разрушения тромбоцитов с развитием кровоизлияний.

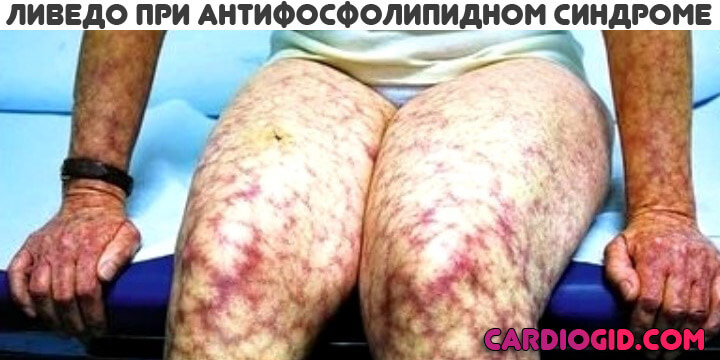
Признаки у беременных, репродуктивная система
Антифосфолипидный синдром несет колоссальную опасность для матери и ребенка.
При развитии патологического процесса обнаруживается токсикоз, независимо от фазы гестации, также проблемы с печенью, работой головного мозга, критические скачки артериального давления (преэклампсия).
В результате возможно спонтанное прерывание беременности, смерть ребенка в утробе, дефекты развития плода.
Собственных клинических проявлений патологический процесс не имеет. Он определяется очаговыми нарушениями.
Причины
Развитие антифосфолипидного синдрома провоцируется группой факторов.
Если говорить обобщенно, можно назвать следующие категории:
- Прием некоторых лекарств. Среди таковых — гормональные медикаменты, средства для лечения депрессии и психотропные наименования вообще.
- Заболевания аутоиммунного происхождения. От системной красной волчанки и до узелкового периартериита. Вариантов множество. Каким образом даст знать о себе даже ревматоидные артрит, тем более без лечения, сказать не возьмется никто.
- Инфекционные процессы. От простой простуды с поражением ротоглотки стрептококком и до более серьезных расстройств по типу СПИДа, туберкулеза и прочих вариантов.
- Злокачественные опухоли. Не все. Преимущественно с локализацией в органах эндокринной системы, структур кроветворения, также прочих.
Имеет место и наследственная предрасположенность. Какую роль она точно играет — сказать пока сложно. Однако первичные формы развиваются чаще всего именно в результате спонтанного сбоя, когда видимой причины как раз нет.
Диагностика АФС
Обследованием больных с предполагаемым фосфолипидным синдромом занимаются специалисты по гематологии. Поскольку проблема имеет комплексный характер, возможно привлечение прочих докторов к помощи. Вопрос остается открытым и зависит от конкретного клинического случая.
Перечень мероприятий:
- Устный опрос больного. Необходимо как можно точнее установить все отклонения в самочувствии. Это важный момент, поскольку симптоматика открывает суть патологического процесса, его локализации.
Далее остается выдвинуть гипотезы и исключать их по одной. Зачастую на фоне расстройства имеет место сочетание нескольких нарушений, например, почки + ЦНС или сердца + венозные проблемы и так далее.
- Сбор анамнеза. Изучение факторов, способных потенциально спровоцировать начало. В том числе перенесенных ранее заболеваний и прочих моментов.
- Анализ крови общий.
- Коагулограмма. С изучением скорости свертывания.
- Специфические тесты.
- Исследование биоматериала на предмет волчаночного антикоагулянта, и прочих веществ.
В качестве вспомогательных методик показаны УЗИ внутренних органов, рентген грудной клетки, электроэнцефалография, ЭКГ, ЭХО-КГ.
Это не столько методы выявления антифосфолипидного синдрома, сколько способ обнаружить его последствия — степень нарушения работы внутренних органов.
Внимание:
Цикл диагностики АФС проводится неоднократно. В течение, по крайней мере, трех недель заболевание уточняется с параллельным восстановлением состояния пациента.
Методы лечения
Коррекция проводится медикамен?
