Подслизистое образование желудка код по мкб 10
Злокачественные новообразования первичные, неточно обозначенные и неуточненных локализаций
Рубрики C76-C80 включают злокачественные новообразования с неточно обозначенной первичной локализацией или те, которые определены как «диссеминированные», «рассеянные» или «распространенные» без указаний на первичную локализацию. В обоих случаях первичная локализация рассматривается как неизвестная.
Функциональная активность
К классу II отнесены как новообразования независимо от наличия или отсутствия у них функциональной активности. Если необходимо уточнить функциональную активность, ассоциирующуюся с тем или иным новообразованием, можно использовать добавочный код из класса IV. Например, катехоламинпродуцирующая злокачественная феохромоцитома надпочечников кодируется рубрикой C74 с добавочным кодом E27.5; базофильная аденома гипофиза с синдромом Иценко-Кушинга кодируется рубрикой D35.2 с добавочным кодом E24.0.
Морфология
Имеется ряд больших морфологических (гистологических) групп злокачественных новообразований: карациномы, включая плоскоклеточные и аденокарциномы; саркомы; другие опухоли мягких тканей, включая мезотелиомы; лимфомы (Ходжкина и неходжкинские); лейкоз; другие уточненные и специфические по локализации типы; неуточненные раки.
Термин «рак» является общим и может использоваться для любой из вышеуказанных групп, хотя он редко употребляется по отношению к злокачественным новообразованиям лимфоидной, кроветворной и родственных им тканей. Термин «карцинома» иногда неверно используется как синоним термина «рак».
В классе II новообразования классифицируются преимущественно по локализации внутри широких группировок, составленных на основе характера течения. В исключительных случаях морфология указывается в названиях рубрик и подрубрик.
Для желающих идентифицировать гистологический тип новообразования приведен общий перечень отдельных морфологических кодов. Морфологические коды взяты из второго издания Международной классификации болезней в онкологии (МКБ-О), которая представляет собой двухосную классифицированную систему, обеспечивающую независимое кодирование новообразований по топографии и морфологии.
Морфологические коды имеют 6 знаков, из которых первые четыре определяют гистологический тип, пятый указывает на характер течения опухоли (злокачественная первичная, злокачественная вторичная, т.е. метастатическая, in situ, доброкачественная, неопределенного характера), а шестой знак определяет степень дифференциации солидных опухолей и, кроме того, используется как специальный код для лимфом и лейкозов.
Использование подрубрик в классе II
Необходимо обратить внимание на особое использование в этом классе подрубрики со знаком .8 (см. примечание 5). Там, где необходимо выделить подрубрику для группы «другие», обычно используют, подрубрику .7.
Злокачественные новообразования, выходящие за пределы одной локализации, и использование подрубрики с четвертым знаком .8 (поражение, выходящее за пределы одной и более указанных локализаций)
Рубрики C00-C75 классифицируют первичные злокачественные новообразования в соответствии с местом их возникновения. Многие трехзначные рубрики далее подразделяются на подрубрики в соответствии с различными частями рассматриваемых органов. Новообразование, которое захватывает две или более смежные локализации внутри трехзначной рубрики и место возникновения которого не может быть определено, следует классифицировать подрубрикой с четвертым знаком .8 (поражение, выходящее за пределы одной и более вышеуказанных локализаций), если такая комбинация специально не индексируется в других рубриках. Например, карцинома пищевода и желудка обозначается кодом C16.0 (кардия), в то время как карциному кончика и нижней поверхности языка необходимо кодировать подрубрикой C02.8. С другой стороны, карциному кончика языка с вовлечением нижней его поверхности следует кодировать в подрубрике C02.1, так как место возникновения (в данном случае кончик языка) известно.
Понятие «поражение, выходящее за пределы одной и более вышеуказанных локализаций» подразумевает, что вовлеченные области являются смежными (одна продолжает другую). Последовательность нумерации подрубрик часто (но не всегда) соответствует анатомическому соседству локализаций (например, мочевой пузырь C67.–), и кодировщик может быть вынужден обратиться к анатомическим справочникам, чтобы определить топографическую взаимосвязь.
Иногда новообразование выходит за пределы локализаций, обозначенных трехзначными рубриками внутри одной системы органов. Для кодирования таких случаев предназначены следующие подрубрики:
- C02.8 Поражение языка, выходящее за пределы одной и более вышеуказанных локализаций
- C08.8 Поражение больших слюнных желез, выходящее за пределы одной и более вышеуказанных локализаций
- C14.8 Поражение губ, полости рта и глотки, выходящее за пределы одной и более вышеуказанных локализаций
- C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
- C24.8 Поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций
- C26.8 Поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций
- C39.8 Поражение органов дыхания и внутригрудных органов, выходящее за пределы одной и более вышеуказанных локализаций
- C41.8 Поражение костей и суставных хрящей, выходящее за пределы одной и более вышеуказанных локализаций
- C49.8 Поражение соединительной и мягких тканей, выходящее за пределы одной и более вышеуказанных локализаций
- C57.8 Поражение женских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C63.8 Поражение мужских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C68.8 Поражение мочевых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C72.8 Поражение головного мозга и других отделов центральной нервной системы, выходящее за пределы одной и более вышеуказанных локализаций
В качестве примера можно указать карциному желудка и тонкой кишки, которую следует кодировать в подрубрике C26.8 (поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций).
Злокачественные новообразования эктопической ткани
Злокачественные новообразования эктопической ткани следует кодировать в соответствии с упомянутой локализацией. Например, эктопия поджелудочной железы злокачественным новообразованием яичников кодируются как образование яичника (C56).
Использование Алфавитного указателя при кодировании новообразований
При кодировании новообразований в дополнение к их локализации следует учитывать морфологию и характер течения заболевания и прежде всего необходимо обратиться к Алфавитному указателю для морфологического описания.
Использование второго издания Международной классификации болезней в онкологии (МКБ-0)
Для некоторых морфологических типов класс II предоставляет довольно узкую топографическую классификацию или вовсе не дает таковой. Топографические коды МКБ-0 используются для всех новообразований по существу с помощью тех же трех- и четырехзначных рубрик, которые используются в классе II для злокачественных новообразований (C00-C77, C80), тем самым обеспечивая большую точность локализации для других новообразований [злокачественных вторичных (метастатических), доброкачественных, in situ, неопределенного или неизвестного характера].
Таким образом, учреждениям, заинтересованным в определении локализации и морфологии опухолей (таким, как регистры рака, онкологические больницы, патологоанатомические отделения и другие службы, специализирующиеся в области онкологии), следует пользоваться МКБ-0.
Источник
C15
C15.0
C15.1
C15.2
C15.3
C15.4
C15.5
C15.8
C15.9
C16
C16.0
C16.1
C16.2
C16.3
C16.4
C16.5
C16.6
C16.8
C16.9
C17
C17.0
C17.1
C17.2
C17.3
C17.8
C17.9
C18
C18.0
C18.1
C18.2
C18.3
C18.4
C18.5
C18.6
C18.7
C18.8
C18.9
C19
C20
C21
C21.0
C21.1
C21.2
C21.8
C22
C22.0
C22.1
C22.2
C22.3
C22.4
C22.7
C22.9
C23
C24
C24.0
C24.1
C24.8
C24.9
C25
C25.0
C25.1
C25.2
C25.3
C25.4
C25.7
C25.8
C25.9
C26
C26.0
C26.1
C26.8
C26.9
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Лейомиома желудка.

Лейомиома желудка
Описание
Лейомиома желудка. Неэпителиальная доброкачественная опухоль желудка, происходящая из гладкомышечных волокон, склонная к осложненному течению и малигнизации. Длительное время протекает бессимптомно, чаще всего впервые проявляется массивным кровотечением, разрывом стенки желудка, перитонитом. Диагноз устанавливается с помощью рентгенологических, ультразвуковых, эндоскопических методик; субсерозная лейомиома желудка требует проведения диагностической лапароскопии. Лечение данной опухоли только хирургическое, причем операция должна быть проведена в кратчайшие сроки, до развития серьезных осложнений и озлокачествления.
Дополнительные факты
Лейомиома желудка – достаточно редко встречающаяся опухоль ЖКТ, которая может достигать огромных размеров (самая большая из диагностированных лейомиом весила более 7 кг). Неэпителиальные опухоли желудка составляют около 12% всех новообразований этого органа, у женщин встречаются в три раза чаще, чем у мужчин. Большую долю всех неэпителиальных опухолей желудка составляют именно лейомиомы. Коварство лейомиомы желудка заключается в том, что она может длительное время никак не проявляться, либо маскироваться под другие заболевания.
Первое описание лейомиомы желудка в литературе появилось еще в 1762 году, а первая операция по ее удалению была произведена в 1895 году. Несмотря на постепенное расширение базы знаний о неэпителиальных доброкачественных новообразованиях желудка, диагноз лейомиомы до операции устанавливается крайне редко, чаще всего опухоль обнаруживается уже во время оперативного вмешательства, назначенного по поводу другого заболевания (рак желудка, перитонит, киста яичника ). Затруднения в диагностике связаны с редкой встречаемостью, скудной клиникой и медленным прогрессированием данного новообразования.
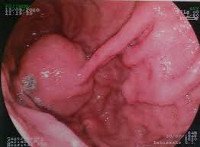
Лейомиома желудка
Причины
Причины возникновения любых новообразований многообразны, а их изучение длится и по сей день. Непосредственная причина развития лейомиомы желудка – нарушение деления гладкомышечных волокон мышечной оболочки органа, в результате чего они начинают бесконтрольно размножаться, образуя один или несколько узлов. Приводить к нарушению митоза могут следующие факторы: экологические проблемы, воздействие радиации и избыточное ультрафиолетовое облучение, влияние бактериальных и вирусных агентов, травматизация стенок желудка, иммунодефицит, нарушения гормонального фона.
Узлы лейомиомы чаще всего формируются по задней стенке желудка, в его антральном отделе (вход в желудок). Для образования клинически значимого узла требуется не менее нескольких месяцев, а иногда и лет. Все это время новообразование увеличивается в размерах, разрастаясь в полость желудка (субмукозно), внутри его стенки (интрамурально) и в сторону брюшной полости (субсерозно). Субмукозные лейомиомы часто путают с полипами желудка – обычно это округлый узел на широком основании, однако лейомиома может иметь и довольно длинную ножку. Субсерозные узлы мало влияют на окружающие органы и пищеварение, если не достигают больших размеров. Однако большая субсерозная лейомиома желудка может перекручиваться вокруг своей оси, опускаясь в малый таз, и имитировать клинику кисты яичника – именно этот диагноз чаще всего ставят женщинам с осложнившейся субсерозной лейомиомой желудка.
В процессе роста поверхность лейомиомы изъязвляется, в ее толще происходит распад тканей с формированием полостей, кист. Узлы больших размеров могут перекрывать просвет органа, мешать эвакуации пищи из желудка. Именно эти процессы приводят к появлению первых симптомов заболевания, однако редко позволяют заподозрить лейомиому желудка. Лейомиома – новообразование, склонное к малигнизации, с течением времени способное трансформироваться в лейомиосаркому, которая составляет около 10% всех желудочных сарком.
Симптомы
На протяжении первых нескольких лет существования лейомиома желудка может никак не проявляться, ведь эта опухоль растет медленно и обычно не влияет на общее состояние пациента, функционирование других органов. Первые симптомы появляются при достижении новообразованием больших размеров либо при осложненном течении лейомиомы.
Размер узлов лейомиомы желудка может быть очень большим, а вес иногда достигает 5-7 кг. В этом случае огромный мышечный узел может быть случайно обнаружен либо самим пациентом, либо доктором при профилактическом осмотре. Иногда новообразование сдавливает окружающие органы, перекрывает просвет желудка, из-за чего и появляются первые симптомы: тошнота, рвота (может быть кофейной гущей), тяжесть в правом или левом подреберье, боли в эпигастрии.
Поверхность опухоли может изъязвляться и приводить к разрыву узла, что проявляется острыми болями в животе, массивным желудочно-кишечным кровотечением. Иногда изъязвленный субмукозный узел имитирует клинику язвенной болезни желудка. Субсерозный узел может смещаться в нижние этажи брюшной полости, перекручиваться вокруг своей оси. Повышенная подвижность таких узлов часто приводит к нарушению в них кровообращения и некрозу, на фоне чего возникает клиника «острого живота». Также лейомиома желудка в процессе роста может инициировать разрыв стенки желудка и попадание его кислого содержимого в брюшную полость, формирование перитонита. Такое состояние часто путают с прободной язвой желудка.
Потеря веса. Рвота. Рвота с кровью. Тошнота.
Диагностика
Консультация гастроэнтеролога является первым этапом диагностики лейомиомы, однако этот диагноз крайне редко ставится до операции. Специалист может заподозрить наличие у пациента доброкачественного новообразования и назначить ряд обследований, которые подтвердят диагноз. УЗИ органов брюшной полости позволит обнаружить довольно большие опухолевые узлы, особенно расположенные субсерозно. Не всегда по данным УЗИ можно установить связь новообразования с желудочной стенкой. Для уточнения диагноза иногда требуется назначение МСКТ органов брюшной полости, которая позволит более детально визуализировать лейомиому, определить количество узлов и их взаимосвязь с окружающими органами.
При рентгенографии желудка с двойным контрастированием, латерографии желудка в его полости визуализируется округлый дефект заполнения с четкими контурами. Патогномоничным признаком большой лейомиомы является симптом Шиндлера – концентрация складок слизистой вокруг узла. При наличии небольших узлов складчатость слизистой соответствует норме, ее подвижность не изменена.
В последние годы большое значение придается эндоскопическим методикам диагностики лейомиом желудка, однако опыт показывает, что переоценивать их также не следует. Эзофагогастродуоденоскопия неинформативна при небольших интрамуральных, а также при субсерозных лейомиомах. Однако при наличии субмукозного узла эта методика является также и лечебной, так как позволяет произвести удаление новообразования во время операции. К сожалению, чаще всего интраоперационный диагноз выставляется неверно (полип желудка), и только патогистологическое исследование позволяет убедиться, что была удалена именно лейомиома желудка. При наличии изъязвленного узла с признаками распада эндоскопическая биопсия проводится обязательно для дифференциальной диагностики с раком желудка.
Большие субсерозные узлы могут потребовать проведения диагностической лапароскопии, во время которой оценивается размер опухолевого узла, выявляется его связь со стенкой желудка, формируется объем и план последующего оперативного вмешательства. Разрыв субсерозного узла может приводить к массивному внутрибрюшному кровотечению и имитировать апоплексию яичника. Объем кровопотери при разрыве субсерозной лейомиомы может достигать полутора литров и приводить к летальному исходу.
Лечение
Пациенты с лейомиомами могут длительное время находиться в отделении гастроэнтерологии по поводу других заболеваний, однако при подтверждении диагноза они должны быть переведены в хирургическое отделение. Выявление у пациента данного новообразования требует максимально быстрого принятия решения об оперативном вмешательстве – лейомиома может приводить к серьезным осложнениям (кровотечение, разрыв узла и стенки желудка, перитонит), малигнизироваться.
Консультация врача-эндоскописта при наличии субмукозных узлов необходима для определения объема операции. На сегодняшний день принята следующая тактика хирургического лечения лейомиом желудка: при наличии небольшого неосложненного узла производится его широкое иссечение в пределах здоровых тканей с последующим наложением швов на стенку желудка. При наличии осложнений (кровотечение, изъязвление), подозрении на злокачественную трансформацию необходимо провести резекцию желудка вместе с лейомиомой. Удаление доброкачественной опухоли желудка (лейомиомы) может быть отложено только при наличии противопоказаний со стороны сердечно-сосудистой системы, при сахарном диабете, туберкулезе.
Прогноз при лейомиоме желудка благоприятный, однако следует помнить о возможности тяжелых осложнений и малигнизации. Специфической профилактики лейомиомы не существует, но значительно снизить риск развития опухолевого процесса поможет здоровый образ жизни, правильное питание, отказ от вредных привычек.
Источник
