Подкожная эвентрация код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Эвентрация.

Эвентрация
Описание
Это выход внутренних органов через отсутствующий или поврежденный участок брюшной стенки. Это проявляется видимым дефектом ткани, выпадением через нее органов брюшной полости, локальными и диффузными болями в брюшной полости, диспепсией и усилением интоксикации. Диагноз: физикальное обследование, УЗИ внутренних органов, электроэнтерография, рентгенография грудной клетки. При неполных событиях возможно консервативное лечение с плотной повязкой. В других случаях требуется реконструктивная пластическая хирургия брюшной стенки.
Дополнительные факты
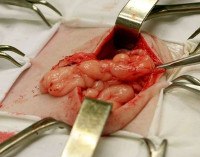
Eventration — редкая хирургическая патология, при которой из-за образования сквозного дефекта в брюшине, мышечно-апоневротическом слое, подкожной клетчатке и коже брюшная полость разгерметизируется и внутренние органы выходят за ее пределы. Реже повреждение не проникает с выпуском внутренних органов под кожу.
Большинство событий имеют травматическое происхождение, их распространенность особенно возрастает во время войны — по данным военных хирургов, заболевание выявляется у 14-23% пациентов с травмами живота. Расхождение швов на 10-20 сутки после лапаротомии наблюдается у 0,5-3% больных. Распространенность уравновешивания во время неотложных операций на брюшной полости в 10 раз выше. В 49% случаев большой сальник входит в рану, в 29% — в тонкую кишку.
Эвентрация
Причины
Пролапс органов брюшной полости имеет полиэтиологическое происхождение. Наиболее частой причиной этого события является повреждение передней брюшной стенки — порезы, колотые раны, осколки взрывов, взрывы под давлением огромных предметов и травмы грудной клетки. Постапаротомное выпадение органов брюшной полости способствует:
• Патологические изменения в области раны. Хирургические швы часто расходятся с развитием раневой инфекции. Реже событийное осложнение осложняет течение послеоперационного перитонита или возникает на фоне гранулем, серых, гематом, тканевых реакций на шовный материал. Непосредственной причиной расхождения шва является замедление процессов регенерации, гнойное слияние тканей с их прорезыванием из шовного материала.
• Ошибки во время вмешательства. Риск прогрессирования возрастает при плохой предоперационной подготовке, недооценке тяжести состояния пациента, нарушении правил асептики и антисептики. Раневая щель отмечается при неполной реабилитации, нерациональном дренировании брюшной полости, неправильном ушивании — слишком редкие или слишком частые швы, неправильном использовании рассасывающегося материала.
• Значительное повышение внутрибрюшного давления. Распространенными причинами события являются физическая нагрузка, давление на рану брюшной полости с кишечным парезом, метеоризм, рвота, сильная икота. В группу риска входят пациенты, страдающие заболеваниями с интенсивным кашлем — коклюшем, острыми респираторными вирусными инфекциями, бронхитом, бронхиальной астмой, туберкулезом, другими бронхолегочными патологиями, опухолями средостения.
• Истощение пациента. Регенерация тканей замедляется из-за отравления, небольшого количества сывороточного белка, фибрина, нарушений коллагена и атрофии мышц брюшного пресса. Вероятность события увеличивается у пожилых пациентов с сахарным диабетом, анемией, циррозом печени, атеросклерозом и кахексией различного происхождения. Ключевым фактором ожирения является нарушение функции поддержки живота.
Соотношение событий крайне редко — врожденная аномалия и вызвано различными дизонтогенетическими факторами. Выпадение внутренних органов наблюдается у новорожденных с дефектом в виде недоразвития передней брюшной стенки (гастрошизис) и внутриматочного разрыва амниотической оболочки грыжи пуповины.
Патогенез
Механизм развития ивентации определяется их этиологией. При механических травмах нарушается целостность брюшной полости, нарушается диафрагма, внутренности переходят в полученную рану. У некоторых пациентов стенки органов также повреждены. Патогенез послеоперационного выравнивания связан с несоответствием между пределом прочности раны и нагрузками, действующими на нее. Созданный шов ослабевает, когда регенеративная способность ткани снижается из-за гнойных, гиперэргических, патологических невоспалительных процессов, белка, фибрина, коллагена и других пластических материалов для заживления ран.
Провоцирующим фактором часто становится повышение давления в брюшной полости, которое растягивает края раны изнутри и способствует их прорезыванию с помощью сшивающего материала. После того, как рана расходится, в нее попадают органы брюшной полости. Формирование врожденного события основано на недоразвитии определенных элементов брюшной стенки: мышц во время гастрошизиса, всех слоев с грыжей пуповины. Каким бы ни был патогенез, при контакте с окружающей средой внутренние органы засеваются инфекционными агентами, происходит дегидратация внешних мембран и развивается воспалительный процесс.
Классификация
Систематизация форм событий учитывает этиологию заболевания, локализацию и степень нарушения целостности брюшной стенки. Дефект присущ природе, травматичен и послеоперационен. Когда кишечник попадает в окружающую среду, это событие считается внешним, тогда как эктопия в плевральной полости считается внутренней. Учитывая степень тяжести пролапса, специалисты в области общей хирургии и гастроэнтерологии различают степень тяжести (стадии развития) постпаратомной формы заболевания:
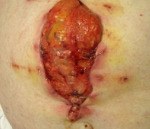
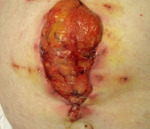
• Подкожное событие (I степень). Существует несоответствие в брюшине, апоневрозе и мышцах брюшного пресса, но внутри удерживается шов. Происходит через 8-10 дней после операции.
• Частичное событие (II степень). Через 9-11 дней после процедуры все слои брюшной стенки расходятся. Дно дефекта образовано внутренними органами, прикрепленными к краям раны и брюшины.
• Полная возможность (III степень). Там нет никаких признаков склеивания. После того, как швы хирургической раны разошлись, большой сальник свободно заполняет петли тонкой кишки.
• Истинное событие (IV степень). Происходит потрошение, внутренности через раневое отверстие выходят за пределы брюшной полости. Частых осложнений и высокой смертности не наблюдается.
Симптомы
При открытых травматических повреждениях выявляется дефект брюшной стенки, в который проникают внутренние органы. На возможные внутренние проявления указывают сильная боль в груди, одышка, сильная одышка, кашель. У пациентов с травмами возникают боли и геморрагический шок: отмечаются спутанность сознания, бледность кожи, тахикардия и падение артериального давления. При врожденном событии в области пупка обнаруживается круглый или овальный дефект, через который падают набухшие, отечные, сварные кольца кишечника. Другие нарушения развития могут быть определены у ребенка.
Пост-лапаротомия наступает через 8-10 дней после операции. Когда начинается выпадение органов, пациенты жалуются на слабую тупую боль в области шва. Наблюдается асимметрия брюшной полости и локальная болезненность брюшной стенки. По мере прогрессирования заболевания, лихорадки, повышения частоты сердечных сокращений, резкого снижения артериального давления, повышенной потливости, озноба. Полное событие характеризуется появлением обильных геморрагических или гнойных выделений из раны, резкого ухудшения состояния пациента, диффузных невыносимых болей в животе, тошноты, рвоты, метеоризма и задержки стула. В ране видны внутренние органы.
Боль в грудной клетке. Икота. Кашель. Лейкоцитоз. Метеоризм. Одышка. Озноб. Потливость. Рвота. Тошнота. Увеличение СОЭ.
Возможные осложнения
В случае расхождения послеоперационных швов, открытых травм всегда возникает вторичная инфекция с образованием воспалительных инфильтратов, язв, перитонита, флегмон брюшной полости. Возможно нарушение опавших органов в ране. У пациентов с ослабленным иммунитетом с эпизодами сепсис может возникать вследствие генерализованного процесса. Тяжелая эндотоксемия приводит к нарушению микроциркуляции вплоть до начала ДВС-синдрома. В 20-30% случаев заболевание заканчивается смертью. Отдаленными последствиями выпадения органов брюшной полости являются образование крупных брюшных грыж, трофических язв, рубцов, спаечной болезни, кишечных свищей.
Диагностика
Из-за визуализации патологических проявлений диагностика всех форм событий, кроме внутренних и подкожных, обычно не представляет трудностей. Диагностический поиск направлен на комплексное обследование органов брюшной полости для оценки степени выраженности патологических изменений. Наиболее информативными являются:
• Физическое обследование. При закрытой форме выравнивания опухолевидное образование пальпируется в проекции шва, возможна подкожная эмфизема. В случае полной потери раны видны пурпурно-цианотические петли кишечника. При аускультации отсутствует кишечный шум.
• УЗИ брюшной полости. С помощью сонографии можно оценить состояние стенок раны, обнаружить воспалительные инфильтраты, отеки и патологические изменения в кишечных петлях, свободную жидкость в брюшной полости. УЗИ проводится в динамике для оценки эффективности лечения.
• Электроэнтерография. Изучение двигательной активности тонкого и толстого кишечника в случаях подозреваемых событий проводится всеми оперированными пациентами. Характерным является отсутствие перистальтики, что свидетельствует о стойком нарушении моторно-эвакуаторной функции желудочно-кишечного тракта.
• Лабораторные исследования. В общем анализе крови наблюдается высокий лейкоцитоз (более 20 г / л) со смещением формулы влево, увеличение СОЭ. Во время послеоперационного события в биохимическом анализе крови могут быть обнаружены гипопротеинемия, повышение уровня креатинина, АЛТ, АСТ, щелочной фосфатазы, электролитные нарушения. Используя иммунограмму, оценивают степень снижения реактивности организма. Для выявления вторичной инфекции и определения чувствительности выделенных микроорганизмов к антибиотикам проводят бактериологическую культуру раны. Чтобы визуализировать грудную эктопию кишечника при внутренних повреждениях, назначают рентген грудной клетки.
Дифференциальный диагноз события проводят при послеоперационном перитоните, нагноении раны, кишечной непроходимости, рецидиве грыжи живота, воспалительной инфильтрации послеоперационной раны. Помимо наблюдения за хирургом, пациенту рекомендуется обратиться к гастроэнтерологу, травматологу, специалисту по инфекционным заболеваниям, гематологу.
Лечение
Медицинская тактика зависит от этиологии и тяжести выпадения. В случае травматической патологии рекомендуется закрытие раны с тщательной ревизией брюшной полости, антибактериальное и антисептическое лечение, резекция упавшего сальника и поврежденных участков кишечника. Поврежденный при внутреннем событии, выполняется тораколапаротомия с репозицией или резекцией пораженных органов брюшной полости, закрытием диафрагмальной раны. Хирургическая коррекция врожденных форм заболевания проводится в течение 3-4 часов с момента рождения ребенка.
В случае неполного события после лапаротомии приемлема консервативная терапия: пациент переводится в постельный режим, регулируется функционирование кишечника, назначаются антибиотики и инфузионная терапия. При I степени потери накладывается плотная повязка, при II рана дополнительно дезинфицируется. Реконструктивно-пластическая операция при подкожной недостаточности проводится через 2-3 месяца. Вторичные швы для устранения дефекта ткани с частичным выпадением органов накладывают на 6-8 день. При полном и достоверном событии вмешательство (устранение события) проводится в экстренном порядке с учетом наличия или отсутствия гнойно-воспалительных процессов в послеоперационной ране и брюшной полости:
• С асептическим выравниванием. Орошение упавших органов показано антибактериальными препаратами с послойным глухим закрытием брюшной стенки через все слои специальными хирургическими швами. Для уменьшения натяжения и предотвращения прорезывания зубов разгрузочную фиксацию применяют с помощью кнопок, марлевого жгута, резиновых трубок.
• Для гнойной раны. Рекомендуется очистить рану от гноя, промыть ее антисептическим раствором, пластик с помощью разгрузочных резиновых трубок. При отсутствии кишечных парезов и перитонитов, тампонадных мазевых ран, асептической повязки и гипсовых слепков возможно ушивание дефекта эпителия.
• В случае повторяющегося события. Размещение аллотрансплантата наиболее эффективно. Учитывая иммунологическую активность материалов, предпочтение отдается синтетическим эксплантам и использованию твердой мозговой оболочки. Аналогичный подход используется для затягивания краев раны, значительного послеоперационного дефекта брюшной стенки.
В послеоперационном периоде для улучшения восстановительных процессов рекомендуются заживление ран, антибиотики, иммуностимуляторы и витаминотерапия. Профилактика кишечной непроходимости и перитонита осуществляется детоксикацией и противовоспалительным лечением с введением коллоидных и кристаллоидных растворов для коррекции нарушений обмена веществ.
Список литературы
1. Послеоперационная эвентрация: автореферат диссертации/ Баймышев Е. С. – 1989.
2. Эвентрация. Принципы диагностики и лечения/ Полынский А. А. , Чернышев Т. М. // Журнал Гродненского государственного медицинского университета – 2014 — №2.
3. Абдоминальная хирургия/ Григорян Р. А. – 2006.
Источник
Эвентрация — это выход внутренних органов через отсутствующий или поврежденный участок брюшной стенки. Проявляется видимым дефектом тканей, выпадением сквозь него абдоминальных органов, локальной и разлитой болезненностью брюшной полости, диспепсией, нарастающей интоксикацией. Диагностируется с помощью физикального осмотра, УЗИ внутренних органов, электроэнтерографии, торакальной рентгенографии. При неполной эвентрации возможно консервативное ведение с использованием плотного бандажа, в остальных случаях необходима реконструктивная пластика брюшной стенки.
Общие сведения
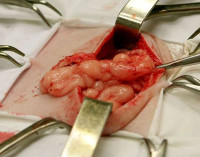
Эвентрация — редкая хирургическая патология, при которой из-за образования сквозного дефекта брюшины, мышечного-апоневротического слоя, подкожной клетчатки, кожи брюшная полость разгерметизируется и внутренние органы выходят за ее пределы. Реже повреждение бывает непроникающим с выходом внутренностей под кожу.
Большинство эвентраций имеют травматическое происхождение, их распространенность особенно возрастает во время войны – по данным военных хирургов, заболевание выявляется у 14-23% пострадавших с ранениями живота. Расхождение швов на 10-20 сутки после лапаротомии отмечается у 0,5-3% пациентов. Распространенность эвентрации при экстренных абдоминальных операциях 10 раз выше. В 49% случаев в рану выходит большой сальник, в 29% — тонкая кишка.
Эвентрация
Причины эвентрации
Выпадение абдоминальных органов имеет полиэтиологическое происхождение. Наиболее распространенной причиной эвентрации являются повреждения передней стенки живота — резаные, колото-резаные раны, ранения осколками при взрывах, разрывы под давлением массивных предметов, торакоабдоминальные травмы. Постлапаротомическому выпадению брюшных органов способствуют:
- Патологические изменения в области раны. Хирургические швы чаще расходятся при развитии раневой инфекции. Реже эвентрация осложняет течение послеоперационного перитонита или возникает на фоне раневых гранулем, сером, гематом, тканевой реакции на шовный материал. Непосредственной причиной расхождения шва становится замедление регенерационных процессов, гнойное расплавление тканей с их прорезыванием шовным материалом.
- Ошибки при выполнении вмешательства. Риск эвентрации возрастает при неправильной предоперационной подготовке, недооценке тяжести состояния пациента, нарушении правил асептики и антисептики. Расхождение раны отмечается при неполной санации, нерациональном дренировании брюшной полости, неправильном ушивании — слишком редком или тугом частом накладывании швов, неверном применении рассасывающегося материала.
- Значительное повышение внутрибрюшного давления. Частыми причинами эвентрации являются физические нагрузки, давление на рану со стороны абдоминальной полости при парезе кишечника, метеоризме, рвоте, тяжелой икоте. В группу риска входят больные, страдающие заболеваниями с интенсивным кашлем — коклюшем, ОРВИ, бронхитом, бронхиальной астмой, туберкулезом, другой бронхолегочной патологией, опухолями средостения.
- Истощенное состояние пациента. Регенерация тканей замедляется при интоксикациях, низком уровне сывороточного белка, фибрина, нарушении коллагенообразования, атрофии брюшных мышц. Вероятность эвентрации повышена у пожилых пациентов, больных с сахарным диабетом, анемией, циррозом печени, атеросклерозом, кахексией разного генеза. При ожирении ключевым фактором становится нарушение опорной функции брюшной стенки.
Крайне редко эвентрация является врожденной аномалией и вызывается действием различных дизонтогенетических факторов. Выпадение внутренних органов наблюдается у новорожденных с пороком в виде недоразвития передней брюшной стенки (гастрошизисом), внутриутробным разрывом амниотической оболочки эмбриональной грыжи пупочного канатика.
Патогенез
Механизм развития эвентрации определяется ее этиологией. При механических травмах нарушается целостность брюшной полости, диафрагмы, внутренности выходят в образовавшуюся рану. У некоторых пациентов стенки органов также повреждены. Патогенез послеоперационной эвентрации связан с несоответствием разрывной прочности раны воздействующим на нее нагрузкам. Созданный шов ослабляется при снижении регенераторной способности тканей за счет гнойных, гиперэргических, патологических невоспалительных процессов, недостаточности белка, фибрина, коллагена, других пластических материалов для заживления раны.
Провоцирующим фактором зачастую становится повышение абдоминального давления, которое растягивает края раны изнутри и способствует их прорезыванию шовным материалом. После расхождения раны в нее выпадают абдоминальные органы. Формирование врожденной эвентрации основано на недоразвитии отдельных элементов брюшной стенки: мускулатуры при гастрошизисе, всех слоев при грыже пупочного канатика. Независимо от патогенеза при контакте с окружающей средой внутренние органы обсеменяются инфекционными агентами, происходит дегидратация наружных оболочек, развивается воспалительный процесс.
Классификация
Систематизация форм эвентрации учитывает этиологию заболевания, локализацию, степень нарушения целостности брюшной стенки. По происхождению дефект бывает врожденным, травматическим, послеоперационным. При выходе внутренностей в окружающую среду эвентрация считается наружной, при эктопии в плевральную полость — внутренней. С учетом выраженности выпадения специалисты в сфере общей хирургии и гастроэнтерологии различают степени тяжести (этапы развития) постлапаратомической формы заболевания:
- Подкожная эвентрация (I степень). Отмечается расхождение брюшины, апоневроза, брюшных мышц, однако внутренности удерживаются кожным швом. Возникает на 8-10 сутки после операции.
- Частичная эвентрация (II степень). На 9-11 сутки после вмешательства расходятся все слои брюшной стенки. Дно дефекта сформировано внутренними органами, фиксированными к краям раны и брюшине.
- Полная эвентрация (III степень). Признаки слипчивого процесса отсутствуют. После расхождения швов хирургической раны ее свободно заполняют большой сальник, петли тонкого кишечника.
- Истинная эвентрация (IV степень). Возникает эвисцерация, внутренности через раневое отверстие выходят за пределы брюшной полости. Наблюдаются частые осложнения и высокая летальность.
Симптомы эвентрации
При открытых травматических повреждениях выявляется дефект брюшной стенки, в который выходят внутренние органы. О возможной внутренней эвентрации свидетельствует резкая боль в грудной клетке, затруднение дыхания, выраженная одышка, кашель. У пациентов с травмами выражен болевой и геморрагический шок: отмечается спутанность сознания, бледность кожи, тахикардия, падение АД. При врожденной эвентрации в околопупочной области обнаруживается круглый или овальный дефект, через который выпадают вздутые, отечные, спаянные между собой петли кишечника. У новорожденного могут определяться другие аномалии развития.
Постлапаротомическая эвентрация развивается спустя 8-10 суток после оперативного вмешательства. При начинающемся выпадении органов пациенты жалуются на умеренные тупые боли в области шва. Отмечается асимметрия живота и локальная болезненность брюшной стенки. При прогрессировании болезни возникает фебрильная лихорадка, учащение пульса, резкое снижение артериального давления, повышенная потливость, ознобы. Для полной эвентрации характерно появление обильного геморрагического или гнойного раневого отделяемого, резкое ухудшение состояния больного, разлитые нестерпимые боли в животе, тошнота, рвота, метеоризм, задержка стула. В ране просматриваются внутренние органы.
Осложнения
При расхождении послеоперационных швов, открытых травмах всегда происходит вторичное инфицирование с формированием воспалительных инфильтратов, гнойников, перитонита, флегмоны брюшной полости. Возможно ущемление выпавших органов в ране. У иммунокомпрометированных пациентов с эвентрацией вследствие генерализации процесса может развиться сепсис. Выраженный эндотоксикоз приводит к нарушениям микроциркуляции вплоть до возникновения ДВС-синдрома. В 20-30% случаев заболевание завершается летальным исходом. Отдаленными последствиями выпадения брюшных органов являются образование больших вентральных грыж, трофические язвы рубца, спаечная болезнь, губовидные кишечные свищи.
Диагностика
Из-за наглядности патологических проявлений постановка диагноза всех форм эвентрации, кроме внутренней и подкожной, обычно не представляет затруднений. Диагностический поиск направлен на комплексное обследование органов брюшной полости для оценки выраженности патологических изменений. Наибольшей информативностью отличаются:
- Физикальный осмотр. При закрытой форме эвентрации в проекции шва пальпируется опухолевидное образование, возможна подкожная эмфизема. В случае полного выпадения в ране видны багрово-синюшные петли кишечника. При аускультации отмечается отсутствие кишечных шумов.
- УЗИ брюшной полости. С помощью сонографии можно оценить состояние стенок раны, обнаружить воспалительные инфильтраты, отек и патологические изменения кишечных петель, свободную жидкость в полости брюшины. УЗИ выполняют в динамике для оценки эффективности лечения.
- Электроэнтерография. Исследование двигательной активности тонкого и толстого кишечника при подозрении на эвентрацию проводится всем прооперированным больным. Характерно отсутствие перистальтики, свидетельствующее о стойком нарушении моторно-эвакуаторной функции ЖКТ.
- Лабораторные исследования. В общем анализе крови наблюдается высокий лейкоцитоз (более 20 Г/л) со сдвигом формулы влево, увеличение СОЭ. При постоперационной эвентрации в биохимическом анализе крови может обнаруживаться гипопротеинемия, повышение уровня креатинина, АЛТ, АСТ, щелочной фосфатазы, электролитные нарушения. С помощью иммунограммы оценивают степень снижения реактивности организма. Для выявления вторичной инфекции и определения чувствительности выделенных микроорганизмов к антибиотикам производят бактериологический посев отделяемого из раны.
- Рентгенография. Для визуализации торакальной эктопии кишечника при внутренних травмах назначают рентгенографию органов грудной полости.
Дифференциальную диагностику эвентрации проводят с послеоперационным перитонитом, нагноением раны, кишечной непроходимостью, рецидивом абдоминальной грыжи, воспалительным инфильтратом послеоперационной раны. Кроме наблюдения хирурга пациенту рекомендованы консультации гастроэнтеролога, травматолога, инфекциониста, гематолога.
Лечение эвентрации
Врачебная тактика зависит от этиологии и степени тяжести выпадения. При травматической патологии рекомендовано ушивание раны с тщательной ревизией брюшной полости, антибактериальной и антисептической обработкой, резекцией выпавшего сальника и поврежденных участков кишечника. Пострадавшим с внутренней эвентрацией в неотложном порядке проводится тораколапаротомия с вправлением или резекцией пораженных брюшных органов, ушиванием диафрагмальной раны. Хирургическая коррекция врожденных форм заболевания осуществляется в течение 3-4 часов после рождения ребенка.
При неполной постлапаротомической эвентрации допустима консервативная терапия: больного переводят на постельный режим, регулируют функционирование кишечника, назначают антибиотики, инфузионную терапию. При I степени выпадения накладывают плотный бандаж, при II дополнительно санируют рану. Реконструктивную пластику при подкожной эвентрации производят через 2-3 месяца. Вторичные швы для устранения дефекта тканей при частичном выпадении органов накладывают на 6-8 день. При полной и истинной эвентрации вмешательство (устранение эвентрации) выполняют в экстренном порядке с учетом наличия или отсутствия гнойно-воспалительных процессов в послеоперационной ране и брюшной полости:
- При асептической эвентрации. Показано орошение выпавших органов антибактериальными препаратами с послойным глухим ушиванием брюшной стенки через все слои специальными хирургическими швами. Для уменьшения натяжения и профилактики прорезывания применяют разгрузочную фиксацию с помощью пуговиц, марлевого жгута, трубок из резины.
- При эвентрации в гнойную рану. Рекомендовано очищение раны от гноя, ее промывание антисептическим раствором, пластика с использованием разгрузочных резиновых трубок. При отсутствии кишечного пареза и перитонита возможна мазевая тампонада раны, накладывание асептической повязки и гипсовой лонгеты, ушивание дефекта после эпителизации.
- При рецидивной эвентрации. Наиболее эффективна установка аллотрансплантата. С учетом иммунологической активности материалов предпочтительны синтетические эксплантаты, использование твердой мозговой оболочки. Аналогичный подход используется при натяжении краев раны, значительном послеоперационном дефекте абдоминальной стенки.
В послеоперационном периоде осуществляется уход за раной, для улучшения регенераторных процессов назначаются антибиотики, иммуностимуляторы, витаминотерапия. Проводится профилактика кишечной непроходимости и перитонита, дезинтоксикационная и противошоковая терапия с введением коллоидных и кристаллоидных растворов для коррекции метаболических нарушений.
Прогноз и профилактика
Исход эвентрации зависит от ее формы, своевременности диагностики и общего состояния пациента. Прогноз относительно неблагоприятный при 3-4 степени заболевания. При предупреждении травматического варианта болезни существенную роль играет снижение уровня криминогенной активности, соблюдение техники безопасности при выполнении работ в опасных условиях. Для профилактики послеоперационной эвентрации необходимо проводить грамотную премедикацию, соблюдать методику наложения швов на рану, назначать адекватную медикаментозную терапию для стимуляции репаративных процессов и укрепления иммунитета.
Источник
