Подагрический артрит стопы код мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Острый подагрический артрит.
Описание
Острый подагрический артрит — это острейшее быстротечное воспаление, обусловленное как прямым воздействием кристаллов мочевой кислоты, так и опосредованным — активацией нейтрофилов и клеток синовиальной жидкости. Фагоцитоз кристаллов лейкоцитами с разрушением лизосом и высвобождением лизосомальных продуктов, а также хемотаксических веществ, активацией комплемента, калликреиновой системы способствуют быстрому развитию острого воспалительного процесса.
Поражается, как правило, один из суставов, преимущественно нижних конечностей, с почти обязательным (а в половине случаев и дебютирующим) поражением сустава 1 пальца стопы. Резчайшая боль, невозможность малейшего движения в пораженном суставе, даже прикосновения простыни, яркая гиперемия и отек, возникающие остро (в течение нескольких часов, обычно под утро), — вот типичные признаки острого подагрического артрита.
Симптомы
Острый подагрический артрит длится несколько дней и бесследно проходит даже без лечения. После первой атаки подагры примерно у 10% больных отмечается многолетняя ремиссия, но у большинства уже в течение 1-го года регистрируются 1—3 рецидива либо ежемесячные (реже — еженедельные) приступы. При эпидемиологическом исследовании (Framingham stady, 1967) выявлена прямая зависимость между уровнем урикемии и возможностью развития подагрических кризов. Так, при уровне мочевой кислоты в крови 6,0—6,9 мг/дл подагра регистрировалась в 1,8%, а при уровне 7,0—7,9 мг/дл — в 11,8% случаев.
По мере накопления мочевой кислоты в организме могут изменяться кок частота, так и характер обострений подагры; возможны непрерывно рецидивирующие приступы и в редких случаях — необычно тяжелые атаки. У 4 из наблюдаемых нами больных подагрический криз протекал крайне тяжело, с одновременным развитием множественного артрита, образованием тофусов, их воспалением, изъязвлением и выделением густой мелоподобной массы с большим количеством кристаллов мочевой кислоты (описываемая в литературе псевдофлегмонозная форма подагрической атаки), Отличить подагрический артрит от других острых моноартритов (пирофосфатного, при отложении кальция, септического артрита и ) позволяет пункция сустава с исследованием синовиальной жидкости с помощью поляризационной микроскопии. Окончательным патогномоничным признаком острого подагрического артрита служит наличие типичных кристаллов моноурата натрия внутри или вне лейкоцитов, Рентгенологическое исследование пораженного воспалением сустава при данном заболевании не имеет диагностической ценности и только на поздних стадиях выявляет периартикулярные отложения, уменьшение плотности костной ткани, наличие костных полостей, Несмотря на яркость клинической симптоматики подагрической суставной атаки диагноз подагры нередко бывает запоздалым. Так, из 100 наблюдавшихся нами за последние годы пациентов с подагрой более чем у 80%, как свидетельствуют данные анамнеза, распознать заболевание удалось через 8 лет и более от начала приступов артрита. При первых обращениях к врачу преобладал диагноз «безликого» артрита, нередко пациентов направляли к хирургу с травматическим артритом, к инфекционисту с подозрением на рожистое воспаление, очень часто ставили диагноз ревматоидного артрита.
После первых приступов пациент, страдающий подагрой, остающейся нераспознанной, в последующем легко справляется с суставными кризами вплоть до перехода заболевания в хроническую форму с деформацией суставов и подагрическими тофусами. Помимо развивающегося хронического поражения суставов, отмечается характерное поражение почек — подагрическая нефропатия.
Причины
Факторы, провоцирующие возникновение суставной атаки при подагре, — это алкоголь, избыток животного белка в пище и потребление другой богатой пуринами пищи, обезвоживание (жаркий климат, сауна), переохлаждение, травма. Наиболее значимы переохлаждение суставов и их физическая перегрузка, в том числе статическая, например, ходьба в тесной обуви.
Лечение
• Быстрое облегчение приносит колхицин: по 0,5 мг каждый час до стихания артрита или до появления побочных явлений (рвота, понос), но не более 6—8 мг/сут, • Нестероидные противовоспалительные средства (индометацин, ибупрофен. Напроксен, пироксекам, сулиндак, но не салицилаты) применяют обычно в больших дозах и коротким курсом (2—3 дня). При сопутствующих заболеваниях печени и почек, особенно у пациентов пожилого возраста, следует соблюдать особую осторожность.
• Введение глюкокортикостероидов в полость сустава при остром подагрическом артрите эффективно, но чрезвычайная болезненность сустава при подагре затрудняет любые манипуляции.
• Аллопуринол в настоящее время является основным препаратом для нормализации содержания мочевой кислоты в организме, однако во время острого приступа его не применяют, так как любые колебания концентрации мочевой кислоты в крови способны пролонгировать приступ подагры, Назначение оллопуринола в послеприступный период должно сопровождаться исключением всех факторов риска подагрической атаки, в ряде случаев рекомендуется 1—2-месячный профилактический прием колхицина в дозе 1 мг/сут. Постоянный, пожизненный прием аллопуринола является основным методом эффективного лечения подагры и предупреждения новых атак острого подагрического артрита. Лечение вторичной подагры возможно при ликвидации причины гиперурикемии.
В наших наблюдениях происходила полная ремиссия подагрических атак с существенным уменьшением урикемии или полной нормализацией показателя при отмене мочегонных препаратов, отказе от алкоголя или выведении свинца из организма с помощью комплексонов (при свинцовой подагре).
• Среднетерапевтическая доза аллопуринола составляет 300 мг/сут, критерием при выборе дозы служит достижение уровня мочевой кислоты в крови 4—5 мг/дл.
Достижению целевого уровня урикемии способствует низкопуриновая низкокалорийная диета. При наличии начальных признаков хронической почечной недостаточности с повышением уровня креотинина до 2—3 мг/дл доза аллопуринола не должна превышать 100 мг/сут; обязателен регулярный контроль уровня креатинина в крови, при дальнейшем его нарастании препарат отменяют.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Приступы внезапной жгучей боли, скованность и отечность в суставах знакомы многим, особенно людям в возрасте. Такие малоприятные ощущения могут возникать снова и снова, и часто диагностика выявляет подагру. Это заболевание поражает пальцы на ногах, руках и другие суставы, принося нестерпимую боль.

Болезнь подагра: что это такое и откуда она берется
Подагра – это разновидность артрита, вызванная накоплением кристаллов мочевой кислоты в одном или нескольких суставах. Чаще всего поражается большой палец стопы.
Это интересно! Патологию часто называют «аристократической» болезнью – впервые в 14-17 веках она чаще всего обнаруживалась у коронованных особ и знати. А связано это с употреблением большого количество мяса и спиртных напитков, чего не могли себе позволить бедные простые люди, питавшиеся в основном овощами и крупами.
Заболевание может возникать самостоятельно или в сочетании с другими нарушениями:
- острый воспалительный артрит;
- мочекаменная болезнь;
- отложения биурата натрия в почках или в тканях около сустава;
- аномальное количество мочевой кислоты в крови (гиперурикемия).
Провоцирующие факторы заболевания
Подагрическое поражение суставов связано с избыточным синтезом мочевой кислоты в организме либо с нарушением ее выведения. В результате она накапливается в виде кристаллов в суставах, и в хряще в частности, вызывая воспаление и сильнейшую боль. Это основной фактор.

Другими провокаторами могут стать инфекции, травмы, злоупотребление алкоголем, наркотическая зависимость, сужение кровеносных сосудов, ожирение, гипертония. Значительное влияние оказывает преобладание в рационе продуктов с высоким содержанием пуринов – рыбы, мяса, птицы.
На заметку! Повышенный уровень мочевой кислоты не является синонимом подагры, то есть не всегда приводит к развитию этой болезни.
Если кристаллы откладываются в почках, то может развиться почечнокаменная или мочекаменная болезнь, что приводит к частичному или полному поражению этого парного органа.
Код по МКБ 10
В Международной классификации болезней подагре присвоен номер М10.0 – сюда относятся подагрический бурсит, первичная подагра и подагрические узлы. Вторая цифра может быть и другой в зависимости от разновидности подагры:
- М10.1 – свинцовая;
- М10.2 – лекарственная;
- М10.3 – вызванная почечной дисфункцией;
- М10.4 – обусловленная другими вторичными причинами;
- М10.9 – неуточненной этиологии.

Симптомы подагрического артрита стопы
Патология дает о себе знать в период обострения, и не заметить клинические проявления подагрического артрита практически невозможно.
Жалобы больных
Приступы болезни сопровождаются следующими субъективными ощущениями:
- Сильная боль, чаще пульсирующая, стреляющая, резкая; может беспокоить по ночам.
- Повышенная чувствительность кожи над суставом – болевые ощущения и дискомфорт вызывает даже легкое прикосновение.
- Отечность и покраснение пораженного места.
Первая болевая атака обычно приходит внезапно, без предупреждения, чаще среди ночи. Обострения подагры могут длиться от 3-4 дней до нескольких недель, и без лечения их продолжительность с каждым разом увеличивается.
Важно! Даже если боль утихла, большой и другие пальцы на ногах больше не беспокоят, все равно обратитесь к врачу. Ведь даже в период ремиссии может продолжаться отложение кристаллов и разрушение суставов.
Обязательна дифференциальная диагностика, поскольку признаки подагры схожи с симптомами ревматоидного, септического артрита, остеоартропатии.
Ребята! Мы запустили авторское сообщество на тему здоровья, фитнеса и долголетия.
Давай вместе построим экосистему, которая заставит нас развиваться, несмотря ни на что!
Вступай, если тебе не безразлично твое здоровье!
Анализы и рентгенологические признаки
Для выявления подагрического артрита сдают кровь на уровень мочевой кислоты, скорость оседания эритроцитов и другие показатели, проводят анализ мочи. Также могут назначить пункцию сустава, чтобы найти в суставной жидкости соли мочевой кислоты.
Обязательно проводят рентгенографию.

На начальных стадиях развития подагры она мало информативна, поскольку изменений в суставах либо нет, либо они незначительные.
На поздних стадиях рентген при подагре показывает сужение суставных щелей, уплотнение поверхности и деформация сустава.
На заметку! Типичный рентгенологический указатель – наличие так называемых «пробойников» – пустоты в местах пораженного сустава, на которые приходится наибольшая нагрузка. На снимке они более темного цвета, чем остальные ткани.
Чаще всего пробойники (см. изображение выше) образуются в костях и суставах большого пальца ноги.
Внешние проявления (фото)
Припухлость, покраснение, натянутость кожи в области больного сустава – таковы внешние признаки подагры. Их несложно заметить. Кроме того, может быть повышена местная температура – особенно в стадии обострения.

Лечение подагры и артрита пальцев ног и других суставов
Для снятия воспаления и подагрических болей показан ряд препаратов, принимать которые следует строго по предписаниям врача. Конкретная схема зависит от стадии и проявлений болезни.
Важно! При посещении доктора обязательно поставьте его в известность, если уже принимаете какие-то лекарства от другой болезни, особенно если это анальгетики.
Группы препаратов: как купировать приступ при острой форме
Для лечения обострений применяют несколько средств:
- НПВП;
- Колхицин;
- кортикостероиды.
НПВП
Нестероидные противовоспалительные препараты снимают воспаление и помогают при умеренном болевом синдроме. Например, Индометацин чаще всего назначают по 25-50 мг каждые 8 часов. Примеры других НПВП при подагрическом артрите: Метиндол, Бутадион, Реопирин. Лекарства этой группы противопоказаны при язвенной болезни, нарушении функции почек и индивидуальной непереносимости.

Колхицин
Это средство, воздействующее на обмен мочевой кислоты. Активное вещество препарата с одноименным названием было выделено из безвременника осеннего (! ядовитое растение).
Лекарство купирует боль, действуя как анальгетик, подавляет образование кристаллов мочевой кислоты и уменьшает приток лейкоцитов к пораженному суставу, снимая воспаление. Облегчение наступает в течение 48 часов после приема.
Внимание! Колхицин противопоказан при печеночной и почечной недостаточности, нейропении, гнойных инфекциях, тяжелых сердечно-сосудистых и мозговых патологиях.
Аллопуринол
Эффективно снижают уровень мочевой кислоты при подагре и такие средства, как Аллопуринол и его главный аналог – Фебуксостат. Аналогичным действием обладает Пробенецид, однако его нельзя принимать при остром приступе подагры и желчнокаменной болезни.
Кортикостероиды
Это эффективная альтернатива НПВС, которая назначается в тяжелых случаях и при низкой эффективности вышеуказанных средств. Перед применением глюкокортикостероидов должен быть исключен септический артрит.

Лечение коленного и голеностопного суставов
Подагрические боли могут локализоваться не только в пальцах ступней, но и в других суставах, например, в коленном и голеностопном. Механизм развития болезни при этом тот же самый, как и методы лечения. При необходимости кортикостероиды могут вводить инъекционно в полость сустава.
Терапия подагры на ногах народными средствами
Рецептов для лечения подагрической формы артрита множество. Конечно, не стоит полагаться только на них. Травы, настойки, компрессы – это лишь дополнение к схеме, назначенной доктором.
Первое место занимает отвар из брусничных листьев. Его нужно готовить из расчета 2 ст. л. на 300 мл воды и выпивать полученный отвар в течение суток, а на следующий день утром сделать новый. Листья брусники продаются в любой аптеке.
Применяют при подагре и компрессы из таких средств:
- соль и мед;
- глина и винный уксус;
- камфорный спирт и йод.
Также полезны примочки с отваром лаврового листа, березовых почек.
Занимаясь лечением подагры, обязательно соблюдайте специальную диету.
Как связаны псориаз и подагра
Во-первых (для тех, кто не знает) – это разные заболевания. Однако некоторые исследования подтвердили, что повышенный уровень мочевой кислоты способен стимулировать воспалительную цепочку, усиление синтеза маркеров воспаления и хемокинов (они влияют на активацию и миграцию клеток иммунной системы). Встречаются случаи сочетания псориатического артрита и подагры. Однако это нельзя назвать закономерностью.
Также зарубежными медиками были выявлены единичные случаи, когда у пациентов обнаружились одновременно псориаз, саркоидоз и подагра.
Прогноз и осложнения
Повторные приступы преследуют большинство людей с подагрой. Около 10% пациентов сталкиваются с поражением почек. Другие осложнения:
- аваскулярный некроз (отмирание костной ткани из-за недостаточного кровоснабжения);
- хронический артрит;
- деформация суставов и костей;
- гипертония;
- флебит, целлюлит.
Подагра – это заболевание, относительно которого наибольшее значение имеет именно профилактика.
Помните! Отказ от жирной и избытка мясной пищи, алкоголя и злоупотребления кофе, поддержание нормального веса и регулярное обследование организма значительно снижают риск познакомиться с этой патологией.
Особенно это касается мужчин, поскольку подагрический артрит в подавляющем большинстве случаев выявляется именно у них.
Полезное видео
Все самое интересное о подагре в программе «Жить здорово!».
Заключение
Подагрическая разновидность артрита – весьма мучительный недуг. Повторные приступы возможны даже при успешном преодолении предыдущего обострения. Основная задача лечения – уменьшить воспаление, устранять боль, снизить содержание мочевой кислоты и убрать попутные провоцирующие факторы, касающиеся других болезней, питания и образа жизни.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Артрит стопы.
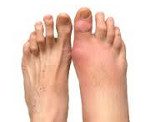
Артрит стопы
Описание
Артрит стопы. Патология, характеризующаяся воспалительными изменениями костно — суставного аппарата стопы. В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости. Алгоритм лечения артрита стопы складывается из этиотропной и патогенетической медикаментозной терапии, внутрисуставного введения препаратов, физиотерапии, суставной гимнастики, иммобилизации стопы или подбора ортопедических приспособлений, при неэффективности – оперативного вмешательства.
Дополнительные факты
Артрит стопы – группа заболеваний воспалительного характера, затрагивающих сочленения костей в области предплюсны, плюсны и пальцев стопы. Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Стопа человека является важным элементом опорно-двигательного аппарата и представляет собой сложное анатомо-функциональное образование, испытывающее большие статические и динамические нагрузки. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Кости стопы соединяются с костями голени и между собой посредством суставов предплюсны, плюсны и пальцев стопы. Суставы задней части стопы (предплюсны) представлены подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и клиноладьевидным суставами. Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
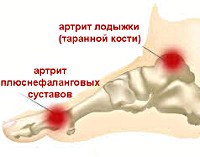
Артрит стопы
Причины
Воспалительный процесс в суставах стопы может развиться первично (самостоятельно) или на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний. В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время. В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
Развитие инфекционного артрита стопы может быть связано с перенесенными вирусными, микробными, грибковыми или паразитарными инфекциями. Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Ревматоидный артрит стопы является заболеванием с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальной оболочки суставов образующимися в организме иммунными комплексами. При артрите, связанном с подагрой, воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет и пр.
Симптомы
Артриты различной локализации и этиологии имеют ряд общих клинических признаков: боль, изменение внешнего вида сустава, нарушение функции. Вместе с тем, каждой форме заболевания свойственны и свои специфические черты. Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
Нарушение терморегуляции. Недомогание.
Диагностика
Обычно обратиться к специалисту (ревматологу или ортопеду) больного вынуждает интенсивная боль, затрудняющая ходьбу. В рамках изучения физикального статуса производится осмотр дистального отдела нижней конечности; оценка положения, формы стопы, характера пассивных и активных движении; пальпация, определение местной температуры; анализ походки.
В диагностике артрита решающее значение принадлежит рентгенографии стопы, УЗИ суставов, магнитно-резонансной и компьютерной томографии. С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и тд.
Лечение
Лечение артрита стопы складывается из этиопатогенетической и симптоматической медикаментозной терапии, комплекса восстановительно-реабилитационных мероприятий; при необходимости – хирургической тактики. Во всех случаях обходимо ограничить нагрузку на стопу, исключить ее хроническую травматизацию. В остром периоде заболевания может быть показана иммобилизация стопы гипсовой лонгетой и передвижение с помощью костылей. Диета при артрите стопы чаще всего требуется пациентам с подагрой.
При различных формах артрита стопы показано назначение пероральных, парентеральных и местных форм НПВП, обладающих противовоспалительным и анальгезирующим эффектом. При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
В том случае, если артрит приводит к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика. При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
Источник
