Побледнение пальцев при синдроме рейно
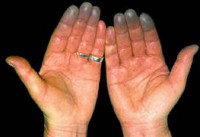
Болезнь Рейно — относится к вазоспастическим заболеваниям, представляет собой ангиотрофоневроз с преимущественным поражением мелких концевых артерий и артериол. Заболевание поражает верхние конечности, как правило, симметрично и двусторонне. Встречается у 3-5 % населения, у женщин в 5 раз чаще, чем у мужчин[1].
Впервые описана в 1862 году французским врачом Мори́сом Рейно́ (A. G. Maurice Raynaud) (1834—1881)[2].
Этиология[править | править код]
Предположительно в основе лежит генетическая предрасположенность[1]. Факторы риска провоцируют начало заболевания. К ним относятся:
- частые и длительные эпизоды гипотермии верхних конечностей,
- хроническая травматизация пальцев,
- эндокринные нарушения (щитовидной железы, половых желез),
- тяжелые эмоциональные стрессы.
- профессиональные, производственные факторы (вибрация)
- ревматические заболевания (системная склеродермия, системная красная волчанка, ревматоидный артрит, дерматомиозит, узелковый периартериит и др.)
Чаще болеют женщины в возрасте 20—40 лет, нередко заболевание сочетается с мигренью. Отмечена повышенная заболеваемость машинисток и пианистов. В патогенезе приступа ишемии играет роль повышение тонуса симпатической нервной системы.
Симптомы[править | править код]
Выделяют 3 основные стадии заболевания:
- ангиоспастическую (кратковременные спазмы сосудов концевых фаланг 2-5 пальцев кисти или 1-3 пальцев стопы; спазм быстро сменяется расширением сосудов с покраснением кожи, потеплением пальцев);
- ангиопаралитическую (кисть и пальцы приобретают цианотичную окраску, отечность и пастозность пальцев);
- трофопаралитическую (склонность к развитию панарициев и язв, очаги поверхностного некроза мягких тканей концевых фаланг, после отторжения — длительно незаживающие язвы).
Дифференциальный диагноз проводится с облитерирующим эндартериитом и нарушениями кровообращения в конечности, обусловленными сдавливанием подключичной артерии; в качестве заболеваний для дифференциальной диагностики также рассматриваются другие вазоспастические патологии.
Диагностика[править | править код]
Для больных данным синдромом характерно специфическое нарушение микроциркуляции, проявляющееся в виде зябкости пальцев и реакции на холод в виде болей и побледнения. Иногда, по определённым рисункам капилляров кровеносных сосудов, которые прилегают к ногтевым пластинам, можно определить феномен Рейно. Однако следует отметить, что не существует какого-либо однозначного клинического симптома, свидетельствующего о наличии данного синдрома. Врач может также провести определённые исследования конечностей пациента, чтобы исключить сжатие кровеносных сосудов, имитирующее феномен Рейно, как, например, синдром лестничной мышцы.
Обычно у людей с феноменом Рейно, который рассматривается как одно из проявлений ревматических заболеваний, повышена скорость оседания эритроцитов, отмечается повышенный уровень антинуклеарных антител[источник не указан 3672 дня]. Данное сочетание признаков может являться дебютом системной склеродермии и других болезней соединительной ткани[источник не указан 2638 дней].
Лечение болезни[править | править код]
Методы лечения болезни Рейно можно разделить на две группы — консервативные и хирургические.
Консервативные методы включают применение сосудорасширяющих лекарственных средств (например, фентоламин). Лекарственная терапия при болезни Рейно продолжается в течение жизни больного. Следует отметить, что при длительном приеме данных препаратов неизбежно происходит развитие осложнений.
Хирургическим методом лечения является симпатэктомия. Суть лечения заключается в «выключении» нервных волокон, по которым идут патологические импульсы, заставляющие кровеносные сосуды спазмироваться. Существуют несколько видов симпатэктомии. Наименее травматичной является эндоскопическая симпатэктомия.[источник не указан 2638 дней]
Профилактика[править | править код]
Профилактика болезни состоит в том, чтобы конечности всегда были в тепле. Для этого необходимо носить многослойную одежду, особенно защищать кисти рук и ступни. Варежки практичнее перчаток, так как в них пальцы согревают друг друга. В настоящее время имеются в продаже специальные перчатки и носки с электрическим подогревом и грелки для рук. Некоторым удается предотвращать приступы болезни Рейно, делая быстрые круговые махи руками: под действием центробежной силы кровь нагнетается в конечности. Теплая вода помогает согреться, но нужно следить, чтобы она была не слишком горячей. Людям, страдающим болезнью Рейно, категорически запрещается курить.
Предотвратить болезнь Рейно можно, если избегать провоцирующих факторов и начинать лечение при первых её признаках. Но в тяжелых случаях может потребоваться хирургическое вмешательство. Болезнь Рейно является ранним симптомом других заболеваний, таких как системный склероз, характеризующийся утолщением кожи. Однако болезнь Рейно не следует считать общим признаком его начала.
Примечания[править | править код]
- ↑ 1 2 MedGid.org.
- ↑ A. G. M. Raynaud: De l’asphyxie locale et de la gangrène symétrique des extrémités. Doctoral thesis, published February 25, 1862. Paris, Rignoux. L. Leclerc, Libraire-Éditeur. Also, Paris, Rignoux, 1867: 15-20.
Ссылки[править | править код]
- Болезнь Рейно и синдром Рейно. MedGid.org. Дата обращения 27 апреля 2013. Архивировано 28 апреля 2013 года.
- Болезнь Рейно
Источник
Что такое синдром Рейно
Синдром Рейно — это обратимый спазм пальцевых (дигитальных) артерий в ответ на воздействие низких температур или эмоциональный стресс. Спазм может сопровождаться болью, онемением, покалыванием и другими неприятными ощущениями в кончиках пальцев. Синдром Рейно делится на первичный (болезнь Рейно) и вторичный (проявление другого заболевания).
Заболевание также известно как
- Болезнь Рейно;
- синдром Рейно — Лериша;
- первичный синдром Рейно;
- идиопатический синдром Рейно;
- вторичный синдром Рейно;
- феномен Рейно.
Причины
Синдром Рейно — заболевание со множеством причин, развивается вследствие нарушения гормональной, нервной или внутрисосудистой регуляции процессов расширения (вазодилатации) и сужения (вазоконстрикции) сосудов. При синдроме Рейно также нарушаются процессы образования сосудистых регуляторов, таких как оксид азота, тромбоксан, ангиотензин, серотонин другие. Нарушение концентрации этих медиаторов приводит к активному сужению сосудов в ответ на действие внешних раздражителей (холод, эмоциональный стресс).
Также в процессах регуляции сосудистого тонуса большую роль играет кальцитонин-ген-связанный пептид, нарушение синтеза которого приводит к недостаточному расширению сосудов.
Причины вторичного синдрома Рейно — заболевания, вызывающие структурные изменения стенки сосудов и влияющие на механизмы нервной и гуморальной регуляции сосудистого тонуса.
Кто в группе риска
Первичный синдром Рейно:
- женщины;
- курящие;
- лица с отягощенной наследственностью;
- живущие в холодном климате;
- люди, которые длительно находятся в состоянии эмоционального стресса.
Вторичный синдром Рейно:
- мужчины;
- лица старше 30 лет;
- страдающие аутоиммунными заболеваниями (системная красная волчанка, системная склеродермия, ревматоидный артрит и т.д.);
- болеющие гематологическими болезнями (полицитемия, парококсизмальная ночная гемоглобинурия);
- пациенты с эндокринной патологией (сахарный диабет, феохромоцитома);
- пациенты с инфекционными заболеваниями (гепатит B и С, парвовирус B19);
- работающие с вибрационными инструментами (отбойный молоток, дрель и др.);
- болеющие распространенным атеросклерозом;
- перенесшие травмы пальцев рук и кистей;
- принимающие препараты, которые могут привести к спазму сосудов (оральные контрацептивы, бета-блокаторы, интерфероны и др.).
Как часто встречается
Распространённость синдрома Рейно колеблется от 2 до 16 % в разных странах, частота заболевания выше в странах с холодным климатом. Первичный синдром Рейно наблюдается в 80-90 % случаев.
Соотношение болеющих мужчин и женщин зависит от возраста: до 40 лет женщины болеют в 4 раза чаще, с 40 до 60 лет — в 2 раза чаще, после 60 лет мужчины и женщины болеют с одинаковой частотой.
Симптомы
Первичный синдром Рейно проявляется так называемыми атаками Рейно длительностью от 10 минут до 2 и более часов:
- симметричное изменение окраски дистальных фаланг — кожа пальцев рук последовательно сменяется 3 фазами: побледнение, посинение (цианоз), покраснение (гиперемия); однако в большом количестве случаев может наблюдаться только 1 или 2 фазы, чаще всего встречается цианоз (посинение) кожи пальцев рук; зона измененной кожи всегда резко отграничена от зоны нормальной окраски;
- боль слабой или умеренной интенсивности;
- холодная кожа пальцев рук;
- повышенная чувствительность пальцев к холоду;
- онемение и покалывание в пальцах рук;
- изменение окраски кожи лица, ушных раковин, кончика носа.
Клиническая картина при вторичном синдроме Рейно имеет такие же проявления, как и при первичном, но наблюдаются следующие отличия:
- более высокая интенсивность болевого синдрома;
- появление асимметричности поражения кожи;
- признаки, свойственные заболеваниям, способным вызывать вторичный синдром Рейно (аутоиммунные, эндокринологические, гематологические и другие заболевания);
- появление признаков локальной ишемии, таких как воспаления, отек, позже изъязвления, язвы, очаги поверхностного некроза.
Диагностика заболевания
Опрос и осмотр
При опросе врач тщательно собирает анамнез, который позволяет предположить форму заболевания (первичный или вторичный синдром Рейно). Для первичного синдрома Рейно характерно:
- первые проявления в возрасте до 40 лет;
- симметричность поражения;
- отсутствие признаков локальной ишемии;
- отсутствие других симптомов, позволяющих заподозрить стороннее заболевание.
Для вторичного синдрома Рейно:
- первые признаки болезни после 30 лет;
- асимметричность поражения;
- признаки ишемии (язвы, изъязвления, очаги некроза);
- симптомы, которые могут быть причиной другого заболевания, вызывающего вторичный синдром Рейно.
При осмотре врач внимательно оценивает кожные покровы рук, их температуру и характер изменений окраски. Особое внимание уделяется другим признакам, указывающим на нарушение микроциркуляции (например, сетчатое ливедо — синюшная окраска с сетчатым рисунком).
Лабораторное обследование
- Общий анализ крови — основной лабораторный тест: повышение содержания лейкоцитов и увеличение СОЭ свидетельствует о наличии воспалительной реакции, при качественных и количественных изменениях форменных элементов крови можно заподозрить болезни крови, патологию печени, инфекционные заболевания и т.д.
- Биохимический анализ крови (глюкоза, АЛТ,АСТ, холестерин, общий белок, мочевина, креатинин, билирубин) — изменения в биохимических показателях может говорить о наличии сахарного диабета, заболевании печени, атеросклерозе и других патологиях.
- С-реактивный белок (СРБ) — белок крови, который вырабатывается клетками печени. Является индикатором воспалительной реакции, резко возрастает в острой фазе воспаления. Повышается при многих заболеваниях, в том числе и при аутоиммунных патологиях.
- Ревматоидный фактор (РФ) — группа аутоиммунных аутоантител, которые производятся иммунной системой и атакуют собственные ткани организма. Повышается при ревматоидном артрите, а также может быть положителен при других аутоиммунных заболеваниях.
- Антинуклеарные антитела (АНА) — группа антител, продуцируемых иммунной системой. Взаимодействуют с компонентами ядра клеток, принимая их за чужеродные. АНА повышаются при многих болезнях аутоиммунной этиологии (СКВ, ревматоидный артрит, системная склеродермия, болезнь Шегрена и т.д.)
- Антисклеродермальные антитела (АСА, анти-Scl-70) — специфические антитела к ферменту топоизомеразе I. Анти-Scl-70 повышаются при заболеваниях соединительной ткани, в первую очередь системной склеродермии.
Функциональная, лучевая и инструментальная диагностика
- Капилляроскопия ногтевого ложа — инструментальный метод исследования, который позволяет оценить структуру капиллярной сети, скорость и объем кровотока. При первичном синдроме Рейно выявляются функциональные нарушения кровотока (снижение скорости кровотока, функциональный спазм сосудов) и не наблюдается структурных изменений сосудов. При вторичном синдроме Рейно диагностируются нарушение структуры капилляров: патологический ход сосудов, деструкция стенки капилляров, появление множества капиллярных петель и др.
- Плетизмография — метод оценки давления в пальцевой артерии. Низкое давление в артерии говорит о снижении объема и скорости кровотока.
- Доплеровское ультразвуковое сканирование — ультразвуковое исследование, позволяющее визуально оценить дигитальные (пальцевые) сосуды, измерить скорость кровотока, выявить структурные и функциональные нарушения сосудов.
- Лазерная доплеровская флоуметрия — метод помогает оценить капиллярный кровоток, наличие или отсутствие вазоспазма, степень функционального ответа сосудов в ответ на различные провокационные пробы
- Термография — температура кожи пальцев рук дает косвенную оценку состояния кровотока.
- УЗИ органов брюшной полости — ультразвуковое исследование, направленное на выявление патологии внутренних органов, способных привести к развитию вторичного синдрома Рейно.
Лечение
Цели лечения
- Устранение симптомов заболевания;
- снижение частоты и интенсивности приступов;
- предотвращение развития осложнений.
Образ жизни и вспомогательные средства
Во время развития атаки Рейно рекомендуется согревать пальцы рук для улучшения местного кровоснабжения: растереть кончики пальцев, опустить руки в теплую, но не горячую воду.
Лекарства
- Блокаторы кальциевых каналов связываются с кальциевыми каналами в гладкомышечных клетках стенки сосудов, замедляя ток кальция в клетки. Это приводит к расширению периферических сосудов и улучшению местного кровоснабжения.
- Блокаторы рецепторов ангиотензина II связываются с рецепторами ангиотензина II и модулируют активность ренин-ангиотензин-альдостероновой системы. Препараты расширяют сосуды и обладают ангиопротективным (защитным) действием.
- Нитраты — местное применение нитроглицерина трансдермально дает выраженный вазодилатирующий эффект. На данный момент применение группы нитратов для лечения синдрома Рейно ограничено в связи частыми побочными явлениями.
- Альфа-адреноблокаторы — связываясь с альфа-1-адренорецепторами, альфа-адреноблокаторы предотвращают развитие патологического спазма в ответ на эмоциональный стресс или воздействие низких температур.
- Статины блокируют активность Rho-киназ (веществ, участвующих в процессах развития спазма сосудов). Обладают выраженным ангиопротективным действием, препятствуют развитию атеросклероза.
Процедуры
Физиотерапевтические процедуры:
- лекарственный электрофорез;
- ультратонотерапия;
- магнитотерапия;
- лечебный массаж;
- электросонотерапия.
Хирургические операции
- Симпатэктомия — резекция (удаление) симпатических нервных волокон, которые иннервируют сосуды, подвергающиеся патологическому спазмированию в ответ на внешние раздражители. Операция дает временный эффект, после чего симптомы заболевания проявляются вновь.
- Ампутация — удаление одной или нескольких фаланг пальцев рук. Операция проводится в случае развития необратимых трофических изменений и гангрены пальцев рук.
Восстановление и улучшение качества жизни
Для снижение частоты атак необходимо соблюдать меры защиты от воздействия низких температур на кожу рук: носить теплые перчатки, мыть руки в теплой воде, избегать контакта с холодной посудой и т.д. Пациентам показана умеренная физическая нагрузка, физические упражнения помогают улучшению кровоснабжения и питания тканей. Отказ от курения приводит к облегчению симптомов и снижению числа атак.
Возможные осложнения
- Нарушение чувствительности — продолжительный спазм дигитальных сосудов и снижение кровотока вызывает атрофию нервных окончаний, что проявляется нарушением поверхностной (тактильной, температурной, болевой) чувствительности.
- Трофические изменения проявляются сначала стойкой гиперемией (покраснение), а позже появлением изъязвлений и язв, преимущественно на кончиках пальцев. Язвы резко болезненны и плохо заживают из-за плохого местного кровоснабжения.
- Гангрена — длительная ишемия может привести к отмиранию тканей и развитию процессов некроза. Для предотвращения осложнений и прогрессирования некроза проводится ампутация пораженной области.
Профилактика
- Отказ от курения;
- защита от холода (теплые перчатки);
- избегание сильных эмоциональных стрессов;
- отказ от работы, связанной с вибрационной деятельностью;
- осторожный прием препаратов, способных вызывать сужение дигитальных сосудов;
- сбалансированная диета со средней калорийностью;
- профилактические осмотры и своевременное лечение сопутствующих заболеваний.
Прогноз
При первичном синдроме Рейно прогноз благоприятный. Синдром (болезнь) Рейно является функциональным заболеванием, не ведет к деструкции сосудов, не вызывает развитие ишемии тканей.
Через 10 лет после установления диагноза у 4 0% больных наблюдался регресс симптомов, еще у 40 % — сохранение симптоматики на том же уровне, еще у 20 % — усиление симптомов и выявление вторичных причин, способных вызывать синдром Рейно.
Прогноз при вторичном синдроме Рейно зависит от тяжести основного заболевания.
Какие вопросы нужно задать врачу
- Чем первичный синдром Рейно отличается от вторичного?
- Как можно заподозрить синдром Рейно?
- Какие заболевания могут привести к развитию синдрома Рейно?
- Как изменить образ жизни, чтобы улучшить самочувствие?
- Какие осложнения могут быть?
- Какие существуют способы лечения?
- Какие существуют методы диагностики синдрома Рейно?
Список использованной литературы
- ESVM guidelines — the diagnosis and managment of Raynauds phenomenon. 2017.
- Алекперов Р.Т. Синдром Рейно в практике ревматолога. // Современная ревматология №4. 2014.
- Бархатов И.В. Применение лазерной допплеровской флоуметрии для оценки нарушений системы микроциркуляции крови. // Казанский медицинский журнал №1. 2014.
- С.Н. Шнитко. Болезнь Рейно: современные методы лечения. Медицинский журнал БГМУ №2. 2019.
Источник
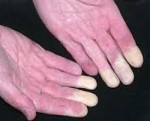
Синдром Рейно – вазоспастическое заболевание, характеризующееся пароксизмальным расстройством артериального кровообращения в сосудах конечностей (стоп и кистей) под воздействием холода или эмоционального волнения. Синдром Рейно развивается на фоне коллагенозов, ревматоидного артрита, васкулитов, эндокринной, неврологической патологии, болезней крови, профессиональных заболеваний. Клинически синдром Рейно проявляется приступами, включающими последовательное побледнение, цианоз и гиперемию пальцев рук или ног, подбородка, кончика носа. Синдром Рейно приводит к постепенным трофическим изменениям тканей. Консервативные меры включают прием вазодилататоров, хирургическое лечение заключается в симпатэктомии.
Общие сведения
Синдром Рейно является вторичным состоянием, развивающимся на фоне ряда заболеваний: диффузной патологии соединительной ткани (склеродермия, системная красная волчанка), системных васкулитов, ревматоидного артрита, заболеваний симпатических ганглиев, эндокринных и гематологических нарушений, диэнцефальных расстройств, компрессии сосудисто-нервных пучков. Кроме того, синдром Рейно может быть спровоцирован воздействием профессиональных вредностей (охлаждением, вибрацией).
В патогенезе синдрома Рейно ведущая роль отводится эндогенным вазоконстрикторам – катехоламинам, эндотелину, тромбоксану А2. В развитии синдрома Рейно выделяют три последовательные фазы: ишемическую, цианотическую и гиперемическую. Фаза ишемии развивается вследствие спазма периферических артериол и полного опорожнения капилляров; проявляется локальным побледнением кожного покрова. Во второй фазе, обусловленной задержкой крови в венулах и артериовенулярных анастомозах, побледнение кожи сменяется цианозом (синюшностью). В последней фазе – реактивно-гиперемической отмечается покраснение кожи.
При отсутствии этиофакторов, характерных для синдрома Рейно, предполагают наличие болезни Рейно. В возникновении болезни Рейно установлена роль наследственности, эндокринных дисфункций, психических травм, хронической никотиновой и алкогольной интоксикации. Болезнь Рейно более распространена среди женщин 20-40 лет, страдающих мигренью.

Синдром Рейно
Симптомы синдрома Рейно
Симптоматика синдрома Рейно обусловлена пароксизмальным вазоспазмом и развивающимися вследствие этого повреждениями тканей. В типичных случаях при синдроме Рейно поражаются IV и II пальцы стоп и кистей, иногда – подбородок, уши и нос. Приступы ишемии вначале кратковременны, редки; возникают под воздействием холодовых агентов, вследствие волнения, курения и т. д. Внезапно развивается парестезия, похолодание пальцев, кожа становится алебастро-белого цвета. Онемение сменяется жжением, ломящей болью, чувством распирания. Приступ завершается резкой гиперемией кожи и ощущением жара.
Прогрессирование синдрома Рейно приводит к удлинению времени приступов до 1 часа, их учащению, спонтанному возникновению без видимых провокаций. После высоты пароксизма наступает цианотическая фаза, появляется незначительная отечность тканей. В промежутки между приступами стопы и кисти остаются холодными, цианотичными, влажными. Для пароксизмов ишемии при синдроме Рейно характерно симметричное и последовательное развитие проявлений: сначала на пальцах кистей, затем — стоп. Последствиями ишемии тканей в случае длительного и тяжелого течения синдрома Рейно могут стать трофические изменения в виде плохо заживающих трофических язв, участков некрозов, дистрофических поражений ногтевых пластин, остеолиза и деформации фаланг, гангрены.
Диагностика синдрома Рейно
Пациента с синдромом Рейно направляют на консультацию ревматолога и сосудистого хирурга. При синдроме Рейно выявить изменения в дистальных отделах артерий позволяет ангиография периферического сосудистого русла, при которой определяются участки неравномерного стеноза и тотальной обструкции сосудов, отсутствие капиллярных сетей и коллатералей. При капилляроскопии ногтевого ложа и передней поверхности глаза обнаруживаются морфологические изменения микрососудистого рисунка, свидетельствующие о нарушения перфузии.
Лазерная доплеровская флоуметрия, применяемая для оценки периферической микроциркуляции, выявляет дефекты метаболической и миогенной регуляции кровообращения, снижение вено-артериальных реакций и симпатической активности. В период между приступами при синдроме Рейно спровоцировать вазоспазм и оценить состояние кровотока позволяет проведение холодовой пробы.
Лечение синдрома Рейно
Первым принципом терапии синдрома Рейно служит исключение провоцирующих моментов – курения, охлаждения, вибрации и других бытовых и производственных факторов. Проводится выявление и лечение первичного заболевания, обусловившего развитие синдрома Рейно. Среди вазодилататоров при синдроме Рейно эффективно назначение антагонистов кальция — нифедипина, алпростадила, селективных блокаторов кальциевых каналов — верапамила, никардипина дилтиазема. При необходимости применяются ингибиторы АПФ (каптоприл), селективные блокаторы HS2-серотониновых рецепторов (кетансерин).
При синдроме Рейно производится назначение антиагрегантных препаратов — дипиридамола, пентоксифиллина, низкомолекулярных декстранов (реополиглюкина). Прогрессирование и резистентность синдрома Рейно к лекарственной терапии служит показанием к проведению хирургической симпатэктомии или ганглиэктомии. При развившемся ишемическом приступе неотложными мерами является согревание конечности в теплой воде, массирование с помощью шерстяной ткани, предложение пациенту горячего питья. При затяжном приступе назначают инъекционные формы спазмолитиков (дротаверина, платифиллина), диазепама и др. препаратов.
При синдроме Рейно используются немедикаментозные методики — психотерапия, рефлексотерапия, физиотерапия, гипербарическая оксигенация. При синдроме Рейно, обусловленном системными коллагенозами, показано проведение сеансов экстракорпоральной гемокоррекции. Новым словом в лечении синдрома Рейно является терапия с использованием стволовых клеток, направленная на нормализацию периферического кровотока. Стволовые клетки способствуют открытию новых коллатералей в сосудистом русле, стимулируют регенерацию поврежденных нервных клеток, что в итоге ведет к прекращению пароксизмов вазоконстрикции.
Прогноз и профилактика синдрома Рейно
Прогноз синдрома Рейно зависит от прогрессирования основной патологии. Течение синдрома относительно благоприятное, приступы ишемии могут спонтанно прекратиться после перемены привычек, климата, профессии, проведения санаторного лечения и т. д.
Отсутствие первичных профилактических мер позволяет говорить только о вторичной профилактике синдрома Рейно, т. е. об исключении пусковых факторов, ведущих к вазоспазму — переохлаждения, вибрации, курения, психоэмоциональных нагрузок.
Источник
