Плохой сон код по мкб 10
Во многих случаях нарушение сна является одним из симптомов других расстройств — психических или соматических. Являются ли нарушения сна у данного пациента самостоятельным состоянием или просто одним из симптомов другого нарушения, классифицированного в рубриках этого или любого другого класса, следует определять на основе клинической картины и течения расстройства, а также с учетом терапевтических заключений у приоритетов, установленных во время консультации. Как правило, если расстройство сна является одним из главных недугов и воспринимается как болезненное состояние само по себе, данный код следует использовать вместе с другими кодами диагнозов психопатологических и патофизиологических расстройств, имеющихся в данном случае. Эта рубрика включает только те нарушения сна, при которых ведущими этиологическими факторами являются эмоциональные причины и которые не не имеют в своей основе идентифицированных в каких-либо рубриках физических нарушений.
Исключены: расстройства сна (органической этиологии) (G47.-)
F51.0
Бессонница неорганической этиологии
Состояние неудовлетворительной продолжительности и/или неудовлетворительного качества сна, которое сохраняется в течение значительного отрезка времени и включает трудности засыпания, трудности оставаться в состоянии сна или раннее окончательное пробуждение. Бессонница является общим симптомом многих психических и соматических расстройств и должна классифицироваться данной подрубрикой в дополнение к основному заболеванию только в том случае, если она доминирует в клинической картине.
Исключена: бессонница (органической этиологии) (G47.0)
F51.1
Сонливость [гиперсомния] неорганической этиологии
Гиперсомния определяется как состояние чрезмерной сонливости и приступов сна в дневное время или как затяжной переход к состоянию полного бодрствования при пробуждении. Если в этиологии гиперсомнии отсутствует органический фактор, это состояние обычно связывают с психическим расстройством.
Исключены:
- гиперсомния (органической этиологии) (G47.1)
- нарколепсия (G47.4)
F51.2
Расстройство режима сна и бодрствования неорганической этиологии
Недостаток синхронности между существующим у пациента режимом сна и бодрствования и тем, какого режима сна и бодрствования требует окружающая его обстановка, результатом чего являются жалобы на бессонницу или гиперсомнию.
Психогенная инверсия:
- циркадного ритма
- никтогемерального ритма
- сна ритма
Исключены: нарушения цикличности сна и бодрствования (органической этиологии) (G47.2)
F51.3
Снохождение [сомнамбулизм]
Форма измененного сознания, при которой сочетаются состояния сна и бодрствования. Во время эпизода сомнамбулизма человек встает с постели обычно в течение первой трети ночного сна и ходит, демонстрируя низкий уровень осознавания, реактивности и двигательного умения. При пробуждении он обычно не вспоминает случившееся.
F51.4
Ужасы во время сна [ночные ужасы]
Ночные эпизоды крайнего ужаса и паники, сопровождаемые интенсивными восклицаниями, движениями и высоким уровнем вегетативных проявлений. Больной садится или вскакивает с постели обычно в течение первой трети ночного сна с паническим криком. Довольно часто он рвется к двери, как бы пытаясь убежать, хотя очень редко покидает комнату. Воспоминание о случившемся, если оно есть, очень ограничено (обычно один или два фрагмента мысленных воображений).
Переживания во сне перегружены тревогой или страхом. Больной помнит все детали содержания сна. Картины сна очень яркие и обычно включают темы, касающиеся угрозы жизни, безопасности или самооценки. Довольно часто имеет место повторение одних и тех же или подобных пугающих кошмарных сновидений. В течение типичного эпизода данного расстройства выражены вегетативные проявления, но нет заметных восклицаний или движений тела. При пробуждении человек быстро становится бодрым и ориентированным.
Ночное тревожное расстройство
F51.8
Другие расстройства сна неорганической этиологии
F51.9
Расстройство сна неорганической этиологии неуточненное
Эмоциональное расстройство сна БДУ
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Нарушения сна.

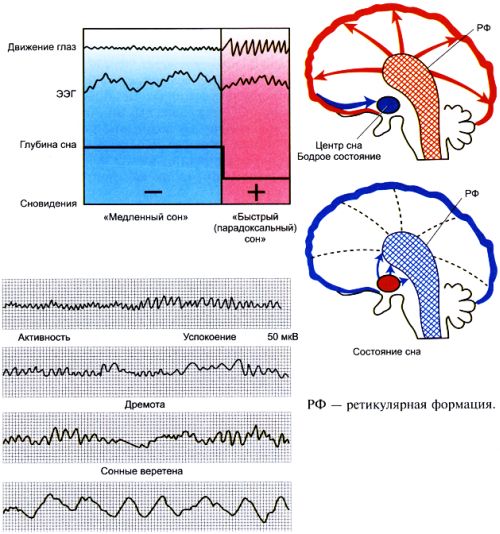
Физиологическая электроэнцефалограмма во время сна
Описание
Нарушения сна — явления достаточно широко распространенные. От 8 до 15% взрослого населения мира предъявляют частые или постоянные жалобы на плохой или недостаточный сон, от 9 до 11% взрослых людей употребляют седативные снотворные средства, а среди людей пожилого возраста этот процент значительно выше.
Нарушения сна могут развиться в любом возрасте. Некоторые из них наиболее характерны для определенных возрастных групп, например ночное недержание мочи, ночные страхи и сомнамбулизм у детей и подростков, а также бессонница или патологическая сонливость у людей среднего и старшего возраста. Другие расстройства, например синдром нарколепсии-катаплексии, могут начинаться в детстве и сохраняться в течение всей жизни.
Симптомы
Инсомнии. Термин инсомния, или бессонница, используют повсеместно для описания любых ухудшений длительности, глубины и освежающего влияния сна. Бессонница может развиться в качестве первичного заболевания, в виде вторичного проявления при психических расстройствах, тревожных состояниях, употреблении лекарственных препаратов или терапевтических заболеваниях, а также в сочетании с другими нарушениями сна, например с апноэ во сне.
Для того чтобы установить причины бессонницы, необходимо тщательно проанализировать признаки расстройства сна. Дневник сна, ведущийся больным, а также сообщения родственников о том, что больной храпит во сне, совершает различные движения или неполном пробуждении, помогут предположить более специфический диагноз. При выяснении анамнеза следует установить, что является причиной расстройств сна: нарушение режима сна и бодрствования и периодов пробуждения, кратковременный сон в дневное время, дискомфортные условия ночного сна, самолечение лекарственными препаратами или употребление алкоголя, табака или кофеина и его производных. Особенности жалоб на нарушение сна могут также дать определенную информацию относительно возможных причин этих нарушений. Неспособность заснуть или проснуться, проспав 2-3 ч, может быть обусловлена употреблением лекарственных средств и алкоголя, тяжелой болезнью, периодическими движениями во сне или остановкой дыхания необструктивного характера, произошедшей во сне. В ряде случаев больные быстро засыпают и большую часть ночи хорошо спят, но просыпаются утром слишком рано. Часто к этой категории относятся люди с депрессивными и тревожными состояниями, а также люди пожилого возраста, которые могут спонтанно засыпать и пробуждаться в дневное время.
Психосоматическая бессонница. Ситуативной инсомнией называют бессонницу, продолжающуюся менее 3 нед и имеющую, как правило, эмоциональную природу. Люди, страдающие психосоматической бессонницей, засыпают с трудом, часто просыпаются по ночам, у них отмечают постоянное пробуждение в ранние утренние часы, что приводит к хроническому переутомлению и излишней раздражительности. Состояние больного может усугубляться беспокойством из-за подобных нарушений сна. Проснувшись ночью и раздраженно пытаясь заснуть, такие больные могут пролежать без сна 1-2 ч, но при этом им кажется, что прошло 3-4 Признаки тревожного или депрессивного состояния у подобных больных выявляют не всегда.
В настоящее время лучшими препаратами для длительного лечения бессонницы считают бензодиазепины. Эффективность при длительном (более 30 дней) применении ни одного из снотворных средств не установлена. В США наиболее часто назначают флуразепам (Flurazepam) в дозе — 60 мг перед сном. К хорошо известным седативным средствам относятся хлоралгидрат и барбитураты, однако высокая толерантность и синдром отмены ограничивают их применение. Некоторые авторы предлагали использовать L-триптофан в дозе 1-5 г, однако его клиническая эффективность не была убедительно доказана.
Широкое применение бензодиазепинов в качестве ночных седативных средств в настоящее время осложнилось выявлением некоторых нежелательных побочных эффектов. Во-первых, к ним возникает умеренно выраженное привыкание, а кроме того, отмечается перекрестная толерантность при сочетаниях их друг с другом и алкоголем. Во-вторых, толерантность или синдром отмены этих препаратов ( ниже) могут спровоцировать реактивную бессонницу. В-третьих, активные продукты обмена флуразепама и некоторых других бензодиазепинов вызывают отрицательные биологические эффекты длительностью 36-48 ч (у людей пожилого возраста еще дольше).
Когда психосоматическая бессонница приобретает хроническое течение, одно лишь медикаментозное лечение редко бывает эффективным. Развивается порочный круг, так как привычное пробуждение больного в ночное время и страхи относительно потери сна усугубляют бессонницу. Это может стать одной из главных трудностей и требует комбинированного, психосоциального и поведенческого подхода к назначению снотворных средств.
Бессонница при аффективных психических состояниях. Нарушения сна при аффективных расстройствах характеризуются постоянной или периодической невозможностью спать в течение необходимого периода времени, Больные жалуются на постоянное беспокойство ночью и ощущение усталости и апатии днем. Клиническую картину дополняют частые пробуждения в течение ночи, поверхностный сон и раннее пробуждение утром.
Аффективные расстройства разделяют на большие депрессии и биполярные состояния (маниакально-депрессивные). Нарушения сна при униполярной депрессии характеризуются частыми пробуждениями с укороченным латентным периодом фазы быстрого сна (время от засыпания до первого периода быстрого сна) и укорочением III и IV стадии медленного сна. Сходные явления также наблюдаются у больных с биполярными депрессиями, но у них часто отмечают повышенную сонливость в дневное время (дремотные состояния) и растянутые периоды сна ночью. Во время эпизодов гипоманиакального состояния может возникнуть частичная или полная бессонница, продолжающаяся в. Течение нескольких дней.
Бессонница вследствие употребления лекарственных препаратов и алкоголя. К нарушениям сна и бессоннице может привести широкое употребление веществ, оказывающих угнетающее влияние на центральную нервную систему (снотворных и седативных препаратов, транквилизаторов или алкоголя перед сном). Так как при длительном приеме снотворный эффект таких лекарственных средств теряется, то больной и врач начинают увеличивать дозу. Несмотря на то что больной продолжает принимать препарат, расстройства сна могут усугубляться, в связи с чем доза препарата продолжает увеличиваться. У больных, длительно и регулярно принимающих снотворные средства, сон прерывается частыми пробуждениями (на 5 и более минут), особенно во вторую половину ночи. Укорачивается III и IV стадия медленного сна, разграничение стадий сна становится менее четким. Эти явления указывают на значительную степень дезорганизации сна.
Удельное содержание фазы быстрого сна в значительной степени увеличивается после резкой отмены снотворных средств, принимавшихся длительно и в больших дозах. В это время периодически может возникать ночной миоклонус. Кроме того, определенная симптоматика возникает и днем, например беспокойство, нервозность, миалгии и в тяжелых случаях признаки синдрома отмены препарата, включающие спутанность сознания, галлюцинации и судорожные эпилептические припадки. Эти осложнения наиболее часто возникают после отмены барбитуратов и ноксирона, могут наблюдаться при синдроме отмены бензодиазепинов. В том случае, если больной длительно принимал несколько различных снотворных препаратов в высоких дозах, отменять их следует постепенно и под наблюдением врача. После этого у многих больных отмечают существенное улучшение как объективных, так и субъективных особенностей сна, хотя нормальный сон может восстановиться и не так быстро.
Длительное употребление чрезмерных доз алкоголя значительно нарушает организацию сна. Укорачиваются периоды быстрого сна, больной начинает часто просыпаться по ночам. Острый абстинентный алкогольный синдром v хронических больных алкоголизмом приводит к удлинению латентного периода засыпания, укорочению фазы медленного сна и удлинению фазы быстрого сна с коротким латентным периодом. В тяжелых случаях может развиться острый токсический абстинентный синдром (белая горячка). У алкоголиков, воздерживающихся от употребления спиртных напитков, патологический характер сна может сохраняться в течение нескольких недель, хотя, как правило, нормальный сон восстанавливается в течение 2 нед.
Бессонница при миоклонусе, возникающем во сне. В ряде случаев у больных, страдающих первичной бессонницей, и очень часто у больных с другими разновидностями инсомнии во сне возникает периодическое двигательное беспокойство, особенно во время фазы медленного сна. Подобные явления заключаются в стереотипном повторном сгибании нижней конечности иногда в коленном и тазобедренном суставах или, что значительно чаще, сгибании назад стопы и большого пальца ноги. Эти гиперкинезы длятся около 2 с и повторяются каждые 20-30 с. Их следует отличать от так называемых доброкачественных ночных вздрагиваний, возникающих при засыпании. Регистрация сна показывает, что периодические гиперкинезы во сне отмечают у людей среднего возраста при многих расстройствах сна, таких как нарколепсия-катаплексия, апноэ во сне и бессонница, обусловленная приемом лекарственных препаратов. Поэтому симптоматика скорее является вторичной по отношению к хроническому нарушению цикла сна и бодрствования, чем первичным расстройством. Хотя патофизиологические механизмы периодических гиперкинезов во сне неизвестны, в последнее время отмечают хороший эффект от приема клоназепама перед сном в дозе 1 мг.
При синдроме «беспокойных ног» больные испытывают непреодолимое желание пошевелить ногами, в основном в положении сидя или лежа, особенно перед сном. Это ощущение локализуется в глубине икр и исчезает при движении, нагрузке или ходьбе; оно мешает больному заснуть и может повторяться в течение ночи. Обычно к утру симптоматика уменьшается и больной засыпает. Периодические двигательные беспокойства возникают во всех случаях синдрома «беспокойных ног», что подтверждено данными полисомнографии.
Прочие причины бессонницы. Жалобы на неполноценный сон и частые пробуждения могут предъявлять больные, подверженные остановкам или замедлению дыхания во сне, особенно необструктивного характера. На плохой сон могут жаловаться люди, страдающие мучительными заболеваниями, при которых расслабление мышц приводит к открытию pan и усилению болей и беспокойства. Бессонница может развиться при таких болезнях, как пароксизмальная ночная одышка, ночная астма, ревматизм и желудочно-кишечные расстройства.
Нарушения режима сна и бодрствования. Сон является одним из многих суточных ритмов, синхронизированных по отношению к земному 24-часовому геофизическому циклу. У здоровых людей, обследованных в лабораторных условиях, при отсутствии информации об окружающем времени выявили, что эндогенно обусловленная продолжительность «свободно текущего» циркадного периода составляет примерно 25 В таких изолированных временных условиях нарушается сопряжение ритмов температуры тела, уровня гормонов и циклов сна при расстройстве синхронизации связей между ними.
Различают две категории нарушений циркадного цикла сна и бодрствования: преходящие и постоянные. Преходящие расстройства сна при быстром изменении поясного времени («реактивный сдвиг фаз») давно известны, так же как и сходные состояния, наблюдаемые при резком изменении графика работы. Возникающие в результате этого расстройства сна бывают обусловлены как депривацией сна, так и изменением схемы циркадных ритмов. Для подобного состояния характерны кратковременность сна с частыми пробуждениями и сонливость в дневное время. Восстановление синхронизации занимает от нескольких дней до 2 нед.
К стойким расстройствам цикла сна и бодрствования относятся синдром замедленного периода сна; синдром преждевременного наступления сна; синдром не-24-часового цикла сна и бодрствования. Синдром замедленного периода сна можно отделить от других форм бессонницы. Больные не могут заснуть в часы, необходимые для соблюдения соответствующего режима работы или учебы; обычно они в конце концов засыпают между 2-м и 6-м часом ночи. Однако в том случае, если необходимости придерживаться строго режима нет (например, в выходные дни, праздники и во время отпуска), больной спит нормально, если у него есть возможность ложиться спать и вставать в удобное для него время. У таких людей отмечают нормальную продолжительность сна, однако имеет место нарушение выбора времени сна в течение суток. В подобных случаях хороший эффект приносит лечение с помощью нарастающей задержки периода времени сна (хронотерапия). Задержкой времени отхода ко сну на 3 ч ежедневно (27-часовой цикл сна и бодрствования) сон можно нормализовать и больной сможет засыпать в социально приемлемые часы.
Синдром преждевременного периода сна характеризуется нормальной продолжительностью и структурой сна, но неадекватно ранним отходом ко сну вечером и пробуждением по утрам. В подобных случаях люди редко обращаются за медицинской помощью. С возрастом наступают характерные изменения выбора времени отхода ко сну. Пожилые люди обычно спонтанно просыпаются рано -утром и ложатся спать рано вечером.
Синдром не-24-часового цикла сна и бодрствования (гипернихтермальный) характеризуется неспособностью больного приспособиться к общепринятым 24-часовым суткам. У таких людей, несмотря на выполнение ими определенных социальных функций, развивается 25-27-часовая продолжительность биологических суток. К данному состоянию могут предрасполагать слепота или определенные изменения личности.
Парасомнии. В связи со всем процессом сна и его отдельными стадиями может возникать множество неприятных поведенческих и физиологических явлений. Поскольку их происхождение и взаимоотношения не ясны, их принято рассматривать как отдельные клинические единицы.
Снохождение (сомнамбулизм). Люди, страдающие этим заболеванием, внезапно садятся в постели, ходят или совершают автоматические полуцеленаправленные сложные движения. Больные находятся в бессознательном состоянии и противятся пробуждению. Иногда они совершают действия, угрожающие их здоровью, например пытаются вылезть в окно. Приступ длится обычно менее 15 мин и завершается возвращением больного в постель или пробуждением (без рассказа о сновидениях). Снохождение возникает во время III и IV стадии медленного сна. До и во время приступа не отмечают признаков судорожной готовности, хотя по клиническим проявлениям данное состояние следует отличать от ночного эпилептического припадка, возникающего при поражении височных долей.
Сомнамбулизм встречается у детей и подростков: у 15% из них отмечали один или несколько подобных эпизодов. У незначительного числа детей (от 1 до 6%) приступы в ночное время могут повторяться часто. Наличие приступов и их постоянство в период полового созревания могут быть психопатологическим признаком.
Причины
Инсомнии — расстройства засыпания и способности пребывать в состоянии сна.
*Психосоматическая — ситуативная или постоянная.
*Вследствие психических заболеваний, особенно аффективных состояний.
*Вследствие употребления лекарственных препаратов и алкоголя:
OТолерантность к седативным препаратам или синдром отмены;
OДлительный прием препаратов, активирующих ЦНС.
OДлительный прием или синдром отмены других препаратов.
OХронический алкоголизм.
• Вследствие дыхательных расстройств, обусловленных сном:
O Синдром апноэ во сне.
O Синдром альвеолярной гиповентиляции.
• Вследствие ночных миоклоний и синдрома «беспокойных ног».
• Различные — при других медикаментозных, токсических и идиопатических патологических состояниях, а также состояниях, обусловленных воздействием внешних факторов.
Гиперсомнии: поражения, сопровождающиеся патологической сонливостью.
• Психофизиологические — ситуативные или стойкие.
• Вследствие психических заболеваний, особенно аффективных состояний.
• Вследствие употребления лекарственных препаратов и алкоголя.
• Вследствие дыхательных расстройств, обусловленных сном (так же как и в пункте Г выше).
• Нарколепсия-катаплексия.
• Различные — при других медикаментозных, токсических, экзогенных и идиопатических состояниях.
Нарушения режима сна и бодрствования.
• Временные — реактивный сдвиг фаз, изменение графика работы.
• Постоянные:
O Синдром замедленного периода сна.
O Синдром преждевременного периода сна.
O Синдром не-24-часового цикла сна и бодрствования.
Парасомнии — функциональные расстройства, связанные со сном, фазами сна и неполным пробуждением.
• Хождение во сне.
• Ночные страхи и тревожные сновидения.
• Энурез.
• Ночные эпилептические припадки.
• Другие функциональные расстройства сна.
Лечение
Лечение проводится в учетом основного заболевания, на фоне котороо возникли расстройства сна.
При аффективных нарушениях для нормализации сна лечение должно быть направлено на устранение основного психического расстройства и включает применение трициклических антидепрессантов или ингибиторов моноаминоксидазы преимущественно в ночное время. Сейчас разрабатываются некоторые новые не медикаментозные способы лечения, включая управление временем сна в течение суток. Описаны наблюдения некоторых больных с биполярными состояниями, у которых депривация фазы быстрого сна или предупреждение прогрессирующей фазы засыпания способствовало исчезновению депрессивного состояния.
Источник
