Пина глаз код по мкб

Примечание. Для определения категорий нарушения зрения см. нижеследующую таблицу.
Исключена: преходящая слепота (G45.3)
последние изменения: январь 2010
H54.0
Слепота бинокулярная
Нарушение зрения категории 3, 4, 5 обоих глаз
последние изменения: январь 2010
H54.1
Тяжелое нарушение зрения бинокулярное
Нарушение зрения категории 2.
последние изменения: январь 2010
H54.2
Умеренное нарушение зрения бинокулярное
Нарушение зрения категории 1
последние изменения: январь 2010
H54.3
Легкое нарушение зрения бинокулярное или его отсутствие
Нарушение зрения категории 0.
последние изменения: январь 2010
H54.4
Слепота монокулярная
Нарушение зрения категории 3, 4, 5 одного глаза и нарушение зрения категории 0, 1, 2 или 9 другого глаза
последние изменения: январь 2010
H54.5
Тяжелое нарушение зрения монокулярное
Нарушение зрения категории 2 одного глаза и нарушение зрения категории 0, 1 или 9 другого глаза
последние изменения: январь 2010
H54.6
Умеренное нарушение зрения монокулярное
Нарушение зрения категории 1 одного глаза и нарушение зрения категории 0 или 9 другого глаза
последние изменения: январь 2010
H54.7
Неуточненная потеря зрения
Нарушение зрения категории 9 БДУ Примечание. В нижеследующей таблице приведена классификация степени нарушения зрения, рекомендованная научной группой ВОЗ по предупреждению слепоты, Женева, 6-10 ноября 1972 г. (Серия технических докладов ВОЗ, N518, 1974). Термин «пониженное зрение» в рубрике H54 охватывает категории 1 и 2 приведенной таблицы, термин «слепота» — категории 3, 4 и 5, а термин «неопределенная потеря зрения» — категорию 9. Если учитывать также границы поля зрения, то пациенты с полем зрения не больше 10 градусов, но больше 5 градусов вокруг центральной зрительной оси, должны быть отнесены к категории 3, а пациенты с полем зрения не более 5 градусов вокруг центральной оси — к категории 4,даже если центральная острота зрения не нарушена.
——————————————————————-
Категория Острота зрения с максимально возможной коррекцией нарушения —————————————————-
зрения максимальный показатель минимальный показатель менее чем равен или более чем
——————————————————————-
1 6/18 6/60 3/10 (0,3) 1/10 (0,1) 20/70 20/200
2 6/60 3/60 1/10 (0,1) 1/20 (0,5) 20/200 20/400
3 3/60 1/60 (счет пальцев на расстоянии 1 м) 1/20 (0,05) 1/50 (0,02) 20/400 5/300 (20/1200)
4 1/60 (счет пальцев на расстоянии 1м) Светоощущение 1/50 (0,02) 5/300
——————————————————————-
5 Отсутствие светоощущения 9 Неопределенная или неуточненная
———————————————————————
удалено: январь 2010
H54.9
Неуточненное нарушение зрения (бинокулярное)
Нарушение зрения категории 9 БДУ
Примечание. В нижеследующей таблице приведена классификация степени нарушения зрения, рекомендованная Резолюцией Международного совета офтальмологии (2002 г.) и Рекомендациями Консультации ВОЗ по теме «Разработка стандартов для определения потери зрения и визуального функционирования» (сентябрь 2003 г.).
Для характеристики ухудшения зрения для кодов с H54.0 по H54.3, остроту зрения следует измерять с открытыми глазами, указывая коррекцию, если таковая имеется. Для характеристики ухудшения зрения для кодов H54.4 — H54.6 острота зрения должна измеряться монокулярно с указанием коррекции, если таковая имеется.
Если учитывать также границы поля зрения, то пациенты с полем зрения лучшего глаза, не превышающего 10° в радиусе вокруг центральной зрительной оси, должны быть отнесены к категории 3. Для монокулярной слепоты (H54.4) эта степень потери поля будет применяться к пораженному глазу.
| Категория | Представление остроты зрения на расстоянии | |
|---|---|---|
| Хуже чем: | Равно или лучше: | |
| 0 Легкое нарушение зрения или отсутствие | 6/18 3/10 (0.3) 20/70 | |
| 1 Умеренное нарушение зрения | 6/18 3/10 (0.3) 20/70 | 6/60 1/10 (0.1) 20/200 |
| 2 Тяжелое нарушение зрения | 6/60 1/10 (0.1) 20/200 | 3/60 1/20 (0.05) 20/400 |
| 3 Слепота | 3/60 1/20 (0.05) 20/400 | 1/60* 1/50 (0.02) 5/300 (20/1200) |
| 4 Слепота | 1/60* 1/50 (0.02) 5/300 (20/1200) | Light perception |
| 5 Слепота | Отсутствие восприятия света | |
| 9 | Неопределенная или неуказанная | |
| * или подсчет пальцев на расстоянии 1 метр. | ||
Примечание: термин «нарушение зрения» в категории H54 включает категорию 0 для умеренного или отсутствующего нарушения зрения, категорию 1 для умеренного ухудшения зрения, категорию 2 для тяжелого нарушения зрения, категории 3, 4 и 5 для слепоты и категорию 9 для неквалифицированных нарушений зрения. Термин «низкое зрение», включенный в предыдущую ревизию, был заменен категориями 1 и 2, чтобы избежать путаницы с теми, кто требует ухода за зрением.
добавлено: январь 2010
Источник
Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Инородные тела глаза.
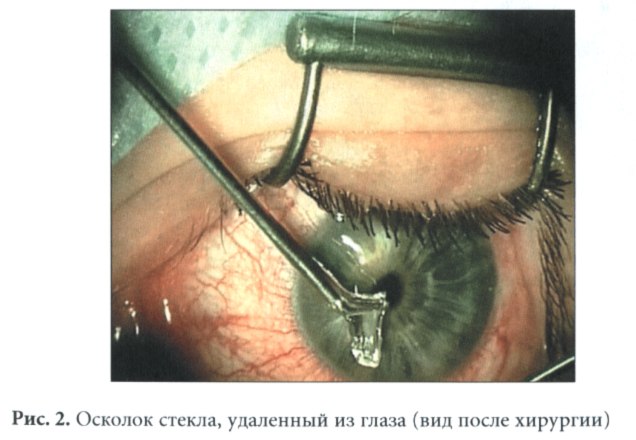
Инородное тело в глазу
Описание
Инородные тела глаза. Поверхностно или глубоко расположенные чужеродные предметы различных отделов придаточного аппарата глаза, глазницы и глазного яблока. Инородные тела глаза проявляют себя слезотечением, болью, гиперемией и отеком конъюнктивы, блефароспазмом. Для выявления инородных тел различной локализации может использоваться наружный осмотр глаз с выворотом век, биомикроскопия, офтальмоскопия, рентгенография орбиты, гониоскопия, диафаноскопия глаза и его придатков, УЗИ. Помощь при попадании инородных тел в глаз заключается в хирургической обработке раны, обильном промывании конъюнктивальной полости, направлении пострадавшего в офтальмологический стационар для извлечения попавшего в глаз предмета безоперационным или хирургическим путем.
Дополнительные факты
Инородные тела глаза являются довольно распространенной и серьезной проблемой в офтальмологии. Инородные тела глаза могут вызывать токсические и механические повреждения органа зрения, воспалительную реакцию (блефарит, конъюнктивит, кератит, увеит), кровоизлияния (гемофтальм), вторичные осложнения (глаукому, катаракту, отслойку сетчатки, эндо- и панофтальмит).
В зависимости от места внедрения чужеродных предметов различают инородные тела век, конъюнктивы, роговицы, глазницы и глазного яблока. По характеру инородные тела глаза делятся на магнитные (железосодержащие) и немагнитные (дерево, стекло, земля, песок, содержащие медь, алюминий и другие металлы ).
Инородные тела конъюнктивы.
Инородные тела слизистой глаза чаще всего представлены мелкими предметами: песчинками, частицами земли, металла, угля, камня, волосками, ресницами, жесткими волокнами некоторых растений В зависимости от силы внедрения инородные тела глаза могут оставаться на поверхности конъюнктивы или проникать в слизистую.
При нарушении целостности конъюнктивы инородное тело глаза вызывает образование инфильтрата или грануляции из лимфоцитов, гигантских и эпителиоидных клеток, напоминающей туберкулез конъюнктивы. Своевременно неудаленное инородное тело конъюнктивы может инкапсулироваться. Инородные тела слизистой глаза сопровождаются слезотечением, болью, светобоязнью, дискомфортом, блефароспазмом, конъюнктивитом. Выраженность конъюнктивальной инъекции может быть различной.
Диагностика инородного тела проводится в ходе тщательного наружного осмотра слизистой глаза с выворотом век. Рефлекторные мигательные движения и усиленное слезоотделение способствует перемещению свободно лежащих инородных тел глаз по конъюнктивальной полости; чаще всего частицы и осколки задерживается в бороздке, расположенной вдоль края века.
Поверхностно лежащие инородные тела глаз удаляют с конъюнктивы влажным ватным тампоном, смоченным в антисептическом растворе, или путем струйного промывания конъюнктивальной полости. При внедрении инородных тел глаз в ткани в полость конъюнктивы закапывают 0,5% р-р дикаина, затем посторонний предмет удаляют с помощью иглы, пинцета или желобоватого долотца. После извлечения инородного тела глаза назначают инстилляции раствора и закладывание мази сульфацетамида за веки в течение 3-4 дней.
После удаления инородного тела конъюнктивы явления раздражения глаза довольно быстро регрессируют; зрительная функция не страдает.
Инородные тела роговицы.
Попадающие в глаза инородные тела могут оставаться на поверхности роговицы или внедряться в нее на различную глубину. Это зависит от структуры и величины частиц, наличия у них острых зубцов или граней, силы и скорости попадания в глаз. Залегание инородного тела может быть поверхностным, срединным или глубоким. Среди глубоко проникающих в роговицу инородных предметов обычно встречаются частицы металла.
Инородные тела глаза нередко повреждают эпителий роговицы, способствуя проникновению инфекции и развитию кератита. Уже через несколько часов в тканях роговицы вокруг инородного тела образуется воспалительный инфильтрат, развивается перикорнеальная сосудистая инъекция. Глубоко расположенные инородные тала глаза могут одним концом проникать в переднюю камеру. Неизвлеченные поверхностные или срединно расположенные инородные тела роговицы со временем осумковываются или нагнаиваются. Жалобы включают боль, ощущения инородного тела («песчинки», «соринки») в глазу, слезотечение, светобоязнь, непроизвольное смыкание век, ухудшение зрения.
Характер и глубину залегания инородных тел роговицы глаза уточняют с помощью диафаноскопии, биомикроскопии. Обычно при офтальмологическом осмотре инородное тело роговицы глаза определяется в виде темной или серой блестящей точки, окруженной тонким ободком инфильтрата. Для исключения возможности проникновения инородных тел в переднюю камеру глаза проводится гониоскопия.
Удаление инородного тела роговицы производится после закапывания раствора анестетика: поверхностные частицы осторожно снимают влажным ватным тампоном; внедрившиеся глубоко в роговицу извлекают с помощью специального копья или желобоватого долотца. После извлечения осколка на глаз накладывается стерильная защитная повязка; рекомендуются инстилляции в конъюнктивальный мешок антисептических капель, закладывание за веко антибактериальных мазей. Также может потребоваться выполнение субконъюнктивальных инъекций антибиотиков.
При удалении инородных тел из роговицы глаза существует опасность прободения роговой оболочки или проталкивания извлекаемого предмета в переднюю камеру, поэтому все манипуляции должны проводиться в условиях медицинского учреждения опытным хирургом-офтальмологом.
После извлечения поверхностно расположенных инородных тел роговицы глаза, значимых последствий, как правило, не возникает. Глубокое повреждение роговицы глаза инородным телом в дальнейшем может привести к развитию неправильного астигматизма, помутнений роговой оболочки, снижению остроты зрения.
Инородные тела полости глаза.
Инородные тела полости глаза (внутриглазные инородные тела) встречаются 5-15% случаев всех повреждений глаз. При этом меньшая часть инородных тел задерживается в переднем отделе глаза (передней и задней камере, радужке, хрусталике, ресничном теле); большая часть попадает в задний отдел глаза (стекловидное тело, сосудистую оболочку).
Внутрь глаза чаще проникают металлические инородные тела (около 85%), реже попадают осколки стекла, камня, дерева. В зависимости от величины, химических свойств, микробного загрязнения, локализации и времени нахождения в глазу инородные тала могут вызывать патологические изменения: рецидивирующие иридоциклиты, стойкие помутнения и шварты в стекловидном теле, вторичную глаукому, дистрофию и отслойку сетчатки, халькоз и сидероз глаза. Инертные мелкие частицы могут осумковываться, не вызывая раздражения; инфицированные патогенной флорой предметы могут сопровождаться гнойным эндофтальмитом; ранение крупными осколками нередко приводит к размозжению и гибели глаза.
При попадании инородных тел внутрь глаза осмотр выявляет наличие входного отверстия в роговице, радужке, зрачке или склере – зияющего либо с сомкнутыми краями. При зиянии раны через нее могут выпадать внутренние оболочки, стекловидное тело, хрусталик. Нередко выявляется массивное кровоизлияние в переднюю камеру глаза. При проникновении инородного тела глаза через зрачок нередко отмечается травма хрусталика и его помутнение (вторичная катаракта).
Диагностика инородных тел глаза требует тщательного обследования с выполнением диафаноскопии, офтальмоскопии, биомикроскопии, гониоскопии, рентгенографии, УЗИ глаза, томографии. Для обнаружения металлических соколков проводится электролокация, магнитная проба.
Внутриглазные инородные тела подлежат удалению хирургическим путем. Для профилактики иридоциклита, панофтальмита, эндофтальмита назначаются субконъюнктивальные и внутримышечные инъекции антибиотиков.
Чаще всего инородные тела глаза удаляют через разрез лимба, роговицы или склеры (передним путем) с помощью специального глазного магнита, пинцета или шпателя. При расположении предмета в задней камере глаза производится иридэктомия или иридотомия с последующим извлечением осколка. При набухании хрусталика, развитии халькоза или катаракты показана экстракапсулярная или интракапсулярная экстракция хрусталика вместе с инородным телом. При гемо- и эндофтальмите производят витрэктомию; при крайне тяжелых повреждениях может потребоваться проведение энуклеации глаза.
После извлечения немагнитных или магнитных инородных тел из глаза проводят местное и системное лечение. При инородных телах полости глаза прогноз в отношении зрительной функции и сохранности самого глаза всегда серьезный.
Инородные тела глазницы.
Внедрение инородных тел в глазницу происходит через веки, конъюнктиву, при прободении глазного яблока. Среди попадающих сюда предметов встречаются осколки металла, стекла, камня, дерева, которые могут вызывать асептическое воспаление или гнойный процесс в орбите (флегмону глазницы).
Клиническая картина характеризуется наличием входного раневого отверстия, отечностью век и конъюнктивы, экзофтальмом, офтальмоплегией, локальной потерей кожной чувствительности, нарушением чувствительности роговицы. При повреждении стенок глазницы инородное тело глаза может проникнуть в носовую полость или придаточную пазуху. При повреждении инородным телом прямой мышца глаза возникает диплопия. В случае ранения зрительного нерва отмечается резкое снижение остроты зрения или слепота; при повреждении ветвей тройничного нерва наблюдается снижение чувствительности верхнего века, спастический заворот нижнего века, нейропаралитический кератит.
Основными методами выявления инородных тел глазницы служат рентгенография орбиты, рентгенография придаточных пазух носа, рентгенография костей черепа. При необходимости ведение пациента с инородным телом глаза осуществляется офтальмологом совместно с отоларингологом и неврологом.
Инородные тела глаза, расположенные близко к поверхности входного отверстия, удаляют после первичной хирургической обработки раны. В некоторых случаях может потребоваться проведение орбитотомии, фронтотомии, сфеноидотомии, этмоидотомии, гайморотомии. Обязательно назначается массивная антибактериальная терапия.
Прогноз зависит от локализации, величины и характера инородного тела глазницы, тяжести повреждений. В том случае, если отсутствует повреждение зрительного нерва, прогноз в отношении сохранности зрения благоприятный.
Профилактика
Чаще всего инородные тела попадают в глаза при несоблюдении техники безопасности, поэтому основные меры профилактики заключаются в использовании защитных очков во время проведения столярных, слесарных, сельскохозяйственных и других работ. При попадании инородного тела в глаз не следует пытаться удалить его самостоятельно – это может привести к миграции осколков, повреждению глубоких структур глаза и тяжелым осложнениям.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Что это такое?
Ангиопатия — это состояние сосудов сетчатки, при котором за счет нарушений их нервной иннервации изменяется капиллярное кровообращение. Это происходит из-за низкой наполняемости сосудов кровью или их продолжительного спазма.

Медицина не выделяет ангиопатию в самостоятельное заболевание, современные научные подходы относят ее к одному из проявлений основного заболевания. Подобный симптомокомплекс может быть следствием обменных или гормональных нарушений, травм и интоксикаций, а также последствием таких вредных привычек как табакокурение или наркомания.

Чаще всего ангиопатия диагностируется у взрослого населения (старше 30 лет), небольшой процент приходится на детские и юношеские формы патологии.
Данное состояние при своевременном его обнаружении и лечении является обратимым. Лишь в запушенных случаях недуг приводит к серьезным осложнениям:
- развитию дистрофии и атрофии сетчатки и зрительного нерва;
- снижению остроты и сужению полей зрения.

Стадии ангиопатии сетчатки
Лечение ангиопатии назначает врач-офтальмолог после тщательного обследования. Успех терапии напрямую зависит от процедур, направленных на избавление от фонового заболевания.
Код по МКБ-10
Согласно международной типологии болезней ангиопатия своего кода не имеет, так как ей не присвоен статус самостоятельного заболевания. Поэтому кодирование идет по той патологии, которая вызвала сосудистый дисбаланс в тканях сетчатки.
Это могут быть различные болезни:
- травматические повреждения глаз, лица, шеи, головы;
- высокое внутричерепное или артериальное давление;
- остеохондроз, спондилез шейного отдела;
- сахарный диабет;
- гипо- или авитаминозы;
- заболевания крови;
- атеросклероз, васкулиты;
- интоксикации микробными токсинами или отравления химическими веществами (радиацией);
- сильные физические и психоэмоциональные нагрузки, вызывающие продолжительное спазмирование капилляров;
- пресбиопия или дистрофия тканей в глазном аппарате.

Виды
Ангиопатии имеют свою классификацию:
1. Юношеская (болезнь Илза), относится к редким патологиям с невыясненной этиологией. Недуг поражает молодых людей и проявляется:
- воспалением капилляров и вен и разрастанием соединительных волокон в сетчатке;
- кровоизлияниями в ткани глаза;
Прогноз болезни серьезен, так как может спровоцировать отслоение сетчатки и частичную или полную потерю зрения, а также развитие катаракты или глаукомы.
2. Ангиопатия сетчатки по гипертоническому типу обусловлена высоким артериальным давлением у пациентов, из-за этого сосуды глаз часто находятся в суженом состоянии, что препятствует нормальному кровоснабжению сетчатки, часто протекает с выраженными изменениями на глазном дне.

3. Травматическая ангиопатия развивается при травмах головы, шеи или груди. Здесь возможно механическое сдавление вен и капилляров или повышение внутричерепного давления. Патология вызывает временную или длительную потерю остроты зрения, повреждение нервных сплетений, иннервирующих глаз, дистрофические изменения в клетках сетчатки и стекловидного тела.
4. Гипотонический тип недуга характеризуется переполнением сосудов кровью и их патологическим расширением, поэтому возникает риск повышенного тромбообразования, кровоизлияний в ткани глаза.
5. Диабетическая ангиопатия является следствием прогрессирования этой болезни. Неправильный клеточный метаболизм вызывает изменения в структуре сосудов (их истончение или ожирение), поэтому нормальная циркуляция крови по ним нарушается.
6. Возрастная форма недуга, возникает по причине старения организма, изношенные сосуды уже не справляются с нагрузками, снижается их тонус, появляются дистрофические изменения.
Бывают случаи, когда ангиопатии протекают по смешанному типу, т.е. их развитие вызывает целый «букет» внутренних болезней, например, сахарный диабет вкупе с атеросклерозом или артериальная гипертензия, протекающая на фоне ожирения. В таких случаях течение патологии усугубляется и требует более интенсивной медикаментозной терапии.
Ангиопатия сетчатки глаза у ребенка
Изменения тонуса сосудов глаз у детей в младенческом возрасте может наблюдаться при перемене положения тела или надрывном плаче. Это происходит из-за незрелости кровеносной и нервной системы малышей и не является патологией. О болезненном состоянии сосудов глаз у детей говорит длительный спазм вен и капилляров, диагностированный при обследовании в стационаре (роддоме, детской больнице) или в поликлинических условиях.

Наиболее распространенной причиной ангиопатии сетчатки обоих глаз у новорожденных выступает повышение внутричерепного давления. У более старших детей – это травмы, обменные нарушения, системные аутоиммунные заболевания и наследственные патологии.
Вызвать ангиоспазм глаз у детей могут:
- тяжелые вирусные заболевания и бактериальные инфекции (туберкулез, менингит, бруцеллез, осложненный грипп и др.);
- паразитарные заболевания (токсоплазмоз и запущенные глистные инвазии);
- отравления парами ртути, хлора и другими химическими веществами;
- воспалительные заболевания глаз и чрезмерные зрительные нагрузки в школе или дома (увлечение компьютерными играми, просмотром телепрограмм);
- почечные патологии;
- ревматизм;
- недостаток белковой пищи, витаминов или минеральных веществ;
- сильное физическое утомление, переаклиматизация, длительное нервное возбуждение.
Видео:
Симптомы
 Клинические признаки недуга проявляются:
Клинические признаки недуга проявляются:
- в снижении остроты зрения;
- в появлении мельканий, белых или темных пятен перед глазами, «огненных всполохов, молний, вспышек»;
- в повышенной утомляемости глаз при чтении, просмотре телевизора или работе на ПК;
- в образовании на слизистой глаз сеточки из капилляров, в покраснении конъюнктив, в обнаружении точечных кровоизлияний;
- в уменьшении полей бокового зрения;
- в ощущении пульсации внутри глаз;
- в патологических изменениях на глазном дне (при объективном осмотре врачом).
Лечение
Терапия ангиопатии проводится согласно фоновому заболеванию:
- Диабетическая форма патологии требует строгого соблюдения диеты и (или) систематического введения инсулина.
- Гипертоническая ангиопатия сетчатки обоих глаз лечится прежде всего препаратами, снижающими давление и сосудоукрепляющими средствами.
- Травматическая ангиопатия предполагает лечение в хирургическом стационаре, применение специальных манипуляций (шин, гипсования) или операций.

Для улучшения циркуляции крови в глазных сосудах при всех формах ангиопатии могут назначаться:
- Арбифлекс;
- Пентоксифиллин;
- Трентал;
- Вазонит.
К медикаментозным методам обычно добавляют физиопроцедуры:
- лазерную терапию;

- лечение магнитными импульсами;
- иглоукалывание.
К общеукрепляющим процедурам при этом состоянии относятся:
- соблюдение безуглеводной диеты;
- прогулки на свежем воздухе;
- легкие физические нагрузки (плавание, гимнастика);
- уменьшение зрительных нагрузок;
- применение витаминов.

Источник
