Пхэс код по мкб 10 у взрослых

Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Постхолецистэктомический синдром.
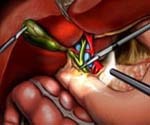
Постхолецистэктомический синдром
Описание
Постхолецистэктомический синдром – это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Он включает нарушения моторики сфинктера Одди (мышечный жом выходного отверстия общего желчного протока в двенадцатиперстную кишку) и нарушение двигательной функции самой двенадцатиперстной кишки. Чаще всего возникает нарушение тонуса сфинктера Одди по типу гипотонии или гипертонии. Однако, к постохолецистэктомическому синдрому относят и состояния, причины которых не были устранены во время операции. Это оставленные в протоках камни, стенозирующий папиллит или стеноз желчного протока, кисты желчных протоков и другие механические препятствия в желчных протоках, которые могли быть устранены во время операции, но по различным причинам остались незамеченными. Вследствие оперативного вмешательства могли произойти повреждения желчных путей, сужения и рубцовые изменения желчных протоков. Иногда встречается неполное удаление желчного пузыря, или патологический процесс развивается в культе протока желчного пузыря.
Классификация
Общепризнанной классификации постхолецистэктомического синдрома нет. Чаще в повседневной практике используется следующая систематизация:
1. Рецидивы камнеобразования общего желчного протока (ложные и истинные).
2. Стриктуры общего желчного протока.
3. Стенозирующий дуоденальный папиллит.
4. Активный спаечный процесс (ограниченный хронический перитонит) в подпеченочном пространстве.
5. Билиарный панкреатит (холепанкреатит).
6. Вторичные (билиарные или гепатогенные) гастродуоденальные язвы.
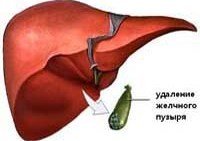
Постхолецистэктомический синдром
Симптомы
• тяжесть и тупые боли в правом подреберье,.
• непереносимость жирной пищи,.
• отрыжка горечью,.
• сердцебиение,.
• потливость.
Горькая отрыжка. Изжога. Истощение. Отрыжка. Понос (диарея). Рвота. Рвота желчью. Тошнота. Тошнота после еды.
Причины
Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни, которые протекают дальше после оперативного лечения. Это хронический панкреатит, гепатит, холангит, дуоденит и гастрит. Считается, что наиболее частой причиной постхолецистэктомического синдрома бывают камни в желчных протоках. Камни могут быть незамеченными и оставленными в протоках во время операции или вновь образованными. Пациенты жалуются на боли в правом подреберье, которые носят приступообразный характер и сопровождаются или не сопровождаться желтухой. В период приступа может обнаруживаться потемнение мочи. При оставленных камнях первые признаки болезни появляются вскоре после оперативного лечения, а для вновь образованных камней требуется время.
Причиной постхолецистэктомического синдрома может стать нарушение тонуса и двигательной функции двенадцатиперстной кишки или непроходимость двенадцатиперстной кишки.
Лечение
Лечение больных с постхолецистэктомического синдрома должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей (протоки и сфинктеры), желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания, явились поводом для обращения к врачу.
Назначается частое дробное питание (5–7 раз в день), соблюдение диеты с низким содержанием жира (40–60 г в сутки растительных жиров), исключение жареных, острых, кислых продуктов. Для обезболивания можно применять дротаверин, мебеверин. В случаях, когда испробованы все медикаментозные варианты, а эффект от лечения отсутствует, для восстановления проходимости желчных путей проводится оперативное лечение. Для устранения относительной ферментативной недостаточности, улучшения переваривания жиров применяют ферментные препараты, содержащие желчные кислоты (фестал, панзинорм форте) в среднесуточных дозах. Наличие скрытых, а тем более явных нарушений переваривания жиров подразумевает длительное применение ферментов как с лечебной, так и с профилактической целями. Поэтому продолжительность курса лечения индивидуальна. Нередко удаление желчного пузыря сопровождается нарушением кишечного биоценоза. Для восстановения кишечной микрофлоры вначале назначаются антибактериальные лекарственные средства (доксициклин, фуразолидон, метронидазол, интетрикс), короткими 5–7-дневными курсами (1–2 курса). Затем проводится лечение препаратами, восстанавливающими кишечный микробный пейзаж, способствующими росту нормально микрофлоры (например, бифидумбактерин, линекс). В течение 6 месяцев после удаления желчного пузыря больные должны находиться под врачебным контролем. Санаторно-курортное лечение целесообразно рекомендовать не ранее чем через 6–12 месяцев после операции.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Классификация
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
K91,5 Постхолецистэктомический синдром.

K91.5 Постхолецистэктомический синдром
Синонимы диагноза
Постхолецистэктомический синдром, состояние после удаления желчного пузыря.
Описание
Постхолецистэктомический синдром – это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Он включает нарушения моторики сфинктера Одди (мышечный жом выходного отверстия общего желчного протока в двенадцатиперстную кишку) и нарушение двигательной функции самой двенадцатиперстной кишки. Чаще всего возникает нарушение тонуса сфинктера Одди по типу гипотонии или гипертонии. Однако, к постохолецистэктомическому синдрому относят и состояния, причины которых не были устранены во время операции. Это оставленные в протоках камни, стенозирующий папиллит или стеноз желчного протока, кисты желчных протоков и другие механические препятствия в желчных протоках, которые могли быть устранены во время операции, но по различным причинам остались незамеченными. Вследствие оперативного вмешательства могли произойти повреждения желчных путей, сужения и рубцовые изменения желчных протоков. Иногда встречается неполное удаление желчного пузыря, или патологический процесс развивается в культе протока желчного пузыря.

K91.5 Постхолецистэктомический синдром
Классификация
Общепризнанной классификации постхолецистэктомического синдрома нет. Чаще в повседневной практике используется следующая систематизация:
1. Рецидивы камнеобразования общего желчного протока (ложные и истинные).
2. Стриктуры общего желчного протока.
3. Стенозирующий дуоденальный папиллит.
4. Активный спаечный процесс (ограниченный хронический перитонит) в подпеченочном пространстве.
5. Билиарный панкреатит (холепанкреатит).
6. Вторичные (билиарные или гепатогенные) гастродуоденальные язвы.
Симптомы
* тяжесть и тупые боли в правом подреберье,.
* непереносимость жирной пищи,.
* отрыжка горечью,.
* сердцебиение,.
* потливость.
Причины
Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни, которые протекают дальше после оперативного лечения. Это хронический панкреатит, гепатит, холангит, дуоденит и гастрит. Считается, что наиболее частой причиной постхолецистэктомического синдрома бывают камни в желчных протоках. Камни могут быть незамеченными и оставленными в протоках во время операции или вновь образованными. Пациенты жалуются на боли в правом подреберье, которые носят приступообразный характер и сопровождаются или не сопровождаться желтухой. В период приступа может обнаруживаться потемнение мочи. При оставленных камнях первые признаки болезни появляются вскоре после оперативного лечения, а для вновь образованных камней требуется время.
Причиной постхолецистэктомического синдрома может стать нарушение тонуса и двигательной функции двенадцатиперстной кишки или непроходимость двенадцатиперстной кишки.
Лечение
Лечение больных с постхолецистэктомического синдрома должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей (протоки и сфинктеры), желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания, явились поводом для обращения к врачу.
Назначается частое дробное питание (5–7 раз в день), соблюдение диеты с низким содержанием жира (40–60 г в сутки растительных жиров), исключение жареных, острых, кислых продуктов. Для обезболивания можно применять дротаверин, мебеверин. В случаях, когда испробованы все медикаментозные варианты, а эффект от лечения отсутствует, для восстановления проходимости желчных путей проводится оперативное лечение. Для устранения относительной ферментативной недостаточности, улучшения переваривания жиров применяют ферментные препараты, содержащие желчные кислоты (фестал, панзинорм форте) в среднесуточных дозах. Наличие скрытых, а тем более явных нарушений переваривания жиров подразумевает длительное применение ферментов как с лечебной, так и с профилактической целями. Поэтому продолжительность курса лечения индивидуальна. Нередко удаление желчного пузыря сопровождается нарушением кишечного биоценоза. Для восстановения кишечной микрофлоры вначале назначаются антибактериальные лекарственные средства (доксициклин, фуразолидон, метронидазол, интетрикс), короткими 5–7-дневными курсами (1–2 курса). Затем проводится лечение препаратами, восстанавливающими кишечный микробный пейзаж, способствующими росту нормально микрофлоры (например, бифидумбактерин, линекс). В течение 6 месяцев после удаления желчного пузыря больные должны находиться под врачебным контролем. Санаторно-курортное лечение целесообразно рекомендовать не ранее чем через 6–12 месяцев после операции.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Автор Чураева Екатерина Сергеевна На чтение 7 мин.
 В среднем у трети пациентов, перенёсших удаление желчного пузыря, формируются различные осложнения. Последствия холецистэктомий в виде функциональных и органических изменений приводят к неэффективности операций и снижению качества жизни пациентов. Широкое распространение и важность проблемы определяет значимость постхолецистоэктомического синдрома.
В среднем у трети пациентов, перенёсших удаление желчного пузыря, формируются различные осложнения. Последствия холецистэктомий в виде функциональных и органических изменений приводят к неэффективности операций и снижению качества жизни пациентов. Широкое распространение и важность проблемы определяет значимость постхолецистоэктомического синдрома.
Послеоперационный синдром
После холецистэктомии сохранившиеся органы берут на себя роль желчного пузыря. Происходит адаптация желчных путей. В литературе описаны случаи повторных болей и регенерации желчного пузыря. Появление подобных симптомов после хирургического вмешательства приводит к введению нового термина.
Постхолецистэктомический синдром подчеркивает связь всех расстройств с проведённым лечением. В случае отсутствия патологических изменений в организме такое состояние носит временный характер. В практике врачу необходимо выяснить точную причину заболевания. Для диагностики применяется следующая классификация постхолецистэктомического синдрома:
- Механические препятствия в желчных путях – то, что не удалось устранить во время операции.
- Сопутствующее воспаление органов желчевыделительной системы.
- Заболевания других органов и систем.
Код МКБ
По МКБ 10 постхолецистэктомический синдром имеет код К91.5. Это группа осложнений после медицинских вмешательств, куда также относятся болезни желудка и кишечника.
Причины
 Чаще всего причиной осложнений в форме постхолецистэктомического синдрома являются воспалительные заболевания органов желчевыделительной системы. Такие заболевания выявлены у 60% пациентов. В основном это гепатит, панкреатит и дуоденит. Причиной часто бывает заражение описторхами. При поражении желчных путей всегда страдает печень. В лучшем случае патологический процесс ограничивается воспалением, но может развиваться цирроз. При хроническом течении такие изменения относят к послеоперационному синдрому.
Чаще всего причиной осложнений в форме постхолецистэктомического синдрома являются воспалительные заболевания органов желчевыделительной системы. Такие заболевания выявлены у 60% пациентов. В основном это гепатит, панкреатит и дуоденит. Причиной часто бывает заражение описторхами. При поражении желчных путей всегда страдает печень. В лучшем случае патологический процесс ограничивается воспалением, но может развиваться цирроз. При хроническом течении такие изменения относят к послеоперационному синдрому.
Второй причиной являются механические препятствия, что соответствует каждому пятому осложнению. В этом случае причиной являются оставшиеся после первой операции камни. Существует вероятность и повторного камнеобразования, однако это происходит в течение нескольких лет. Если камни обнаружены в течение года после операции, значит они не были диагностированы во время хирургического вмешательства.
Диагностические ошибки, как правило, связаны с неполным обследованием больного.
К механическим причинам постхолецистэктомического синдрома относят избыточную культю пузыря. Если после удаления органа остаётся значительный карман, формируется остаточный желчный пузырь. Он может содержать остатки камней, что приводит к сохранению болей.
Случается, что во время операции происходит травма желчных путей. Это редкое осложнение, но лапароскопическая методика способствует таким травмам.
Симптомы
Наличие болей после операции обычно считается нормальным, что связано с образованием спаек. Если симптомы становятся более выраженными, следует подозревать наличие осложнений.
Симптомы постхолецистэктомического синдрома мало чем отличаются от проявлений исходных заболеваний. При пузырной и печеночной коликах боль отдаёт в правую половину груди, при воспалении поджелудочной железы обычно опоясывающего характера.
Пожелтение кожных покровов свидетельствует о нарушении оттока желчи. Это способствует накоплению ферментов в крови. Отличительной особенностью истинной желтухи является желтизна глазных яблок. Желтуха наблюдается не всегда, часто механическая закупорка протоков протекает скрытно. В этих случаях меняется цвет каловых масс и мочи. Стул становится светлым, а моча наоборот приобретает цвет «тёмного пива».
Травмы желчных путей во время операции могут стать причиной образования свищей. У пациентов выряжена слабость, отсутствует аппетит. Больные теряют в весе, появляется бледность кожи и слизистых, падает давление. В случае подобного течения постхолецистэктомического синдрома состояние пациентов тяжелое, но такие осложнения редки.
 Причины постхолецистэктомического синдрома
Причины постхолецистэктомического синдрома
В большинстве случаев симптомы и лечение постхолецистэктомических состояний зависят от того, что стало причиной операции.
Клинические рекомендации по лечению
Для лечения постхолецистэктомического синдрома применяют медикаментозную терапию и повторные операции. Консервативное лечение необходимо в случае воспалительных заболеваний. Клинические рекомендации включают меры, направленные на облегчение симптомов и воздействующие на причину заболевания. Применяют болеутоляющие и противовоспалительные препараты. В случае бактериальной инфекции применяют антибиотики.
При явлениях дисбактериоза, назначают пре- и пробиотики.
Если в основе заболевания находят механические причины, то прибегают к повторным операциям. Такие вмешательства длительные и трудные. Пациентам сложно решиться на повторную операцию, хирургам тяжело ориентироваться в изменённой анатомии. Несмотря на это, повторная операция бывает важнее, чем первая.
Купирование обострений
Симптомы обострений постхолецистэктомического синдрома складываются из болей и желтухи. Медикаментозное лечение направлено на купирование болей, устранить причину зачастую возможно только при повторных операциях. Для экстренного снятия болевого синдрома применяют спазмолитики. Препараты выбора – Но-шпа и Платифиллин. Но-шпу, или её аналог – дротаверин, удобно принимать в таблетках. Такой вариант подходит при умеренной боли.
При интенсивной боли и неэффективности таблеток применяют подкожные инъекции растворов. Таким образом достигается быстрый и продолжительный эффект.
Диета после удаления желчного пузыря
Диета при постхолецистэктомическом синдроме исключает жирные и острые продукты. Такая пища провоцирует обильное желчеотделение и появление болей. Еда всухомятку также способствует рецидивам. Питаться следует регулярно, но не стоит переедать. Здесь работает принцип – меньше, но чаще.
Основу рациона составляют крупы, супы и овощи. Жареное мясо при постхолецистэктомическом синдроме противопоказано, предпочтительно варёное или приготовленное на пару. Подобный рацион вполне разнообразный, а главное не принесёт проблем в будущем.
 Диета исключает жирные и вредные продукты
Диета исключает жирные и вредные продукты
Образ жизни
Критическим в лечении и профилактике является здоровый образ жизни и отказ от вредных привычек. Следует отказаться от алкоголя и сигарет, придерживаться рекомендаций диеты и следить за состоянием после операции. Ведущую роль в успешном лечении постхолецистэктомического синдрома играет настрой и осознанность заболевшего человека.
Прогноз
Прогноз при адекватном лечении благоприятный. Своевременная диагностика и правильная тактика лечения обеспечивает полное выздоровление.
Удаление желчного пузыря
Удаление желчного пузыря – холецистэктомия, рутинная операция. Впервые подобную методику осуществил немецкий хирург Карл Лангенбух в 1882 году. Более чем за вековую историю проведены сотни миллионов операций. Это основной метод лечения острого холецистита и желчнокаменной болезни. В Европе их количество приближается к 200 тыс. ежегодно, и число растёт.
Однако не все после операции выздоравливают. В литературе стали появляться сообщения о возобновлении симптомов после проведённых операций. Окончательно не установлено, как такие операции влияют на человека. Новые технологии не приводят к снижению неудач, но помогают выявить причину осложнений.
После холецистэктомии в желчевыделительной системе происходит функциональная перестройка. Такие изменения происходят и при неработающем желчном пузыре и могут формироваться без операции.
Хирургическое вмешательство однозначно приводит к структурным изменениям, что в раннем периоде сопровождается болью и становится причиной долгосрочных осложнений, которые получили групповое название «постхолецистэктомический синдром».
Операция холецистэктомии
 Благодаря современным методам удаётся снизить риск оперативного вмешательства. Золотым стандартом считают лапароскопическую холецистэктомию. Её выполняют 80% пациентов с неосложнённым течением болезни.
Благодаря современным методам удаётся снизить риск оперативного вмешательства. Золотым стандартом считают лапароскопическую холецистэктомию. Её выполняют 80% пациентов с неосложнённым течением болезни.
Суть операции заключается в введении инструментов в брюшную полость через небольшие проколы. Так снижается травматичность хирургического вмешательства. Трудоспособность восстанавливается в течение двух недель, а косметический дефект после таких операций незначителен. Лапароскопическая техника также позволяет лечить пациентов старше 70 лет.
В тяжёлых случаях требуется лапаротомная операция. Через широкий разрез врач оценивает состояние соседних органов и выбирает дальнейшую тактику. Исходя из анатомического строения желчного пузыря, существует два метода холецистэктомии:
- от шейки – в этом случае отсутствует кровотечение и истечение желчного содержимого;
- от дна – так осуществляют операцию если имеется выраженный рубцовый процесс.
В результате стандартных полостных операций формируются шрамы до 10 см. Для лучшего эстетического эффекта применяют мини-доступы. Такой метод занимает промежуточное положение между лапароскопическими и лапаротомными доступами. Операция выполняется под местной анестезией, что способствует легкому послеоперационному периоду. Хирург имеет возможность комплексно оценить состояние желчевыделительной системы, однако шрам не превышает 5 см.
Заключение
- Постхолецистэктомический синдром – диагноз исключения. Он устраивает и врачей, и пациентов, хотя ни о чём по факту не говорит.
- Не стоит все симптомы оправдывать перенесённой операцией, следует искать причину болезни.
- Строго говоря, постхолецистэктомический синдром – это общее понятие для широкого круга разнообразных патологий, большую роль в развитии которых играют как особенности организма, так и несовершенство существующих методов операций.
Источник
