Персистирующая форма фибрилляции код по мкб 10
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Фибрилляция предсердий (ФП) — хаотические, нерегулярные возбуждения отдельных предсердных мышечных волокон или групп волокон с утратой механической систолы предсердий и нерегулярными, не всегда полноценными возбуждениями и сокращениями миокарда желудочков. Клиническая характеристика — мерцательная аритмия.
Код по международной классификации болезней МКБ-10:
- I48 Фибрилляция и трепетание предсердий
Причины
Этиология • Ревматические пороки сердца • ИБС • Тиреотоксическое сердце • Кардиомиопатии • Артериальная гипертензия • Миокардиодистрофия • ХОБЛ • ТЭЛА • Состояние после аортокоронарного шунтирования • Ваготония • Гиперсимпатикотония • Гипокалиемия • Идиопатическая ФП • Комбинации этиологических факторов.
Классификация • Впервые выявленная •• Пароксизмальная — продолжительностью до 7 дней, купируется самостоятельно •• Персистирующая — продолжительность обычно более 7 дней, самостоятельно не купируется •• Постоянная форма: кардиоверсия (КВ) неэффективна или не показана • По частоте желудочковых ответов •• Тахисистолическая форма — ФП с частотой активации желудочков более 90 в минуту •• Нормосистолическая форма ¾ с частотой сокращения желудочков 60–90 в минуту •• Брадисистолическая форма — ФП с частотой сокращения желудочков менее 60 в минуту • Особые формы •• ФП при синдроме Вольффа–Паркинсона–Уайта •• ФП при синдроме слабости синусно — предсердного узла (синдром бради — тахикардии) •• ФП при полной АВ — блокаде (синдром Фредерика) • По ЭКГ — параметрам •• Крупноволновая ФП — амплитуда волн ff более 0,5 мВ, частота 350–450 в минуту. Комплексы QRS неодинаковы по форме •• Средневолновая ФП — амплитуда волн ff меньше 0,5 мВ, частота 500–700 в минуту •• Мелковолновая — трудно различимые волны ff.
Симптомы (признаки)
Клинические проявления • Варьируют от умеренной слабости, чувства сердцебиения, одышки, головокружения и быстрой утомляемости до тяжёлой сердечной недостаточности, приступов стенокардии, обмороков • Наиболее сильно выражены субъективные ощущения при диастолической дисфункции миокарда, а также тахисистолии или брадисистолии.
Диагностика
Дифференциальная диагностика • Трепетание предсердий — меньшая частота, сокращения более регулярные • Предсердная многофокусная пароксизмальная тахикардия характеризуется синхронной деполяризацией предсердий, однако водителями ритма выступают два или более эктопических очага в предсердиях, поочерёдно генерирующие импульсы. Предсердные политопные тахикардии часто наблюдают при тяжёлых заболеваниях лёгких, интоксикации сердечными гликозидами, ИБС и эмболии лёгочной артерии. Характерны изменчивость зубца Р и неодинаковые интервалы R–R.
Лечение
ЛЕЧЕНИЕ
Лечебная тактика • Оценка состояния кровообращения • Проведение электроимпульсной терапии (ЭИТ) по неотложным показаниям • Фармакологическая КВ — при отсутствии срочных показаний или необходимых условий для проведения ЭИТ • Фармакологический контроль за ЧСС перед проведением КВ и при постоянной форме ФП • При длительности ФП более 2 сут — назначение непрямых антикоагулянтов в течение 3–4 нед до и после КВ (исключение — больные с идиопатической ФП моложе 60 лет) •• Предупреждение рецидивов ФП.
Восстановление синусового ритма — противопоказания: • Продолжительность ФП больше 1 года — нестойкий эффект КВ не оправдывает риска её проведения • Атриомегалия и кардиомегалия (митральный порок, дилатационная кардиомиопатия, аневризма левого желудочка) — КВ проводят только по неотложным показаниям • Брадисистолическая форма ФП — после устранения ФП часто обнаруживают синдром слабости синусно — предсердного узла или АВ — блокаду • Наличие тромбов в предсердиях • Некорригированный тиреотоксикоз.
ЭИТ
• Показания — ФП с признаками нарастающей сердечной недостаточности, резким падением АД, отёком лёгких.
• Методика проведения — см. Кардиоверсия электрическая.
• Прогноз — устранение ФП в 95% случаев.
• Осложнения КВ •• Тромбоэмболия при продолжительном пароксизме ФП (в течение 2–3 дней и больше) вследствие образования внутрипредсердных тромбов (так называемые нормализационные тромбоэмболии) ••• Перед электрической КВ (равно как и перед фармакологической) при длительности ФП более 2 сут рекомендован 3–4 — недельный курс терапии непрямыми антикоагулянтами с целью профилактики тромбоэмболий ••• Чреспищеводная ЭхоКГ, проведённая до ЭИТ, позволяет исключить тромб, расположенный в ушке левого предсердия (наиболее частая локализация внутрипредсердных тромбов) и провести раннюю КВ на фоне введения гепарина с последующим назначением непрямых антикоагулянтов в течение 3–4 нед •• Асистолия предсердий — см. Асистолия предсердий.
Фармакологическая КВ наиболее эффективна при раннем восстановлении синусового ритма (длительность ФП 7 дней и менее). Введение антиаритмических препаратов следует проводить под постоянным ЭКГ — мониторированием на фоне коррекции гипокалиемии и гипомагниемии.
• Прокаинамид 10–15 мг/кг в/в, инфузия со скоростью 30–50 мг/мин, см. Трепетание предсердий. При почечной недостаточности дозу препарата снижают.
• Пропафенон 2 мг/кг в/в в течение 5–10 мин. Внутрь 450–600 мг одномоментно или по 150–300 мг 3 р/сут в течение 1–2 нед. Показан при отсутствии или минимально выраженных структурных изменениях миокарда.
• Амиодарон 5 мг/кг в/в капельно за 10–15 мин (скорость 15 мг/мин) или 150 мг за 10 мин, затем либо инфузия 1 мг/кг в течение 6 ч, либо внутрь 30 мг/кг (10–12 таблеток) однократно, либо 600–800 мг в день в течение 1 нед, затем 400 мг в день в течение 2–3 нед. Показан пациентам со сниженной сократительной функцией миокарда.
• Эффективно сочетание хинидина по 200 мг внутрь 3–4 р/сут с верапамилом по 40–80 мг внутрь 3–4 р/сут. Синусовый ритм восстанавливается у 85% больных на 3–11 — й день.
Контроль за ЧСС при постоянной форме ФП и перед КВ: выбор препарата определяет основная патология (тиреотоксикоз, миокардит, ИМ и др.), а также выраженность сердечной недостаточности.
• Верапамил. Особенно показан при сопутствующих ХОБЛ, поражении периферических артерий. Возможно развитие артериальной гипотензии. Противопоказано сочетание с b — адреноблокаторами в/в. Схемы: •• в/в 5–10 мг в течение 2–3 мин, при необходимости повторить через 30 мин ещё 5 мг в/в, начальный эффект может быть поддержан при инфузии препарата с постоянной скоростью 0,005 мг/кг/мин ••• внутрь по 40–80–160 мг 3 р/сут.
• Дилтиазем — в/в 25 мг в течение 2–3 мин или в/в капельно со скоростью 0,05–0,2 мг/мин. Внутрь по 120–360 мг в день.
• b — Адреноблокаторы. Показаны при гиперсимпатикотонии, тиреотоксикозе. Возможно развитие артериальной гипотензии. Препараты: пропранолол в/в медленно за 5–10 мин 1–12 мг под контролем АД или метопролол 5–15 мг в/в. Внутрь по 20–40–80 мг пропранолола 3–4 р/сут.
• Сердечные гликозиды показаны при постоянной форме ФП, особенно при ФП со сниженной систолической функцией желудочков; противопоказаны при наличии синдрома Вольффа–Паркинсона–Уайта •• Быстрый темп насыщения ••• Дигоксин 0,5 мг в/в в течение 5 мин, через 4 ч дозу повторяют, затем по 0,25 мг дважды с интервалом 4 ч (всего 1,5 мг за 12 ч) ••• Дигоксин 0,5 мг в/в в течение 5 мин, затем 0,25 мг каждые 2 ч (4 раза) ••• При развитии интоксикации сердечными гликозидами — р — р калия хлорида в/в капельно, см. Интоксикация сердечными гликозидами •• Средний темп насыщения ••• Внутривенная инфузия 1 мл 0,025% р — ра дигоксина (или 1 мл 0,025% р — ра строфантина К) и 20 мл 4% р — ра калия хлорида в 150 мл 5% р — ра глюкозы со скоростью 30 капель/мин ежедневно •••• Дигоксин сначала 0,75 мг внутрь, далее по 0,5 мг каждые 4–6 ч. Средняя доза для насыщения — 2,5 мг.
• При неэффективности монотерапии дигоксином, b — адреноблокаторами и блокаторами кальциевых каналов следует использовать их различные комбинации. При сочетании верапамила с дигоксином уровень последнего в крови может значительно возрасти ¾ следует уменьшить дозу дигоксина.
Лечение ФП на фоне синдрома Вольффа–Паркинсона–Уайта — см. Синдром Вольффа–Паркинсона–Уайта.
Профилактика рецидивов
• Подбор доз антиаритмических препаратов (амиодарона, хинидина, прокаинамида, этацизина, пропафенона и др.) с контролем показателей гемодинамики и ЭКГ. Длительный приём антиаритмических препаратов, особенно Iс подкласса, для профилактики ФП повышает летальность у пациентов с постинфарктным кардиосклерозом и нарушенной сократительной функцией миокарда (см. Аритмии сердца).
• Лечение основного заболевания.
• Устранение факторов, провоцирующих аритмию, таких как психоэмоциональное напряжение, усталость, стрессы, употребление алкоголя, кофе и крепкого чая, курение, гипокалиемия, висцеро — кардиальные рефлексы при заболеваниях органов брюшной полости, анемия, гипоксемия и др.
Хирургическое лечение применяют при выраженных клинических проявлениях и неэффективности лекарственной терапии • Альтернативный метод — радиочастотная катетерная деструкция предсердно — желудочкового узла с имплантацией постоянного ЭКС (при неэффективности контроля за ЧСС фармакологическими препаратами или выраженными побочными реакциями) • Радиочастотная деструкция устьев лёгочных вен при ФП, обусловленной наличием очагов автоматизма в этой зоне • Имплантация предсердных дефибрилляторов, автоматически регистрирующих и устраняющих приступы ФП посредством генерации электрического импульса • Открытые операции «коридор» и «лабиринт», а также изоляцию устьев лёгочных вен выполняют обычно в сочетании другими вмешательствами на открытом сердце (протезированием клапанов и пр.). В небольшом числе клиник эти же процедуры выполняют эндоваскулярно.
Осложнения • Кардиогенный эмболический инсульт • Эмболия периферических артерий • Кровоточивость при терапии антикоагулянтами.
Течение и прогноз • Риск инсульта небольшой при длительной терапии антикоагулянтами • ФП увеличивает риск летального исхода от сердечно — сосудистых заболеваний.
Синоним. Мерцательная аритмия.
Сокращения • ФП — фибрилляция предсердий • ЭИТ — электроимпульсная терапия • КВ ¾ кардиоверсия.
МКБ-10 • I48 Фибрилляция и трепетание предсердий
Источник
Справочник болезней
«Если болезнь не захвачена в начале, то запоздалые средства бесполезны» Овидий
ОПРЕДЕЛЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Фибрилляция предсердий — прогрессирующая тахиаритмия с некоординированной активацией и неэффективными сокращениями предсердий, ассоциирующаяся с повышением риска тромбоэмболий (AHA/ACC/HRS, с дополнением).
Электрофизиологические факторы
ФАКТОРЫ РИСКА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Поражение предсердий
• Гипертоническое сердце.
• Кардиомиопатии (первичные, вторичные), миокардит, перикардит.
• Пороки сердца: митрального клапана, дефект межпредсердной перегородки.
• Легочное сердце (острое, хроническое).
• Операции на сердце: коронарное шунтирование, митральная вальвулотомия, протезирование митрального клапана.
Другие аритмии
• Синдром слабости синусового узла.
• Дополнительные АВ пути (синдром WPW).
• Тахиаритмии: трепетание предсердий, предсердные тахикардии, АВ реципрокная тахикардия.
Системные нарушения
• Гипертиреоз, феохромоцитома, диабет, ХОБЛ, хроническая болезнь почек.
• Метаболические нарушения: гипокалиемия, гипоксия, алкогольная интоксикация.
• Субарахноидальное кровоизлияние, большой инсульт.
• Лекарства: сердечные гликозиды, симпатомиметики, теофиллин.
Врожденные
• Моногенные: кардиомиопатии (синдромы короткого/удлиненного QT, Бругады, гипертрофическая кардиомиопатия).
• Полигенные (идиопатические): около 30%.
Фиброз предсердий и течение аритмии
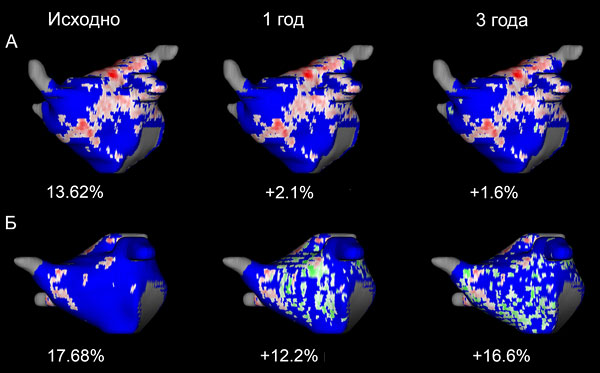
Отсутствие роста фиброза и рецидивов (А), прогрессирование фиброза с рецидивами (Б) после абляции. Gal P, Marrouche N. Eur Heart J. 2017;38:14–9.
СИМПТОМЫ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
• Утомляемость.
• Сердебиение.
• Одышка.
• Гипотензия.
• Головокружение, синкопе.
• Сердечная недостаточность.
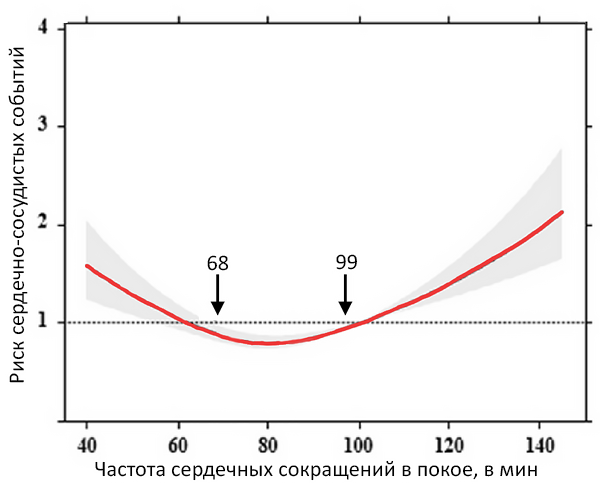
Прогноз фибрилляции предсердий

Proietti M, et al. EP Europace. 2017;19:72.
КЛАССИФИКАЦИЯ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ (ESC; EHRA)
Течение (МКБ-10)
• Пароксизмальная (I48.0): <7 сут.
• Персистирующая (I48.1): >7 сут.
• Длительно персистирующая (I48.1): >12 мес.
• Постоянная (I48.2): отказ от восстановления синусового ритма.
Симптомы (EHRA)
• 1 класс: нет симптомов.
• 2а класс: повседневная активность не ограничена симптомами.
• 2b класс: повседневная активность не ограничена, но симптомы ФП беспокоят пациента (показан контроль ритма).
• 3 класс: повседневная активность ограничена симптомами.
• 4 класс: повседневная активность невозможна.
Осложнения
• Кардиоэмболический инсульт.
• Периферические тробомбоэмболии (почек, селезенки, нижних конечностей).
• Кардиомиопатия.
• Сердечная недостаточность.
Изменение индекса массы тела и риск фибрилляции предсердий
Feng T, et al. Europ Heart J. 2019;34:2859–66.
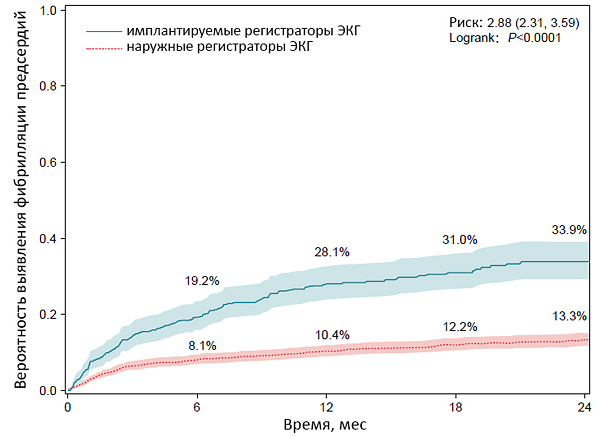
ДИАГНОСТИКА АРИТМИИ
• ЭКГ покоя (длительная запись в отведении II или V1).
• Tонометры с детектором фибрилляции предсердий.
• Холтеровское мониторирование ЭКГ 24 ч – 7 сут (длительность эпизода ≥30 с).
• Событийное мониторирование ЭКГ.
• Регистрация ЭКГ с помощью мобильных устройств.
• Многодневная регистрация с помощью портативных мониторов ЭКГ.
• Имплантируемые устройства для длительной регистрации ЭКГ (Reveal).
Электрокардиограмма
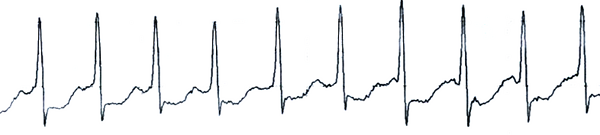
Сердцебиение, слабость, пресинкопе у женщины 73 лет.
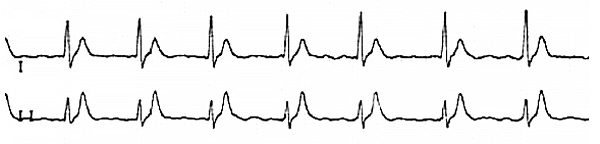
Фибрилляция предсердий у пациента с синдромом короткого интервала QT.
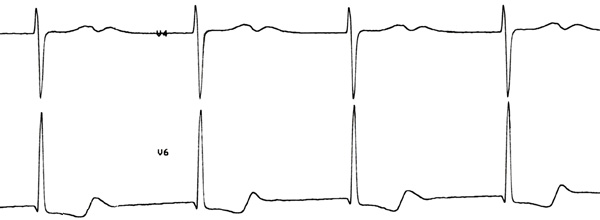
Мелковолновая форма ФП с полной АВ блокадой и замещающим ритмом из АВ соединения.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Эхокардиография трансторакальная.
• Эхокардиография чреспищеводная (по показаниям).
• Магнитно-резонансная томография головного мозга.
• Тропонин, мозговой натриуретический пептид.
• Тиреотропный гормон, свободный тироксин (Т4), (свободный трийодтиронин (Т3)).
• Коагулограмма: МНО (варфарин), разведенное тромбиновое или экариновое время (дабигатран), анти-Ха активность (апиксабан, ривароксабан).
• Калий, магний, глюкоза, креатинин плазмы.
Двунаправленная связь инсульта и фибрилляции предсердий
Camen S, et al. EP Europace. 2020;4:522–9.
ФОРМУЛИРОВКА ДИАГНОЗА
• Длительно персистирующая фибрилляция предсердий, тахиаритмическая кардиомиопатия, ХСН III ФК. [I48.1]
• Гипертоническая болезнь. ХСН с сохраненной ФВЛЖ, II ФК. Пароксизмальная фибрилляция предсердий, EHRA 2b. [I48.1]
• Стабильная стенокардия III ФК, инфаркт миокарда (2017). СССУ: брадикардия 20–40 в мин, паузы 3–6 сек с синкопе, персистирующая фибрилляция предсердий, EHRA 3. [I20.8]
• Синдром WPW: пароксизмальная фибрилляция предсердий с ЧСС до 280 в мин, частые синкопе. [I45.6]
• Ревматический тяжелый стеноз митрального клапана (ΔP 80 мм рт. ст.), постоянная фибрилляция предсердий, ХСН III ФК, IIA. Ишемический инсульт, правосторонний гемипарез (2019).
• Кардиоэмболический инсульт в бассейне средней мозговой артерии слева (гемипарез, моторная афазия). Постоянная фибрилляция предсердий. [I63.4]
Симптомы фибрилляции предсердий и пол
Gillis A. Circulation. 2017;135:593.
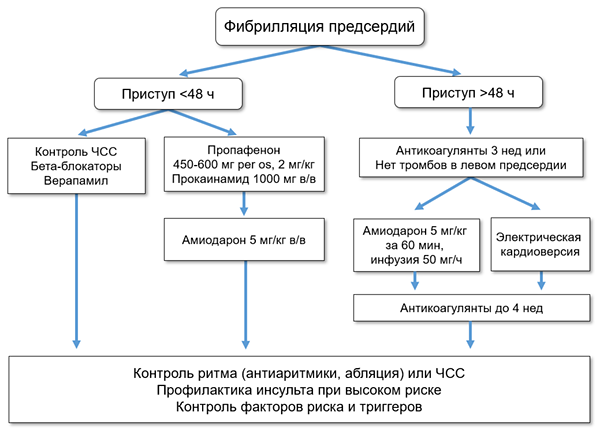
ОСНОВНЫЕ ПОДХОДЫ К ЛЕЧЕНИЮ
• Контроль ритма: кардиоверсия (электрическая или медикаментозная) и поддержание синусового ритма (антиаритмики, абляция, хирургия).
• Контроль ЧСС: сохранение ФП со снижением частоты сокращений желудочков (медикаменты, деструкция АВ узла + кардиостимулятор).
• Профилактика тромбоэмболий: оральные антикоагулянты (варфарин, прямые), предсердные окклюдеры.
Рецидивы у принимавших антикоагулянты до ишемического инсульта
Tanaka K, et al. Stroke. 2020;4:1150–7.
КОНТРОЛЬ ЧСС
• Бета-блокаторы: атенолол, метопролол, карведилол.
• Антагонисты кальция: верапамил, дилтиазем.
• Другие препараты: дигоксин, амиодарон.
• Катетерная абляция с деструкцией АВ соединения и имплантацией кардиостимулятора.
Восстановление синусового ритма
Эффективность парентеральных антиаритмиков при недавней фибрилляции предсердий
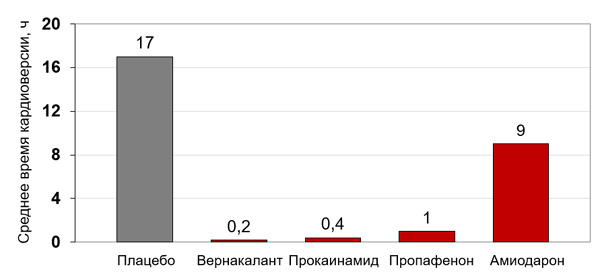
Kochiadakis G., et al., 2007; Ritz B. et al., 2019; Stiell I. et al., 2020.
ВОССТАНОВЛЕНИЕ СИНУСОВОГО РИТМА (ESC; AHA/ACC/HRS)
• Амиодарон: 5 мг/кг в/в за 1 ч и далее инфузия 50 мг/ч.
• Амиодарон: 600 мг 4 нед, 400 мг 4 нед, далее 200 мг/сут per os.
• Прокаинамид: 1000 мг в/в, скорость 20–30 мг/мин.
• Пропафенон: 2 мг/кг в/в за 10 мин.
• Пропафенон: 450–600 мг однократно.
• Электроимпульсная терапия: 200–360 дж монофазного разряда или 100–200 дж бифазного разряда.
Тромб в предсердии после кардиоверсии на фоне «оглушения»
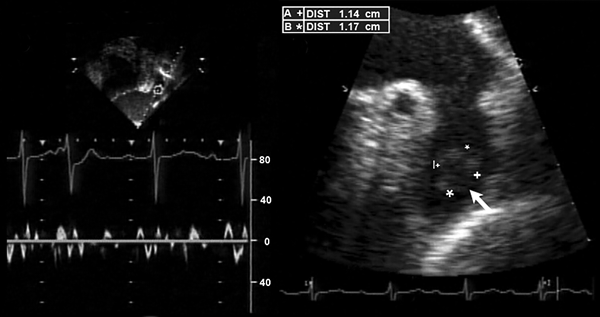
Melduni R, et al. Circulation. 2008;118:e699–e700.
КОНТРОЛЬ СИНУСОВОГО РИТМА (ПРОФИЛАКТИКА АРИТМИИ)
• Контроль триггеров: алкоголь, медикаменты, электролитный баланс, коморбидность.
• Снижение массы тела.
• Отказ от курения (фактор риска госпитализаций и смертности).
• Соталол (80–160 мг 2 раза), амиодарон.
• Пропафенон (150–300 мг 3 раза), аллапинин (25 мг 3 раза или на ночь), этацизин (50–75 мг 3 раза), ранолазин (500–1000 мг 2 раза).
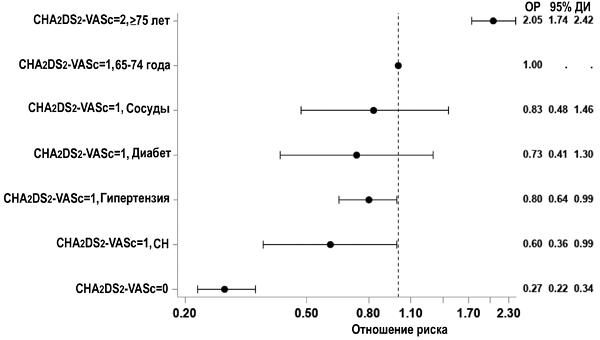
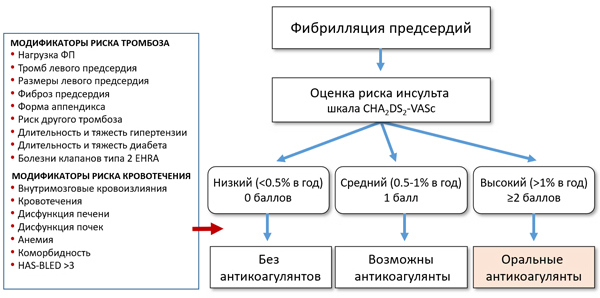
Шкала CHA2DS2-VASc и риск тромбоэмболий
Friberg L, et al. JACC. 2015;65:225–32.
ПОКАЗАНИЯ К ОРАЛЬНЫМ АНТИКОАГУЛЯНТАМ
• Шкала CHA2DS2-VASc ≥2 без учета пола (прямые оральные антикоагулянты, варфарин).
• Стеноз митрального клапана (варфарин).
• Гипертрофическая кардиомиопатия (варфарин).
Выбор оральных антикоагулянтов
ЖК — желудочно-кишечные, МНО — международное нормализованное отношение, ХБП — хроническая болезнь почек.
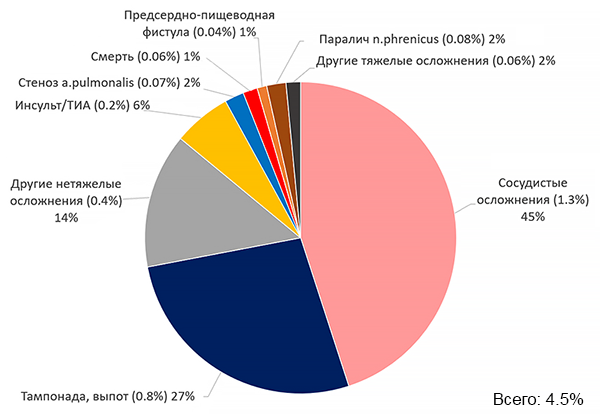
ПРОФИЛАКТИКА ТРОМБОЭМБОЛИЙ
• Варфарин 5–7,5 мг/сут (с контролем МНО каждые 1–3 мес, цель: 2.0–3.0).
• Апиксабан 5 мг 2 раза (2.5 мг 2 раза если 2 критерия [возраст ≥80 лет, вес ≤60 кг, креатинин ≥132 ммоль/л]).
• Ривароксабан 20 мг 1 раз.
• Эдоксабан 30–60 мг 1 раз.
• Дабигатран 110–150 мг 2 раза.
• Аспирин ± клопидогрел (недостаточный эффект).
• Окклюзия ушка (аппендикса) левого предсердия.
Радиочастотная катетерная абляция
ПРИЧИНЫ ИЗМЕНЕНИЯ АКТИВНОСТИ ВАРФАРИНА
Снижение эффекта
• Медикаменты: азатиоприн, антациды, барбитураты, карбамазепин, метимазол, циклоспорин.
• Продукты с высоким содержанием витамина К1: белокочанная капуста, шпинат, салат, брокколи, зеленые бобы, фасоль, зеленый чай.
• Употребление алкоголя.
• Курение.
• Гипотиреоз.
• Почечная недостаточность.
• Отсутствие приверженности лечению.
• Нарушение всасывания при заболеваниях кишечника.
• Врожденный повышенный метаболизм.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип AA) и гена CYP2C9 цитохрома P450 (генотип *1/*1).
Повышение эффекта
• Медикаменты: аллопуринол, антибактериальные (ко-тримоксазол, макролиды, метронидазол, цефалоспорины, фторхинолоны), антиаритмики (амиодарон, пропафенон, хинидин), антидепрессанты (амитриптилин, сертралин, пароксетин, флуоксетин, флувоксамин, зверобой), глибенкламид, дигоксин, левотироксин, метотрексат, омепразол, статины, фибраты.
• Лихорадка.
• Гипертиреоз.
• Декомпенсация сердечной недостаточности.
• Печеночная недостаточность.
• Употребление алкоголя.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип GG) и гена CYP2C9 цитохрома P450 (генотипы *2/*2, *2/*3, *3/*3).
Сравнение радиочастотной и криогенной абляции
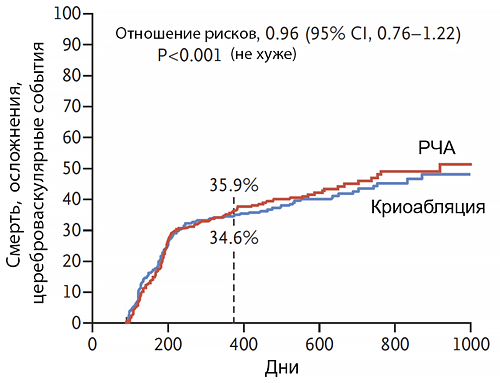
FIRE AND ICE. N Engl J Med 2016;374:2235–45.
ЛЕЧЕНИЕ ИНВАЗИВНОЕ
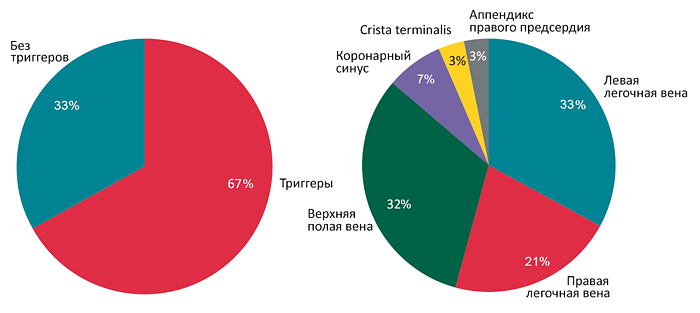
• Катетерная абляция (радиочастотная, криогенная): циркулярная изоляция легочных вен (Haissaguerre M, 1998).
• Полная АВ блокада + кардиостимулятор.
• Хирургическое создание «лабиринта» в предсердиях.
Фиброз вокруг легочной вены после абляции
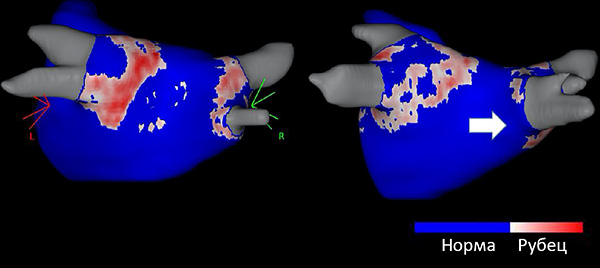
Фиброз с просветами около легочной вены после абляции. Gal P, Marrouche N. Eur Heart J. 2017;38:14–9.
ПОКАЗАНИЯ ДЛЯ КАТЕТЕРНОЙ АБЛЯЦИИ (HRS/EHRA)
Рекомендовано
• Симптомная пароксизмальная фибрилляция предсердий с рефрактерностью или непереносимостью минимум одного антиаритмического препарата I или III класса.
Целесообразно
• Симптомная персистирующая фибрилляция предсердий с рефрактерностью или непереносимостью минимум одного антиаритмического препарата I или III класса.
• Симптомная пароксизмальная или персистирующая фибрилляция предсердий до начала лечения препаратами I или III класса.
Динамика эффективности абляции
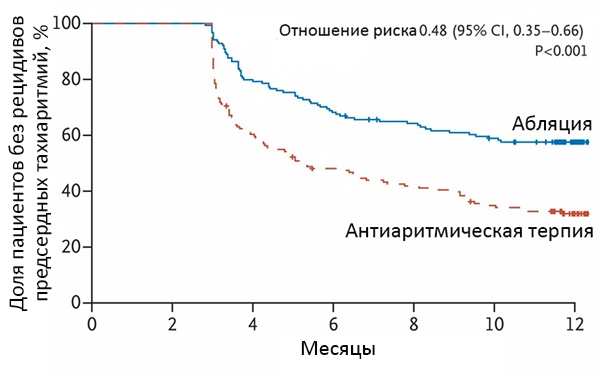
Рецидив – госпитализация, кардиоверсия, повторная абляция, антиаритмик после 90 сут. Pallisgaard J, et al. Eur Heart J. 2018;39:442–9.
Источник
