Перитонеальный синдром что это такое

Перитонит
(Перитонеальный синдром)
Перитонеальный синдром характеризуется вовлечением в воспалительный процесс брюшины с развитием каскада эндотоксических гиперзапальних реакций, способных привести к недостаточности жизненно важных органов и систем.
Возникновение перитонеального синдрома требует срочной госпитализации в ургентуюче хи логическому отделение для проведения срочной операции.
Наиболее частыми причинами перитонеального синдрома является перфорация язвы желудка и ДПК, перфорация тонкой и толстой кишок, воспалительно-деструктивные процессы в органах брюшной полости и их травматическое повреждение.
Общие принципы и причины развития перитонеального синдрома
1. Определение:
Перитонеальный синдром — общее системное заболевание организма, возникающее в результате химического, травматического или микробного воздействия на брюшину, которое проявляется тяжелыми нарушениями гомеостаза, обменных процессов с развитием полиорганной недостаточности.
2. Актуальность проблемы:
А) Полиэтиологичность возникновения перитонеального синдрома определяет трудности диагностики основного заболевания.
Б) Состояние больного отличается тяжелыми патологическими изменениями, которые быстро развиваются в организме.
В) Высокая летальность (в реактивной стадии — 4-10%, в токсической — до 40% и в терминальной — 98-100%).
3. Анатомическое строение брюшины:
А) Брюшина — серозная оболочка, которая выстилает внутреннюю поверхность брюшной стенки (париетальная брюшина) и покрывает органы брюшной полости (висцеральная брюшина).
Б) Общая площадь забрюшинного покрова составляет от 15000 до 20000 см 2 .
В) Состоит из семи слоев, а в поддиафрагмальном пространстве — из трех слоев.
4. Функции брюшины:
А) Покровная функция:
— обеспечивает механическую защиту;
— облегчает перемещение петель тонкой и толстой кишок при перистальтике.
Б) Резорбтивное функция:
— всасывания воды, электролитов, микроэлементов, антибиотиков, микробных токсинов и тел, кристаллоидов;
— не всасываются великодисперсни белки, фибрин, форменные элементы крови;
— самой резорбтивным функцией обладает брюшина диафрагмы.
В) Транссудативна функция:
— в сутки через брюшину может выделяться и всасываться в 120 литров жидкости;
— экссудация увеличивается при воспалении.
Г) Пластическая функция:
— склеивание происходит через 1,5-2 часа после раздражения брюшины различными агентами;
— склеивания листков брюшины приводит к отграничения очага воспаления.
Д) Защитная функция — антимикробные и антитоксическим свойства:
— клетки мезотелия;
— большой сальник;
— нейтрофильные лейкоциты (до 2,5 х 10 9 / л);
— отграничения воспалительного очага путем склеивания и образования спаек;
— бактерицидное действие за счет антител, образующихся.
5. Этиологические факторы развития острого воспаления брюшины:
А) Микробный перитонит:
— бактериальная контаминация брюшины полиморфными ассоциациями микробов (аэробная, анаэробная флора).
Б) Токсико-химический (абактериальный) перитонит:
— раздражение брюшины агрессивными средами (кровь, желчь, желудочный сок, моча, панкреатический сок);
— присоединение бактериальной флоры через непродолжительное время после возникновения абактериальной перитонита.
В) Особые формы перитонита:
— кандидозный;
— паразитарный;
— туберкулезный;
— ревматоидный.
6. Факторы, обусловливающие возникновение перитонита (рис. 3.4.1):
А) Осложнения острых воспалительных заболеваний органов брюшной полости и малого таза (острые аппендицит, холецистит, панкреатит, острая кишечная непроходимость) — до 40%.
Б) Перфоративний перитонит (перфоративная язва, перфорация кишки) — 50%.
В) Посттравматический перитонит (закрытые и открытые повреждения органов брюшной полости) — до 5%.
Г) Послеоперационный перитонит (возникновение перитонита после хирургических вмешательств на органах брюшной полости) — до 5%.
7. Патогенез острого перитонеального синдрома:
А) Синдром боли, обусловленный причинным фактором перитонита и раздражением рецепторного поля брюшины.
Б) Воспалительный синдром с тенденцией к распространению по брюшине.
В) Интоксикационный синдром, обусловленный действием на организм больного микробного фактора, биогенных аминов, недоокисленных продуктов обмена веществ, что приводит к волемических нарушений и гипоксии.
Г) Развитие полиорганной недостаточности.
8. Характер патогенетических изменений в зависимости от стадии перитонита:
А) Реактивная стадия (до 24 часов с момента возникновения перитонита ):
— раздражение брюшины агрессивными агентами и микробными факторами;
— болевые и воспалительные проявления, выраженные возле очага возникновения перитонита;
— напряжение защитных факторов;
— токсичны, Волемический расстройства, нарушения гомеостаза, обменных процессов и нарушение функций органов в начальной стадии не выражены.
Б) Токсическое стадия (24-72 часа с момента возникновения перитонита) :
— воспалительные изменения распространяются по всей брюшине;
— растут интоксикация, Волемический расстройства;
— нарушается обмен веществ;
— растут нейрорегуляторных и гуморальные нарушения;
— развиваются функциональные и морфологические расстройства органов и систем организма.
В) Терминальная стадия (более 72 часов с момента возникновения перитонита ):
— рост воспалительных и токсических воздействий на органы и системы;
— возникают глубокие морфофункциональные изменения всех органов и систем;
— происходит глубокое угнетение жизненно важных функций (полиорганная недостаточность).
Робот блога считает, что это может быть вам интересно
- Неотложного хирургического заболевания органов брюшной полости
- Острый аппендицит
- Острый холецистит
- Острый панкреатит
- Перитонит симптомы, причины, диагноз, лечение
- Перфорация язвы желудка и двенадцатиперстной кишки лечение, причины, симптомы
- Перфорация тонкой и толстой кишок
Источник
Перитонит считается одной из древнейших проблем, вставших перед хирургией, и в то же время она и по сей день не утратила своей актуальности. Перитонит — воспаление серозной оболочки, покрывающей внутренние органы и брюшную полость (брюшину). Подобное состояние сопровождается нарушением функционирования внутренних органов и систем и симптомами общей интоксикации организма. Часто перитонит возникает как осложнение других серьезных заболеваний, как-то: неспецифический язвенный колит, острый панкреатит, аппендицит, болезни печени, дизентерия, перфорация язвы желудка или 12-перстной кишки.
Причины перитонита:
По большому счету, причина у перитонита одна — попадание постороннего вещества (фермента поджелудочной железы, желчь) или патогенных (условно-патогенных) микроорганизмов в брюшную полость. У этого «несанкционированного» проникновения тоже есть свои причины, главные из которых — воспалительное поражение с последующим гнойным расплавлением органов брюшной полости и травмы органов брюшной полости (в т.ч. после хирургических вмешательств).
Если говорить о микроорганизмах, которые чаще всего вызывают перитонит, то вот они поименно: стафилококк, стрептококк, кишечная палочка, синегнойная палочка, пневмококк, гонококк, микобактерии туберкулеза.
Инфекционный перитонит часто является следствием острого флегмонозного аппендицита, реже — прободения язвы желудка и 12-перстной кишки, острого гнойного холецистита, острого панкреатита, разрывов органов пищеварения и мочевого пузыря (ранения или запущенные опухоли).
Виды перитонита
Из предыдущих глав уже можно сделать вывод, что существует инфекционный, перфоративный, травматический и послеоперационный перитонит. Это классификация перитонитов в зависимости от этиологии. Но есть и другие способы классифицировать это заболевание. Например, основываясь на характере воспалительного экссудата, можно выделить серозный, геморрагический, гнойный, фибринозный и гангренозный перитонит. По степени распространения — местный и разлитой (диффузный) перитонит.
Симптомы перитонита
Начальная фаза перитонита «сливается» с таковой у основного заболевания. Первый симптом перитонита — усиление боли, которая поражает тотально всю область живота с точкой наивысшей болезненности в месте первичного очага. Тонус мышц живота повышается, некоторые образно сравнивают твердость мышц в этот период со стиральной доской. Еще один яркий симптом, характеризующий перитонит, носит название симптом Щеткина-Блюмберга: если при пальпировании живота быстро одернуть руку, то возникает резкая болезненность. При перитоните пациент инстинктивно старается лечь на бок и прижать колени к животу (т.н. поза эмбриона), при попытке движения боли усиливаются. Пациент слабеет, речь становится невнятной. Температура повышается.
За начальной стадией следует токсическая. «Водораздел» между этими двумя стадиями очень хорошо заметен: при токсической стадии пациенту становится лучше, боль успокаивается, живот расслабляется, присутствуют признаки эйфории, или же, напротив, заторможенности. Лицо бледнеет, сначала начинается тошнота и рвота. Из-за потери жидкости снижается мочевыделение, во рту пересыхает, но из-за рвоты становится невозможно восполнить недостаток жидкости. Кишечник как бы замирает, не проявляя никаких признаков перистальтики. Смертность на этой стадии составляет 1 к 5.
Последняя стадия — терминальная, на которой защитные силы организма полностью истощаются. Пациент становится уже не совсем вменяемым, впадает в прострацию, не реагирует на внешние раздражители, наступает так называемое интоксикационное расстройство психики. В рвоте появляется гнилостное содержимое кишечника. Учащается пульс, появляется одышка, температура тела снижается. Смертность на терминальной стадии приближается к 100%.
Диагностика перитонита
Выраженность симптомов перитонита позволяет диагностировать его с высокой долей уверенности уже при осмотре больного. В качестве «контрольного выстрела» проводится анализ крови, в которой отмечается гнойно-токсический сдвиг лейкоцитарной формулы. Используется также рентгенологическое и ультразвуковое исследование. Жизненно важно выявить перитонит на начальной стадии, так как, это заболевание требует неотложного лечения.
Лечение перитонита
Лечить перитонит возможно только хирургическим путем. И промедление может повлечь за собой летальный исход, причем с очень высокой долей вероятности.
При хирургическом лечении, прежде всего, начинают с обеззараживания основного инфекционного очага и брюшной полости. С этой целью используют изотонический раствор натрия хлористого или 0,25% раствор новокаина в сочетании с антибактериальными средствами и антисептиками (за исключением фурацилина). Затем производят дренирование брюшной полости, т.е. формируют пути для оттока воспалительного экссудата при помощи дренажей из силиконовой резины. Дренаж может оставаться в очаге воспаления до 2 недель.
Иногда в терминальной стадии перитонита используют так называемый перитонеальный лаваж. Это проточное промывание очага воспаления — брюшной полости — растворами антисептиков и антибиотиков.
В последнее время все чаще используется метод плановой релапаротомии — повторной лапаротомии в послеоперационном периоде, которая выполняется спустя сутки после операции и завершается промыванием брюшной полости с установкой дренажа. В дальнейшем релапаротомию проводят каждые 2 дня, основываясь на состоянии пациента и количестве отделяемого по дренажу экссудата.
За последние 15 лет популярность набрали методы экстракорполярной детоксикации (гипербарическая оксигенация, ультрафиолетовое облучение крови, плазмоферез, гемосорбция).
Профилактики как таковой при перитоните нет. Единственное, если это, конечно, можно назвать профилактикой, стоит в очередной раз упомянуть о важности ранней госпитализации и экстренного лечения пациентов с перитонитом.
Андрей Виталёв
Источник
Перитонеальный синдром
Перитонеальный синдром проявляется при разрывах полых органов брюшной полости (желудок, тонкая и толстая кишка, внутрибрюшинная часть двенадцатиперстной кишки), внутрибрюшинный разрыв мочевого пузыря, поздние сроки обращения при травмах паренхиматозных органов. В отличие от синдрома внутреннего кровотечения, при перитонеальном синдроме общие проявления не превалируют над локальными симптомами, а лишь дополняют их.
В первые часы после травмы ребенок находится в состоянии шока. Общее состояние его тяжелое. Выражены гемодинамические нарушения, главным образом в виде недостаточности периферического кровообращения: бледность, «мраморность» кожных покровов, холодные конечности, положительный симптом «белого пятна», частый, слабого наполнения пульс, тахипноэ. Артериальное давление, как правило, не снижено.
Ребенок адинамичен, вяло сопротивляется осмотру, черты лица заострены, старается избрать для себя наиболее «выгодное» положение. Почти всегда есть повторная рвота. Температура тела вначале субфебрильная, но быстро повышается.
Местные симптомы никогда не бывают специфичными настолько, чтобы обеспечить возможность топической диагностики повреждения. Так же как и при внутрибрюшном кровотечении, они проявляются болями, но перитонеальные признаки выражены более четко.
Осмотр, перкуссия и пальпация дают ценные диагностические данные. Болезненность при ощупывании передней брюшной стенки (в первые часы после травмы над местом повреждения, позже, когда развились явления перитонита, — по всему животу) — один из ранних и постоянных симптомов повреждения кишечника.
В это время можно четко определить напряжение мышц передней брюшной стенки и положительный симптом Щеткина — Блюмберга. Данные перкуссии живота имеют меньшее значение, чем при разрывах паренхиматозных органов. Врач отмечает болезненность при перкуссии, иногда тимпанит над наиболее выпуклой частью живота, реже — притупление в отлогих местах. Исчезновение печеночной тупости является непостоянным, но достоверным признаком повреждения кишечника.
«Неотложная помощь в педиатрии», Э.К.Цыбулькин
Полный вывих с ущемлением сухожилия длинного сгибателя характеризуется тем, что палец кажется выпрямленным, но утолщенным и укороченным. В любом варианте вывиха на ладонной и тыльной стороне определяются выступы, соответствующие головке пястной кости и основанию I фаланги. Вывих бедра у детей — одна из наиболее частых локализаций вывихов. По характеру деформации в соответствии со смещением головки…
У детей старше 5 лет в ряде случаев можно определить положительный симптом Щеткина — Блюмберга. У детей с подозрением на травму селезенки проверяют следующий симптом: врач охватывает пальцами поясничную область с обеих сторон так, чтобы 4 пальца располагались на пояснице, а 1 — в подреберье. При положительном симптоме, указывающем на повреждение селезенки, пальцы справа легко…
Заднюю тампонаду осуществляют следующим способом: готовят тампон, размеры которого определяют приблизительно по ширине сложенных вместе ногтевых фаланг первых пальцев рук больного. Схема задней тампонады носа. а — примерные размеры тампона для задней тампонады носа; б — проведение резинового катетера через полость носа, глотки, рта; в — введение тампона в носоглотку, область хоан; г — фиксация…
Назначают инъекции антибиотика широкого спектра действия. Внутривенно 10% раствор натрия хлорида. Госпитализация в офтальмологический стационар по неотложным показаниям, любым транспортом, с согревающей повязкой на глазу. При длительной поездке в дороге вводить местно атропин и кортикостероиды каждые 2 ч. Кератит — закапать сульфацил-натрий. Защитная повязка на глаз только при отсутствии желтоватого оттенка инфильтрата роговицы. Срочная госпитализация…
Пассивное сгибание и разгибание не вызывают беспокойства ребенка, попытки супинации резко болезненны. Часто отсутствуют активные движения в плечевом суставе. Однако при отвлечении внимания ребенка можно установить полную безболезненность подвижности в этом суставе. Обязательно нужно обратить внимание на ключицу пострадавшего, так как ее травма может вызвать сходное патологическое положение конечности. Дифференциальной диагностике помогают обнаруженная припухлость и…
Источник
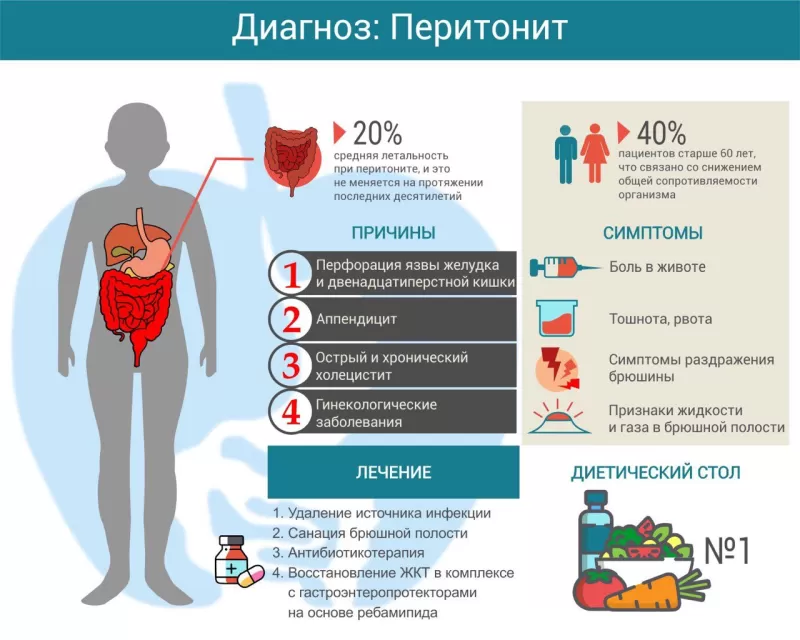
Перитонит — это воспаление брюшины, особой оболочки, покрывающей органы брюшной полости и её стенки. Это одна из самых опасных хирургических патологий. Смертность от перитонита составляет 20-30%1, и это значение не меняется на протяжении последних десятилетий, несмотря на развитие медицины. Более трети пациентов с перитонитом —люди старше 60 лет2, что связано со снижением общей сопротивляемости организма — из-за возрастных изменений и сопутствующих заболеваний.
Классификация перитонита
По происхождению перитонит может быть первичным, вторичным или третичным.
Первичный перитонит развивается на неповрежденной изначально брюшине, куда микробы попадают с током крови или из органов, не относящихся к брюшной полости (маточных труб). Такой перитонит может появиться после дренирования асцита при циррозах печени, туберкулезе и длительном перитонеальном диализе.
Вторичный перитонит возникает, когда инфекция попадает на брюшину с воспаленных органов брюшной полости. Это может быть осложнением острого аппендицита, перфоративной язвы желудка или кишечника, кишечной непроходимости, холецистита, панкреатита, травмы живота.
Третичный перитонит обычно возникает спустя двое и более суток после успешно проведенной операции на органах брюшной полости. Врачи полагают, что у подобного состояния может быть две причины. Либо в брюшной полости уже была инфекция, до того клинически не проявлявшаяся. Либо снижены защитные силы организма, из-за чего перитонит формируется как реакция на операционную травму.
Причины перитонита
Главная причина перитонита — попадание инфекции. Это происходит из-за нарушения целостности внутренних органов (прободение язвы, травма) или их воспаления (холецистит, перитонит). Реже инфекция распространяется с током крови. Асептический (безмикробный) перитонит встречается не чаще, чем в 1% случаев3, и обычно связан с онкологической патологией. Возможно также развитие перитонита при тромбозе сосудов внутренних органов, разрыве эхинококкового пузыря и т. п.
Инфекция закономерно вызывает воспаление. При этом расширяются сосуды, возникает отек и увеличивается проницаемость брюшины для микробных токсинов и продуктов распада тканей. Они попадают в кровоток, вызывая общую тяжелую интоксикацию организма. Расширенные из-за воспаления и интоксикации сосуды кишечника перестают «удерживать» жидкую часть крови, и она начинает проникать в брюшную полость и скапливаться в ней.
Параллельно из-за воспаления «отключается» кишечная перистальтика. Парализованный кишечник расширяется, его стенки сдавливаются, что вызывает ишемию (повреждение из-за недостатка кислорода) тканей. Кишечник перестает выполнять свои функции, и в нем начинает скапливаться жидкость, что усиливает растяжение петель и ишемические процессы. Из-за нарушения перистальтики в просвете кишки погибает микрофлора, и мертвые микробные клетки тоже выделяют токсины. Сквозь проницаемую стенку кишечника они проникают и в кровь, и в брюшную полость, усугубляя состояние пациента.

Прободение язвы желудка или двенадцатиперстной кишки — самая частая причина перитонита
Из-за того, что плазма скапливается в брюшной полости и в парализованном кишечнике, уменьшается объем циркулирующей крови. Нарушается кровоснабжение других органов и систем, что приводит к возникновению полиорганной недостаточности: начинают отказывать почки, сердце и другие жизненно важные органы.
Симптомы перитонита
Клиническая картина перитонита складывается из симптомов основного заболевания и признаков воспаления брюшины.
Прежде всего, пациенты жалуются на боль в животе. Характер боли и ее расположение зависят от изначально пораженного органа: при перфоративной язве это может быть острая «кинжальная» боль в верхней части живота, при аппендиците — сильная боль в правом боку и т. д. Кроме боли, пациенты жалуются на тошноту и рвоту, которая не приносит облегчения.
Живот вздут, стул и газы не отходят. Так как любая перемена положения тела и даже глубокое дыхание резко усиливают боль, пациент часто принимает вынужденное положение: лежа на боку с ногами, подогнутыми к животу. При осмотре, кроме этих признаков, врач обнаруживает сухой «как щетка» язык, учащенные дыхание и сердцебиение, повышенную температуру. Артериальное давление снижено.
Прощупывая живот, врач убеждается в напряженности и болезненности брюшной стенки; простукивая, может выявить признаки свободного газа и жидкости в брюшной полости.
Специфический признак раздражения брюшины — симптом Щеткина-Блюмберга: если надавить на стенку живота и резко убрать руку, боль усиливается. Также может определяться симптом Винтера (передняя брюшная стенка при дыхании неподвижна), Маккензи (повышенная чувствительность кожи живота), Менделя (сильная боль при легком постукивании по брюшной стенке).
Диагностика перитонита
Кроме полученных при осмотре данных, для диагностики перитонита врачи назначают лабораторные и инструментальные исследования:
- Клинический анализ крови: показывает неспецифические признаки воспаления — повышенное количество лейкоцитов, ускорение СОЭ. Лейкоцитарный индекс интоксикации выше 4 (в терминальной стадии может достигать 12).
- УЗИ брюшной полости показывает наличие в ней жидкости и газа.
- Рентгенограмма брюшной полости: кроме жидкости и газа, можно увидеть признаки пареза кишечника (горизонтальные уровни жидкости в петлях кишечника со скоплениями газа над ними — так называемые Чаши Клойбера).
- Биохимия крови показывает изменения, характерные для полиорганной недостаточности. Если есть возможность, назначают анализ на содержание прокальцитонина крови, повышенный уровень которого характерен для перитонита и сепсиса.
- Если есть техническая возможность, назначают компьютерную томографию, которая позволяет четко визуализировать состояние брюшной полости.
В неясных случаях врачи могут пойти на диагностическую лапароскопию — эндоскопическое обследование брюшной полости — или лапаротомию — открытую операцию.

Рентгенограмма при перитоните: расширенные петли кишечника
Лечение перитонита
Основа лечения перитонита — хирургическое устранение источника инфекции. Но так как состояние пациентов обычно тяжелое, перед операцией назначают интенсивную инфузионную и антибиотикотерапию, направленную на стабилизацию функции внутренних органов. Обильные внутривенные вливания коллоидных и кристаллоидных растворов должны восстановить объем циркулирующей крови и электролитный баланс, антибиотики — несколько снизить активность воспаления.
Во время операции устраняют источник воспаления: удаляют аппендикс, желчный пузырь, ушивают прободные язвы, раны кишечника и т. д. Электроотсосом эвакуируют патологическое содержимое. Брюшную полость обильно промывают, чтобы удалить токсины и микроорганизмы. Через специальные отверстия в брюшной стенке проводят дренажные трубки, чтобы обеспечить отток воспалительной жидкости. После операции продолжают интенсивную консервативную терапию, направленную на ликвидацию инфекции и поддержание жизненно важных функций организма.
По окончании острой фазы перитонита рекомендуется восстановительная терапия желудочно-кишечного тракта с помощью гастроэнтеропротекторов (ребагит, ребамипид).
Прогноз и профилактика перитонита
Прогноз при перитоните серьезный: в тяжелых случаях летальность достигает 90%. В целом можно говорить, что исход заболевания зависит не столько от его причины, сколько от состояния пациента при поступлении. Чем больше времени прошло до обращения к врачу, тем дальше зашел патологический процесс. Серьезней прогноз и у пожилых пациентов, так как резистентность организма у них снижена изначально. Однако при своевременном обращении и адекватном лечении возможно полное выздоровление.
Специфической профилактики перитонита не существует. Нужно вовремя диагностировать и лечить болезни внутренних органов, которые могут привести к этому состоянию.
[1] Садохина Л.А. Перитонит. Иркутск, ИГМУ, 2011.
[2] Ерюхин И.А., Багненко С.Ф., Григорьев Е.Г. и др. Абдоминальная хирургическая инфекция: современное состояние и ближайшее будущее в решении актуальной клинической проблемы. Инфекции в хирургии 2007.
[3] А.Г. Скуратов, А. А. Призенцов, Б. Б. Осипов. Перитонит. Гомель: Учреждение образования «Гомельский государственный медицинский университет», 2008.
Источник
