Перихондрит ушной раковины код мкб
Рубрика МКБ-10: H61.0
МКБ-10 / H60-H95 КЛАСС VIII Болезни уха и сосцевидного отростка / H60-H62 Болезни наружного уха / H61 Другие болезни наружного уха
Определение и общие сведения[править]
Перихондрит ушной раковины — диффузное воспаление надхрящницы с вовлечением в процесс кожи наружного уха.
Этиология и патогенез[править]
Перихондрит наружного уха возникает в результате проникновения инфекции (кокковая микрофлора, синегнойная палочка) в надхрящницу при повреждении кожи. Травма кожных покровов наружного уха может возникнуть при грубом извлечении инородного тела из наружного слухового прохода, оперативном вмешательстве (пластика слухового прохода или ушной раковины), укусах насекомых, ожогах. В ряде случаев перихондрит ушной раковины следует рассматривать как осложнение фурункула наружного слухового прохода, гриппа, реже — туберкулёза. Перихондрит может быть серозным и гнойным.
Клинические проявления[править]
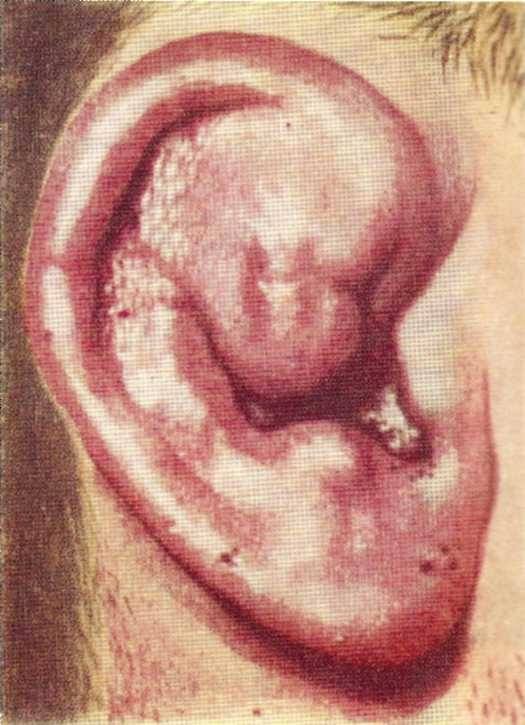
Ведущая жалоба — интенсивная боль в области ушной раковины (кроме мочки) или наружного слухового прохода, иррадиирующая в соседние области (голову и шею). Температура тела субфебрильная. Довольно быстро возникает припухлость, распространяется по всей ушной раковине, исключая мочку. Размер ушной раковины значительно увеличивается. Ушная раковина гиперемирована и отёчна, пальпация чрезвычайно болезненна.
В течение нескольких дней за счёт образования гнойного экссудата между надхрящницей и хрящом в разных местах ушной раковины возникают участки флюктуации. Если вовремя не назначена соответствующая терапия, то происходит расплавление хряща и отторжение некротизированной ткани. На передней (реже на задней) поверхности ушной раковины возникают множественные свищи. В результате данного процесса возникает рубцевание и сморщивание ушной раковины. Для предотвращения рубцовой деформации ушной раковины необходимо своевременное лечение.
Перихондрит наружного уха: Диагностика[править]
Диагностика основана на данных анамнеза (начало заболевания, его причина) и данных клинического осмотра (ушная раковина, за исключением мочки, увеличена, гиперемирована и болезненна).
Дифференциальный диагноз[править]
Перихондрит следует различать с рожистым воспалением ушной раковины (гиперемия и инфильтрация распространены за пределы ушной раковины, поражена мочка, резко выражена граница между поражённой и здоровой кожей) и отогематомой.
Перихондрит наружного уха: Лечение[править]
Назначают массивную антибактериальную терапию. Предпочтение следует отдавать антибиотикам широкого спектра действия, к которым чувствительна синегнойная палочка (цефалоспорины III-IV поколения).
Местное лечение: присыпка пудрой борной кислоты, примочки из жидкости Бурова, этанола, смазывание поражённой части раковины 10% раствором ляписа, 5% настойкой йода. Используют ихтиоловую и полимиксиновую мази, флуцинар, лоринден . Обязательно проводят физиотерапию (ультрафиолетовое облучение, лампа «Соллюкс», УВЧ-терапия, лазеротерапия).
При появлении флюктуации необходимо обеспечение адекватного дренажа. Для этого делают широкие разрезы параллельно контурам раковины и удаляют все некротизированные ткани. Образовавшуюся полость промывают раствором антибиотика; применение водорода пероксида нежелательно. В полость вставляют тампон, пропитанный раствором антибиотика или гипертоническим раствором. На ухо накладывают асептическую повязку. Перевязки производят ежедневно, а при тяжёлом течении — 2 раза в сутки. После санации гнойного очага и прекращения выделений на ушную раковину накладывают тугую повязку для предотвращения деформации. При деформации ушной раковины в восстановительном периоде рекомендуется пластическая операция.
Профилактика[править]
Для профилактики перихондрита ушной раковины оперативные вмешательства на ухе рекомендуют проводить под прикрытием антибиотиков. Во избежание травматизации кожи наружного слухового прохода и ушной раковины необходимо соблюдать осторожность при проведении туалета слухового прохода, удалении инородных тел и других врачебных манипуляциях.
Прочее[править]
Прогноз
Прогноз прежде всего зависит от своевременности лечебных мероприятий. При позднем обращении за медицинской помощью, отказе от необходимого объёма хирургической обработки часто возникают стойкие деформации ушной раковины. В этом случае косметические последствия служат сильным психотравмирующим фактором для ребёнка, резко затрудняющим его социальную адаптацию.
Источники (ссылки)[править]
Болезни уха, горла, носа в детском возрасте [Электронный ресурс] / Под ред. М.Р. Богомильского, В.Р. Чистяковой — М. : ГЭОТАР-Медиа, 2008. — https://www.rosmedlib.ru/book/ISBN9785970408476.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Перихондрит.

Перихондрит наружного уха
Описание
Перихондрит. Воспаление надхрящницы. Может быть первичным (при острых или хронических травмах хряща) или вторичным (при общих инфекционных заболеваниях и непосредственном микробном поражении). Чаще всего перихондрит возникает в области реберных хрящей, хрящей гортани и ушной раковины. Проявляется болями и отеком пораженной области. При нагноении возможно расплавление ткани с образованием свища. Диагноз выставляется на основании клинических симптомов, УЗИ и фистулографии (при гнойных процессах). Лечение перихондрита может быть консервативным или оперативным.
Дополнительные факты
Перихондрит – воспаление надхрящницы. Наблюдается достаточно редко. Перихондрит реберных хрящей, как правило, развивается после травм. Поражение ушной раковины может наблюдаться при травмах и гнойных процессах в области наружного и среднего уха. Перихондрит хрящей гортани обычно является осложнением интубации или лучевой терапии при раке гортани. Кроме того, поражение хрящей может развиваться вследствие общего инфекционного заболевания (малярии, гриппа). Очень редко возникают специфические туберкулезные и сифилитические перихондриты.
Выделяют две основных формы перихондрита: асептический и гнойный. При асептическом перихондрите, как правило, наблюдается постепенный регресс симптомов, при гнойном – деструкция хряща и образование свищей. При асептическом перихондрите проводится консервативная терапия, при гнойном выполняются хирургические операции. Лечение перихондритов в зависимости от этиологии и локализации могут осуществлять травматологи, отоларингологи или онкологи.
Особенности надхрящницы.
По своим функциям надхрящница аналогична надкостнице. Однако патологические процессы в надкостнице и надхрящнице протекают по-разному и имеют различные последствия, что обусловлено различиями в строении и питании кости и хряща. Кость снабжена собственными кровеносными сосудами, она получает питание не только снаружи (из надкостницы), но и изнутри (из костного мозга). Хрящ не имеет кровеносных сосудов, и надхрящница является для него единственным источником питательных веществ. Поэтому при периостите некроз кости возникает далеко не всегда, в то время как разрушение или отслойка надхрящницы неминуемо влекут за собой некроз всего слоя подлежащего хряща.
Надкостница обладает ярко выраженными пролиферативными и пластическими свойствами, что позволяет ей участвовать в образовании костной мозоли в зоне перелома. Это же свойство надкостницы объясняет разрастание костной ткани при хронических (оссифицирующих) периоститах. В отличие от надкостницы, у надхрящницы пролиферативные свойства незначительны, поэтому избыточный хрящ в результате воспаления не образуется, а единственными клинически значимыми формами перихондрита являются асептическая и гнойная.
Гнойный перихондрит ребер.
Гнойный перихондрит ребер обычно возникает в результате открытой травмы с повреждением реберных хрящей и/или размозжением окружающих мягких тканей либо вследствие контактного распространения инфекции (при медиастините, эмпиеме плевры, остеомиелите грудины и ребер). Реже причиной перихондрита становятся осложнения после операций на грудной клетке. В качестве возбудителей, как правило, выступают стрептококки или стафилококки, реже – кишечная палочка, протей, синегнойная палочка и другие бактерии.
Реберный перихондрит проявляется болями по ходу ребер, усиливающимися при движениях и глубоком дыхании. Общее состояние при отсутствии других гнойных процессов обычно остается удовлетворительным. В области поражения образуется инфильтрат. Через некоторое время очаг уплотнения размягчается, появляется флюктуация. Если в процесс вовлекается реберная дуга, воспаление может распространяться на всю нижнюю часть грудной клетки и верхнюю часть передней брюшной стенки. Сформировавшийся гнойник прорывается через кожу либо через заднюю надхрящницу. В первом случае образуется свищ, во втором – затеки в мягких тканях.
Период острого воспаления при перихондрите ребер может длиться до 3 месяцев. В это время в области надхрящницы образуются очаги деструкции, из которых микробы проникают в центральную зону хряща. Развивается хондрит, распространяющийся за пределы первичного гнойного очага. Из центральных участков хряща инфекция попадает на неизмененную надхрящницу. Особенности распространения гнойного процесса обуславливают поражение хряща на значительном протяжении. По прошествии 3-х месяцев явления перихондрита стихают, при этом регенеративные процессы сочетаются с продолжающимся некрозом хрящевой ткани. Обычно разрушенный хрящ постепенно замещается рубцовой, реже – костной тканью. Восстановление хряща наблюдается очень редко.
Диагноз перихондрита выставляют на основании клинической картины, данных КТ и МРТ. При свищах выполняют фистулографию. Наиболее эффективным методом лечения является полное удаление пораженного хряща. При распространении процесса на кость (остеомиелите ребра) дополнительно удаляют 2-3 см костной ткани. В послеоперационном периоде назначают антибиотики и обезболивающие препараты. Исход перихондрита ребер, как правило, благоприятный.
Синдром Титце.
Синдром Титце – асептический перихондрит в области прикрепления реберных хрящей к грудине. Этиология до конца не выяснена, существуют теории о связи заболевания с предшествующими травмами, обменными нарушениями и снижением иммунитета. Пациент предъявляет жалобы на боль сбоку от грудины (как правило, с одной стороны, чаще – слева). Боль усиливается при чихании, кашле, движениях и поворотах корпуса. При пальпации определяется опухолевидное образование размером 2-5 тд Кожа над ним обычно не изменена, у 10% пациентов наблюдается незначительный отек, местная гипертермия и гиперемия.
На ранних стадиях диагноз перихондрита уточняют при помощи КТ или биопсии хряща. Через 2-3 месяца на рентгенограммах ребер появляются соответствующие изменения: обызвествление хряща, сужение межреберного пространства и утолщение передней части костного ребра. Консервативная терапия включает в себя прием НПВС (ибупрофен, диклофенак, вольтарен) и мягкое мануальное воздействие. При выраженных болях выполняют блокады с гидрокортизоном. Хирургическое лечение заключается в резекции пораженного хряща.
Перихондрит гортани.
Причиной развития перихондрита гортани чаще всего становятся коревые некрозы, лучевая терапия при раке гортани и пролежни, вызванные интубацией. Реже хрящи гортани поражаются при туберкулезе и сифилисе. Воспаление всегда носит гнойный характер вследствие обсеменения пораженного участка возбудителями, проникающими из верхних дыхательных путей. Как правило, перихондрит начинается в глубоких слоях надхрящницы. Гной отслаивает перихондр от хряща, соответствующий участок хрящевой ткани некротизируется и постепенно расплавляется. Через некоторое время гнойник вскрывается в гортань, пищевод или глотку, реже – наружу через кожу.
Диагноз перихондрита выставляется на основании клинических признаков и данных ларингоскопии. Течение заболевания длительное, прогноз неблагоприятный. Из-за слабой восстановительной способности хряща образовавшийся дефект заполняется плохо, грануляции образуются слабо и вяло. Многие пациенты с перихондритом гортани погибают от пневмонии или сепсиса. Даже при благоприятном исходе в области поражения формируется деформирующий рубец, который влияет на голос, затрудняет дыхание или (при образовании крупных рубцовых узур в области входа в гортань) становится причиной частого попадания пищи в дыхательные пути.
Перихондрит ушной раковины.
Причиной развития перихондрита ушной раковины может стать любая, даже незначительная травма уха. Иногда инфекция проникает в надхрящницу через малозаметные ссадины уха либо наружного слухового прохода. Кроме того, перихондрит может возникать при отморожениях, ожогах, экземе, воспалении наружного (наружный отит) и среднего (средний отит) уха. В качестве возбудителя перихондрита ушной раковины чаще всего выступает синегнойная палочка.
Характерным признаком перихондрита является диффузное воспаление. Ушная раковина отечная, напряженная, синевато-красная. Ее поверхность неровная, бугристая. После образования гнойников в разных местах ушной раковины прощупываются участки флюктуации. Температура тела повышена. Как и другие формы воспаления надхрящницы, перихондрит ушной раковины имеет склонность к длительному, упорному течению. Длительность заболевания составляет от нескольких недель до нескольких месяцев. За это время лишенный надхрящницы хрящ постепенно расплавляется, ушная раковина сморщивается и деформируется, в тяжелых случаях превращаясь в мягкое бесформенное образование. Слуховой проход сужается.
Для уточнения диагноза перихондрита используют диафаноскопию. Лечение включает в себя компрессы с борной кислотой, анальгетики и антибиотики. При появлении очагов флюктуации показано хирургическое вмешательство. Гнойные полости широко вскрывают, секвестры удаляют, грануляции выскабливают, после чего выполняют тампонаду йодоформной марлей. Для предупреждения сужения слухового прохода используют тугие тампоны. Пациента с перихондритом направляют на УВЧ, УФ-облучение или СВЧ. Прогноз при перихондрите ушной раковины благоприятный для жизни, однако, исходом практически всегда становится более или менее выраженный косметический дефект.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
 Ушная раковина представляет собой пластину эластичного хряща до 1 мм толщиной, покрытую надхрящницей и кожей. Основное функциональное предназначение надхрящницы – обеспечение питания и роста хряща. При попадании в эту соединительную ткань инфекции возможно развитие воспаления. В этом случае у пациента диагностируют перихондрит ушной раковины (код по МКБ-10 – Н61.0). Заболевание опасно тем, что даже при условии своевременного лечения наружная часть уха может деформироваться. Развитию недуга подвержены и взрослые, и дети.
Ушная раковина представляет собой пластину эластичного хряща до 1 мм толщиной, покрытую надхрящницей и кожей. Основное функциональное предназначение надхрящницы – обеспечение питания и роста хряща. При попадании в эту соединительную ткань инфекции возможно развитие воспаления. В этом случае у пациента диагностируют перихондрит ушной раковины (код по МКБ-10 – Н61.0). Заболевание опасно тем, что даже при условии своевременного лечения наружная часть уха может деформироваться. Развитию недуга подвержены и взрослые, и дети.
Как распознать заболевание
Болезнь вызывает воздействие синегнойной палочки, которая и становится источником воспалительного процесса. Это происходит, когда ушная раковина или наружный слуховой проход подвергается травмированию. В некоторых случаях заболевание развивается как осложнение туберкулеза, гриппа. К перихондриту способно привести образование фурункула в наружном слуховом проходе. Отопластика и другие виды хирургического вмешательства в области уха тоже могут стать причинами инфицирования.
Признаки острого воспаления на начальном этапе способны ввести в заблуждение при постановке диагноза. Перихондрит по симптоматике напоминает другие заболевания, локализованные в том же месте: рожу, флегмону, отгематому. При роже раковина приобретает красный цвет, при флегмоне рано образуются полости, имеющие жидкое содержимое. При вскрытии гнойника распространение воспаления можно прекратить. Отгематома характеризуется наличием содержащей жидкость припухлости, имеющей красновато-синий цвет, и возникает в результате повреждения кровеносных и лимфатических сосудов. Различия более очевидны при проведении диафаноскопии – просвечивании узким пучком света. При отгематоме свечение будет красным, при серозном перихондрите – светло-желтым, при гнойном – не будет наблюдаться.
Первым признаком заболевания является боль в ушной раковине или слуховом проходе. Через некоторое время орган становится отечным, наполняется кровью. Происходит образование очагов нагноения между надхрящницей и хрящом. Перихондрит протекает в серозной и гнойной формах. Первая переносится больным легче, но при отсутствии должного лечения может привести к гнойным поражениям хряща. Это опасное состояние, поскольку чревато изменением формы раковины.
Перихондрит протекает в серозной и гнойной формах. Первая переносится больным легче, но при отсутствии должного лечения может привести к гнойным поражениям хряща. Это опасное состояние, поскольку чревато изменением формы раковины.
Серозный перихондрит начинается с шелушения и появления через несколько дней небольшого болезненного уплотнения. В течение следующих 3 недель образование увеличивается в объемах, а затем начинается обратный процесс (уменьшение). На пораженном участке остается болезненное при пальпации уплотнение.
Гнойный перихондрит хоть и развивается медленнее, чем серозный, но протекает в более бурной форме, характеризующейся лихорадкой и интенсивной болью. Внешне нагноения выглядят как бугорки, блестящие, с красным оттенком. Пальпация участков с гнойниками приносит болезненные ощущения. Воспалительный процесс сопровождается ощущением слабости, разбитости, повышенной температурой тела (до 39° С), ознобом. Постоянная боль приводит к бессоннице, потере аппетита. В дальнейшем гнойное воспаление вызывает расплавление и отторжение омертвелого участка хряща.
Поставить окончательный диагноз может только оториноларинголог. Диагностика перихондрита включает:
- визуальный осмотр врачом ушной раковины;
- опрос пациента;
- общий анализ крови;
- бактериологическое исследование гнойного отделяемого.
Строение ушной раковины обуславливает отсутствие патологического процесса в мочке: она лишена хрящевой основы, в которой развивается воспаление.
Терапия и профилактика болезни
Лечение воспаления ушной раковины направлено на устранение патологического процесса и микроорганизмов, его вызвавших. Для этого применяют антибиотики, обладающие широким спектром действия, макролидные антибиотики (кларитромицин, рокситромицин), сульфаниламидные препараты. Раковина обрабатывается спиртовыми настойками, борной кислотой, жидкостью Бурова, раствором йода. При перихондрите показаны УВЧ- и СВЧ-терапия, ультрафиолетовое облучение, рентгенотерапия, лазеротерапия.
Помощь хирурга необходима при наличии гнойной формы перихондрита. Во время операции через широкий разрез удаляется отмерший кусок хряща, выскабливается зона нагноения, в нее вкладывается тампон с лекарственным веществом. Обработка антибиотиком осуществляется до 4 раз в день, устанавливается дренаж.
Профилактика перихондрита предполагает дезинфицирование даже малейших механических повреждений ушной раковины при травмировании, ранении, укусе, ушибе. Осторожность необходимо проявлять при наличии инфекционных заболеваний ушей, которые могут спровоцировать гнойные воспаления.
Источник
